Боль в подвздошно паховой области
Содержание
- 1 Почему появляются паховые боли?
- 2 Боли в паху слева: от чего и почему?
- 3 Боли в паху справа: от чего и почему?
- 4 Болезненность лимфоузлов в паху
- 5 Сигналы SOS нашего организма (видео)
- 6 Боли в паху у беременных
- 7 Виды паховых болей у женщин
- 8 К какому врачу обратиться?
- 9 Диагностика
- 10 Лечение болей в паху
- 11 Анатомическое строение
- 12 Причины защемления
- 13 Характерные симптомы
- 14 Диагностика
- 15 Медикаментозное лечение
- 16 Физиотерапия и лечебная физкультура
- 17 Анатомические особенности подвздошной зоны
- 18 Самые частые причины болей
- 19 Болевой синдром у женщин
- 20 Болезненные ощущения у мужчин
- 21 Тревожные признаки
- 22 Что предпринять до приезда врачей
- 23 Диагностические мероприятия
Паховая боль у женщин – довольно распространенное явление. Боли разной интенсивности в этой области могут быть обусловлены самыми разнообразными первопричинами. Специалисты советуют не закрывать глаза на боли в паху, так как они могут сигнализировать о серьезных проблемах со здоровьем и всевозможных заболеваниях. Поговорим подробнее о причинах их появления и методах лечения.
Почему появляются паховые боли?
Безобидные боли в паховой зоне у представительниц слабого пола наблюдаются крайне редко. Чаще всего болевой синдром такой локализации возникает на фоне различных недугов и патологических состояний, некоторые из них могут угрожать не только здоровью, но и жизни женщины.
Официальная статистика говорит о том, что паховые боли у женщин в подавляющем большинстве случаев вызваны нарушениями в работе органов репродуктивной системы, различными инфекциями мочевыводящих путей. Рассмотрим более подробно основные причины таких болей:
Воспалительные заболевания органов половой системы. Аднексит, оофорит, сальпингит – самые частые «виновники» болей в паху у женщин детородного возраста. При таких недугах женщину мучает не только ярко выраженный болевой синдром, а также иная малоприятная симптоматика: повышенная температура тела, слабость, общее недомогание.
Мочекаменная болезнь. Не менее распространенная причина паховых болей. При наличии камней в почках или мочевыводящих путях женщину мучает острая почечная колика, которая может появляться внезапно и при этом сохраняться продолжительное время.
Патологии кишечника. Проблемы с толстым кишечником часто заявляют о себе болями в нижних отделах живота, отдающими в область паха. При заболеваниях кишечника наблюдаются специфические симптомы, характерные для болезней органов ЖКТ (рвота, повышенный метеоризм, расстройство стула или запоры).
Травмы. Не частая, но возможная причина болей. При травматизации передней брюшной стенки боли иррадиируют в паховую зону.
Разрыв кисты яичника или его апоплексия. Перекручивание ножки кисты яичника также может вызывать ярко выраженные боли в паху. Апоплексия яичника – патология, протекающая на фоне брюшного кровотечения, сопровождающаяся нестерпимым болевым синдромом.
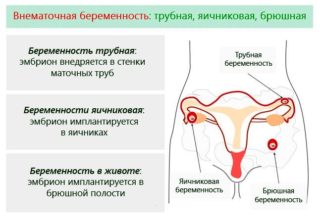
Внематочная беременность. Одна из частых причин обращения женщин за экстренной медицинской помощью. При закреплении плодного яйца на внутренней стенке маточной трубы (левой или правой), женщину мучают болевые ощущения в зоне паха, которые имеют тенденцию к нарастанию по мере увеличения срока беременности.
Болезненная овуляция. Последняя сопровождается разрывом фолликула с последующим выходом яйцеклетки. У некоторых женщин данный процесс протекает бессимптомно. У других – на фоне выраженных болей в паху слева или справа (в зависимости от того, в правом или левом яичнике произошла овуляция).
Лимфаденит. Увеличение лимфоузлов в паху говорит о наличии инфекции в организме, а также протекании воспалительного процесса в близлежащих органах.
Паховая грыжа. Одна из самых частых причин паховых болей у мужчин, которая также может встречаться у представительниц слабого пола. Для обнаружения грыжи достаточно внимательно осмотреть паховую зону в положении стоя. При увеличении лимфоузлы отчетливо просматриваются в этой области даже без дополнительной пальпации.
Аппендицит. Изначально заявляет о себе болями в так называемой подложечной области, которые довольно быстро опускаются в зону паха с правой стороны. Болевой синдром усиливается во время движений, ходьбы и при этом отдает в прямую кишку.
Остеохондроз. При ущемлении нервных корешков в поясничном отделе боли иррадиируют не только в поясницу, но и в паховую область, распространяясь по внутренней поверхности бедра.
Болезни тазобедренного сустава. Самая распространенная – артрит. Возникает на фоне повышенных нагрузок, инфекций, травм.
Это далеко не полный список причин, которые могут вызвать паховые боли. Для определения точного диагноза следует обратиться к врачу для полного обследования.
Боли в паху слева: от чего и почему?
Паховая боль слева у женщин чаще всего вызвана проблемами с левым яичником, левой маточной трубой, левой почкой или мочеточником, сигмовидной кишкой. Наиболее распространенные недуги, которые вызывают болевые ощущения с левой стороны в паху – это:
- Киста левого яичника. Представляет собой небольшой мешочек, образующийся на яичнике и заполненный жидким содержимым. При наличии такой патологии боли носят ноющий характер, часто сопровождаются нарушениями менструального цикла.
- Сигмоидит. Воспалительный процесс, протекающий в слизистом слое сигмовидной кишки. Болезнь заявляет о себе выраженными болями в паху слева, иррадиирующими в левую ногу, а также нарушениями в работе органов ЖКТ.
- Апоплексия яичника. Острое состояние, вызванное нарушением целостности яичника и кровотечением в брюшной полости, которое требует экстренного хирургического вмешательства. При этом женщина испытывает резкие боли, отдающие в левую нижнюю часть живота и паховую область.
- Внематочная беременность. При закреплении плодного яйца в левой маточной трубе, по мере его роста, возникают боли соответствующей локализации.
- Камни в левом мочеточнике. При попадании конкрементов в мочевыводящие пути слева происходит их закупорка с ярко выраженной почечной коликой. В таком случае женщину беспокоят боли в левой подвздошной области, а также в паху слева.

Боли в паху справа: от чего и почему?
В 95% случаев паховые боли справа у представительниц слабого пола вызваны поражениями правого яичника или маточной трубы, аппендикса или же правой почки, мочеточников.
Патологии и заболевания, при которых появляются боли такой локализации:
Аппендицит. Не слишком частая, но все же распространенная причина болевого синдрома в паховой зоне справа. Патология возникает на фоне попадания в аппендикс патогенных микроорганизмов и довольно быстро развивается, заявляя о себе острым, нарастающим болевым синдромом.
Киста правого яичника. Представляет собой тоже, что и киста левого яичника. Чаще всего причиной развития данной патологии являются различного рода гормональные нарушения.
Апоплексия правого яичника. Разрыв стенки правого яичника протекает на фоне резкой боли в правой паховой области и сопровождается теми же симптомами, которые характерны для апоплексии левого яичника (описаны выше).
Внематочная беременность. Прикрепление плода к стенке правой маточной трубы чревато серьезными последствиями для здоровья женщины. Боли в паху в таком случае носят ноющий или приступообразный характер, усиливаются со временем.
Мочекаменная болезнь. При закупорке мочеточника камнями справа, боли иррадиируют в паховую область справа. Женщину мучает сильный болевой синдром: боли распространяются по ходу всего мочеточника и отдают в другие части живота, спины, ноги.
Болезненность лимфоузлов в паху
Увеличение лимфатических узлов в любой части тела должно насторожить каждого человека. Уплотнение, выпячивание и болезненность лимфоузлов справа или слева в паху у женщины – сигнал тревоги, который является свидетельством наличия патологического процесса в органах малого таза.
Воспаление лимфоузлов в паху носит название лимфаденит. Данная патология протекает на фоне ноющих, распирающих болей. Иногда болевой синдром может быть ярко выраженным, иметь острый характер.
Наиболее частые «виновники» воспаления лимфатических узлов в паху – это:
- всевозможные венерические заболевания (в частности, сифилис);
- злокачественные новообразования органов малого таза;
- грибковые поражения;
- болезни органов мочевыделительной системы.
Независимо от того, слева или справа проявился лимфаденит, следует незамедлительно показаться врачу, так как в большинстве случаев проблемы с лимфоузлами говорят о серьезной патологии и неблагополучии в организме.
Сигналы SOS нашего организма (видео)
Паховый лимфаденит: безобидное явление или серьезная патология? Сигналы, которые подает наш организм. Мнение специалистов и экспертов программы «Жить здорово» вы можете узнать, посмотрев видео.
Боли в паху у беременных
Начиная со второго триместра беременности, большинство женщин страдает от болей различной локализации, которые могут периодически возникать в разных участках тела. Чаще всего болевые ощущения возникают в пояснице, низу живота, в груди, в области паха.
Паховые боли у женщин в интересном положении – не редкое явление. В подавляющем большинстве случаев они появляются ввиду расслабления костно-мышечного аппарата под воздействием гормонов беременности, а также давления плода на мышцы таза. Лобковый симфиз – именно таким термином именуется состояние, при котором появляется малоприятная симптоматика и боли в области лонного сочленения, в паху.
Чаще всего беременные жалуются на боли ноющего характера, которые отдают в нижние конечности. Справиться с этой проблемой помогает:
- ношение специальных бандажей для беременных;
- специальная гимнастика для мышц тазового дна;
- иглоукалывание для расслабления мышц;
- гомеопатия;
- анаэробная гимнастика.
Если женщину беспокоят острые боли в паху, следует незамедлительно обратиться к врачу, так как боли такого характера могут говорить о повышенном тонусе матки.
Виды паховых болей у женщин
В зависимости от характера и степени выраженности, боли в паху у девушек и женщин могут быть:
- острыми;
- тупыми;
- ноющими;
- пульсирующими.
Острые боли. Характерны для таких заболеваний и патологий, как цистит в стадии обострения, лимфаденит, мочекаменная болезнь, артроз тазобедренного сустава. Также сильные боли в паховой зоне могут возникнуть при гинекологических патологиях: апоплексии яичника, перекруте ножки кисты яичника, разрыве маточной трубы, при внематочной беременности, аднексите в состоянии обострения или же онкологических поражениях органов репродуктивной системы.
Тупые и ноющие боли. Возникают на фоне вялотекущего воспалительного процесса в органах малого таза, при хронических заболеваниях органов репродуктивной системы. Самая обычная менструация также может вызвать ноющие боли в паховой области. Еще одна распространенная причина болей такого характера – чрезмерные физические нагрузки (например, поднятие тяжестей или усиленные спортивные тренировки).
Пульсирующие боли. Чаще всего возникают в какой-либо одной стороне живота – в правой или левой паховой области. Правосторонний болевой синдром часто является свидетельством аппендицита. Также односторонние боли могут возникнуть при такой патологии, как разрыв аневризмы бедренной артерии.
К какому врачу обратиться?
Если в паху появились беспокоящие болевые ощущения, скорее всего, речь идет про весьма серьезное заболевание или патологию, которые нельзя «глушить» типовыми обезболивающими препаратами. Верное решение в такой ситуации – обратиться к врачу.
Изначально следует осмотреть область возникновения болей. Если в паху виднеется шишка, похожая на грыжу или воспаленный лимфоузел, следует записаться на прием к хирургу.
У женщин с мочекаменной болезнью обследование проводит терапевт или уролог.
Боли вызваны проблемами с позвоночником или травмой? Будет не лишней консультация травматолога, невропатолога. Последний, в случае необходимости, может посоветовать консультацию еще более узкого специалиста – нейрохирурга, врача по ЛФК, остеопата, физиотерапевта, «мануальщика».
В случае появления болей, протекающих на фоне симптоматики, характерной для гинекологических заболеваний, нужно обратиться за консультацией к гинекологу.
Если вы не можете самостоятельно предположить, что стало причиной болей в паху, стоит посетить терапевта. Врач широкого профиля проведет осмотр проблемной зоны и направит к «нужному» специалисту: онкологу, неврологу, хирургу, иммунологу и т. д.
Диагностика
Прежде чем что-то лечить и принимать какие-либо лекарственные препараты, следует достоверно знать, что же вызвало паховые боли у женщины. С этой целью могут применяться:
- сбор анамнеза (опрос пациентки);
- осмотр «проблемной» зоны (объективное обследование);
- лабораторные методы исследования;
- иные методы диагностики.
Сбор анамнеза. Комплексная диагностика невозможна без общения врача с пациенткой, опроса относительно возникших жалоб. В процессе сбора анамнеза врач устанавливает:
- жалобы (какие симптомы и отклонения заставили женщину обратиться к врачу, что беспокоит пациентку, кроме болей в паху);
- продолжительность болей;
- характер болей (острые, тупые, ноющие и т. п.);
- точное место локализации болевых ощущений;
- иррадиация (отдают ли боли в другие части тела).

Врач может поинтересоваться наличием сопутствующих заболеваний, а также хронических патологий, которыми женщина страдает не первый год.
Осмотр. Предусматривает визуальный осмотр и пальпацию определенных участков тела, в которых возникли боли. Физиологический осмотр пациентки позволяет врачу сделать выводы относительно: наличия грыжевых выпячиваний, увеличения лимфоузлов, вздутия кишечника, симметричности живота, чистоты и целостности кожных покровов, подвижности тазобедренного сустава и т. п.
Лабораторные исследования. Для определения первопричин паховых болей и уточнения диагноза чаще всего назначаются: общий анализ крови, урогенитальный мазок, мазки на цитологию, общий анализ мочи, анализ кала на скрытую кровь.
Другие методы диагностики. Иногда для постановки диагноза недостаточно вышеописанных методов диагностики. В таких случаях на помощь приходят инструментальные методы исследования, которые позволяют детально оценить состояние отдельных органов и тканей женского организма. При болях в паху женщине могут быть назначены следующие виды исследований: кольпоскопия, УЗИ органов малого таза, гистеросальпингография, цистоскопия, колоноскопия и пр.
Лечение болей в паху
Любые методы лечения могут быть рекомендованы только после определения причин появления болей в паху, постановки диагноза. Только опытный специалист может порекомендовать комплексное лечение, основываясь на результатах анализов, инструментальных и иных методов исследования.
Изначально необходимо исключить острые состояния, требующие неотложного хирургического лечения (аппендицит, апоплексия яичника, внематочная беременность, разрыв кисты яичника и т. п.).
Изначально лечебные мероприятия у женщин с болями в паху должны начинаться с нормализации образа жизни и диеты. Последняя предусматривает употребление в пищу минимального количества жирной, острой, и прочей «вредной» пищи. Основной упор в питании следует делать на пищу растительного происхождения, а также блюда, приготовленные на пару или путем варки, тушения с минимальным количеством специй.
Также для лечения паховых болей могут использоваться:
- медикаментозная терапия;
- хирургическое лечение;
- физиотерапевтические процедуры.
Медикаментозное лечение. Назначается в зависимости от основного диагноза. Чаще всего используются противовоспалительные препараты, а также анальгетики. При гормональных нарушениях может быть показана гормональная терапия. При инфекциях различного происхождения – прием антибиотиков. Если речь идет про мочекаменную болезнь, то на первое место выходит прием лекарственных препаратов, способствующих дроблению камней.
Хирургическое лечение. Применяется в самых тяжелых случаях, когда медикаментозная и иные виды терапии не принесли должного эффекта. Также операция может быть показана в тех случаях, когда патологию невозможно устранить никаким иным способом (например, полипы в кишечнике не лечатся таблетками или уколами, а могут быть удалены только во время операции).
Физиолечение. Используется, как вспомогательный метод лечения у пациенток с болями в паху. В большинстве случаев физиопроцедуры оказывают положительное влияние на организм, способствуют скорейшему выздоровлению.
Самые распространенные методы физиотерапии при паховых болях:
Физиолечение дает хороший эффект, помогает быстрее восстановиться после травмы, операции, быстрее справиться с воспалительным процессом в организме.
Кроме того, женщине может быть рекомендован лечебный массаж, а также занятия лечебной физкультурой.
Как видим, боли в паху у женщины – не безобидное явление, а повод насторожиться и уделить должное внимание собственному здоровью. В большинстве случаев боли такой локализации говорят о наличии определенных проблем и заболеваний, требуют обращения за медицинской помощью, незамедлительной диагностики и комплексного лечения.
При защемлении подвздошно-пахового нерва нарушается иннервация тканей и органов в малом тазу, а также возникают боли разной степени интенсивности в указанной зоне. Невралгия и неврит при данной локализации развиваются в основном из-за повреждения местных тканей. Так как расстройство проявляются по типу простатита, цистита и других патологий малого таза, при подборе тактики лечения учитываются результаты УЗИ и других диагностических процедур.

Анатомическое строение
Паховый нерв начинается в поясничном сплетении и опускается в область малого таза через подвздошное сочленение. Далее он пролегает:
- вдоль края большой поясничной мышцы;
- по поверхности квадратной поясничной мышцы;
- через поперечную мышцу живота;
- через отверстие пахового канала.
Далее нервы паховой области прилегают к семенному канатику и круглой маточной связке у мужчин и женщин соответственно. У первых данные волокна заканчиваются в мошонке, у вторых – в области больших половых губ.

Разница в анатомическом строении объясняет различие в симптоматике невралгии подвздошно-пахового нерва у людей разных полов. У мужчин эти ветви ЦНС иннервируют мошонку, половой член и кожу на лобке. У женщин подвздошно-паховый нерв передает импульсы к верхней части половых губ. Также у людей обоих полов данные ветви иннервируют:
- место выхода прямой кишки;
- анальный сфинктер;
- сфинктер мочевого пузыря;
- кожу в паховой зоне.
Функции подвздошно-пахового нерва регулируются вегетативным отделом ЦНС.
Эти ветви отвечают за ощущения, возникающие во время дефекации, половой близости и при мочеиспускании. Кроме того, ответвления нерва обеспечивают иннервацию поперечной и косых мышц брюшной полости, отвечая за их двигательную активность.
Причины защемления
К защемлению нерва в паху приводят операции, проводимые при выпадении прямой кишки в брюшную полость. Не исключена вероятность развития невралгии из-за продолжительного развития грыжи: со временем в такую опухоль врастают нервные волокна, без повреждения которых невозможно удалить новообразование.
Также к невриту с правой либо левой стороны приводят операции по удалению аппендицита и воспалившейся почки. Здесь воспалительный процесс или компрессия возникают как следствие образования рубца, сдавливающего нервные волокна.
Болезнь развивается также по причине:
- осложнения беременности и родов;
- повреждения костей малого таза (как правило, переломы);
- анатомических аномалий в строении круглой связки матки;
- новообразований в паховой зоне;
- варикозного расширения вен, которые пролегают в области семенного канатика (варикоцеле у мужчин);
- гипертонуса мышц;
- рецидива опоясывающего лишая, локализованного в паховой зоне или пояснице;
- смещения мышц брюшной полости, вызванных чрезмерными физическими нагрузками.

Защемление нерва в паху с правой стороны диагностируется крайне редко. Объясняется это глубоким залеганием ветвей этого отдела вегетативной системы.
В группу повышенного риска развития невропатии пахового нерва входят спортсмены, особенно занимающиеся велосипедным или конным спортом.
Характерные симптомы
При защемлении подвздошно-пахового нерва основным симптомом является жгучая боль, локализующаяся в области промежности. Однако на начальных стадиях развития невралгии это явление носит эпизодический характер и проявляется слабо, поэтому довольно сложно диагностировать расстройство в период зарождения.
Также симптомы проявляются в виде:
- ноющих (тянущих) болей в области малого таза, которые беспокоят постоянно;
- проблем при мочеиспускании (недержание мочи или затруднения с опорожнением);
- неприятных ощущений в области анального отверстия;
- частых запоров;
- онемения, жжения, ощущения покалывания в промежности;
- онемения кожи на половых органах;
- болевого синдрома, возникающего при половых контактах.

У женщин при защемлении пахового нерва отмечается жжение при мочеиспускании. Сложность в постановке диагноза объясняется схожестью симптомов с другими болезнями, затрагивающими органы малого таза: цистит, геморрой и другие. В связи с этим нередко пациенты самостоятельно начинают лечение воспалительных патологий.
Диагностика
Так как при поражении пахового нерва симптомы схожи другим патологиям малого таза, для выявления причин нейропатии потребуется комплексное обследование пациента.
Основу диагностических мероприятий составляет УЗИ. Это обследование позволяет выявить нарушение кровотока, возникающего при компрессии.
Важные диагностические данные врач получает от внешнего осмотра зоны поражения и пальпации области около передней верхней ости подвздошной кости. В этой части тела пролегает паховый нерв. Также при обследовании пациентов просят напрячь мышцы брюшного пресса и отвести в сторону нижние конечности. Появление болевого синдрома говорит о признаках именно этой болезни (в дополнение к другим симптомам).
В дальнейшем потребуются КТ и МРТ (но только при подозрении на наличие патологий малого таза). Эти методики позволяют выявить локализацию воспалительного процесса, вызвавшего компрессию паховых нервных волокон.
Медикаментозное лечение

При защемлении пахового нерва показана медикаментозная терапия, основной целью которой является купирование болевого синдрома. Для этого назначаются:
- анальгетики («Анальгин», «Пенталгин»);
- противосудорожные лекарства и миорелаксанты, снимающие спазм мышц («Мидокалм», «Габапентин»);
- ректальные (вагинальные) свечи с анальгезитирующим свойством («Диазепам»);
- компрессы с «Димексидом» (купируют мышечный спазм).
Для восстановления нервной проводимости показан прием витаминов группы В (внутримышечно). В тяжелых случаях рекомендуют принимать стероидные гормоны («Дексаметазон») либо ставят новокаиновые блокады, которые подавляют острые боли. На начальных стадиях развития патологии используется «Ксефокам».

В отсутствие эффекта от действия медикаментозной терапии рекомендуют хирургическое вмешательство. Операции обязательно проводят при выявлении новообразований в области малого таза или тяжелых переломов. При выраженной компрессии нервных волокон хирургическое вмешательство помогает восстановить иннервацию тканей малого таза. Данная процедура опасна для пациента, поэтому к такому лечению прибегают в крайних случаях. Кроме того, после операции необходимо длительное восстановление.
Физиотерапия и лечебная физкультура
В дополнение к консервативному лечению применяют методы физиотерапии:
- электрофорез;
- ультразвук;
- мануальная терапия;
- фонофорез.
После сеансов физиотерапии в паховой зоне ускоряется кровоток, за счет чего улучшается обмен веществ между тканями и восстанавливается нервная проводимость. В сочетании с витаминами группы В такие процедуры дают сравнительно быстрый и выраженный эффект.
Хорошей результативностью обладает массаж.
Эта процедура также способствует ускорению кровотока в области малого таза, ослабляя компрессию паховых нервов и нормализует иннервацию. Массаж запрещен при обострении воспалительного процесса.
Если защемило нерв в паху, пациентам разрабатывают комплекс физических упражнений, действие которых направлено на декомпрессию волокон. Тип занятий подбирается для конкретного случая. При выполнении упражнений достаточно просто периодически напрягать и расслаблять мышцы малого таза. Выполнять упражнения разрешено при условии, если купирован болевой синдром.
Предотвратить невропатию подвздошно-пахового нерва сложно. Во избежание развития данного расстройства рекомендуется своевременно лечить опоясывающий лишай, грыжи и заболевания органов малого таза.
Болевые ощущения в правом либо левом боку, локализующиеся в подвздошной области, свидетельствуют о различных патологиях. Если определить их характер и иррадиацию, можно предположить, почему они возникли, и выявить латентное развитие недуга. Следует учитывать, у кого болит этот участок – у мужчины или у женщины.
Анатомические особенности подвздошной зоны
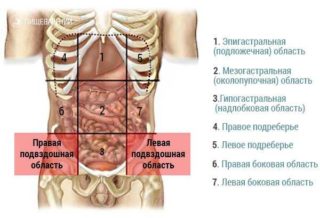 Часть вентрально-латерального отдела лежит меж крайними снизу ребрами и костьми таза.
Часть вентрально-латерального отдела лежит меж крайними снизу ребрами и костьми таза.
В подвздошном углублении справа размещены:
- слепой кишечник, перекрытый брюшной тканью;
- аппендикс;
- подвздошный кишечный отрезок.
При среднем наполнении слепой кишечник спереди закрывает петлеобразно расположенная тонкая кишка. Если он раздувается из-за большого количества газов, то заполоняет всю подвздошную чашу.
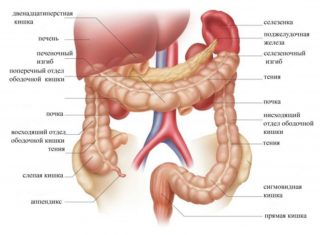 В левой брюшной зоне размещается тощая кишка. S-образная начинается от гребня подвздошной кости и тянется до третьего позвонка. При заполнении мочевого пузыря и прямой кишки сигмовидная передвигается во впадину.
В левой брюшной зоне размещается тощая кишка. S-образная начинается от гребня подвздошной кости и тянется до третьего позвонка. При заполнении мочевого пузыря и прямой кишки сигмовидная передвигается во впадину.
В этом месте также расположена вена, мочевыводящие протоки, сосудистая система яичника, маточная круглая связка, семенной канал, ответвления нервов поясницы.
Патологии всех этих органов способны вызвать боль в близко расположенной зоне с разнообразными дополнительными симптомами.
Синдром схваткообразного характера обычно говорит о спазмах мышц, коликах либо о кишечной непроходимости. Боль, усиливающаяся понемногу, сообщает о присутствии внутренних воспалений.
Самые частые причины болей
Есть недомогания, из-за которых болезненность в подвздошной области проявляется наиболее часто. Причем это не зависит от пола и возраста больного.
 Синдром раздраженного кишечного тракта. Часто регистрируемое патологическое отклонение, вследствие которого кишечная мускулатура продолжительный период находится в судорожном состоянии. Больной испытывает мучения от сильных схваток с обоих боков и в центре живота, становится раздражительным, испытывает тревожность. Нарушается моторное функционирование кишечника.
Синдром раздраженного кишечного тракта. Часто регистрируемое патологическое отклонение, вследствие которого кишечная мускулатура продолжительный период находится в судорожном состоянии. Больной испытывает мучения от сильных схваток с обоих боков и в центре живота, становится раздражительным, испытывает тревожность. Нарушается моторное функционирование кишечника.
Непроходимость кишечного тракта. Болезненные проявления схваткообразного типа в левой части подвздошной зоны возникают независимо от приема пищи. Зачастую ее сопровождает тяжесть, отрыжка, подташнивание, рвота, раздутость брюшной полости, человек страдает от запоров.
Заражение гельминтами. Клубки гельминтов провоцируют непроходимость. Деятельность находящихся в тонкой кишке глистов способна стать причиной тупой боли с левой стороны брюшного отдела внизу.
Удлинение сигмовидного кишечника. Способно привести к формированию дополнительной кишечной петли и спровоцировать болевые проявления режущего типа. Дополнительной симптоматикой являются отсутствие дефекации и трудности дыхания.
Колит. Если воспаляются стеночные ткани толстого кишечника, живот ноет, возникает его вздутие, понос со слизью, все время хочется посетить туалет. Такая симптоматика продолжается от нескольких суток до месяца и более. Если это неспецифическая язвенная разновидность недуга, колики в левом боку усиливаются после принятия пищи и сопровождаются частыми дефекациями, кровоизлияниями из анального отверстия.
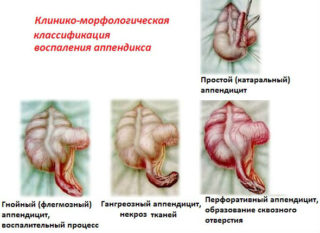 Энтерит. Человек испытывает боль внизу брюшины справа. Начинается диарея, тошнота, выходят непереваренные остатки пищи.
Энтерит. Человек испытывает боль внизу брюшины справа. Начинается диарея, тошнота, выходят непереваренные остатки пищи.
Аппендицит. Болевые синдромы при воспалении аппендикса бывают разнообразного типа и на первой фазе практически не тревожат. Постепенно они нарастают и становятся локальными с концентрацией в правой брюшинной области, нестерпимыми при надавливании. Пульсирующие приступы сопровождает подташнивание, рост температуры.
Раковые болезни кишечника. Болезненные проявления в нижней части живота при подобном заболевании обычно довольно слабые. Новообразования препятствуют движению экскрементов, что ведет к устойчивым задержкам дефекации и вздутию брюшинного отдела. После выхода экскрементных пробок и газов боли на некоторое время отступают.
Уролитиаз и опущение мочевого протока. Сообщают о себе болевыми проявлениями в этой зоне. Часто острые боли, похожие на почечные колики, указывают на закупоривание мочевых каналов камнем либо дисфункции отведения мочи.
Цистит. Помимо болевых ощущений больной страдает от постоянных безрезультатных попыток освободить пузырь, жжения и рези, если это все-таки удается. Если же неприятные чувства увеличились по интенсивности, распространились в подреберье сзади, вероятно воспаление перешло на почки и вызвало пиелонефрит.
Холецистит и желчнокаменная болезнь. При обострении провоцируют появление жгучей боли с правого бока, особенно на вдохе, при распрямлении тела, ходьбе.
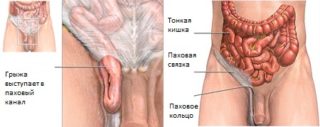 Варикоз. Развитие патологии возможно в зоне живота. Несостоятельность венозных сосудов в области малого таза зачастую появляется у тех, кому по работе приходится долго стоять. Для болезни характерны ноющие болевые ощущения в ногах и области брюшины, особенно в ночное время.
Варикоз. Развитие патологии возможно в зоне живота. Несостоятельность венозных сосудов в области малого таза зачастую появляется у тех, кому по работе приходится долго стоять. Для болезни характерны ноющие болевые ощущения в ногах и области брюшины, особенно в ночное время.
Паховая либо бедренная грыжа. Ноющие болевые проявления способны проявляться в левой и в правой зоне брюшины снизу – в зависимости от места локализации проблемного участка.
Остеохондроз. Провоцирует ноющие боли в направлении пораженного нервного волокна, которые отдают в подвздошный район и в тазобедренное сочленение.
Порой болевые ощущения бывают спровоцированы не патологическими отклонениями и недомоганиями, а излишними физическими нагрузками и моральным утомлением. В первом варианте мышечные структуры натягиваются, появляется жжение, покалывание. При нервных стрессах болевые проявления возникают с боковых сторон брюшины и посередине.
Болевой синдром у женщин
Представительниц прекрасного пола часто мучают болевые проявления в правом либо левом боку. Обычно их возникновение провоцируют недуги из области гинекологии.
 Нарушения менструального цикла на фоне гормональных сбоев. Болезненные ощущения могут появляться на любом этапе цикла. Нередко им сопутствуют дисфункциональные маточные кровоизлияния. При подобных отклонениях женщины жалуются на боли острого, приступообразного либо ноющего типа в подвздошной зоне и в самых нижних брюшных отделах.
Нарушения менструального цикла на фоне гормональных сбоев. Болезненные ощущения могут появляться на любом этапе цикла. Нередко им сопутствуют дисфункциональные маточные кровоизлияния. При подобных отклонениях женщины жалуются на боли острого, приступообразного либо ноющего типа в подвздошной зоне и в самых нижних брюшных отделах.
Бактериальные и вирусные инфекции. При воспалительном процессе в яичниках либо придатках боль локализуется с правой либо левой стороны. Это связано поражением одного из парных органов. Синхронное воспаление обоих яичников и придатков провоцирует появление неприятных чувств сразу с двух сторон. При обострении болезненные ощущения проявлены крайне сильно, им сопутствуют озноб, лихорадочное состояние, головные боли, нестандартные выделения. Хронические недуги воспалительного характера вызывают ноющую боль и чувство распирания в подвздошной зоне.
Внематочная беременность. Боль способна возникнуть как справа, так и слева – в зависимости от местоположения неправильно закрепившегося плодного яйца. Вначале она почти не доставляет дискомфорта, но с развитием болезни усиливается. Состояние опасно внутренним и наружным кровотечением, при стремительном развитии возможен смертельный исход.
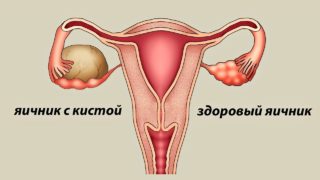 Киста яичников. В зависимости от расположения образования болеть будет с одной из сторон. Пациентке при этом кажется, что в боку колет или давит. Если кистозное образование вызывает резкую мучительную боль, возможно перекручивание его ножки. Подобное состояние требует незамедлительного оперативного вмешательства.
Киста яичников. В зависимости от расположения образования болеть будет с одной из сторон. Пациентке при этом кажется, что в боку колет или давит. Если кистозное образование вызывает резкую мучительную боль, возможно перекручивание его ножки. Подобное состояние требует незамедлительного оперативного вмешательства.
Новообразования внутренних репродуктивных органов. По причине опухолей болезненные ощущения в подвздошной зоне возникают нечасто. Обычно от неострых болевых проявлений страдают женщины после наступления менопаузы.
Овуляция. Иногда этот естественный процесс сопровождают болевые проявления резкого типа внизу брюшины, отражающаяся в подреберной зоне. Предсказать, что она вызвана именно выходом яйцеклетки из фолликула несложно – дискомфорт повторяется каждый месяц в середине менструального цикла. Специфическая терапия в данной ситуации не требуется, достаточно таблетки спазмолитика.
Особенности недомоганий при беременности
Болевое проявление в подвздошной зоне во время ожидания ребенка зачастую не относятся к патологическим отклонениям. Чем он может быть вызван:
- быстро разрастающейся маткой;
- избыточной энергичностью крохи на поздних сроках беременности;
- проблемами с пищеварением.
Боль в левой подвздошной области у женщин в положении зачастую вызывается запорами, возникающими из-за давления на пищевод и сменой рациона. Справиться с дискомфортом можно без приема фармпрепаратов, на поздних сроках не рекомендованных. Необходимо сбалансировать рацион и нормализовать режим дня. Если это не помогает, врач порекомендует энтеросорбенты, которые не навредят здоровью плода.
Болезненные ощущения у мужчин
Представителей сильного пола боль в подвздошной области мучает нечасто. Однако существуют заболевания, которые способны ее вызвать.
 Везикулит. Недуг воспалительного характера, захватывающий семенные пузырьки. Болевой синдром при этом не концентрируется лишь в подреберной зоне или внизу живота, но захватывает позвоночник, иррадиирует в спину, ноги.
Везикулит. Недуг воспалительного характера, захватывающий семенные пузырьки. Болевой синдром при этом не концентрируется лишь в подреберной зоне или внизу живота, но захватывает позвоночник, иррадиирует в спину, ноги.
Простатит. Заболевание любого типа способно привести к отраженным болям внизу живота, промежности, мошонке, почечной области. Дополнительно больной страдает от иных неприятных симптомов – ему трудно помочиться, появляются проблемы с эрекцией, на этом форе развивается нервозность и тревожность.
Опухоли предстательной железы, в том числе и злокачественные. Боль в правой подвздошной области у мужчин могут вызвать новообразования. Концентрация зависит от месторасположения опухоли. Мужчина чувствует, что в боку тянет, колет, идет отдача боли в низ живота. Дополнительным симптомом являются проблемы с мочеиспусканием.
Тревожные признаки
Даже если боль слабая, или известна ее причина, с визитом к врачу лучше не затягивать. Есть случаи, когда требуется срочный вызов «неотложки». К ним относятся:
- мучительные болезненные ощущения, не проходящие более трех часов и не унимаемые анальгетическими препаратами;
- серьезные механические повреждения тканей и органов;
- болезненность по всей области брюшины при нажатии;
- возникновение рвоты, сильного поноса, головокружения;
- неожиданный скачок температуры;
- потеря координации движений, помутнение сознания, обморок;
- побледнение или иное изменение оттенка кожи;
- тахикардия;
- понижение давления.
Все эти признаки свидетельствуют о необходимости срочной медицинской помощи, а в некоторых случаях, даже операции. Если подобная симптоматика сочетается с болевым синдромом над паховой складкой или подреберье, следует вызывать скорую помощь.
Перитонит и другие воспалительные процессы, а также внематочная беременность без срочного лечения способны привести к летальному исходу.
Что предпринять до приезда врачей
 При интенсивных болевых ощущениях врачи советуют отказаться от приема обезболивающих фармпрепаратов – потерпеть до приезда скорой помощи. Воздействие лекарства способно затруднить диагностические мероприятия, изменить клиническую картину недуга.
При интенсивных болевых ощущениях врачи советуют отказаться от приема обезболивающих фармпрепаратов – потерпеть до приезда скорой помощи. Воздействие лекарства способно затруднить диагностические мероприятия, изменить клиническую картину недуга.
Нельзя прикладывать к больному участку грелку или лед, делать компрессы, если фактор, спровоцировавший недомогание, неизвестен. Подобные процедуры могут привести к ухудшению самочувствия, ускорить развитие воспаления.
Человека с острой болью следует уложить в постель и обеспечить покой. На крайний случай дать спазмолитик, но обязательно сообщить об этом врачу.
Если человек без сознания, но есть тошнота или рвота – лучше уложить на живот, повернув голову на бок. Это позволит свободно дышать и не захлебнуться рвотными массами.
Патологии брюшной полости, вызывающие боль, могут быть смертельно опасными. Игнорировать дискомфорт нельзя, обязательно требуется выяснение предпосылок неприятных ощущений.
Диагностические мероприятия
Если болит живот справа или слева, первичную помощь окажет участковый терапевт. При необходимости он направит на консультацию к узкому специалисту, практикующему в сфере:
- проктологии;
- урологии;
- гинекологии;
- травматологии;
- хирургии;
- гастроэнтерологии.
После того как доктор исследует анамнез и проанализирует симптомы недомогания, он направит на лабораторные анализы и аппаратную диагностику: кишечную ректороманоскопию либо колоноскопию, исследование ультразвуком брюшной полости и тазовых органов, фиброгастроскопию. Возможна эндоскопия с биопсией, диагностическая лапароскопия.
Даже легкие дискомфортные ощущения в подвздошной зоне бывают тревожным сигналом скрытой патологии. Не стоит оставлять их без внимания. При возникновении болевого синдрома и сопутствующих дисфункций нужно пройти медобследование.


