Болезни гениталий у женщин
Содержание
- 1 1. Миома матки.
- 2 2. Эрозия шейки матки (эндоцервикоз).
- 3 3. Воспаление придатков — яичников и маточных труб (оофорит, сальпингит и сальпингоофорит, или аднексит).
- 4 4. Вагинальный кандидоз, или молочница.
- 5 5. Мультифолликулярные яичники, или синдром поликистозных яичников (СПКЯ).
- 6 6. Эндометриоз.
- 7 7. Кольпит (вагинит).
- 8 8. Нарушение менструального цикла.
- 9 9. Мастит (воспаление молочной железы).
- 10 10. Рак молочной железы.
- 11 Причины воспалительных болезней женских половых органов
- 12 Факторы, которые способствуют распространению инфекции
- 13 Виды воспалительных болезней женских половых органов
- 14 Бактериальный вагиноз
- 15 Хламидийная инфекция
- 16 Кандидозный кольпит
- 17 Симптомы воспалительных болезней женских половых органов
- 18 Последствия воспалительных болезней женских половых органов
- 19 Комментарии


Женские болезни и их симптомы — об этом мы рассказываем подробно на нашем сайте. Ну а сейчас представим вашему вниманию небольшой обзор самых распространенных женских болезней.
В современном мире, в заботах о своей семье, женщины зачастую перестают уделять внимание своему женскому здоровью. Бессимптомное течение некоторых женских болезней и несвоевременное обращение к врачу может сыграть в дальнейшем роковую роль, и врачебная помощь может быть уже неэффективной. Поэтому, заботясь о своей семье, женщина не должна переставать думать о себе, проявляя такую же заботу к своему женскому здоровью. В медицине проблемами женской половой сферы занимаются врачи-гинекологи, которые рекомендуют женщинами регулярно проходить профилактический осмотр с целью раннего выявления и лечения того или иного заболевания.
Большинство женских болезней по мере своего прогрессирования могут иметь один из трех основных симптомов:
- -расстройство менструальной функции (отсутствие менструаций, нерегулярные менструации, длительные менструальные кровотечения, патологические менструации, дисфункциональные маточные кровотечения и др.),
- -патологические влагалищные выделения,
- -боли внизу живота.
Каждый из этих признаков, а тем более их комбинация, говорит о необходимости посещения врача. Мы рассмотрим на основании этих симптомов самые часто встречающиеся болезни женской половой сферы.
1. Миома матки.
Миома представляет собой доброкачественную опухоль из мышечных волокон матки. Ее размер может составлять от нескольких миллиметров до нескольких сантиметров, что может давать разные клинические проявления, но основной симптом, с которым обращаются к гинекологу-чрезмерно обильные и длительные менструации.

Основной причиной считается повышенный уровень женских половых гормонов (эстрогенов) и хламидиоз, встречается у каждой четвертой женщины на планете в возрасте от 16 до 45 лет. В зависимости от величины опухоли менструальноподобные кровотечения могут происходить 2 или несколько раз в месяц. Постоянная и значительная кровопотеря приводит к развитию анемии, которая проявляется бледностью кожных покровов и слизистых оболочке, повышенной утомляемостью и слабостью. Только очень большие или множественные миомы вызывают болевые ощущения.
2. Эрозия шейки матки (эндоцервикоз).
Является одним из наиболее часто встречаемых заболеваний среди женского населения. Практически 40% всех женщин сталкиваются с эрозией, из них 55% составляют женщины в возрасте до 25 лет. Эрозия шейки матки представляет собой дефект слизистой оболочки наружной части шейки матки, пусковым моментом которой чаще всего является инфекционный воспалительный процесс.
Все это приводит к тому, что изменяется структура слизистой оболочки шейки матки, многослойный эпителий ее в месте повреждения исчезает, а поверхность слизистой оголяется. В итоге образуется истинная эрозия шейки матки.

Обычно через 1-3 недели истинная эрозия заживает или переходит в псевдоэрозию шейки матки, когда многослойный эпителий эрозии замещается цилиндрическим эпителием из цервикального канала шейки матки.
Обычно эрозия протекает бессимптомно и ее обнаруживают при гинекологическом осмотре, очень редко может проявляться кровянистыми выделениями после полового акта. При отсутствии лечения эрозия может перейти в онкологический процесс.
3. Воспаление придатков — яичников и маточных труб (оофорит, сальпингит и сальпингоофорит, или аднексит).
Воспаление придатков матки — яичников и маточных труб — одна из болезней, которой часто пугают матери своих дочерей, предпочитающих модную одежду в холодную погоду.
По статистике около 60% женщин обращается к врачу по поводу воспалительных заболеваний придатков матки. Основными причинами развития воспалительного процесса являются бактерии, особенно гонококк и стрептококк.
Заболевание может протекать бессимптомно или они могут быть настолько неявными, что женщина на них не обращает внимания. Но чаще всего основные симптомы воспаления придатков — боль внизу живота, справа или слева в зависимости от локализации воспалительного процесса, нередко отдающая в область заднего прохода или крестец.

Боль может быть приходящей или постоянной, которая исчезает после приема аналгетиков. Но подвох состоит в том, что лекарства только обезболивают, но не устраняют причину заболевания, что чревато переходом воспалительного процесса в хроническую стадию в дальнейшем с развитием осложнений. Также в остром процессе может отмечаться повышение температуры тела до 39С, тошнота и рвота, боли при мочеиспускании.
4. Вагинальный кандидоз, или молочница.
Вагинальный кандидоз, в народе именуемый молочницей, одно из частых заболеваний у женщин, доставляющее им массу неприятных ощущений. Причиной развития болезни являются грибы рода Candida, которые попадают в человеческий организм еще при рождении при прохождении через родовые пути и остаются с нами на всю жизнь, проявляя свою агрессивность лишь при снижении иммунитета. С молочницей хотя бы один или несколько раз в жизни сталкивались многие женщины-около 75%.

Главные признаки вагинального кандидоза — зуд в области влагалища, творожистые выделения и неприятный кислый запах. Кроме того, женщин может беспокоить жжение и боль после полового акта, из-за чего они предпочитают избегать сексуальных отношений.
Молочница может продолжаться долго, с периодами обострений и ремиссий, поэтому нельзя откладывать поход к врачу. Укрепление иммунитета и назначенное врачом лечение помогут быстро справиться со столь неприятным заболеванием.
5. Мультифолликулярные яичники, или синдром поликистозных яичников (СПКЯ).
Этот диагноз ставится, пожалуй, каждой четвертой женщине при посещении гинеколога. По статистике, этим заболеванием страдают от 2,5 до 8% женщин преимущественно в возрасте 25-30 лет. Синдром поликистозных яичников представляет собой заболевание, при котором нарушается процесс созревания фолликулов, овуляция не происходит, а яйцеклетки, которые остаются в них, превращаются в многочисленные кисты.
Часто болезнь развивается спонтанно, но все же основной причиной принято считать наследственный фактор, при котором происходит повышенная выработка андрогенов (мужских половых гормонов) при снижении образования прогестерона. Предрасполагающим фактором является избыточный вес, поэтому самым эффективным способом профилактики является нормализация массы тела.

Основной и единственный симптом этой женской болезни — нерегулярный менструальный цикл. Между менструациями может пройти несколько месяцев. В последнее время на Западе отмечается тенденция на то, что это состояние врачи расценивают ка вариант нормы и не спешат женщине восстанавливать менструальный цикл. Последние исследования пришли к выводу, что СПКЯ не является однозначной причиной бесплодия, как это считалось раньше.

6. Эндометриоз.
Важно знать, что не только синдром поликистозных яичников является иногда причиной нарушения менструального цикла. Данный симптом может быть признаком и другого женского заболевания, например, эндометриоза.
Полость матки выстлана из особенных слизистых клеток, составляющих внутренний слой — эндометрий. Особенность клеток эндометрия состоит в том, что они реагируют на циклические изменения гормонального фона. В частности, если эндометрий растет, появляются утолщения, обильно разрастаются кровеносные сосуды — то таким образом матка готовится к оплодотворению. Если такового не произошло, то большая часть эндометрия отслаивается в определенные дни цикла, и происходит менструальное кровотечение.
Однако иногда по неизвестной причине эндометрий появляется не только в матке, но и за ее пределами, что в медицине называют эндометриозом. В этих клетках происходят такие же изменения, что и в клетках полости матки, однако клинические проявления этого процесса могут быть разные, вплоть до нарушения функции того или иного органа. В основном эндометриоз встречается у женщин репродуктивного возраста в пределах 25-30 лет, в постменопаузе он практически не встречается.

Причины эндометриоза до сих пор до конца не известны, принято думать о генетических мутациях, изменениях на уровне клеточных ферментов и рецепторов к гормонам. Факторами риска являются хирургические манипуляции на половых органах женщины. Эндометриоз может быть генитальным, в пределах половых органов, и экстрагенитальный — в других областях организма.
Генитальный эндометриоз характеризуется разрастанием клеток эндометрия на яичниках, снаружи матки, в области шейки матки или цервикального канала. Типичным симптомом являются кровянистые выделения, появляющиеся за несколько дней до менструации, которые могут продолжаться еще некоторое время спустя после прекращения менструации. Вторым по частоте симптомом является боль в области малого таза, которая может быть постоянной, усиливаться перед менструацией, после похода в туалет, полового акта, а иногда и без видимых на то причин.

Экстрагенитальный эндометриоз диагностируется трудно, поскольку может не иметь никаких признаков или маскироваться под другое заболевание, в зависимости от области расположения клеток эндометрия. Единственным признаком, помогающим в диагностике, может послужить болевые ощущения и обострение состояния в зависимости от дня менструального цикла.
7. Кольпит (вагинит).
Вагинит представляет собой воспаление слизистой оболочки влагалища, причиной которого является бактериальная инфекция-стафилококк, хламидии, микоплазма, гонококк, гемофильная палочка и прочее. Кольпит (вагинит) является одним из самых распространенных заболеваний женских половых органов, поражая преимущественно женщин репродуктивного возраста, ведущих активную половую жизнь, особенно при частой смене половых партнеров.
Типичными симптомами кольпита являются слизистые, слизисто-гнойные, иногда кровянистые выделения в большом количестве из влагалища с неприятным запахом, зуд и жжение в области половых органов, болезненность при мочеиспускании, отечность и покраснение наружных половых органов.

При хроническом процессе симптомы могут быть не ярко выражены, а сам процесс имеет вялотекущий характер. Отсутствие своевременного лечения может способствовать распространению воспалительного процесса вверх и привести к воспалению полости матки (эндометрит), маточных труб (сальпингит) и яичников (оофорит). Поэтому нельзя откладывать лечение на потом, а при первых симптомах обратиться к врачу.

8. Нарушение менструального цикла.
Само по себе нарушение менструального цикла болезнью не является. Это в первую очередь симптом, говорящий о том, что в организме женщины имеются определенные проблемы.
Нормальный менструальный цикл характеризуется регулярными менструациями, которые возникают каждые 21-35 дней и длятся 3-8 суток. Если же менструальный цикл слишком короткий или длинный, а сами месячные скудные (менее 20 мл) или обильные (больше 150 мл потеря крови), или же длятся 1-2 дня, то говорят о его нарушении. Если же менструации отсутствуют в течение 6 месяцев и более, то говорят о аменорее.
Причин нарушения менструального цикла может быть достаточно много-начиная от гинекологических проблем и заканчивая нарушением работы гипофиза, щитовидной железы, или испытываемые женщиной постоянные стрессы. В зависимости от причин будет и различаться и лечение, однако не обращать внимания на нарушение менструального цикла ни в коем случае нельзя, поскольку за этим состоянием могут скрываться злокачественные заболевания.
9. Мастит (воспаление молочной железы).
Воспаление молочной железы, или мастит, возникает преимущественно в период грудного вскармливания, в другое время оно встречается крайне редко. В большинстве случаев затронуты женщины репродуктивного возраста-30-50 лет. Заболеваемость составляет 1-16% в зависимости от региона, из них 85%-первородящие женщины.

Причинами развития воспалительного процесса в молочной железе у кормящих матерей является лактостаз (застой молока), который создает идеальные условия для размножения бактерий. В других случаях причиной является также бактериальная инфекция, чаще всего стафилококк.
Мастит характеризуется покраснением, отечностью и ощущением напряжения в молочной железе на стороне поражения, повышением температуры тела до 39С. Вместе с этим существует риск развития абсцесса или свища в области поражения. Как правило, при своевременном обращении к врачу лечение приносит быстрый эффект.

10. Рак молочной железы.
Рак молочной железы является злокачественной опухолью из ее железистой ткани. Во всем мире это одна из самых частых форм рака среди женщин, поражая от 1/3 до 1/9 женщин в возрасте 13-90 лет. Среди всех раковых заболеваний оно стоит на втором месте после рака легких. Согласно данным ВОЗ, ежегодно в мире регистрируется от 8 тыс. до 1 млн. новых случаев заболевания. Оно также занимает второе место по числу смертей от рака у женщин.
Риск развития рака молочной железы после 65 лет почти в 6 раз выше, чем до этого возраста, и в 150 раз выше, чем до 30 лет.
Среди основных причин этой женской болезни называют наследственную предрасположенность к развитию заболевания. Предрасполагающие факторы риска достаточно разнообразны — отсутствие беременностей и родов, отсутствие грудного вскармливания или слишком короткий его период, ожирение, курение, сахарный диабет, раннее начало менструации (до 12 лет) и поздняя менопауза (старше 55 лет), артериальная гипертензия, злоупотребление алкоголем и прочее.
Как правило, на начальных стадиях заболевание протекает бессимптомно и диагностируется при самостоятельном осмотре в виде уплотнения в молочной железе или при проведении рентгеновского исследования железы (маммография).
Иногда могут беспокоить достаточно болезненные менструации и боли в молочной железе при мастопатии. На более поздних стадиях опухоль достигает больших размеров и видна невооруженным глазом. Форма и структура железы изменяется. Может втягиваться сосок, на месте поражения появляются язвы, прозрачные или кровянистые выделения из груди, отмечаются уплотнения в подмышечных впадинах или над ключицами, что говорит о поражении лимфатических узлов.
При своевременно начатом лечении на ранних стадиях заболевания (0-1) прогноз пятилетней выживаемости составляет почти 100 %, на 2-й стадии-93%, на 3-й стадии-72%, на 4-й стадии-22%.
Поэтому женщинам рекомендуется раз в месяц проводить самостоятельный осмотр молочных желез, а людям старше 40 лет раз в 1-2 года проходить маммографию с целью раннего выявления заболевания.
Таким образом, несмотря на заботы и хлопоты о семье, женщина должна уделять внимание и своему здоровью, ведь нет ничего лучше здорово и красивой мамы!
Мы составили для Вас краткий список наиболее часто встречаемых женских болезней, подробнее о которых мы поговорим в отдельных статьях. Ссылки на них вы могли видеть в тексте.
Мнение о самопроизвольном излечении воспалительного процесса в половых органах с началом или регулярностью половой жизни как главным «источником здоровья» является распространенным заблуждением.
К воспалительным заболеваниям женских половых органов (гениталий) относятся бартолинит, вульвит, вульвовагинит, кольпит (вагинит), цервицит, эндоцервицит, эндометрит, эндомиометрит, сальпингит (аднексит), оофорит, сальпингоофорит, параметрит, пельвиоперитонит.
-
бартолинит — воспаление большой железы преддверия влагалища. О бартолините подробно.
| Фото бартолинита. Псевдоабсцесс правой бартолиновой железы | 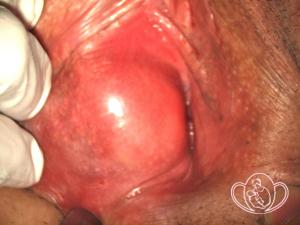 |
вульвит — воспаление женских наружных половых органов (вульвы). О вульвите подробно.
| Фото вульвита. Выраженная гиперемия (покраснение) больших половых губ и клитора у девочки 4 лет |  |
вульвовагинит — воспаление вульвы и влагалища. О вульвовагините подробно.
| Фото кольпита. Слизистая оболочка влагалища гиперемированная (ярко-красного цвета) |  |
| Фото цервицита. Слизистая оболочка шейки матки ярко-красного цвета |
| Фото хронического эндоцервицита, цервицита. Вход в цервикальный канал ярко-красного цвета, деформирован. В цервикальном канале умеренное количество гнойного секрета |
|
Воспаление половых органов необходимо лечить. ВАЖНО начать двигаться в правильном направлении! ВСЁ, что нужно знать о правильном направлении в лечении воспалительных заболеваний гениталий, смотри ЗДЕСЬ:
Лечение воспаления половых органов по предварительной записи по многоканальному телефону 8 (800) 500-52-74 (звонок по России бесплатный), или +7 (928) 022-05-32 (для зарубежных звонков). Задать ВОПРОС ОНЛАЙН о лечении воспаления половых органов можно по адресу info@kurortklinika.ru. ЗАПИСЬ ОНЛАЙН на лечение воспаления половых органов здесь. ЗАПИСЬ по интернету на лечение воспаления половых органов здесь. Купите курсовку по телефону +7 (928) 022-05-32 или здесь.
Классификация воспалительных заболеваний гениталий
Данная классификация достаточно условна, т.к. выраженность воспалительного процесса половых органов и его длительность статистически значимой корреляции (взаимной зависимости) в целом не имеют и зависят от вирулентности (агрессивности) возбудителя, особенности реакции нервной системы и иммунологической реактивности (активности иммунной системы) организма. Кроме того, понятия «острый», «подострый», «вялотекущий/торпидный», «стадия не полной ремиссии», характеризуют активность процесса, а понятия «свежий», «хронический» — длительность. Характеристика нормальных выделений из влагалища здоровой женщины
|
| Фото здорового влагалища нерожавшей девушки: стенки влагалища чистые, розового цвета. Выделения отсутствуют | |
| Фото здорового влагалища рожавшей женщины 23 лет: стенки влагалища розового цвета. Скудные слизистые выделения |
Нормальный состав микрофлоры влагалища включает около 150 видов вирусов и 400 видов бактерий.
В состав бактериальной флоры влагалища здоровой женщины/девушки входят кокки (стафилококки, стрептококки, пептострептококки), палочковидные бактерии (лактобактерии, бифидобактерии, бактероиды, фузобактерии, порфиромонада, превотелла) и др.
Нормальная влагалищная микрофлора наряду с защитной выполняет ферментативную, иммуностимулирующую и витаминосинтезирующую функции.
Нарушение видового состава и количественного баланса вирусной и бактериальной флоры может стать причиной воспалительных и инфекционных заболеваний мочеполовой системы.
К факторам самоочищения (защиты) влагалища относят
-
достаточный уровень эстрогенов (женских половых гормонов) в организме;
Ряд женщин неправильно понимает гигиену половых органов. Они практикуют промывание влагалища ( СПРИНЦЕВАНИЕ ) водой, настоем, отваром трав или раствором химических средств с гигиенической целью.
На самом деле спринцевание вымывает полезные микроорганизмы и вовсе НЕ ПОМОГАЕТ женщине. Природа заложила способность влагалища к самоочищению. О гигиене половых органов подробно.
Причины нарушений нормальной влагалищной флоры
К патологическим сдвигам в вагинальной среде могут привести
- спринцевание (промывание) влагалища;
- лечение антибиотиками системного либо местного (во влагалище) действия;
- лечение цитостатиками;
- лечение гормональными средствами («гормонами»);
- эндокринная патология (сахарный диабет, нарушение толерантности к глюкозе) и гормональные изменения в различные периоды жизни женщины/девушки (менструация, беременность, менопауза);
- использование оральных контрацептивов (противозачаточных таблеток). О контрацепции подробно.
- любые состояния, приводящие к нарушению иммунного статуса (курение, ринит (насморк), ангина, цистит и другие соматические (негинекологические) заболевания);
- преобладание в рационе питания или употребление вместо еды (в виде «перекуса») углеводистой пищи: булочек, печенья, конфет, сгущенного молока и т.д.
- дисбиоз (дисбактериоз) кишечника. Ряд исследователей считает, что в организме женщины/девушки может возникать единый инфекционных процесс с доминирующим клиническим проявлением (с преобладающими нарушениями) со стороны половой системы либо желудочно-кишечного тракта (пищеварительной системы).
При данных состояниях может измениться состав микрофлоры (бактериальной флоры) и характер выделений из половых путей женщины.
Лечение воспалительных заболеваний женских половых органов
Мы достигаем успеха БЕЗ АНТИБИОТИКОВ с помощью физиотерапии и лекарственных средств из растительного сырья.
Есть РЕЗУЛЬТАТЫ, есть ОПЫТ, есть пути ДОСТИЖЕНИЯ.
Физиологично и эффективно.
Лечение воспалительных заболеваний половых органов (гениталий) является одним из востребованных направлений деятельности нашей Клиники.
Лечение воспалительных заболеваний женских половых органов к нам НАПРАВЛЯЮТ гинекологи и обращаются САМОСТОЯТЕЛЬНО женщины из Белоруссии, Украины, Латвии и Литвы, Казахстана, Англии, Италии, ОАЭ, Турции, Южной Кореи, Вьетнама, Киргизии, Польши, Греции, а также многих городов России.









Мнение о спонтанном (самопроизвольном) излечении воспалительного процесса в половых органах с началом или регулярностью половой жизни как главным «источником здоровья» является распространенным заблуждением.
В Курортной клинике женского здоровья разработана и успешно применяется Программа №1. Лечение воспалительных и инфекционных заболеваний малого таза.
В программу входит полное клинико-лабораторное ОБСЛЕДОВАНИЕ и лечение. Программа №1 подробно.
ДЛИТЕЛЬНОСТЬ лечения воспаления половых органов и инфекционных заболеваний (дисбактериоза) малого таза составляет 10-14 дней в зависимости от активности воспалительного процесса.
ПЕРВИЧНЫЙ ПРИЕМ гинеколога, обследование и начало лечения желательно осуществить в первые дни после окончания менструации.
В ряде случаев при невозможности явки в указанные дни менструального цикла (сразу после окончания менструации) допустимо начать обследование и лечение позднее.
Обследование и лечебные процедуры выполняются с ПЕРВОГО ДНЯ обращения в Клинику. О лечении подробно.
Необходимое клинико-лабораторное обследование Вы можете выполнить по месту жительства или в нашей Клинике по предварительной записи. Стоимость обследования
Результаты обследования действительны в течение 2 месяцев с момента выполнения при отсутствии смены полового партнера.
Лечение воспаления половых органов у женщин основано на применении лекарственных средств из растительного сырья и современных физиопроцедур.
Применение лекарственных средств на гидрофильно-гидрофобной основе позволяет доставить лекарственное средство по лимфатическим путям непосредственно в воспалительный очаг, минуя желудочно-кишечный тракт, печень и почки.
Лекарственные средства из природного минерального и растительного сырья, изготовленные по рецептам врачей Курортной клиники женского здоровья , оказывают выраженное противовоспалительное, мембранорегенерирующее и мембраностабилизирующее действие (восстанавливают поврежденные клетки), позволяют избежать возможного негативного влияния на здоровые органы и ткани, снизить лекарственную нагрузку на организм, значительно повысить эффективность лечения и длительность периода ремиссии (периода без субъективных проявлений болезни). О гомеопатии подробно.
Наш опыт санаторно-курортного лечения показывает, что использование лекарственных средств на основе природного минерального и растительного сырья является важным физиологическим (соответствующим физиологии человека) компонентом лечения воспалительных заболеваний малого таза.
 Стоимость лечения воспаления половых органов составляет — 35850 рублей.
Стоимость лечения воспаления половых органов составляет — 35850 рублей.
Все физиотерапевтические процедуры в Курортной клинике женского здоровья выполняются БЕЗ БОЛИ, в комфортных условиях профессионально подготовленными акушерками Клиники.
 Противопоказаниями к физиотерапевтическому лечению являются общие противопоказания к физиотерапии: гипертоническая болезнь 3 степени, онкологические процессы в организме, тяжелые соматические (терапевтические) заболевания в стадии декомпенсации.
Противопоказаниями к физиотерапевтическому лечению являются общие противопоказания к физиотерапии: гипертоническая болезнь 3 степени, онкологические процессы в организме, тяжелые соматические (терапевтические) заболевания в стадии декомпенсации.
О каждой физиотерапевтической процедуре и противопоказаниях к ней подробно на нашем сайте в соответствующем параграфе статьи «Физиотерапия».
Во время лечения воспалительного процесса желательно не вступать в половую близость.
При невозможности уклониться от полового акта обязательна контрацепция презервативом вследствие активного выхода инфекции из «депо» и повышения риска заражения полового партнера и развития внематочной беременности.
Презерватив необходимо надевать до начала полового акта!
Наступление беременности возможно планировать в следующем менструальном цикле на основании «чистых» данных контрольного исследования.
 При выявлении инфекций, передаваемых половым путем, обязательно лечение полового партнера (супруга, друга) у уролога.
При выявлении инфекций, передаваемых половым путем, обязательно лечение полового партнера (супруга, друга) у уролога.
В период лечения воспалительных заболеваний половых органов важно не употреблять острую пищу и алкогольные напитки, включая пиво и шампанское.
Возвращение к привычному питанию и употреблению спиртных напитков возможно через 3-5 дней после окончания лечения.
Во время лечения воспаления половых органов ограничений и особенностей физической нагрузки нет.
Во время лечения воспаления половых органов нежелательно посещение бани, сауны (в том числе ИК-сауны), бассейна и источников холодной минеральной воды в виде ножных и сидячих ванн.
После окончания лечения воспаления половых органов до получения «чистых» результатов контрольного исследования обязательна контрацепция презервативом.
Презерватив необходимо надевать до начала полового акта.
После завершения Программы лечения воспалительных и инфекционных заболеваний малого таза на основании динамики (изменения) состояния мы назначаем индивидуальную поддерживающую терапию в течение 6-8 месяцев.
Поддерживающая терапия позволяет закрепить достигнутый ПОЛОЖИТЕЛЬНЫЙ РЕЗУЛЬТАТ лечения воспаления половых органов.
Санаторно-курортное лечение воспалительного процесса гениталий у женщин, проведенное 2 раза в год (в сентябре-октябре и феврале-марте), позволяет уменьшить активность патологического процесса (инфекционно-воспалительного, инфекционно-аллергического, спаечного) в придатках матки и способствует полному излечению хронического сальпингита, сальпингоофорита, оофорита.
В стоимость программы лечения не входит трансфер и стоимость проживания.
 Курортная клиника женского здоровья содействует в размещении и проживании женщин, женщин с детьми и семейных пар на время обследования и лечения.
Курортная клиника женского здоровья содействует в размещении и проживании женщин, женщин с детьми и семейных пар на время обследования и лечения.
Об условиях проживания и трансфере из аэропорта Минеральные Воды и железнодорожной станции Пятигорск подробно в статье «Проживание».

Среди гинекологических болезней воспалительные заболевания половых органов у женщин являются наиболее распространенными патологиями. Примерно 60% женщин обращаются за консультацией помощью к врачам-гинекологам именно из-за развития воспалений.
Кроме того, гинекологи утверждают, что на самом деле число заболевших может быть еще больше, так как воспаление иногда имеет стертую форму. Следовательно, женщина к врачу не обращается. Принято считать, что увеличение воспалений половых органов у женщин связано, прежде всего, со снижением иммунитета, ухудшением экологической ситуации, изменениями в сексуальном поведении молодых людей.
Причины воспалительных болезней женских половых органов
Практически всегда воспалительный процесс в половых органах возникает под воздействием ряда разных факторов – термических, химических, механических. Но основным фактором, напрямую воздействующим на развитие воспалений, является влияние инфекций. Зависимо от того, какой именно возбудитель провоцирует развитие воспалительных болезней женских половых органов, их принято подразделять на неспецифические и специфические. К последним относятся туберкулез, гонорея, дифтерия.
Неспецифические воспалительные болезни провоцируют самые разнообразные возбудители: хламидии, грибы кандида, уреаплазмы, микоплазмы, трихомонады, кишечные палочки, клебсиеллы, коринебактерии (гарднереллы) и др.
 Условно-патогенные микроорганизмы также играют некую роль в возникновении таких болезней. Чаще всего передача патогенных возбудителей происходит в процессе полового контакта, более редко имеет место бытовой путь передачи. Для того чтобы воспаление женских половых органов спровоцировали условно-патогенные микроорганизмы, должны соблюдаться определенные условия. В частности влагалищная микрофлора, создающая кислую среду, препятствует попаданию и дальнейшей активизации инфекции условно-патогенных микроорганизмов.
Условно-патогенные микроорганизмы также играют некую роль в возникновении таких болезней. Чаще всего передача патогенных возбудителей происходит в процессе полового контакта, более редко имеет место бытовой путь передачи. Для того чтобы воспаление женских половых органов спровоцировали условно-патогенные микроорганизмы, должны соблюдаться определенные условия. В частности влагалищная микрофлора, создающая кислую среду, препятствует попаданию и дальнейшей активизации инфекции условно-патогенных микроорганизмов.
Кроме того, препятствием для распространения инфекции является процесс отторжения слоя эндометрия в период менструации. Вместе с этим слоем отторгаются также микроорганизмы. А благодаря пластическим свойствам тазовой брюшины воспаление у женщины затрагивает только область малого таза.
Фактором, который защищает от риска повторного развития воспалений половых органов, является также употребление некоторых оральных противозачаточных средств.
Различают активное и пассивное распространение инфекции в верхние половые пути из нижних. Пассивным считается лимфогенный или гематогенный путь, а также распространение в трубы и матку, в брюшную полость через цервикальный канал. Активное распространение инфекции происходит с трихомонадами и сперматозоидами.
Факторы, которые способствуют распространению инфекции
В половых путях женщины инфекция распространяется более активно под влиянием некоторых факторов.
Интенсивному процессу способствуют разные манипуляции, проводимые внутриматочно: аборты, выскабливания и др. При таких процедурах в полость матки может попасть инфекция либо из влагалища, либо из внешней среды. Через маточные трубы она постепенно распространяется на маточные трубы. Восходящая инфекция очень часто проявляется сразу же после менструации, рождения ребенка, оперативных вмешательств, которые проводились на органах малого таза и брюшной полости.
Также активному ее распространению способствует наличие в организме женщины очагов хронической инфекции, нарушения эндокринного характера и обменных процессов в организме, нерациональное питание, частые эмоциональные перегрузки, переохлаждения и др.
Виды воспалительных болезней женских половых органов
В зависимости от того, какую именно область половых органов женщины поражает неспецифическая инфекция, определяется заболевание половых органов. При условии развития воспаления слизистой влагалища проявляется кольпит. Это воспаление бывает диффузным и очаговым, оно может распространяться на вульву и часть шейки матки.
 Если воспаление затронуло наружные половые органы, то речь идет о вульвите. Этот недуг может развиться у женщины как последствие травмы слизистой вследствие расчесывания, ссадин и др. Происходит инфицирование травмированной поверхности. Иногда диагностируется вторичный вульвит, который является последствием воспаления внутренних половых органов.
Если воспаление затронуло наружные половые органы, то речь идет о вульвите. Этот недуг может развиться у женщины как последствие травмы слизистой вследствие расчесывания, ссадин и др. Происходит инфицирование травмированной поверхности. Иногда диагностируется вторичный вульвит, который является последствием воспаления внутренних половых органов.
Если воспаление затрагивает внутреннюю оболочку шеечного канала, то у больной диагностируется эндоцервицит. Эндометрит – воспалительный процесс во внутренней оболочке матки. Возникновение острого эндометрита в основном наблюдается после тяжелых родов, абортов, выскабливания.
При воспалении маточных труп у пациентки развивается сальпингит. Воспалительный процесс, затронувший яичники, провоцирует развитие оофорита. Воспаление стенок матки называется миометритом, а тазовой брюшины — пельвиоперитонитом.
Сальпингоофорит (аднексит) – воспалительный процесс в придатках матки, который провоцирует инфекция, распространяющаяся из влагалища восходящим путем. Обычно возникает как последствие аборта либо тяжелых родов. В более редких случаях инфицирование может произойти из прямой или сигмовидной кишки, аппендикса.
Бактериальный вагиноз
Бактериальный вагиноз — широко распространенная причина развития вагинита у женщин. Вследствие этой болезни нарушается биоценоз и нормальная микрофлора влагалища. Женщина отмечает появление интенсивного выделения белей. При этом иных симптомов болезни не наблюдается. Очень редко проявляются признаки зуда или жжения.
Бактериальный вагиноз также называется болезнью Гарднера – по имени ученого, впервые обнаружившего во влагалище палочки – гарднереллы, которые всегда присутствуют в микрофлоре влагалища при бактериальном вагинозе.
При нормальном состоянии микрофлоры влагалища ее основой являются лактобациллы, которые осуществляют функцию защиты от инфицирования, подавляя увеличение числа условно-патогенных микробов. При снижении количества лактобацилл на их месте оказываются занимают условно-патогенные микробы, среди которых ведущее место занимает именно гарднерелла. Возбудители бактериального вагиноза попадают в половые органы женщины в процессе сексуального контакта. В то же время при бытовых контактах передача возбудителя от одной женщины к другой причиной болезни быть не может.
 Существует также ряд факторов, повышающих риск развития бактериального вагиноза. Это регулярное применение спринцевания, использование контрацептивов, которые содержат 9-ноноксинол, применения антибиотиков для лечения других недугов, частые смены сексуальных партнеров.
Существует также ряд факторов, повышающих риск развития бактериального вагиноза. Это регулярное применение спринцевания, использование контрацептивов, которые содержат 9-ноноксинол, применения антибиотиков для лечения других недугов, частые смены сексуальных партнеров.
При бактериальном вагинозе женщина отмечает, что выделения из влагалища источают неприятный запах, которой становится более ощутимым после того, как произошел половой акт. При этом важно отметить, что выделения при бактериальном вагинозе отличаются от выделений у здоровых женщины только запахом и количеством.
Развитие бактериального вагиноза может стать серьезной проблемой, так как его прогрессирование способствует увеличению риска воспалительных процессов в матке, придатках, осложнений при вынашивании ребенка, а также преждевременных родов у беременных женщин.
При лечении бактериального вагиноза врач преимущественно назначает применение препарата Метронидазол внутрь. Этот препарат в некоторых случаях плохо переносится женщинами, вызывая постоянную тошноту. Кроме того, он категорически не совмещается с алкоголем. В качестве альтернативных вариантов возможно применение геля Метронидазол, который вводится во влагалище, а также Клиндамицина в виде крема и таблеток.
Хламидийная инфекция
Для женщины хламидийная инфекция небезопасна с точки зрения последствий ее развития, так как она может спровоцировать появление спаек в брюшной полости и маточных трубах. Как следствие, женщина может в будущем страдать от бесплодия. Хламидийная инфекция развивается без видимых симптомов, скрыто. Но иногда женщина может жаловаться на болевые ощущения в области правого подреберья.
Хламидии трудно поддаются идентификации. Чтобы обнаружить инфекцию, проводится исследование антител к хламидиям в крови.
Для лечения этого воспалительного заболевании половых органов назначают медикаментозные средства группы тетрациклинов, а также Эритромицин, Сумамед, Макропен, Клацид. Терапия уреаплазменной и микоплазменной инфекции проводится аналогично.
Кандидозный кольпит
При развитии кандидозного кольпита женщина отмечает появление белых выделений творожного типа. Они проявляются под воздействием грибов рода кандида, которые представляют нормальную микрофлору влагалища.
Грибы рода Кандида представляют нормальную микрофлору однако их активность значительно возрастает вследствие прохождения курса лечения антибиотиками, а также при гипоэстрогении, гиповитаминозе. Иногда кандидозный кольпит возникает на фоне беременности.
Проводится местная терапия в виде спринцевании кислыми растворами с целью восстановления нормальной микрофлоры влагалища. Также для лечения используется Клотримазол, Трихомонад, представители Эконазола, свечи Пимафуцин.
Симптомы воспалительных болезней женских половых органов
Женские воспалительные заболевания характеризуются отсутствием четкой клинической картины, так как для них характерно хроническое течение и периодические обострения.
 Для воспаления женских половых органов характерны разные симптомы, как местные, так и общие. При воспалительном процессе женских половых органов характерными симптомами являются отек, краснота и зуд слизистой оболочки влагалища и вульвы, болевые ощущения во время полового сношения, периодические боли внизу спины, изменение характера выделений из влагалища. Возможны сбои в менструальном цикле, утрудненное мочеиспускание.
Для воспаления женских половых органов характерны разные симптомы, как местные, так и общие. При воспалительном процессе женских половых органов характерными симптомами являются отек, краснота и зуд слизистой оболочки влагалища и вульвы, болевые ощущения во время полового сношения, периодические боли внизу спины, изменение характера выделений из влагалища. Возможны сбои в менструальном цикле, утрудненное мочеиспускание.
При остром течении воспалительного заболевания наблюдается ярко выраженная общая реакция организма: возрастает температура тела, наблюдается озноб. При анализе крови определяется изменение картины крови. Женщина отмечает интенсивное выделение белей, боль внизу живота. Если процесс протекает в хронической форме на протяжении длительного периода, поражения половой системы становятся менее выраженными, но при этом присутствуют признаки изменений в других системах и органах.
Последствия воспалительных болезней женских половых органов
В процессе прогрессирования таких заболеваний у женщины происходят изменения в состоянии половой системы, а также общее ухудшение состояния здоровья больной. Часто наблюдается нарушение в обменных процессах, изменения вегето-сосудистого характера, сдвиги в работе эндокринной системы.
Кроме того, воспалительные заболевания женских половых органов провоцируют образование анатомических изменений. У женщины, которая перенесла воспаление половых органов, могут образоваться спайки либо развиться непроходимость маточных труб. Ощутимо ухудшается кровоток в тканях половых органов, яйцеклетка также созревает с нарушениями. Воспалительные заболевания в гинекологии иногда приводят к образованию изменений гемодинамического и трофического характера в органах и тканях малого таза. У женщины может нарушиться процесс овуляции, а также транспортировка яйцеклетки при условии нарушения проходимости труб.
Вследствие перенесенных воспалений половых органов у женщины проявляются и нарушения менструальной функции, может развиться внематочная беременность. Иногда образуются изменения матки и придатков. Столь серьезные патологии в некоторых случаях провоцируют бесплодие. Поэтому воспалительные заболевания в гинекологии занимают основное место в списке причин бесплодия.
Чаще всего такой воспалительный процесс становится причиной нарушений половой, а также менструальной и генеративной функции у женщины.
Если диагноз не будет установлен правильно и своевременно, то процесс может усугубиться и в итоге плохо поддаваться лечению. Именно поэтому женщина обязана осознавать, что как можно более раннее установление диагноза и комплексный подход к лечению являются очень важной мерой профилактики бесплодия в будущем.

Образование: Окончила Ровенский государственный базовый медицинский колледж по специальности «Фармация». Окончила Винницкий государственный медицинский университет им. М.И.Пирогова и интернатуру на его базе.
Опыт работы: С 2003 по 2013 г. – работала на должностях провизора и заведующего аптечным киоском. Награждена грамотами и знаками отличия за многолетний и добросовестный труд. Статьи на медицинскую тематику публиковались в местных изданиях (газеты) и на различных Интернет-порталах.
Комментарии
Нет инфекций? Бактерии есть у любого человека и это считается нормальным, но под воздействием неблагоприятных факторов, таких как например переохлаждение, бактерии начинают шалить, что вполне может спровоцировать воспаление. И если врачи "ничего такого" не находят, то надо поддержать свой организм в попытке справиться с болезнью самостоятельно. У меня тоже врачи не нашли "ничего такого", а боли были невыносимыми. Долго лечилась народными средствами, перепробовала все возможные. Всё же после долгих мучений нашла "своё". Хорошо помогли и обычные противовоспалительные фармацевтические средства, которые продаются в свободной продаже, без рецепта врача. Главное не опускать руки и не сдаваться
Я обратилась с такими симптомами к местному врачу, у меня взяли мазок и сказали — ничего нет! Прописали трихопол. Через месяц, после окончания приёма таблеток — не могла сесть(будто сажусь на что то очень острое задним проходом) и температура высокая. В частной клинике у меня просто взяли на скрытые инфекции, нашли уреоплазму и сказали, что лечить не надо-так как я рожать в ближайшее время не собираюсь. И отправили домой! При интиме боли и после тоже, выделения белые обильные. Что делать, как донести до врачей, что у меня, что то не в порядке. Так относятся — лишь бы отвязаться или денег снять, а лечения нормального нет!



