Какой врач берет мазок у мужчин
Содержание
- 1 Типы анализов мазка на инфекции
- 2 Показания к исследованию
- 3 Подготовка к мазку из уретры у мужчины
- 4 Как проводится забор материала
- 5 Кто и как берет мазок у мужчин
- 6 Насколько болезненна процедура
- 7 Расшифровка результатов: норма и отклонения
- 8 Общее исследование
- 9 Что делать после получения результатов
- 10 Когда назначается анализ мазка у мужчин
- 11 Что значит агрегация спермы с клеточным дебрисом
- 12 Какие анализы нужно сдать при цистите для диагностики?
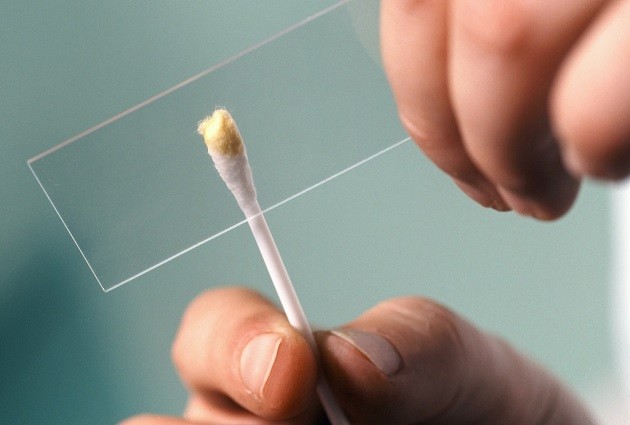 Многие пациенты не знают, для чего берут мазок из уретры. Врач назначает анализ мазка у мужчин на инфекции, который показывает наличие явных и скрытых заболеваний.
Многие пациенты не знают, для чего берут мазок из уретры. Врач назначает анализ мазка у мужчин на инфекции, который показывает наличие явных и скрытых заболеваний.
Манипуляцию проводят при подозрении на поражение микроорганизмами и при общем медицинском обследовании.
После забора биоматериала он изучается под микроскопом, и таким образом диагностируются инфекции, которыми поражен пациент.
Типы анализов мазка на инфекции
Существуют 2 вида анализа мазка у мужчин: общий – посев на флору, а также исследование на скрытые инфекции.
Для проведения общего анализа (посев на флору) у мужчин мазок наносят на стекло, окрашивают и исследуют. Процедура выявляет наличие бактерий, не определяя вид инфекции.
Для исследования на поражение скрытыми половыми инфекциями отобранный материал помещается в стерильную среду. Метод выявляет возбудителей патологии на уровне ДНК и называется полимеразной цепной реакцией. ПРЦ пробы из уретры мужчин выявляет бессимптомные заражения и позволяет определить вид инфекции.
Показания к исследованию
 В силу различных причин мужчины обращаются к урологу редко. Обычно это происходит, когда уже невозможно терпеть боль. Показаниями к взятию мазка из уретры у мужчин считаются:
В силу различных причин мужчины обращаются к урологу редко. Обычно это происходит, когда уже невозможно терпеть боль. Показаниями к взятию мазка из уретры у мужчин считаются:
- боли во время мочеиспускания и после;
- выделения из гениталии (гной, слизь, серозный выпот);
- покраснение и отечность половых органов;
- частое мочеиспускание;
- появление сыпи;
- воспалительные заболевания мочевыводящей и половой системы различного происхождения;
- бесплодие;
- инфицирование партнерши;
- увеличение лимфоузлов в паховой области;
- болевые ощущения во время половой близости;
- общее медицинское обследование;
- подозрение на наличие инфекций.
 Если взятый материал наносят на предметное стекло и исследуют под микроскопом, такой способ называется нативным. В некоторых случаях мазок окрашивают по Граму или метиленовым синим. С помощью цветового исследования лучше определяются гонококки, трихомонады, эпителиальные клетки, лейкоциты.
Если взятый материал наносят на предметное стекло и исследуют под микроскопом, такой способ называется нативным. В некоторых случаях мазок окрашивают по Граму или метиленовым синим. С помощью цветового исследования лучше определяются гонококки, трихомонады, эпителиальные клетки, лейкоциты.
Для выявления ИППП типа генитального герпеса или микоплазмоза соскоб помещают в пробирку, а затем в лаборатории проводится ПЦР.
Исследование мазка из мочевого канала позволяет определить наличие и состав микрофлоры, выявить грибки и паразиты, наличие лейкоцитов и эпителия. Необходимо сдать мазок из уретры и при подозрении на некоторые мужские инфекционные болезни.
В таком случае проводится определение не только вида возбудителей, но и их количества. При микроскопическом исследовании мазка из уретры у мужчин лаборант подсчитывает количество патогенных микроорганизмов и записывает их количество в бланке.
Подготовка к мазку из уретры у мужчины
От предварительной подготовки зависит точность результата. За неделю до взятия соскоба следует отказаться от приема медикаментов. Если нет возможности это сделать, исследование переносят.
Если врач считает целесообразным, пациенту назначается провокационная диета или меняется образ жизни. Ему рекомендуют посещать баню, сауну, употреблять алкоголь, острые и копченые блюда.
Такое поведение провоцирует прогрессирование заболевания, и происходит стремительное развитие патогенной микрофлоры. Для выявления скрытых половых инфекций врач также назначает:
- обработку мочеточника раствором серебра;
- введение в канал бужа – специального раздражителя стенок уретры;
- внутримышечные инъекции гоновакцины или препарата, оказывающего пирогенное действие (последний может вводиться в виде суппозиториев).
В день анализа
 Непосредственная подготовка к взятию мазка у мужчины начинается за 2 дня до процедуры. Для точности результата за сутки до отбора пробы отказываются от спиртных напитков. Чтобы подготовиться к мазку на флору у мужчин, выполняют ряд правил:
Непосредственная подготовка к взятию мазка у мужчины начинается за 2 дня до процедуры. Для точности результата за сутки до отбора пробы отказываются от спиртных напитков. Чтобы подготовиться к мазку на флору у мужчин, выполняют ряд правил:
- Перед забором материала принимают душ.
- За двое суток до процедуры нужно отказаться от половых контактов.
- В день взятия анализа нельзя мочиться за 2 – 3 часа до посещения врача.
Во время мочеиспускания смывается микрофлора. Если мазок берется сразу после посещения туалета, при заборе биологического материала в пробу не попадут микроорганизмы, вызывающие патологии.
Но спустя несколько часов они вновь накапливаются в области уретры. Таким образом, исследование не выявит патогенные микроорганизмы, но они будут продолжать развиваться и отравлять организм.
У мужчин с обильными выделениями забор биоматериала проводят спустя 1 час после мочеиспускания.
Наиболее точный результат анализа получают при утреннем отборе пробы до мочеиспускания.
Как проводится забор материала
Часто причиной страха перед проведением забора биоматериала является неосведомленность о том, как берут мазки из уретры у мужчин. Нет информации о том, больно ли мужчинам сдавать мазок, о специалисте, проводящем манипуляцию. Направление на соскоб из уретры дает венеролог или уролог.
Кто и как берет мазок у мужчин
 Забор биоматериала проходит быстро и выполняется стерильными инструментами. Процедуру проводит врач. Перед взятием соскоба необходим туалет половых органов. После обработки мылом и водой гениталии обрабатывают стерильным физраствором и вытирают салфеткой. Это удаляет остатки микрофлоры с поверхности кожи и предотвращает попадание инородных бактерий в мазок.
Забор биоматериала проходит быстро и выполняется стерильными инструментами. Процедуру проводит врач. Перед взятием соскоба необходим туалет половых органов. После обработки мылом и водой гениталии обрабатывают стерильным физраствором и вытирают салфеткой. Это удаляет остатки микрофлоры с поверхности кожи и предотвращает попадание инородных бактерий в мазок.
Чтобы правильно брать мазок у мужчин, применяют специальный зонд или щеточку. В редких случаях используют дактроновый или ватный тампон. Стерильный инструмент вводят в уретру на несколько сантиметров.
Глубина проникновения не должна превышать 3 – 5 см. На расстоянии больше указанного микрофлора не содержится, и стенки мочеиспускательного канала стерильны. Осторожными и уверенными движениями вращают инструмент. Для забора анализа делают 2 – 3 поворота, затем извлекают зонд (щеточку) и содержимое переносят на предметное стекло.
Мазок подсушивается, окрашивается красителем. Различные возбудители принимают присущий им цвет под его воздействием. Затем под световым или электронным микроскопом изучается проба.
Если есть подозрение на трихомонады, исследование проводят сразу после взятия мазка. Это выявляет подвижных возбудителей трихомониаза.
Биоматериал, взятый на определение скрытых инфекций, помещается в пробирку и стерильный контейнер со специальной средой для транспортировки. Емкость герметично закрывается и направляется в лабораторию для исследования.
Если проводится забор материала на скрытые инфекции, может проводиться массаж. Он увеличивает информативность исследования.
Насколько болезненна процедура
Болезненность при взятии соскоба у мужчин из уретры зависит от степени поражения гениталий и квалификации врача. При запущенном состоянии половые органы сильно раздражены, появляется отек и любое прикосновение приносит боль.
Если проба берется для медицинского обследования, процедура проходит без болевых ощущений. Пациенты, перенесшие манипуляцию, характеризуют ее как неприятную, но терпимую.
После взятия мазка во время мочеиспускания могут появляться болезненные ощущения. Пациенты определяют их по-разному: жжение, дискомфорт, сильная боль. Это объясняется тем, что во время забора мазка в мочеиспускательном канале появляется раздражение.
Во время прохождения урины она попадает на поврежденную поверхность, вызывая боль. Некоторые мужчины предпочитают меньше употреблять жидкости, чтобы реже раздражать травмированную уретру. Это неправильное решение. Если реже мочиться, концентрация урины возрастает, и интенсивность воздействия на микротравмы становится больше.
Чтобы уменьшить неприятные проявления, после взятия материала из уретры пьют отвары ромашки, календулы в больших количествах. Если ощущения сильные, принимают теплую ванну, снимают боль обезболивающими препаратами.
После манипуляции необходимо отказаться от алкоголя, копченостей, острой пищи. Тогда моча не будет раздражать травмированную слизистую, и процесс восстановления пройдет мягче и быстрее.
Если после забора биоматериала боли не утихают и к ним добавляются выделения, немедленно обращаются к урологу.
Расшифровка результатов: норма и отклонения
 Только врач может правильно оценить полученную информацию и поставить диагноз. Самостоятельное лечение приводит к ухудшению ситуации и вызывает необратимые процессы.
Только врач может правильно оценить полученную информацию и поставить диагноз. Самостоятельное лечение приводит к ухудшению ситуации и вызывает необратимые процессы.
После визуального обследования врач дает направление на взятие мазка из уретры. Во время исследования выявляются основные возбудители заболеваний:
- гонококки;
- хламидии;
- микоплазмы;
- уреаплазмы;
- трихомонады;
- вирус простого герпеса;
- цитомегаловирус.
 Если есть необходимость, врач дополняет либо ограничивает перечень инфекций.
Если есть необходимость, врач дополняет либо ограничивает перечень инфекций.
Общее исследование
 После забора материала у мужчин на определение микрофлоры в лаборатории проводят его микроскопическое исследование.
После забора материала у мужчин на определение микрофлоры в лаборатории проводят его микроскопическое исследование.
На доставку, исследование и оформление результатов уходит 2 – 3 дня. В бланке указывают количество лейкоцитов, число эпителиальных клеток, наличие слизи в мазке, кокковых инфекций, других патогенных микроорганизмов.
Для данного вида исследования существует своя норма показателей у мужчин:
- лейкоциты: 0 – 5 в поле зрения;
- слизь в умеренном количестве;
- отсутствие трихомонад и гонококков;
- эпителиальные клетки: 5 – 10 в поле зрения;
- нормальная микрофлора в мазке у мужчин: не более 10 в поле зрения.
Трактовка результатов
 Превышение уровня может указывать на:
Превышение уровня может указывать на:
- наличие уретрита и простатита, если повышенное содержание лейкоцитов в уретре вызвано нейтрофилами или лимфоцитами;
- аллергическую реакцию, если содержание лейкоцитов повышено за счет увеличения количества эозинофилов;
- заболевание уретритом, если содержание клеток эпителия выше нормы;
- воспалительный процесс при избыточном количестве слизи;
- гонорею при выявлении гонококков;
- трихомониаз при обнаружении трихомонад.
Эпителием называют клетки, покрывающие поверхность кожи и слизистых. Если при анализе обнаружено, что количество эпителия выше нормы, значит, у мужчины хронический уретрит.
Повышение уровня лейкоцитов может быть вызвано:
- травмой;
- воспалением в уретре;
- появлением опухоли.
 О развитии в организме хронических заболеваний свидетельствует значительное превышение количества клеток эпителия в сравнении с лейкоцитами.
О развитии в организме хронических заболеваний свидетельствует значительное превышение количества клеток эпителия в сравнении с лейкоцитами.
В нормальном состоянии слизь при анализе может выявляться в небольшом количестве. Незначительное повышение ее содержания — это показатель травмирования, развития новообразования.
При инфицировании трихомонадами и гонококками, хламидиями, кандидой количество слизи становится значительным. Оно в бланке анализа записывается как «++» или «+++».
Увеличенное количество слизи, лейкоцитов и эпителия свидетельствует о наличии инфекции в организме и остром патологическом процессе.
Увеличенное содержание слизи и эпителия, но незначительное превышение нормы лейкоцитов является симптомом заболеваний, протекающих в хронической форме.
При ПЦР получение лабораторных результатов занимает 1 – 2 дня. В случае положительного результата анализа на скрытые инфекции проводят контрольное изучение образцов.
У здорового мужчины должны отсутствовать кокковые, кандидозные, трихомонадные микроорганизмы. В случае их обнаружения врач назначает повторное исследование со специальными анализами для определения количества бактерий.
Что делать после получения результатов
 Главное правило пациента – не трактовать результаты анализа бактериоскопического мазка самостоятельно и не паниковать. Врач устанавливает диагноз, исходя из состояния мужчины, вида выявленной инфекции.
Главное правило пациента – не трактовать результаты анализа бактериоскопического мазка самостоятельно и не паниковать. Врач устанавливает диагноз, исходя из состояния мужчины, вида выявленной инфекции.
- При наличии заболевания назначают препараты для уничтожения возбудителя.
- При выявлении болезни у мужчины половому партнеру также необходимо пройти обследование на наличие инфекций.
- На время лечения отказываются от половых контактов.
Если врач назначает анализ на ВИЧ, гепатит, сифилис – его необходимо сдать.
Хотя процедура взятия соскоба или мазка неприятная, она необходима для выявления опасных заболеваний и часто назначается венерологом и урологом. Выполнение несложных правил перед сдачей биоматериала и после процедуры уменьшает интенсивность и продолжительность болезненных ощущений.
Взятие урологического мазка — это один из тех анализов, который окружен мифами. Вместо того чтобы задать вопрос урологу, мужчины спрашивают друг у друга, делятся впечатлениями на форумах, просят совета у друзей и даже у незнакомых людей. Но давайте разберемся, что это за исследование на самом деле и так ли оно страшно, как его «малюют».
Когда назначается анализ мазка у мужчин
Анализ мазка — это вид исследования, при котором собранный биологический материал тонким слоем помещают на стекло и рассматривают под микроскопом. Мазок может быть нативным, то есть не подвергшимся какой-либо обработке, и окрашенным. Его могут исследовать под обычным световым или под электронным микроскопом.
Мазок могут брать, например, из носа или ротоглотки. У женщин мазок могут брать из влагалища. А у мужчин — из мочеиспускательного канала. Иногда в перечне исследований его так и называют уретральный мазок.
Мазок из уретры у мужчин назначается при урологическом осмотре, при явных признаках урогенитальной инфекции, при вялотекущих воспалительных заболеваниях мочеполовой системы или если инфекция была выявлена при обследовании партнерши.
Перечень возможных показаний к назначению общего мазка и анализа на скрытые инфекции у мужчин выглядит примерно так:
- выделения из уретры;
- боль при мочеиспускании или после него;
- отечность и краснота половых органов;
- высыпания;
- частые позывы к мочеиспусканию;
- все воспалительные заболевания мочеполовой системы (уретрит, простатит, везикулит и т.д.);
- подозрение на любые инфекции (гонорея, микоплазмоз, хламидиоз, трихомониаз и т.д.);
- бесплодие;
- профилактическое обследование;
- выявление инфекции у партнерши.
Сдавать анализ лучше не самостоятельно, а по направлению врача.
Типы анализов на инфекции
Существует два основных типа анализов для мужчин: общий мазок на флору и исследование на половые инфекции. В первом случае врач забирает материал с помощью специального зонда и действительно делает мазок на предметном стекле. После его окрашивают, рассматривают под микроскопом. Такой мазок позволяет определить количество лейкоцитов, наличие различных бактерий, внутриклеточных паразитов, простейших, грибов. Сам мазок не позволяет конкретно определить вид бактерий, потому что под микроскопом многие из них выглядят одинаково. Например, под таинственным словом «кокковая флора» может скрываться и стафилококк, и стрептококк, и большое количество других видов микроорганизмов. Для того чтобы провести более подробное и конкретное исследование, берут анализ на инфекции.
Мазок на скрытые инфекции не является мазком в прямом смысле этого слова. Врач забирает отделяемое уретры примерно тем же образом, но потом полученный материал помещают в стерильную питательную среду и отправляют на исследование.
Исследование проводят методом полимеразной цепной реакции (ПЦР). Он позволяет выявить даже небольшое количество ДНК возбудителей инфекции в материале. Если мужчина является бессимптомным носителем, инфекцию у него найдут тоже.
Исследование на инфекции может быть качественным и количественным. В первом случае в бланке просто напишут отрицательный или положительный результат: то есть была найдена инфекция или нет. Во втором случае определят еще и количество возбудителя.
Подготовка к забору биоматериала
Перед взятием мазка из уретры мужчине нужно подготовиться. Желательно 1–2 суток воздержаться от половых контактов. Вечером накануне нужно принять душ. А утром перед исследованием не мочиться хотя бы 2–3 часа. Дело в том, что моча смывает с поверхности уретры микрофлору, патогенные микроорганизмы и клетки. За несколько часов их количество снова увеличивается, и в уретре скапливается достаточное количество отделяемого, для того чтобы взять материал на анализ.
Как берут мазок у мужчин на инфекции
Перед взятием материала врач попросит провести туалет наружных половых органов. То есть с помощью воды и мыла убрать с поверхности головки полового члена всю «лишнюю» микрофлору. После этого половой орган протирают стерильным физиологическим раствором и подсушивают стерильной салфеткой. Теперь в мазок точно не попадут микроорганизмы с поверхности кожи.
Взятие мазка из уретры проводится с помощью специального инструмента. Его осторожно вводят в уретру на расстояние нескольких сантиметров. Несколько вращательных движений позволяют собрать на зонд достаточное количество материала для исследования. Как указывают некоторые лаборатории в правилах забора материала, движения должны быть «нежными, но интенсивными».
Зонд осторожно извлекают, а полученный материал наносят на чистое предметное стекло. В таком виде мазок отправят в лабораторию. Если анализ берут на половые инфекции, то собранный материал помещают в специальный стерильный контейнер с транспортной средой.
Многих мужчин перед сдачей анализа волнует вопрос, больно ли забирать мазок из уретры. Во время мазка, как говорят сами пациенты, ощущения не очень приятные, но терпимые. Во многом это зависит от квалификации врача, от используемых инструментов и от того, насколько сильное воспаление в уретре. Естественно, при уретрите будет значительно больнее, чем при обычном профилактическом осмотре, так как слизистая оболочка уже повреждена.
После взятия мазка из уретры пару дней могут возникать неприятные ощущения при мочеиспускании, от жжения и небольшого дискомфорта до сильной боли. При взятии материала на слизистой оболочке появляется раздражение. Когда моча попадает в эти микроскопические повреждения, возникает боль. Из-за боли некоторые стараются меньше пить, чтобы реже ходить в туалет. Это неправильная тактика. Чем более концентрированная моча образуется, тем больше она раздражает слизистую оболочку.
Что показывает исследование мазка у мужчин: интерпретация результатов
Наконец, самое страшное позади, осталось только определиться с результатом. Для «общего» мазка исследование занимает около 3 дней. За это время мазок доставляют в лабораторию, окрашивают и исследуют под микроскопом. В результатах обычно указывают количество эпителиальных клеток, лейкоцитов, слизи, кокков, а также любые выявленные «посторонние» клетки.
Нормальными считаются следующие показатели:
- лейкоцитов: 0–5 в поле зрения;
- эпителиальных клеток: 5–10;
- слизь: умеренное количество;
- микрофлора: скудное количество, до 10 в поле зрения;
- трихомонады и гонококки: отсутствуют.
Повышение количества лейкоцитов и эпителия, появление эритроцитов, эозинофилов, увеличение количества слизи говорит о воспалительной реакции. Наличие гонококков, трихомонад, дрожжевых клеток, любых других бактерий или внутриклеточных паразитов — признаки заболевания. Но нужно помнить, что только врач может поставить диагноз и правильно интерпретировать результат.
Исследование на скрытые инфекции проводится быстрее. В среднем результаты готовятся 1–2 рабочих дня. Но если результат положительный, то материал могут задержать для проведения контрольных подтверждающих тестов.
В норме никаких возбудителей скрытых инфекций быть не должно. Если какое-то из исследований оказалось положительным, врач может посоветовать сдать повторный анализ, уже количественным методом. То есть выявить не просто наличие микроба, а еще и определить его количество.
Если врач рекомендует мужчине сдать мазок на скрытые инфекции, перечень обычно выглядит примерно так:
- хламидиоз;
- гонококк;
- трихомонада;
- уреаплазма;
- микоплазма;
- вирус простого герпеса;
- цитомегаловирус (CMV).
После урологического осмотра врач может сузить этот список или наоборот добавить туда и другие инфекции.
Для мужчины взятие мазка из уретры — это неприятная, но необходимая часть диагностики инфекций и урологических заболеваний. Только мазок поможет врачу поставить диагноз, выявить скрытые инфекции и подобрать лечение. А чтобы сделать этот анализ как можно менее болезненным, достаточно выбрать современную лабораторию и квалифицированного врача.

К отзывам о взятии мазка в интернете относиться стоит с определенной долей сомнения. Отрицательных отзывов о проведении этого анализа будет гораздо больше, чем положительных, и это объяснимо. Люди, которые испытывают боль и дискомфорт, спешат поделиться своими ощущениями со всеми окружающими. А те, для кого анализ прошел спокойно, даже не вспоминают о нем.
Что значит агрегация спермы с клеточным дебрисом

Многие годы безуспешно боретесь с ПРОСТАТИТОМ и ПОТЕНЦИЕЙ?
Глава Института: «Вы будете поражены, насколько просто можно вылечить простатит принимая каждый день.
Причин, почему может возникнуть агрегация сперматозоидов, довольно много. Это инфекционные и воспалительные заболевания мочеполовой системы, а также другие негативные факторы, отражающиеся на здоровье сильного пола. Что это за патология, как она проявляется и влияет ли на способность мужчины оплодотворять женскую яйцеклетку, очень волнует больных. Агрегирование означает объединение сперматозоидов и других составляющих эякулята в целую систему.
Что значит агрегация сперматозоидов

Для улучшения потенции наши читатели успешно используют M-16. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Склеивание с другими структурами не влияет на способность к размножению, когда остальные показатели спермограммы удовлетворительны, а жалобы отсутствуют.
Если результат анализа показал изменение состава эякулята и другие отклонения, это значит, что агрегация в спермограмме вызвана заболеваниями мочеполовой системы. Отсутствие лечения со временем приводит к снижению возможности естественного зачатия.
Часто спермоагрегация вызвана:
- увеличением общего времени разжижения спермы, возникающим на фоне патологий яичек, семявыносящих каналов, простаты и прочего;
- появлением слизи, которая интенсивно вырабатывается при воспалительных заболеваниях органов мочеполовой системы.
Параллельное изменение объёма семенной жидкости означает, что агрегация сперматозоидов возникла вследствие хронических нарушений работы репродуктивной или мочевыделительной системы.
При диагнозе «агрегация спермы с клеточным дебрисом» речь идёт о слипанииспермийс омертвевшими клетками между ними. Отклонение может иметь воспалительную и не воспалительную природу.
Если в процессе жизни нарушаются нормальные обменные процессы, это приводит к изменению состава эякулята, формированию сгустков и другим проблемам.
Что такое агрегация, почему она возникает и какие методы применяют для лечения, подскажет врач-андролог после проведённого обследования.
Признаки
 Внешне склеивание мужских половых клеток проявляется наличием комков в сперме, изменением её цвета и консистенции. Оно может протекать с выраженными жалобами или в бессимптомной форме. Клиническая картина зависит от причины, повлёкшей отклонение.
Внешне склеивание мужских половых клеток проявляется наличием комков в сперме, изменением её цвета и консистенции. Оно может протекать с выраженными жалобами или в бессимптомной форме. Клиническая картина зависит от причины, повлёкшей отклонение.
Воспалительные и инфекционные заболевания обычно сопровождаются:
- болями и резями в нижней части живота, которые усиливаются при мочеиспускании и семяизвержении;
- ухудшением оттока мочи и эякулята;
- повышением температуры тела;
- высыпаниями в области гениталий;
- наличием крови, гноя, слизи в сперме;
- неприятным запахом выделений;
- общей слабостью и прочими.
В острой форме жалобы более выражены, в хронической протекают со стёртой симптоматикой.
Последствия
При выраженной спермоагрегации, которая вызвана серьёзными заболеваниями, мужская фертильность значительно снижается.
Отсутствие своевременной медицинской помощи нередко приводит к бесплодию мужчин и ряду сопутствующих заболеваний:
- простатиту;
- везикулиту;
- пиелонефриту;
- парапроктиту;
- циститу;
- гидронефрозу;
- почечной недостаточности.
Причины агрегации сперматозоидов
 Патологий, влияющих на мужское здоровье много.
Патологий, влияющих на мужское здоровье много.
В этот список входят:
- очаги воспаления в малом тазу;
- проникновение инфекционных возбудителей(бактерий, вирусов, грибов);
- изменение гормонального фона;
- нарушения в работе щитовидной железы;
- снижение иммунитета на фоне гриппа, опухолевых и других процессов и прочее.
Агрегация в сперме вызывается склеиванием сперматозоидов с другими биологическими структурами —между ними располагается клеточный дебрис, слизь и другие клетки.
Образование сгустков возникает при хронических заболеваниях:
- предстательной железы;
- яичек;
- мочевого пузыря;
- почек;
- уретры.
Часто агрегация диагностируется при воспалении семенных пузырьков.
Иногда причинами нарушения являются:
- вредные привычки;
- неполноценный сон;
- частые волнения;
- неправильное питание;
- экология;
- чрезмерные физические нагрузки.
Диагностика патологии
 Пациентов, получивших заключение об агрегации в спермограмме, волнует, что это такое и нужно ли дополнительное обследование.
Пациентов, получивших заключение об агрегации в спермограмме, волнует, что это такое и нужно ли дополнительное обследование.
Если у семейной пары присутствуют проблемы с зачатием, то диагностика нужна независимо от наличия сгустков в сперме. Какие исследования проводить, решает врач-уролог, андролог.
Стандартная схема включает:
- общий, развёрнутый и биохимический анализ крови;
- исследование мочи;
- бактериологический посев спермы, содержимого мочевого пузыря;
- мазок из уретры;
- УЗИ органов малого таза.
Если этого недостаточно, нужно сдать кровь на половые гормоны, провести оценку работы щитовидной железы. При необходимости подключают другие методы диагностики.
Подготовка к сдаче эякулята
Часто агрегация спермы выявляется у абсолютно здоровых мужчин, которые неправильно сдали эякулят и из-за этого получили искажённые результаты.
Чтобы избежать ошибок, рекомендуется за 7–9 дней до анализа воздержаться:
- от тяжёлой пищи;
- от употребления алкоголя, наркотиков, курения.
За три дня исключить сексуальные контакты и мастурбацию.
Улучшить показатели спермы поможет употребление:
- белка (красного отварного мяса, рыбы и прочего);
- овощей, фруктов, зелени;
- различных каш;
- кисломолочных продуктов;
- достаточного количества жидкости.
Нормы спермограммы
 Мужчины часто интересуются, что значит склеивание половых клеток в спермограмме, как обозначают результаты и о чём они говорят.
Мужчины часто интересуются, что значит склеивание половых клеток в спермограмме, как обозначают результаты и о чём они говорят.
В идеале уровень (степень) спермоагрегации нулевой, то есть плюсик в бланке должен отсутствовать.
Если отклонение обнаружено, показатели записывают следующим образом:
Агрегация в спермограмме часто сочетается с другими отклонениями от нормы:
- наличием слизи, лейкоцитов;
- слишком большим или маленьким объёмом эякулята;
- длительным периодом разжижения;
- низкими значениями жизнеспособности и подвижности сперматозоидов.
Такие показатели теста зачастую говорят о присутствии заболеваний репродуктивной и мочевыводящей системы или о неправильной подготовке к забору биоматериала.
Лечение спермоагрегации
Назначить эффективную терапию может только специалист. Самостоятельные действия в большинстве случаев не дают результата и усугубляют проблему.
Необходимое лечение подбирается исходя из основного заболевания, из-за которого возникла спермоагрегация.
 При наличии бактериальной инфекции назначают антибиотики, если мазок из уретры показал наличие грибка, тогда антимикотические средства.
При наличии бактериальной инфекции назначают антибиотики, если мазок из уретры показал наличие грибка, тогда антимикотические средства.
Везикулит и простатит лечат по стандартной схеме с применением противомикробных, ангиопротекторных, противовоспалительных и других средств. На усмотрение врача возможно назначение физиопроцедур.
Агрегация сперматозоидов с клеточным дебрисом устраняется:
- комплексами, содержащими витамины и минералы;
- антимикробными средствами широкого спектра;
- спазмолитиками и обезболивающими.
Чтобы защитить печень, применяют гепатопротекторы.
Профилактика
Нередко к появлению сгустков в сперме приводит длительное воздержание. Регулярная половая жизнь способствует обновлению эякулята, снижению его вязкости. Для нормального функционирования репродуктивной системы яички должны опорожняться не менее 3 раз в неделю.
Отличной профилактикой развития спермоагрегации и ряда других заболевания является здоровый образ жизни, включающий:
- полноценное питание;
- умеренные физические нагрузки;
- закаливание;
- чередование работы и отдыха;
- крепкий ночной сон и прочее.
От вредных привычек нужно избавляться. Они ухудшают качество эякулята и приводят к мутациям сперматозоидов.
Слабовыраженная агрегация, не сопровождающаяся другими отклонениями, на возможность зачатия не влияет. Если комки слизи присутствуют регулярно, а долгожданная беременность партнёрши не наступает, то без дополнительного обследования не обойтись. Сильное склеивание спермиев значительно снижает их подвижность и затрудняет возможность оплодотворения яйцеклетки.
Для улучшения потенции наши читатели успешно используют M-16. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
В зависимости от методики обследования, проведение анализов может занять от одного до десяти дней. Кровь для обследования берут из локтевой вены. Биологический материал в основном берут из мочеиспускательного канала. Для увеличения достоверности анализов врачи рекомендуют за два часа до соответственной процедуры не мочиться.
Выбор медучреждения
Разумеется, перед сдачей анализов целесообразно проконсультироваться с урологом либо венерологом. Квалифицированный врач сможет выписать направление на анализы, указав, какие именно инфекции необходимо проверить первым делом. Далее — выбор за пациентом. Одни предпочитают государственные лаборатории или медицинские центры, другим по нраву специализированные диспансеры или частные клиники. Тут все определяется вопросом доверия человека к платной и бесплатной современной медицине.
Однако следует понимать, что во всех учреждениях не обойтись без финансовых расходов. В частных клиниках пациент платит за комфорт, вежливое обращение персонала и скорость обслуживания. Но, по статистике, в подобных учреждениях часто находят инфекции, которых в действительности нет. Это обусловлено желанием частных специалистов больше заработать. В клиниках, предусматривающих наличие собственных лабораторий, риск оплаты лечения несуществующих недугов еще больше. Ведь они сами и диагноз ставят, и себя контролируют.
Государственные учреждения не отличаются высоким уровнем обслуживания. Но лечить от несуществующих болезней здесь не будут. Возможности лабораторий в таком случае более ограничены. Поэтому важно заблаговременно уточнить, смогут ли специалисты осуществить необходимые анализы. В независимых лабораториях есть весомое преимущество. Для забора анализов специалисты смогут приехать в любое место, куда пациенту удобно. Для многих занятых людей данный вариант оптимален и безупречен. Правда, проконсультироваться с опытным специалистом в таком случае не выйдет.
Когда анализы необходимы?
Есть несколько случаев, когда требуется сдать анализы на наличие скрытых инфекций:
- Незащищенный секс — после интимной близости с человеком, в здоровье которого нет уверенности, нужно пройти тщательное обследование. Ведь половые недуги могут некоторое время не давать о себе знать. Тем временем, их урон здоровью будет значительным.
- Планирование и сам период беременности — анализы на половые недуги обязательны. Ведь многие заболевания передаются будущему малышу либо становятся причиной выкидыша.
- Появление таких симптомов, как необычные выделения из пениса, боль внизу живота, жжение и зуд, дискомфорт в половом органе, новообразования на слизистой оболочке, внезапное снижение веса.
Многие заболевания, которые передаются непосредственно в процессе интимной близости, сложно поддаются лечению. Главное — своевременно диагностировать недуг, иначе здоровье будет планомерно разрушаться.
Следует понимать, что развитие любого заболевания намного проще предотвратить либо пресечь на ранней стадии, чем потом подолгу устранять негативную симптоматику прогрессирующего недуга и бороться с его осложнениями и последствиями.
Какие анализы нужно сдать при цистите для диагностики?
- Диагноз
- Анализы и обследования
- Быстрые тест-анализы
Цистит – женская патология. Это наличие воспалительного процесса в мочевом пузыре. Заболевание возникает на фоне инфекции или переохлаждения. Болезнь относится к области урологии, но лечат ее гинекологи. Они же диагностируют стадию воспаления.
Каждой женщине нужно знать, какие анализы сдают при цистите. Заболевание коварное, поэтому его своевременное выявление поможет пациентке не запустить патологию до серьезной стадии.
Диагноз
Специалист ставит диагноз, основываясь на жалобах женщины. Чтобы подтвердить цистит, доктор направляет пациентку пройти необходимые обследования и сдать анализы при цистите. Главный анализ – моча. По ней врач трактует тип воспалительного процесса. Также назначается бактериальный посев мочи, который определит инфекцию, по вине которой возник цистит.
Лечение любого заболевания должно начинаться с правильной и адекватной диагностики. Воспаление мочевого пузыря по признакам узнать опытному врачу несложно – характерные жалобы, патологические показатели мочи, большое количество чужеродных организмов, видимые черты воспаления на ультразвуковом исследовании, биопсии, цистоскопии.
В обследование женщины при подозрении на цистит, должны входить следующие виды анализов и исследований:
- гинекологический осмотр;
- анализ урины по способу Нечипоренко и общий;
- бак посев урины для определения вредного элемента;
- ПЦР исследование;
- гормоны;
- мазок на флору;
- УЗИ женских яичников, мочевого пузыря.
Биопсия и цистоскопия назначается только по показаниям врача.
Распространенным исследованием внутренних органов является цистоскопия. Процедура проводится с помощью цистоскопа. Визуально осматриваются отделы мочеиспускания, включая мочевой пузырь.
Процедура достаточно болезненна и применяется исключительно при запущенном заболевании или при наличии инородного тела в области мочевого пузыря. Если цистит протекает в острой форме, данное исследование запрещено, поскольку введение прибора внутрь может спровоцировать распространение микробов по мочевыделительной системе.
Анализы и обследования
- Гинекологический осмотр. Проводится для взятия мазка на скрытые инфекции, оценивается флора влагалища, женщине даются необходимые рекомендации.
- Анализ на кровь. Не показывает выраженную патологию. Обычно по результатам при цистите кровь не показывает ничего, кроме небольшой воспалительной реакции. Больше играет роль моча, она более информативна.
- Моча по Нечипоренко. Специфическое лабораторное исследование, в ходе которого оценивается осадок мочи с лейкоцитами, эритроцитами. Назначается после общего анализа урины для исключения или выявления патологии почек.
- Общий анализ мочи. Является скрининговым исследованием для мониторинга состояния внутренних органов. При цистите оценивается микроскопия осадка. При обнаружении более трех эритроцитов врач подозревает наличие почечной патологии или мочевого пузыря. Если их очень много, моча будет красная. При наличии белка в урине инфекция переходит на почки. Присутствие грибов и бактерий сигнализирует о сбое мочевыделительной системы.
- Бак посев. Проводится для определения патогенной флоры, если присутствует инфекция. Сдается посев при наличии чужеродных бактерий. Также подскажет, какой тип антибиотиков поможет. Анализ делается около десяти дней, в процессе «выбираются» микробы, на которых испытываются лекарства. Бак посев является главным критерием при выборе терапии, поскольку инфекции имеют свойство мутировать.
- ПЦР. Выявляет инфекционные процессы. Улавливает возбудителей (хламидии, уреплазмы, трихомонады, герпес).
- Гормональные исследования. Назначаются женщинам с нарушениями работы щитовидной железы. Гормональный сбой в эндокринной системе влияет на появление цистита и мешает лечению.
- УЗИ. Назначается при наличии сложностей в процессе сдачи анализов. УЗИ показывает точную картину состояния мочевого пузыря. Безопасная процедура.
Быстрые тест-анализы
Сейчас в платных клиниках можно пройти экспресс-тест, который быстро поставит женщине диагноз «цистит». Анализ упрощает постановку данного диагноза и позволяет женщине узнать о его наличии в этот же день.
- Экспресс-тест 1 – определяет количество белка, лейкоцитов и эритроцитов в урине.
- Лейкоцитарная реакция – выявляет в моче эстеразу, которая возникает по причине гноя.
- Тест 2 с индикатором – показывает нитриты, появившиеся в моче из-за патогенных организмов.
Если анализы не дают результатов, врач назначает более доскональное обследование. Это обуславливается тем, что существует болезнь с аналогичными симптомами, которые часто путают с циститом.
Цисталгия – нейрогормональная патология. Чаще диагностируется у женщин после наступления климакса. Лечить это заболевание должен не только уролог, но и невролог, иммунолог. Это связано с возможной иммунодепрессией.
О других анализах можно узнать из видео ниже:


