Мегаколон кишечника симптомы
Содержание
- 1 Этиология
- 2 Классификация
- 3 Симптоматика
- 4 Диагностика
- 5 Лечение
- 6 Возможные осложнения
- 7 Профилактика и прогноз
- 8 Анатомо-физиологические основы патологии
- 9 Причины возникновения и механизмы развития
- 10 Клинические проявления
- 11 Как ставится диагноз мегаколона
- 12 Как лечится патология
- 13 Причины
- 14 Симптомы
- 15 Диагностика
- 16 Лечение
- 17 Осложнения и прогноз

Мегаколон – это патологическое состояние, для которого свойственно изменение анатомической формы толстой кишки. К патологическим изменениям стоит отнести увеличение просвета, утолщение стенок, а также частичное или полное удлинение этого органа. В зависимости от варианта происхождения провоцирующие факторы будут несколько отличаться. В первом случае недуг обуславливается полным отсутствием ганглиев. Что касается вторично развивающейся болезни, то наиболее часто ее провоцируют травмы и протекание иных гастроэнтерологических недугов.
Заболевание отличается тем, что специфические признаки у него отсутствуют, что в значительной степени осложняет процесс диагностирования. Наиболее частыми симптомами принято считать – проблемы с опорожнением кишечника, повышенное газообразование и вздутие живота.
Поставить правильный диагноз возможно только лишь после прохождения пациентом целого комплекса инструментальных обследований. Однако в процессе диагностирования также принимают участие манипуляции, проводимые непосредственно клиницистом.
Лечить такую патологию принято только путем проведения хирургической операции, основной целью которой является частичное или полное иссечение поврежденного органа. В восстановительном периоде обращаются к консервативным терапевтическим способам.
Этиология
Основополагающей причиной формирования мегаколона у детей является полное отсутствие в толстом кишечнике нервных сплетений, которые также называются ганглиями. Помимо этого, спровоцировать первичное возникновение недуга могут:
- хронические запоры, в независимости от происхождения;
- сужение просвета прямой кишки;
- свищевая форма атрезии заднего прохода;
- различные механические препятствия, локализующиеся в дистальных частях кишечника.
Стоит отметить, что врожденная форма недуга диагностируется у 1 ребенка на 15 тысяч детей, а наиболее часто страдают от такой болезни мальчики. В таких ситуациях клинические признаки присутствуют с самого рождения.
Мегаколон у взрослых на сегодняшний день изучен не в полной мере, но считается, что подобное состояние может быть спровоцировано:
- широким спектром травм;
- тяжелой интоксикацией организма, например, лекарственными препаратами, химическими или ядовитыми веществами, а также спиртными напитками;
- опухолевым новообразованиями, очаги которых находятся в нервных сплетениях стенок этого органа;
- недугами со стороны органов эндокринной системы, в частности, гипотиреозом;
- дисфункцией ЦНС;
- протеканием болезни Паркинсона;
- свищевым поражением слизистой оболочки кишечника;
- присутствием в клинической картине одного из недугов, входящих в группу коллагенозов, на фоне которых наблюдается системное поражение сосудов и соединительной ткани;
- нарушением обменных процессов, в частности, белково-углеводного обмена, что в медицинской сфере также называется амилоидоз кишечника;
- неврозами или психическими отклонениями;
- влиянием на кишечник болезнетворных бактерий, простейших, глистов и паразитов;
- перегибами и свищами;
- недостаточным поступлением в организм человека витаминов, а именно гиповитаминоз В1;
- сужением просвета кишечника, возникшим на из-за образования коллоидных рубцов, которые в свою очередь были получены во время хирургического вмешательства;
Также необходимо учитывать, что примерно у каждого 3 пациента с подобным диагнозом не удается установить причину недуга – в таких случаях ставят диагноз «идиопатический мегаколон».

Классификация
Опираясь на этиологический фактор, подобное заболевание делится на:
- врожденный мегаколон, который также представлен болезнью Гиршпрунга или аганглиозом. В таких ситуациях комок переваренной пищи не может продвинуться дальше ректросигмоидального отдела желудка;
- эндокринный – является следствием нарушения функционирования гипофиза, надпочечников, щитовидной железы или яичников. Считается одной из редких форм недуга, поскольку диагностируется лишь в 1% случаев;
- психогенный – как правило, встречается у лиц, страдающих расстройствами психики, а частота распространенности варьируется от 3 до 5%;
- нейрогенный – возникает только в тех случаях, когда происходит повреждение нервных структур толстой кишки, а также при протекании болезней, поражающих головной или спинной мозг. Такой тип мегаколона составляет 1%;
- обструктивный – это осложнение механического повреждения кишечника. Такая разновидность наблюдается практически у каждого 10 человека, которому впоследствии поставят подобный диагноз;
- токсический мегаколон – выступает в качестве наиболее опасной формой недуга, поскольку наиболее часто становится причиной летального исхода. Несмотря на это, диагностируется лишь в 2% случаев;
- идиопатический мегадолихоколон – считается наиболее часто встречающимся видом болезни, причины возникновения которого выяснить не представляется возможным.
Также существует классификация мегаколона, отличающаяся по месту локализации патологического процесса. Таким образом, болезнь может быть:
- ректальной – в болезнь вовлекается лишь промежностный отдел;
- ректосигмоидальной – изменение анатомической формы отмечается в сигмовидной кишке;
- сегментарной – недуг распространяется на ректосигмодный переход и сигмовидную кишку;
- субтотальной – гипертрофии поддается промежуток, начинающийся в ободочном отделе толстого кишечника, направляющийся вниз по всему этому органу;
- тотальной – структурная целостность нарушается по всей протяженности кишки.
По своему клиническому течению мегаколон бывает:
По мере своего прогрессирования, болезнь проходит несколько степеней развития:
- компенсированную;
- субкомпенсированную;
- декомпенсированную.
В независимости от характера и варианта протекания, мегаколон требует обязательного лечения.
Симптоматика
Степень выраженности клинических признаков напрямую диктуется распространенностью поражения. Общими для всех возрастных категорий симптомами являются:
- хроническое нарушение процесса опорожнения кишечника, что выражается в запорах – акт дефекации осуществляется только при помощи очистительной или сифонной клизмы;
- распирание нижних отделов живота;
- сильный болевой синдром;
- тошнота с частыми рвотными позывами – нередко в рвоте отмечаются примеси желчи;
- округление живота или «лягушачий живот»;
- смещение и деформация внутренних органов, которые анатомически рядом находятся с толстой кишкой;
- изменение формы грудной клетки – она становится бочкообразной;
- одышка;
- учащение ЧСС;
- бледность кожи.
Помимо вышеуказанных клинических проявлений у ребенка также отмечается присутствие таких признаков:
- сильнейшее вздутие живота;
- снижение аппетита или полный отказ от еды;
- повышенное газообразование;
- приступы поноса – выражаются в редких случаях;
- посинение носогубного треугольника;
- возможность прощупать наличие каловых масс в кишечнике;
- образование «ямки» при надавливании на живота;
- повышенная плаксивость и тревожность.
При мегаколоне у взрослых дополнительные симптомы могут быть следующими:
- головные боли;
- слабость и апатия;
- постоянная сонливость;
- малокровие;
- отечность нижних конечностей;
- тахикардия;
- резкое снижение массы тела.
В любом случае, очень важно при первых признаках мегаколона, а именно при появлении запоров и метеоризма, как можно быстрее обратиться за квалифицированной помощью.
Диагностика

Поставить правильный диагноз, а также отличить токсический мегаколон от иных разновидностей патологии может только врач-гастроэнтеролог, который должен ознакомиться с результатами комплексного обследования больного.
Первичная диагностика включает в себя ряд манипуляций, которые выполняет непосредственно клиницист, а именно:
- изучение истории болезни – это очень часто помогает установить патологический этиологический фактор, на фоне которого могла сформироваться такая патология;
- ознакомление с жизненным анамнезом человека и информацией касательно протекания беременности;
- детальный физикальный осмотр – в обязательном порядке он должен быть направлен пальпацию и перкуссию живота, а также изучение состояния кожного покрова;
- тщательный опрос пациента – для определения интенсивности выраженности клинических признаков и стадии прогрессирования недуга.
Лабораторные исследования ограничиваются выполнением:
- общего и биохимического анализа крови;
- гормональных и онкологических тестов;
- общеклинического анализа урины;
- микроскопического изучения фекалий.
Инструментальная диагностика представлена такими процедурами:
- рентгенографией брюшины, как с контрастированием, так и без;
- ректороманоскопией и колоноскопией;
- биопсией пораженного органа;
- манометрией и сфинктеротомией.
Помимо этого, очень важно дифференцировать мегаколон кишечника с такими заболеваниями:
- злокачественные и доброкачественные новообразования этого органа;
- хроническое протекание колита;
- СРК;
- дивертикулы толстой кишки;
- первичный запор, возникший на фоне анальных трещин.
Лечение
Избавиться от частичной или полной гипертрофии кишечника можно только путем осуществления хирургического вмешательства. Тем не менее, в период послеоперационного восстановления обращаются к консервативным методам терапии.
Лечение мегаколона при помощи операции выполняется несколькими способами:
- передней резекцией прямой кишки;
- частичным или полным брюшноанальным иссечением толстой кишки;
- ректосигмоидэктомией, подразумевающей последующее наложение колоректального анастомоза;
- субтотальной резекцией пораженного органа с формированием илеоректального анастомоза;
- иссечением свищей, рубцов и спаек, провоцирующих механическое сужение просвета толстой кишки;
- закрытием колостомы.

Тактика операции подбирается в индивидуальном порядке для каждого пациента, что зависит от возрастной категории больного, локализации гипертрофированного очага, а также степени функциональной недостаточности.
Помимо этого, лечить токсический мегаколон, ровно как и иные разновидности заболевания, необходимо путем:
- приема ферментных препаратов, веществ, необходимых для нормализации кишечной микрофлоры, модуляторов моторики толстого кишечника и витаминов;
- прохождения лечебного массажа;
- выполнения упражнений ЛФК;
- физиотерапии – наиболее эффективной является электростимуляция прямой кишки;
- соблюдение диеты;
- проведение клизм, которые бывают очистительными, вазелиновыми, гипертоническими и сифонными.
Возможные осложнения
Если симптомы мегаколона будут игнорированы, а лечение начнется не вовремя или будет полностью отсутствовать, то высока вероятность развития осложнений, а именно:
Профилактика и прогноз
Специально предназначенных профилактических мер, направленных на предупреждение развития мегаколона у ребенка или взрослого не существует. Тем не менее, клиницисты выделяют ряд общих рекомендаций, позволяющих снизить вероятность развития подобного недуга:
- правильное и полноценное питание;
- пожизненный отказ от пагубных пристрастий;
- прием медикаментов, выписанных клиницистом – обязательно со строгим соблюдением суточной нормы и длительности применения;
- соблюдение индивидуальных правил безопасности при контактировании с ядами, токсинами или химикатами;
- своевременное и полноценное устранение патологий, которые могут спровоцировать развитие данной болезни;
- регулярное посещение гастроэнтеролога и иных специалистов – для прохождения полноценного профилактического осмотра.
Исход мегаколона зачастую носит благоприятный характер, в особенности при ранней диагностике и комплексном лечении болезни. Однако стоит отметить, что в случаях развития осложнений существует вероятность летального исхода.
Термин «мегаколон» обозначает толстую кишку большего по сравнению с нормой диаметра. Обычно расширение её просвета сопровождается и удлинением («мегадолихоколон»). Такая ситуация может быть врожденной или приобретенной, клинически мегаколон кишечника всегда сопровождается запорами и нарушает качество жизни пациента.
Анатомо-физиологические основы патологии
Толстая кишка представляет собой заключительный отдел желудочно-кишечного тракта (ЖКТ) человека, который имеет почти двухметровую длину и состоит из трёх основных частей:
- слепой кишки;
- ободочной, которая подразделяется на восходящую, поперечную, нисходящую, сигмовидную;
- прямой кишки, заканчивающейся анусом (задним проходом).
В толстый кишечник из предыдущих отделов поступает около 2 литров кашицеобразного содержимого. Здесь происходит процесс всасывания молекул воды и ионов электролитов, оформление окончательного стула из остатков непереваренной пищи и выведение его наружу.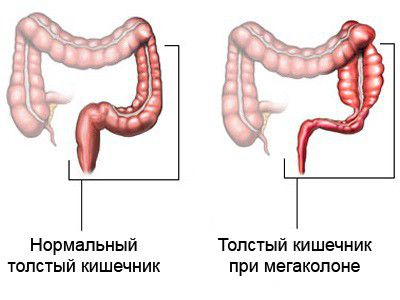
Каловые массы накапливаются, удерживаясь в прямой кишке с помощью сфинктера. Рецепторы из стенок кишечника посылают сигналы в головной мозг, при определенном уровне растяжения сфинктер расслабляется, и кал выходит через анус наружу. В норме стул у человека случается каждые 24-48 часов. Запором считается более редкая и затрудненная дефекация.
Диаметр этого отдела кишечника у здорового человека не более 8 см в области восходящей и 6 см в поперечной ободочной кишке. При мегаколоне происходит хроническое расширение (дилатация) просвета и увеличением толщины (гипертрофия) слизистой кишечника и всех остальных слоев стенки (мышечного, соединительнотканного). Такая ситуация приводит к нарушению двигательной функции, развитию постоянного метеоризма, болей в животе и задержки стула.
Для врожденного и приобретенного мегаколона характерны стойкие запоры. Дефекация совершается через 10-14 и более дней с выделением твердых фекалий, объем которых значительно превосходит их количество у здорового человека.
Причины возникновения и механизмы развития
Мегаколон кишечника чаще встречается у представителей мужского пола. Среди детей диагноз устанавливается примерно у одного из пяти тысяч.
Наиболее распространенной в проктологии является классификация, выделяющая:
- Запор при мегаколоне врожденного и идиопатического происхождения:
- болезнь Гиршпрунга (аганглиоз);
- ахалазия (отсутствие мышечного расслабления) прямой кишки;
- идиопатический (без выясненной причины).
- Запор при приобретенном (симптоматическом) мегаколоне, который бывает:
- механическим (опухоли, копролиты, стриктуры и т.д.);
- психогенным;
- неврогенным;
- эндокринным;
- метаболическим;
- токсическим.
Этиология и патогенез во многом зависят от вида заболевания.
Аганглиоз толстой кишки
Впервые был описан в позапрошлом веке датским клиницистом Гиршпрунгом у ребенка, который с рождения страдал хроническими запорами и увеличением живота и не дожил до года. С тех пор недуг носит название этого доктора. Позднее было установлено, что это за патология. Она возникает из-за врожденного отсутствия нервных узлов (ганглиев) в прямой, части ободочной, либо во всей толстой кишке (в самых тяжелых случаях). Дилатация всегда сопровождается увеличением длины и толщины стенки кишечника.
Диагноз врождённого мегаколона можно предположить у каждого ребенка, который страдает хроническими запорами, если у него при этом прощупываются каловые массы в растянутом животе, а прямая кишка оказывается свободной от фекалий во время пальцевого исследования.
Идиопатический вид мегаколона
Второй по частоте вариант заболевания встречается примерно у трети пациентов. Детский вариант этого недуга начинается до года жизни, проявляется энкопрезом (недержанием кала) из-за дилатации сигмы и прямой кишки. При взрослом типе мегаколона расширена вся ободочная кишка. У стариков тоже может быть недержание кала из-за снижения тонуса прямокишечного сфинктера, хотя при этой патологии он обычно повышен. Определенных провоцирующих факторов у таких больных обнаружить не удается. Стойкий запор в течение многих лет является единственным подтверждением мегаколона.
Ахалазия кишки
Это такое сильное сужение просвета конечного отдела прямой кишки, перед которым накапливается большое количество фекальных масс, что приводит к дилатации вышерасположенных участков. В такой ситуации могут образовываться копролитные конгломераты, создающие угрозу для образования язв, прободения кишечной стенки и перитонита. Периодически развивается парциальная непроходимость кишечника.
Обструктивный тип мегаколона
Недуг обусловлен наличием механических преград для прохождения каловых масс по кишке. Они сначала вызывают стимулирование перистальтики и гипертрофию мышечных структур в кишечной стенке вышерасположенных отделов. Постепенно наступает декомпенсация, которая проявляется ослаблением тонуса, дилатацией части кишечника, развитием дистрофических и склеротических изменений в ней. Условно факторы обструкции делятся на органические и функциональные. В первом случае мегаколон у детей обнаруживается при врожденных стенозах или атрезии (отсутствии) анального канала. У взрослых причины могут быть следующие:
- сдавление кишечника извне увеличенной маткой, жидкостью в брюшной полости (асцит) или опухолями соседних органов;
- закупоривание просвета копролитами (каловыми камнями);
- наличие злокачественного новообразования в ЖКТ;
- эндометриоз – разрастание ткани эндометрия внутри кишечника;
- стриктуры (рубцовые сужения) – после заживления язв, операций, абсцессов, травм.
Функциональный мегаколон вызывается рефлекторным расстройством опорожнения кишечника под влиянием боли, возникающей либо в самой кишке, либо в связанных с ней структурах. Например, при трещинах ануса, криптитах, воспалении геморроидальных узелков.
Психогенный запор
Этот вид мегаколона развивается в результате расстройства психического здоровья или пагубных привычек (неряшливости). Многие пациенты психиатра страдают копростазом (запором), который редко дебютирует в детстве. Чаще всего такой мегаколон у взрослых начинается в среднем возрасте.
При депрессии, неврозах, шизофрении больные игнорируют кишечные позывы. Со временем они приглушаются, копростаз продолжает прогрессировать, дефекация появляется через 7-14 дней. Мегаколон обнаруживается при развитии выраженной непроходимости кишечника. Иногда больные начинают увлекаться приемом слабительных средств, и запор сменяется диареей.
Неврогенный мегаколон
Встречается при органических патологиях нервной системы. Нередко в анамнезе у таких больных обнаруживается менингоэнцефалит. Патогенез связан с нарушением регуляции двигательной и эвакуаторной функции ЖКТ со стороны головного мозга. Запоры при этом выраженные и упорные. При болезнях, поражающих нижние спинномозговые отделы (сифилис, онкология), толстый отдел кишечника резко расширяется из-за хронического копростаза. Стула может не быть по 2-3 недели. Поражения шейного и грудного отдела спинного мозга к такой ситуации не приводят.
Эндокринный вариант мегаколон
Патологии желез внутренней секреции (эндокринных органов) нередко сопровождаются запорами. Копростаз – один из самых первых признаков при кретинизме и микседеме (гипотиреозе). Позднее при недостаточности щитовидной железы появляются другие симптомы: грубый голос, отечность лица и конечностей, брадикардия и т.д.
При беременности тоже может развиться хронический запор вплоть до расширения толстой кишки. Это связано с гиперпродукцией прогестерона, сдавлением кишечника маткой, гиподинамией.
Сахарный диабет, протекающий с осложнением в виде нейропатии, нередко сопровождается упорным запором. Иногда он становится при диабете одним из ведущих симптомов.
Токсический запор
Установлена связь хронического копростаза с систематическим приемом некоторых лекарств. Например, гипотензивных средств, антидепрессантов, мочегонных, седативных, снотворных, слабительных. Токсический мегаколон может развиться при отравлении свинцом. При частых обострениях хронической инфекции возможно разрушение ганглиев в толстом кишечнике и развитие приобретенного аганглиоза.
Клинические проявления
Симптоматика разных вариантов недуга имеет общие черты. Самыми тяжелыми считаются три типа болезни: патология Гиршпрунга, обструктивный и идиопатический мегаколон кишечника. 
Основные признаки, которые могут использоваться для дифференциальной диагностики от других заболеваний:
- Стойкие запоры, отсутствие стула по 2-3 недели. При врожденном аганглиозе чаще всего вообще нет самостоятельной дефекации. При идиопатическом варианте – запоры возникают периодически.
- Вздутие живота, флатуленция и метеоризм. Для функционального копростаза характерно вздутие только после продолжительной задержки стула. При патологии Гиршпрунга метеоризм носит упорный характер и не проходит даже после отхождения каловых масс.
- Болевые ощущения в животе. Они обычно носят постоянный характер. По мере накопления каловых масс трансформируются из ноющих в схваткообразные боли, интенсивность которых нарастает, доходя до приступообразных, как при кишечной непроходимости. После отхождения кала сила болевых ощущений спадает на несколько дней.
- Явления интоксикации. Может беспокоить тошнота, слабость, ухудшение аппетита, похудение.
- Увеличение объема живота, асимметрия за счет расширения преимущественно одного из отделов ободочной кишки.
В течении болезни выделяют три стадии: полной, неполной компенсации и декомпенсации. К сожалению, к врачу взрослые люди обычно попадают на 2 или 3 стадии, когда уже не помогают слабительные и очистительные клизмы.
Как ставится диагноз мегаколона
Обследование живота на первичном приеме у врача выявляет характерные симптомы:
- при осмотре на глаз видна перистальтика кишечника, особенно она заметна в стадии декомпенсации;
- при перкуссии (выстукивании) врач обнаруживает шум, напоминающий плеск воды;
- при пальпации (прощупывании) живота определяется скопление каловых завалов в сигмовидном отделе кишечника и немного выше её.
После внешнего осмотра пациенту с жалобами на упорные запоры проводится пальцевая ректальная диагностика. Прямая кишка при патологии Гиршпрунга остается свободной, а при идиопатическом варианте она заполнена калом. Дополнительными методами исследования являются:
- аноскопия – осмотр терминального отдела ЖКТ от ануса до глубины 10 см, обнаруживает наличие узлов, трещин, свищей и т.д.;
- ректороманоскопия – эндоскопический осмотр прямой и частично сигмовидной кишки вглубь до 30 см;
- колоноскопия – осмотр всего толстого кишечника на предмет выявления опухолей, полипов, дивертикулов, язв, кишечной непроходимости, позволяет взять материал для биопсии;
- ирригоскопия – рентген с барием, помогает обнаружить резкий переход от нормальной к расширенной части кишечника, утолщение его стенки, наличие каловых камней;
- полнослойная биопсия – проводится у взрослых пациентов для подтверждения наличия или отсутствия нервных узлов (ганглиев).
Дифференциацию проводят с заболеваниями, которые также сопровождаются запорами. Прежде всего, с СРК (синдромом раздраженного кишечника), хроническим колитом, дивертикулами (карманами) в стенке толстой кишки, онкологией, долихосигмой (удлиненным сигмовидным отделом). Поставить точку в диагностике обычно удается с помощью ирригоскопии.
Как лечится патология
Лечение мегаколона кишечника проводится консервативными и хирургическими методами. Первые противопоказаны при аганглиозе Гиршпрунга и обструктивном копростазе, здесь нужна только операция.
Выполняется резекция части пораженной кишки, устранение механических препятствий и другие виды вмешательств. При идиопатическом и остальных видах мегаколона консервативные способы могут привести к уменьшению диаметра кишечника. Клинические рекомендации сводятся к следующим:
- диета – повышение в рационе грубых пищевых волокон за счет отрубей, овощей и фруктов;
- вырабатывание рефлекса на опорожнение кишечника через 2-3 дня;
- токсический мегаколон требует отмены лекарств или замены на другие;
- курсы биопрепаратов для микрофлоры кишечника;
- рациональный прием солевых слабительных;
- прокинетические средства – цизаприд, тримебутин;
- прозерин подкожно;
- методы физиотерапии, массаж, лечебная физкультура.
Все назначения делаются врачом в зависимости от вида, стадии заболевания и особенностей организма больного.
Жалобы пациента на постоянные запоры всегда должны настораживать в отношении мегаколон. Длительное удержание каловых масс может привести к образованию камней, чреватых развитием пролежней, язв, прободением стенки кишки и перитонитом. Поэтому при отсутствии эффективности домашних способов лечения запора надо обратиться к врачу для выяснения причины и её устранения.
Мегаколон – это выраженное расширение одного или нескольких участков толстой кишки с нарушением её двигательной активности. Заболевание приводит к застою каловых масс, запорам и интоксикации организма. Из-за трудностей диагностики истинная распространённость патологии не известна. Учёные считают, что до 11% пациентов с хроническими запорами могут иметь мегаколон.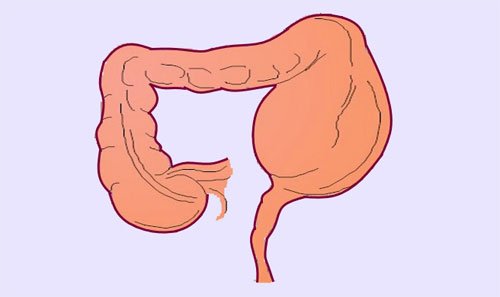
Причины
В зависимости от причины мегаколон бывает врождённым (первичным) и приобретённым (вторичным). К расширению толстой кишки приводят:
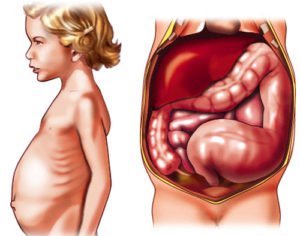 Болезнь Гиршпрунга – врождённое отсутствие или недоразвитие нервных сплетений кишечника, регулирующих моторику. Нарушается продвижение содержимого по поражённому участку, расширяется вышележащий отдел толстой кишки. Заболевание передаётся по наследству.
Болезнь Гиршпрунга – врождённое отсутствие или недоразвитие нервных сплетений кишечника, регулирующих моторику. Нарушается продвижение содержимого по поражённому участку, расширяется вышележащий отдел толстой кишки. Заболевание передаётся по наследству.- Механическое препятствие в кишечнике: рубцовая деформация стенок, опухоль, врождённый стеноз.
- Тяжёлые воспалительные заболевания кишечника: болезнь Крона, псевдомембранозный колит, язвенный колит. При глубоком поражении стенки кишки в процесс вовлекается подслизистое нервное сплетение, нарушается перистальтика.
- Токсическое действие медикаментов. Мегаколон возникает на фоне введения наркотиков, анестетиков, приёма антидепрессантов.
- Хирургические вмешательства на органах малого таза и брюшной полости. Парез и расширение кишечника иногда осложняют течение раннего послеоперационного периода.
- Поражение нервной системы: опухоли и травмы спинного мозга.
- Эндокринные расстройства: сахарный диабет, снижение функции щитовидной железы.
- Американский трипаносомоз – паразитарное заболевание, распространённое в странах Южной Америки. Возбудители – трипаносомы – выделяют токсические вещества, угнетающие работу сердца, нервной системы, пищеварительного тракта. Развивается парез кишечника.
Если причину заболевания установить не удаётся, ставят диагноз «Идиопатический мегаколон».
Симптомы
При болезни Гиршпрунга или идиопатическом расширении толстой кишки симптомы патологии появляются в раннем детском возрасте и постепенно прогрессируют. Мегаколон на фоне других заболеваний чаще развивается у взрослых.
Основные признаки:
 редкое опорожнение кишечника, вплоть до невозможности дефекации без клизмы;
редкое опорожнение кишечника, вплоть до невозможности дефекации без клизмы;- распирающие, ноющие, реже схваткообразные боли в животе, которые уменьшаются после стула;
- отсутствие позывов к дефекации;
- каломазание при поражении прямой кишки;
- вздутие живота;
- увеличение размеров живота;
- тошнота;
- плохой аппетит;
- отставание в развитии у детей, снижение веса у взрослых;
- признаки хронической интоксикации: расстройство сна, слабость, раздражительность, субфебрильная лихорадка.
Клиника зависит от локализации и распространённости патологического процесса. Изменение небольшого сегмента толстой кишки протекает бессимптомно. Склонность к запорам пациенты считают индивидуальной особенностью и к врачу не обращаются. При субтотальном и тотальном поражении задержка стула превышает 7 дней, дефекация без слабительных и клизм невозможна, выражена интоксикация.
Диагностика
Пациенты с мегаколон не предъявляют специфических жалоб. Поводом для обращения к врачу-терапевту или гастроэнтерологу служат длительные запоры. Задача врача – установить причину расстройства стула.
Клинико-лабораторные методы
 Осмотр – живот увеличен, асимметричен, мышцы брюшной стенки дряблые, в проекции расширенной кишки пальпируются плотные образования – каловые камни.
Осмотр – живот увеличен, асимметричен, мышцы брюшной стенки дряблые, в проекции расширенной кишки пальпируются плотные образования – каловые камни.- Общий анализ крови – при неосложнённом мегаколон без патологии.
- Биохимическое исследование крови – оценивают острофазовые показатели, уровень глюкозы, электролитов, печеночных ферментов. При неосложнённом течении болезни биохимия крови не изменена.
- Бактериологический анализ кала – при посеве выявляют дисбактериоз, микроорганизмы Clostr >Инструментальные методы
- Ирригоскопия – рентгенологическое исследование с контрастным веществом (взвесью бария), которое вводят через прямую кишку. Это основной метод диагностики патологии. Для болезни Гиршпрунга характерен резкий переход между участком расширения и сужения, при идиопатическом мегаколоне наблюдается постепенное изменение размера кишки.
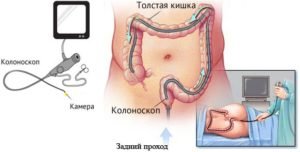 Колоноскопия – осмотр толстой кишки с помощью эндоскопа. При колоноскопии выявляют различные структурные изменения: опухоли, рубцы, язвы. С подозрительных участков берут биопсию для гистологического исследования.
Колоноскопия – осмотр толстой кишки с помощью эндоскопа. При колоноскопии выявляют различные структурные изменения: опухоли, рубцы, язвы. С подозрительных участков берут биопсию для гистологического исследования.- Биопсия по Свенсону – глубокое иссечение фрагмента прямой кишки на 4 см выше аноректальной линии с последующим ушиванием дефекта. При болезни Гиршпрунга в образце ткани отсутствуют ганглии – скопления нервных клеток.
- Виртуальная колонография – разновидность компьютерной томографии, альтернатива ирригоскопии, позволяет более точно оценить размеры отделов толстой кишки.
- Аноректальная манометрия – фиксируют показатели расслабления анального сфинктера в ответ на повышение давления в прямой кишке. При болезни Гиршпрунга в 70-95% этот рефлекс отсутствует.
- Электромиография – измерение электрической активности пуборектальной мышцы. Нарушение ее работы приводит к проктогенным запорам.
- УЗИ органов живота – с помощью ультразвука оценивают размеры, положение и структуру внутренних органов, выявляют объёмные образования.
По показаниям пациентов направляют на консультацию к проктологу, неврологу, инфекционисту, эндокринологу.
Лечение
Тактика лечения зависит от объёма поражения, общего состояния пациента, причины заболевания. При неосложнённом идиопатическом расширении кишки проводят консервативную терапию. Основные цели: уменьшение дискомфорта в животе и подбор оптимального режима дефекации. Размер кишки на фоне лечения не меняется. При вторичном мегаколоне назначают лечение фонового заболевания.
Диета и образ жизни
Борьбу с запорами начинают с коррекции рациона и изменения образа жизни.
Основные принципы
 Индивидуальность – набор продуктов и способ их обработки зависит от фонового заболевания.
Индивидуальность – набор продуктов и способ их обработки зависит от фонового заболевания.- Основу рациона составляют продукты с послабляющим действием, при хорошей переносимости рекомендуют высокошлаковую диету.
- Запрещают продукты с закрепляющим эффектом и усиливающие вздутие живота.
- Адекватный питьевой режим – не менее 2 литров жидкости за сутки с учётом первых блюд, фруктов и овощей.
- Умеренная физическая нагрузка активизирует работу кишечника: утренняя гимнастика, ходьба пешком, плавание.
Список продуктов при идиопатическом мегаколоне
| Рекомендовано (послабляющее действие) | Запрещено (закрепляющее действие) |
|
|
Медикаменты и БАДы
- Пребиотики–содержат балластные вещества, которые не перевариваются в кишечнике, увеличивают объём содержимого, размягчают кал. Используют средства на основе морских водорослей, пшеничных отрубей, микрокристаллической целлюлозы.
 Слабительные. Лечение начинают с препаратов полиэтиленгликоля (Макрогол) и лактулозы (Дюфалак). При неэффективности назначают лекарства стимулирующего действия (Бисакодил, Регулакс Пикосульфат, Гутталакс).
Слабительные. Лечение начинают с препаратов полиэтиленгликоля (Макрогол) и лактулозы (Дюфалак). При неэффективности назначают лекарства стимулирующего действия (Бисакодил, Регулакс Пикосульфат, Гутталакс).- Желчегонные средства (Хофитол, Аллохол)– применяют в комплексной терапии запоров, так как желчь оказывает послабляющее действие.
- Препараты на основе симетикона–используют для борьбы с метеоризмом (Эспумизан, Боботик).
- Спазмолитики–снижают тонус гладких мышц, уменьшают боли в животе (Но-шпа, Дицетел, Папаверин).
- Пробиотики. При запорах используют средства, содержащие полезные кишечные бактерии (Линекс, Бифиформ).
- Антибиотики–назначают при мегаколон на фоне инфекционного поражения кишечника (Метронидазол, Амоксиклав, Ванкомицин, Цефтриаксон).
- Сульфасалазин–средство с противовоспалительным и антибактериальным эффектом, показано при язвенном поражении кишечника.
Очистительные клизмы
У пациентов с поражением прямой кишки и дистального отдела сигмовидной слабительные препараты сочетают с регулярными очистительными клизмами. Режим подбирают индивидуально: от 1 раза в месяц до 2-3 раз в неделю.
Физиотерапия
 Для стимуляции работы кишечника пациентам назначают физиотерапевтические процедуры:
Для стимуляции работы кишечника пациентам назначают физиотерапевтические процедуры:
- ректальная и накожная электромиостимуляция кишечника;
- терапия лазером;
- иглорефлексотерапия.
Хирургическое лечение
Показания к хирургическому лечению: осложнения мегаколона, их высокий риск, неэффективность консервативной терапии. Операцию проводят в отделениях колопроктологии.
- Резекция(иссечение) поражённого участка с максимальным сохранением неизменённой кишки, наложение анастомоза.
- Колэктомия – удаление всей толстой кишки, выведение участка кишки на брюшную стенку (формирование колостомы), наложение анастомоза через 6-12 мес.
- Вертикальная редукционная ректопластика – уменьшение размера прямой кишки путём вертикального ушивания.
Методика операции зависит от объёма поражения.
Осложнения и прогноз
Основное осложнение патологии – кишечная непроходимость на фоне калового завала или заворота. Идиопатический мегаколон протекает благоприятно. На фоне консервативной терапии самочувствие пациентов улучшается.
Болезнь Гиршпрунга часто приводит к осложнениям, поэтому важна своевременная диагностика и хирургическое лечение заболевания. Результаты операции зависят от тяжести состояния, правильного выбора методики, квалификации врача. В 50-90% случаев прогноз благоприятный.


