Может ли внематочная беременность перейти в маточную
Содержание
- 1 Может ли плод мигрировать в матку?
- 2 Этиология проблемы трубной беременности
- 3 Условия окончания беременности выкидышем
- 4 Уникальные случаи рождения детей после внематочной беременности
- 5 Шансы родить при второй внематочной беременности
- 6 Причины развития внематочного оплодотворения
- 7 Классификация внематочных состояний
- 8 Признаки внематочной беременности
- 9 Что покажет тест?
- 10 Печальные последствия
- 11 Лечение пациенток
- 12 Реабилитация и последующая подготовка к беременности
- 13 Виды внематочной беременности
- 14 Возможные причины возникновения внематочной беременности
- 15 Симптоматика
- 16 Диагностика внематочной беременности
- 17 Лечение
В условиях современной медицины сохранить ребенка можно только при брюшной внематочной беременности, остальные виды на примере трубного, шейного и яичного эктопического зачатия не дают такой возможности. Эта патология очень опасная для женщины. Врачи запрещают даже пытаться рожать.
Может ли плод мигрировать в матку?

Нет, такого не произойдет. Акушеры не смогут перенести в матку плод и сохранить его при внематочном развитии. Назначается лапароскопическая операция, желательно на ранних сроках.
Лечение внематочной беременности, спасая плод, может обернуться летальным исходом роженицы. Это крайне опасно. Если есть предположение, что эмбрион развивается не там, надо срочно обращаться к акушеру и делать УЗИ.
Записываться на прием при внематочной беременности нужно уже через неделю после задержки. На этом сроке врачи смогут выяснить, что плодное яйцо не в маточной полости, поэтому сохранить эктопическую беременность нельзя. Не исключено, что гинеколог будет настаивать на госпитализации пациентки.
При лапароскопической операции хирург делает на животе три крошечных прокола и ваккум-аспирацией удаляет внематочный плод. Уже через полторы недели от проведения процедуры женщина может вернуться к обычной жизни. Но вводить физические нагрузки после внематочной беременности нужно постепенно.
Планировать ребенка следует минимум через полгода. Каждый врач оговаривает сроки, основываясь на здоровье пациентки. Если операция при внематочном расположении плода прошла благополучно, зачатие возможно во время первого цикла.
Этиология проблемы трубной беременности
Подобная ситуация выявляется редко. Диагностируется несколько видов внематочной беременности:
Последний вариант самый распространенный. Важно срочно делать операцию, сохранить ребенка не получится. Иначе придется спасать не только плод, но и женщину.
Часто диагностируются случаи, когда одновременно выявляется маточная и трубная беременности. Такое происходит, если зачатие проводилось искусственно, и врачи ввели в маточную полость сразу несколько зигот. Они могут мигрировать в трубу или яичник и остаться там. Одного ребенка можно сохранить.
Плод иногда переходит из матки в другую полость после искусственной стимуляции овуляции или лечении медикаментами для улучшения работы детородной системы. Иногда внематочная беременность может быть у рожавшей женщины в случае, если это передалось генетическим путем. Сохранить такого ребенка нельзя.

Трубная беременность диагностируется на УЗИ. Но по мере развития ребенка появляются сопутствующие симптомы:
- тошнота, рвота;
- постоянная усталость;
- кровотечение, в том числе после полового акта;
- болевые ощущения в пояснице, крестце и животе.
При внематочной беременности родить нельзя, поскольку плодное яйцо лопается и можно довести будущую маму до колоссальных рисков. Поэтому, если появляются симптомы, нужно записываться к специалисту. После обследования станет понятно, патология это или нет, можно ли сохранить плод.
Если один плод в матке, есть шанс, что этот ребенок сможет родиться здоровым. Но его сохранить возможно только при прерывании внематочной беременности. Чем раньше выявлена проблема, тем больше вероятность положительного исхода.
Условия окончания беременности выкидышем

Аномальное вынашивание ребенка имеет неблагоприятные последствия для женщины. Результатом внематочной беременности становится:
При эктопической беременности не рожают, сохранить ребенка нельзя. В первом случае маточные трубы не выдерживают деления и роста яйцеклетки. Во втором – плод мигрирует в брюшную полость. В обоих вариантах начинается внутреннее кровотечение, грозящее летальным исходом.
Выкидыш проявляет себя неожиданной сильной болью. При внематочной беременности она чувствуется с той стороны, где располагается ребенок. Боль бывает схваткообразной, ноющей, кинжальной. При внематочном выкидыше появляются мажущие коричневые выделения. Важно не перепутать их с менструальной кровью. Они не такие сильные.
Сохранение плода невозможно. Поэтому после появления симптомов выкидыша нужно сразу же обращаться к гинекологу. Есть риск, что забеременеть повторно не получится, как и сохранить последующего ребенка.
Уникальные случаи рождения детей после внематочной беременности

Таких историй немного. Выносить ребенка женщине с внематочной беременностью получается в редких случаях, где шансы крайне низкие. Но иногда чудо все же случается.
В 1999 году в Лондоне удалось спасти и сохранить мальчика, который в отличие от двух сестер-близняшек, рос внутри маточной трубы. Гинекологи лишь на 5 месяце обнаружили, что женщина беременна тройней. У нее порвалась труба, но плод продолжил успешно развиваться в брюшной полости, и врачи извлекли ребенка на свет.
Сохранить и родить ребенка при внематочной беременности нельзя, однако мальчик из Австралии весь срок рос внутри материнского яичника. Это был первый подобный случай. Во время операции в 2008 году врачам пришлось удалить женщине правый яичник.
Удивительная история случилась на Среднем Западе США. 36-летняя американка смогла выносить, сохранить ребенка и родить при внематочной беременности. Девочка росла в материнском яичнике. Случай зафиксирован в 2013 году.

Джейн Джонс — героиня
Джейн Джонс также стала известна благодаря рождению ребенка после внематочной беременности. На 6 неделе женщина узнала, что ее сын развивается в жировой прослойке, покрывающей кишечник. Лапароскопия проводилась с участием около 40 врачей, а потом малыш еще 2,5 месяца жил в специальном инкубаторе. Ребенка удалось сохранить.
В Танзании лишь под конец беременности выяснилось, что развитие плода 22-летней беременной женщины проходит в брюшной полости. Рожать невозможно, поэтому акушеры сделали операцию и извлекли крошечную девочку весом менее 2 кг. Пациентка потеряла много крови, но осталась жива. Сохранить ребенка получилось.
Шансы родить при второй внематочной беременности
Иногда аномальная ситуация повторяется несколько раз. Сохранять ребенка и рожать нельзя. Но даже две внематочные беременности не приговор, есть шанс родить здорового малыша.
После извлечения эмбриона нужно записаться к эндокринологу. Не исключено, что женщина столкнулась с беременностью вне матки из-за гормональных проблем, сохранить ребенка не удалось по этой же причине. Врач расскажет, что это такое, и что теперь делать.

Чтобы повысить шансы на повторное зачатие после внематочного, придется сдать анализы. В том числе на гонорею, хламидиоз, воспаления, половые инфекции. Возможно, потребуется пройти курс лечения перед повторной попыткой забеременеть.
Бывают случаи, когда женщины рожают уже через год. Но гинекологи рекомендуют минимум 3 месяца после внематочной беременности беречь себя. Нужно сократить физические нагрузки и больше отдыхать, это позволит сохранить ребенка.
Во время восстановления и планирования зачатия необходимо каждые 2 – 3 месяца проходить обследование у гинеколога, чтобы контролировать состояние здоровья. За год удастся сдать все анализы и полностью проверить свой организм. Эта мера необходима для исключения осложнений, которые помешают нормальному течению беременности и родам.
Если противопоказания отсутствуют, и истек рекомендуемый срок воздержания от зачатия, можно вновь начинать попытки забеременеть. Но нужно постоянно проверять здоровье у врача, больше отдыхать и исключить стрессы. Так можно родить после двух внематочных беременностей.

Об авторе: Боровикова Ольга Игоревна
Внематочная беременность – аномальное состояние, которое несет серьезную угрозу жизни женщины. Место локализации оплодотворённой яйцеклетки в норме – матка. Если закрепление происходит в любом другом месте, это является патологией и требует немедленного вмешательства со стороны врачей. Первые признаки внематочной беременности, если о них знать, должны насторожить женщину и стимулировать записаться на приём к специалисту.

Причины развития внематочного оплодотворения
Во время овуляции созревшая и полностью сформированная яйцеклетка покидает яичник. Она попадает в трубу, где и происходит процесс непосредственного оплодотворения. После свершения зачатия зигота мигрирует в полость матки. Этому явлению способствуют размеренные перистальтические сокращения фаллопиевых труб и волнообразные покачивания ворсинок слизистой оболочки.

Путь долгий, миграция продолжается около 3 дней. Этого времени достаточно, чтобы на эмбрионе сформировались особые клетки, отвечающие за выделение ряда ферментов. С их помощью происходит процесс прикрепления к слизистым оболочкам сформировавшейся зиготы.
Если на одном из этапов, перечисленных выше, зигота столкнется с механическими или гормональными препятствиями, алгоритм оплодотворения будет нарушен. Основные причины развития внематочной беременности на ранних сроках рассмотрены в таблице, приведенной ниже.
| Основная причина | Патофизиологические аспекты проблемы |
Классификация внематочных состояний
Внематочная беременность, учитывая ее признаки и симптомы, разделяется на несколько категорий. Классификация условна, но довольно сложная.

Виды патологических состояний по локализации плодного яйца:
- трубная;
- яичниковая (интрафолликулярная и развивающаяся на поверхности железистого органа);
- брюшная (первичная и вторичная);
- междусвязочная;
- шеечная;
- имплантация в рудиментарном рогу матки;
- интерстициальная беременность.
По стадиям протекания и тому, как именно проявляется внематочная беременность:
- прогрессирующая беременность;
- прерывающаяся беременность;
- прерванная беременность.
Признаки внематочной беременности
Ранний срок (5-6-я неделя) не позволяет женщине самостоятельно определить, внематочная ли наступившая беременность.
Первичные признаки типичны для всех:
- задержка беременности;
- увеличение молочных желез, болезненность;
- токсикоз первого триместра (тошнота, сопровождающаяся рвотными позывами).
При этом задача диагноста не всегда состояла в поиске именно «следов беременности». Аномальное расположение плодного яйца чаще всего обнаруживают в ходе диагностических мероприятий по выявлению совершенно других патологических состояний.
Признаки прерывающейся беременности

Если беременность протекала не в матке и неожиданно прервалась, симптомы будут следующими.
- Боль в животе – первый опасный признак, по которому удается распознавать различные формы внематочной беременности. Если боль тупая и постоянная, можно подозревать прогрессирующую трубную беременность. Плод растет, и ему со временем будет слишком тесно. С каждым днем риск разрыва трубы будет увеличиваться. Постоянная схваткообразная боль, иррадиирущая в поясницу, свидетельствует о том, что разрыв таки произошел.
- Первые признаки прогрессирующей внематочной беременности, которая уже прервалась, часто связывают со специфической болью или дискомфортом в заднем проходе. Женщины испытывают непривычное давление, как в начале схваток или перед актом дефекации;
- Кровянистые выделения появляются в том момент, когда кров из трубы нашла выход наружу. Небольшие мажущие выделения алого, коричневого, бежевого цвета, которые нельзя охарактеризовать, как менструацию, – грозный симптом. Женщина должна немедленно обратиться к врачу;
- Признаки, свидетельствующие о стремительном прогрессировании внутреннего кровотечения, – бледность кожных покровов, гипотония вплоть до развития коллапса, резкая слабость, сильное головокружение. Определять точную причину подобного состояния нет времени – необходимо немедленно вызывать скорую помощь.
Если, кроме всего прочего, у пациентки появилась гипертермия, склонная к прогрессированию, есть все основания полагать, что в организме начался воспалительный процесс. Это особо тяжелый случай, требующий немедленного лечения и длительной реабилитации.
Что покажет тест?

Рассматривая вопрос, какие симптомы дает внематочная беременность, какие признаки на ранних сроках характерны для этого состояния, стоит отдельно рассмотреть нюансы, связанные с использованием теста. Подобный тип оплодотворения вызывает задержку месячных. В первый ожидаемый цикл выделения все же могут быть. Как правило, они скудные, специфического цвета. «Псевдоментруация» наступает не в положенное время и длится всего пару дней.
Это настораживает женщину, поскольку нормальный цикл, в любом случае, так выглядеть не может. Насторожившись, пациентки часто приобретают тест на беременность.
Тест будет положительным. Однако при внематочной локализации плодного яйца вторая полоска обычно нечеткая, размытая. Специалисты связывают этот с тем, что уровень ХГЧ ниже, если зигота прикрепилась к тканям трубы.
Однако есть тесты, которые помогают распознать именно аномальную беременность, а также оценить риск разрыва трубы. Впрочем, чтобы приобрести и провести такой специфический тест, женщине необходимо быть начеку, различая обычный и аномальный вариант течения беременности.
Печальные последствия
К последствиям внематочной беременности относят:
- разрыв трубы с последующей миграцией плодного яйца в полость брюшины;
- прерывание аномальной беременности любым иным способом;
- массивное кровотечение из-за открепления плода от стенок придатка;
- кровотечение из-за фактического повреждения трубы, которое может закончиться для женщины летально;
- развитие перитонита, если кровь попадет в брюшную полость с последующим развитием воспалительных процессов.
Лечение пациенток
 Лечение прервавшейся аномальной беременности проводится исключительно методом сальпингоэктомии. Деформированную трубу удаляют в том случае, если срок вынашивания плода относительно ранний. На это есть две причины:
Лечение прервавшейся аномальной беременности проводится исключительно методом сальпингоэктомии. Деформированную трубу удаляют в том случае, если срок вынашивания плода относительно ранний. На это есть две причины:
- остановить массивное кровотечение, которое невозможно контролировать иным путем;
- избавиться от органа, полностью утратившего свой функциональный потенциал.
Различают лапароскопическую и лапаротомическую схему проведения оперативного вмешательства. Вмешательство само по себе довольно травматичное, требует соответствующей квалификации врача.
Ткани аккуратно зашивают. Ни один специалист не дает гарантии, что труба в итоге сохранит хотя бы минимальную проходимость. Что касается рубцов и фиброзных тяжей, они образуются как естественная реакция организма на оперативные вмешательства.
Реабилитация и последующая подготовка к беременности
Все реабилитационные мероприятия представлены ниже.
- Сразу после операции назначается интенсивная инфузионная терапия, с целью скорректировать водно-электролитный баланс.
- Антибиотикотерапия, позволяющая предупредить ряд послеоперационных осложнений.
- Стабилизация гормонального фона.
- Контрацепция от 6 до 12 месяцев после операции.
- Профилактика спаечных процессов с использованием ферментных препаратов.
- Физиотерапевтические процедуры для общего оздоровления.
При условии, что у женщины осталась хотя бы одна труба с оптимальной проходимостью, вероятность забеременеть в будущем довольно высока. Оптимальный период для повторного зачатия – 1 год после операции. В целом, прогноз благоприятный, но при условии, что недуг выявили довольно быстро и оказали действительно профессиональную помощь.

Внематочная беременность — это патологическое состояние беременности, при котором оплодотворённая яйцеклетка закрепляется в маточной трубе или в брюшной полости (в редких случаях). По медицинской статистике, внематочная беременность зафиксирована в 2,5% вариантах от общего числа беременностей, в 10% случаев она возникает повторно. Эта патология относится к категории повышенного риска для здоровья женщины, без оказания врачебной помощи она может привести к смертельному исходу.
По статистическим данным, рост частоты проявления внематочной беременности связывается с увеличением количества воспалительных процессов внутренних половых органов, увеличением числа хирургических операций с целью контроля над деторождением, пользование внутриматочными и гормональными средствами контрацепции, лечением отдельных форм бесплодия и искусственным оплодотворением.
При любом виде внематочной беременности вынашивание ребёнка невозможно, так как эта патология угрожает физическому здоровью матери.
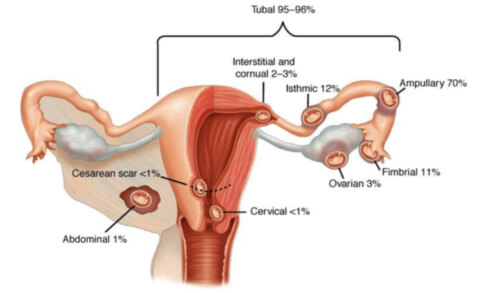
Виды внематочной беременности
- брюшная (абдоминальная) — изредка встречающийся вариант, плодное яйцо может локализироваться на сальнике, печени, крестово-маточных связках и в прямокишечно-маточном углублении. Различается первичная абдоминальная беременность — имплантация оплодотворенной яйцеклетки происходит на органах брюшной полости и вторичная — после происшедшего трубного аборта яйцеклетка повторно имплантируется в абдоминальной полости. В отдельных случаях патологическая брюшная беременность донашивается до поздних сроков, представляя собой серьёзную угрозу жизни беременной. У большей части эмбрионов при абдоминальной имплантации обнаруживаются серьёзные пороки развития;
- трубная — плодное яйцо оплодотворяется в фаллопиевой трубе и не опускается в матку, а закрепляется на стенке маточной трубы. После имплантации может случиться остановка в развитии эмбриона, а в худшем варианте — произойдёт разрыв фаллопиевой трубы, что представляет серьезную угрозу для жизни женщины;
- яичниковая — частота возникновения менее 1%, подразделяется на эпиоофоральную (яйцо имплантируется на поверхности яичника) и интрафолликулярную (оплодотворение яйцеклетки и последующая имплантация проходит в фолликуле);
- шеечная — причиной возникновения считается кесарево сечение, ранее проведённый аборт, миома матки, перенос эмбриона при экстракорпоральном оплодотворении. Плодное яйцо фиксируется в районе шеечного канала матки.
Опасность внематочной беременности заключается том, что в процессе развития плодное яйцо вырастает в размерах и происходит увеличение диаметра трубы до предельного размера, растяжение достигает максимального уровня и возникает разрыв. При этом кровь, слизь и плодное яйцо попадают в брюшную полость. Нарушается её стерильность и возникает инфекционный процесс, со временем перерастающий в перитонит. Параллельно повреждённые сосуды сильно кровоточат, происходит массивное кровотечение в брюшную полость, что может привести женщину в состояние геморрагического шока. При яичниковой и брюшной внематочной беременности опасность возникновения перитонита так же высока, как и при трубной.
Возможные причины возникновения внематочной беременности
Основные факторы риска:
- инфекционно-воспалительные заболевания — ранее перенесенные или перешедшие в хроническую фазу — воспаления матки, придатков, мочевого пузыря считаются одной из основных причин возникновения внематочной беременности.
- Воспалительные процессы в яичниках и трубах (предыдущие трудные роды, множественные аборты, самопроизвольные аборты без обращения в медицинскую клинику), приведшие к фиброзу, появлению спаек и рубцеванию тканей, после чего происходит сужение просвета маточных труб, нарушается их транспортная функция, изменяется реснитчатый эпителий . Прохождение по трубам яйцеклетки затрудняется и возникает внематочная (трубная) беременность;
- врожденный инфантилизм маточных труб — неправильная форма, излишняя длина или извилистость при врожденном недоразвитии являются причиной неправильного функционирования фаллопиевых труб;
- выраженные гормональные изменения (сбой или недостаточность) — заболевания эндокринной системы способствуют сужению просвета маточных труб, нарушается перистальтика и яйцеклетка остается в полости маточной трубы;
- наличие доброкачественных или злокачественных опухолей матки и придатков — сужающих просвет маточных труб и мешающих продвижению яйцеклетки;
- аномальное развитие половых органов — врожденный аномальный стеноз маточных труб препятствует продвижению яйцеклетки к полости матки, дивертикулы (выпячивания) стенок фаллопиевых труб и матки затрудняют транспортировку яйцеклетки и являются причиной хронического воспалительного очага;
- наличие в анамнезе внематочных беременностей;
- изменение стандартных свойств плодного яйца;
- медлительные сперматозоиды;
- отдельные технологии искусственного оплодотворения;
- спазм маточных труб, возникающий вследствие постоянного нервного перенапряжения женщины;
- применение контрацептивов — гормональных, спиралей, средств экстренной контрацепции и пр.;
- возраст беременной после 35 лет;
- малоподвижный образ жизни;
- длительный прием препаратов, увеличивающих фертильность и стимулирующих овуляцию.
Симптоматика
Течение внематочной беременности на первичных сроках имеет признаки маточной (нормативной) — тошнота, сонное состояние, набухание молочных желез и их болезненность. Проявление симптомов внематочной беременности возникает в период от 3-й до 8-й недели с момента последней менструации. К ним относятся:
- необычная менструация — скудные мажущие выделения;
- болезненные ощущения — боли со стороны пораженной маточной трубы, при шеечной или брюшной внематочной беременности — по средней линии живота. Изменения положения тела, повороты, наклоны и ходьба вызывают тянущие боли в определенных участках. При расположении плодного яйца в перешейке маточной трубы болезненные ощущения появляются на 5 неделе, а при ампульной (возле выхода в матку) — на 8 неделе;
- обильные кровотечения — чаще происходят при шеечной беременности. Расположение плода в шейке матки, богатой кровеносными сосудами, вызывает сильную кровопотерю и является угрозой для жизни беременной;
- кровянистые выделения — признак повреждения маточной трубы при трубной внематочной беременности. Наиболее благоприятный исход этого вида — трубный аборт, при котором плодное яйцо самостоятельно отделяется от места крепления;
- болезненное мочеиспускание и дефекация;
- шоковое состояние — потеря сознания, падение артериального давления, бледность кожи, синюшность губ, учащенный слабый пульс (развивается при наличии массивной кровопотери);
- боли с отдачей в прямую кишку и поясницу;
- положительный результат теста на беременность (в большинстве случаев).
Распространена ошибочная точка зрения, что при отсутствии задержки менструации не бывает внематочной беременности. Мажущие слабые выделения воспринимаются как нормальный цикл, что приводит к позднему обращению в гинекологию.
Клиника внематочной беременности подразделяется на:
- Прогрессирующую внематочную беременность — яйцо по мере вырастания внедряется в маточную трубу и постепенно ее разрушает.
- Самопроизвольно закончившаяся внематочная беременность — трубный аборт.
Основные признаки трубного аборта:
- кровянистые выделения из половых органов;
- задержка менструального цикла;
- субфебрильная температура тела;
- болевые ощущения, резко отдающие в подреберье, ключицу, ногу и задний проход (неоднократные приступы на протяжении нескольких часов).
При прорыве маточной трубы субъективно отмечается:
- сильнейшие болевые ощущения;
- снижение артериального давления до критических отметок;
- учащение пульса и дыхания;
- общее ухудшение самочувствия;
- холодный пот;
- потеря сознания.
Диагностика внематочной беременности
Предварительный диагноз «внематочная беременность» выставляется при характерных жалобах:
- задержка менструальных выделений;
- кровянистые выделения;
- боли разной характеристики. частоты и интенсивности;
- тошнота;
- болезненные ощущения в области поясничного отдела, внутренней поверхности бедра и прямой кишки.
Большинство пациенток жалуется на присутствие 3-4 признаков происходящих одновременно.
Оптимальная диагностика включает в себя:
- сбор полного анамнеза для исключения или определения вхождения в группы риска по внематочной беременности;
- осмотр врачом-гинекологом;
- проведение ультразвукового исследования для диагностирования беременности (после 6 недели от последней менструации) позволяет обнаружить следующие признаки: увеличение тела матки, точное расположение плодного яйца с эмбрионом, утолщение слизистых оболочек матки. Параллельно с этими признаками ультразвук позволяет обнаружить наличие крови и сгустков в брюшной полости, скопление кровяных сгустков в просвете маточной трубы, саморазрыв фаллопиевой трубы;
- выявление уровня прогестерона — низкая концентрация предполагает наличие неразвивающейся беременности;
- анализ крови на хгч (определение концентрации хорионического гонадотропина) — при внематочной беременности количество содержащихся гормонов увеличивается медленнее, чем при нормальном течении беременности.
Анализ на хгч проводится с периодичностью в 48 часов для определения содержания гормонов. В начальном периоде беременности уровень гормонов пропорционально увеличивается, что определяется хгч. Если уровень увеличивается не нормативно, он слабый или низкий, то проводится дополнительный анализ. Пониженное содержание гормонов в анализе на хорионический гонадотропин человека является признаком внематочной беременности.
Методом дающий практически 100% результат диагностики является лапароскопия. Ее проводят на завершающем этапе обследования.
Гистологическое исследование соскоба эндометрия ( при внематочной беременности покажет отсутствие ворсинок хориона и наличие изменений слизистой оболочки матки).
Гистеросальпингография (с введением контрастных веществ) применяется в особо сложных случаях диагностирования. Контрастное вещество, проникая в маточную трубу, неравномерно окрашивает плодное яйцо, демонстрируя симптом обтекания, подтверждая эктопическую трубную беременность.
Уточнение диагноза проводится исключительно в условиях стационара. План полного обследования назначается в зависимости от аппаратной и лабораторной оснащенности больницы. Наилучшим вариантом обследования является сочетание ультразвукового исследования и определения хорионического гонадотропина в анализе крови (мочи). Лапароскопия назначается в случаях крайней необходимости.
Диагностика и последующее лечение проводится при помощи специалистов:
- терапевт (общее состояние организма пациентки);
- гинеколог (исследование состояния внутренних половых органов, оценка и выставление предварительного диагноза);
- специалист ультразвукового исследования (подтверждение или опровержение ранее установленного диагноза);
- хирург-гинеколог (консультация и непосредственное проведение оперативного вмешательства).
Лечение
При раннем диагностировании патологии (до разрыва или повреждения стенок маточной трубы) назначаются медицинские препараты. Метотрексат рекомендуется для прерывания беременности, прием лекарства ограничивается одной или двумя дозами. При диагностике на ранних сроках хирургическое вмешательство не требуется, после приема препарата проводится повторное исследования крови.
Метотрексат прерывает беременность при определенных условиях:
- срок беременности не превышает 6 недель;
- показатель анализа хорионического гонадотропина человека не выше 5000;
- отсутствие кровотечений у пациентки (мажущих выделений);
- отсутствие сердечной деятельности у плода при ультразвуковом исследовании;
- нет признаков разрыва фаллопиевой трубы (отсутствуют интенсивные боли и кровотечение, показатели артериального давления в норме).
Лекарство вводится внутримышечно или внутривенно, весь период пациентка находится под наблюдением. Эффективность проводимых процедур оценивается уровнем хорионического гонадотропина человека. Снижение показателей хгч говорит об успешном варианте лечения, вместе с данным анализом проходит изучение функций почек, печени и костного мозга.
Применение Метотрексата может вызвать побочные эффекты (тошноту, рвоту, стоматит, диарею и пр.) и не гарантирует целостность маточных труб, невозможности трубного аборта и массивного кровотечения.
При позднем обнаружении внематочной беременности проводится хирургическое вмешательство. Щадящим вариантом является лапароскопия, при отсутствии необходимых инструментов назначается полноценная полостная операция.
Путем лапароскопии производят два вида оперативного вмешательства:
- Сальпингоскопия при эктопической беременности входит в число щадящих операций и сохраняет возможность дальнейшего деторождения. Эмбрион удаляется из маточной трубы через небольшое отверстие. Проведение методики возможно при размере зародыша до 20 мм и расположении плодного яйца в дальнем конце фаллопиевой трубы.
- Сальпингэктомия при внематочной беременности производится при значительном растяжении маточной трубы и возможном риске ее разрыва. Проходит иссечение поврежденной части маточной трубы, с последующим соединением здоровых участков.
Оперативное вмешательство при патологической беременности проводится экстренно или планово. Во втором варианте пациентку подготавливают к операции при помощи следующих диагностических процедур:
Период реабилитации

Период после проведенной операции, нормализует общее состояние организма женщины, устраняет факторы риска и реабилитирует репродуктивные функции организма. После проведения операции по извлечению плодного яйца следует проводить постоянную проверку гемодинамических показателей (для исключения внутренних кровотечений). Кроме того, назначается курс антибиотиков, обезболивающих препаратов и противовоспалительных средств.
Контролирование уровня хорионического гонадотропина проводится еженедельно и связано с тем, что при неполном извлечении частиц плодного яйца и случайном занесении на другие органы, возможно развитие опухоли из клеток хориона (хорионэпителиома). При нормативно проведенном хирургическом вмешательстве уровень хорионического гонадотропина должен снизиться вполовину по отношению к первоначальным данным. При отсутствии положительной динамики назначается Метотрексат, а при продолжающихся отрицательных результатах требуется радикальная операция с удалением фаллопиевой трубы.
В послеоперационном периоде рекомендуются физиотерапевтические процедуры с применением электрофореза и магнитотерапии для быстрейшего возобновления функциональности репродуктивной системы пациентки. Комбинированные оральные контрацептивы назначаются с целью предотвращения беременности (сроком не менее полугода) и для установления нормального менструального цикла. Повторная беременность, наступившая в краткие сроки после патологической внематочной беременности, несет в себе высокий уровень высокий уровень повторного развития этой патологии.
Первичная профилактика
Постоянный партнер и безопасность секса (использование индивидуальных средств защиты) снижает риск венерических заболеваний, а вместе с ними возможные воспалительные процессы и рубцевания тканей фаллопиевых труб.
Предотвращение внематочной беременности невозможно, но сократить риск летального исхода сможет динамическое посещение врача-гинеколога. Входящие в категорию повышенного риска беременные должны проходить полноценное обследование для исключения запоздалого определения эктопической беременности.
Для снижения риска появления внематочной беременности следует :
- вовремя заниматься лечением различных инфекционных болезней половых органов;
- при экстракорпоральном оплодотворении с необходимой частотой проходить исследование ультразвуком и сдавать анализы на содержание в крови хорионического гонадотропина;
- при смене полового партнера обязательно пройти анализы на ряд болезней, передающиеся половым путем;
- во избежание возникновения нежелательной беременности пользоваться комбинированными оральными контрацептивами;
- патологические болезни внутренних органов лечить в положенные сроки, не допуская перетекания болезни в хроническую форму;
- правильно питаться, придерживаясь наиболее подходящей организму диеты (не увлекаясь чрезмерными похудениями и скачкообразным набором или снижением веса);
- корректировать имеющиеся гормональные расстройства при помощи профильных специалистов.
При малейшем подозрении на возникновение внематочной беременности, требуется срочное обращение в гинекологическое отделение. Малейшее промедление может стоить женщине не только потери здоровья, но и возникновению бесплодия. Худшим вариантом необдуманного промедления может быть летальный исход.


