Нарушенная внематочная беременность
Содержание
- 1 Причины внематочной беременности
- 2 Классификация внематочной беременности
- 3 Как проявляется внематочная беременность?
- 4 Диагностика внематочной беременности
- 5 Лечение внематочной беременности
- 6 Реабилитация после внематочной беременности
- 7 Прогноз после внематочной беременности
- 8 Определение внематочной беременности
- 9 Лечение внематочной беременности
- 10 В двух словах о нормальной физиологии
- 11 Внематочная беременность
- 12 Классификация
- 13 Гравидарный тест
- 14 Факторы риска и причины эктопической беременности
- 15 Клиническое течение
- 16 Прогрессирующая и нарушенная внематочная беременность
- 17 Лечение внематочной беременности
- 18 Последствия внематочной эктопической беременности
- 19 Беременность после внематочной
- 20 Органосохраняющая операция при трубной беременности – видео
Внематочная беременность — патологическое состояние, при котором яйцеклетка имплантируется вне полости матки. Это основная причина внутреннего кровотечения у женщин репродуктивного возраста, и требует неотложной медицинской помощи.
Причины внематочной беременности
В норме зачатие осуществляется в ампулярной части маточной трубы, и потом оплодотворенная яйцеклетка движется в полость матки, где происходит ее имплантация. Это происходит из-за двигательной функции (перистальтики) маточной трубы и движения ворсинок.
Нормальное прикрепление яйцеклетки в матке зависит от гормонального фона, целостности всех слоев стенки маточной трубы, кровоснабжения и иннервации. Нарушения этих факторов и будет причиной внематочной беременности.
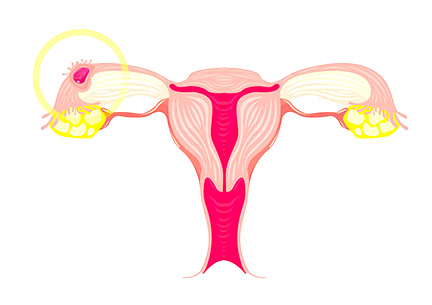
Спровоцировать внематочную беременность также могут:
- Воспаление половых органов, особенно маточных труб (возникают стриктуры, перегибы, закрытие ампулярного конца).
- Анатомические нарушения стенок матки при аборте.
- Половой инфантилизм (извилистые и тонкие маточные трубы).
- Эндометриоз.
- Опухоли.
- Нарушение сократительной функции мышечного аппарата и иннервации маточной трубы.
- Использование внутриматочных контрацептивов.
- Повышенная активность трофобласта (внешний слой плодородного яйца).
- Аномалии развития половых органов.
Классификация внематочной беременности
За местом имплантации:
- Трубная беременность — 97% случаев (имплантация происходит в маточной трубе).
- Яичниковая (на поверхности и внутри яичника).
- Абдоминальная (первичная — когда имплантация происходит в начале беременности, вторична — наступает позже).
- Другие виды (беременность в рудиментарном рогу матки, в широкой связке матки, шейке).
За клиническими проявлениями:
- Прогрессирующая.
- Нарушенная (при которой происходит прерывание внематочной беременности, и заканчивается разрывом маточной трубы или трубным абортом).
Как проявляется внематочная беременность?
Прогрессирующая форма внематочной беременности.
Диагностировать на раннем сроке внематочную беременность сложно, по причине возникновения в организме изменений, характерных для нормальной беременности. Матка увеличивается и размягчается. Общее состояние женщины удовлетворительное. Присутствуют начальные признаки беременности (изменение аппетита, чувствительности к запахам, тошнота и другие). Иногда женщин беспокоят болевые ощущения внизу живота.
Постепенно волоски хориона прорастают в стенку маточной трубы все глубже. Последняя не может создать подходящих условий и на ранних сроках беременности (4–7 неделя) происходит прерывание. Патологическое состояние переходит в следующую стадию.
Нарушенная форма внематочной беременности
Тут уже появляется симптоматика, которая зависит от степени кровопотери. Состояние больной может быть нормальным, средней тяжести и тяжелым. Характерные признаки внематочной беременности:
- Боли в животе или тазе (100%).
- Задержка менструаций (73%).
- Кровяные выделения из половых органов (71%).
- Тошнота и рвота (75%).
- Увеличение сердцебиения, падение артериального давления, головокружение (60%).
- Увеличение матки и ее придатков с одной стороны (20%).
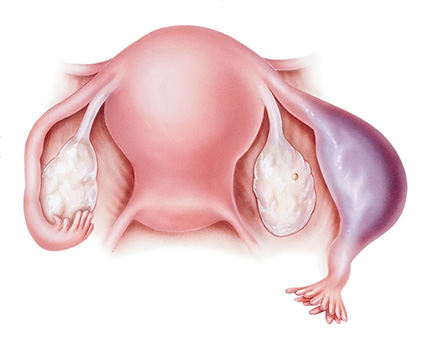
Для разрыва маточной трубы характерно появление резкой боли (на фоне нормального состояния) на стороне «беременной» трубы с иррадиацией в прямую кишку, ногу. Часто возникаю тенезмы (ошибочные позывы к дефекации или мочеиспусканию). Наблюдается апатия, адинамия, бледность кожных покровов и видимых слизистых оболочек, заторможенность, одышка и холодный пот, по причине кровотечения. Систолическое давление падает ниже 80 мм. рт. ст. Выявляются симптомы раздражения брюшины, что может симулировать абдоминальную патологию.
При трубном аборте происходит отслоение плодного яйца от стенки трубы и изгнание его в брюшную полость. Характерно долгое течение (часто без острых клинических симптомов). При типичной клинике проявляется схваткообразным болевым синдромом в одной из подвздошной области с иррадиацией в задний проход, бедро, крестец. Кровь попадает в брюшную полость небольшими порциями, не вызывая перитонеальные симптомы и анемию.
Если зародыш выходит резко, то иногда сопровождается обильным кровотечением, головокружениями и потерей сознания. Иногда отслоение останавливается, боль перестает беспокоить, но потом возобновляется. Кровь собирается в маточно-прямокишечном пространстве и создает гематому, появляется чувство давления на прямую кишку, симптомы раздражения брюшины.
Выделения имеют мажущий характер, бывают коричневого или бурого цвета. Иногда выходят обрывки децидуальной оболочки (материнская ткань, необходимая для развития и имплантации зародыша).
Диагностика внематочной беременности
Сейчас диагностика упростилась с появлением УЗД аппаратов и лапароскопии, что дало возможность диагностировать прогрессирующую форму.
Прогрессирующая форма
При гинекологическом осмотре наблюдают цианоз преддверия влагалища, слизистой оболочки и шейки матки. Но есть признаки, которые характерны больше для внематочной беременности.
- Уровень ХГЧ (хорионический гонадотропин, который появляется при беременности) немного ниже, чем при маточной беременности.
- Увеличение матки не соответствует срокам беременности.
- В области придатков прощупывается болезненное образование тестообразной консистенции.
УЗД признаки внематочной беременности:
- Неоднородные придатки и наличие жидкости в брюшной полости (27%).
- Неоднородные структуры в области придатков без свободной жидкости (16%).
- Эктопическое размещение плодородного яйца с живым эмбрионом (13%).
- Эмбрион без сердцебиения с эктопическим положением (7%).
Типы УЗД картины:
- Тип I — эндометрий толщиной от 11 до 25 мм (при отсутствии его деструкции).
- Тип II — полость матки расширена, состав в основном жидкий и неоднородный (за счет сгустков крови и отслоения эндометрия).
- Тип III — замкнутая полость матки.
При отсутствии УЗИ-признаков маточной беременности на ранних сроках и при определении уровня ХГЧ, показана диагностико-лечебная лапароскопия.
Разрыв маточной трубы
Характерна клиника острого живота (острая боль на стороне маточной трубы, мышцы передней брюшной полости напряжены, позитивный симптом раздражения брюшины). При гинекологическом осмотре (нужно проводить очень осторожно) наблюдается незначительное увеличение матки, введение зеркал и пальпация тканей матки очень болезненная, кровяные выделения темного цвета, через пару часов после боли выделяется децидуальная ткань. После наступает стабилизация состояния, но при увеличении кровотечения — резко ухудшается (шок).
Трубный аборт
При интенсивной кровопотере наблюдается анемия, уменьшается артериальное давление, учащается пульс. Симптомы острого живота. При осмотре зеркалами отмечается посинение слизистой влагалища, шейки матки, характерные выделения. Задняя стенка может выступать во внутрь (если есть гематома). В крови пониженный гемоглобин, лейкоцитоз.
Шеечная беременность
Редкая форма внематочной беременности, случается 1 раз на 24 000-50 000 беременностей. Характерно развитие и имплантация плодородного яйца в шейки матке.
На УЗИ будет проявляться:
- Отсутствием зародыша в полости матки.
- Присутствием децидуальной ткани.
- Неоднородностью эндометрия.
- Матка выглядит как песочные часы.
- Шейка расширенная. В ней находится плодородное яйцо.
Дифференциальная диагностика
Прогрессирующую трубную беременность нужно отличать от:
- Нормальной беременности в ранние сроки.
- Дисфункциональных маточных кровотечений.
- Хронического воспаления придатков матки.
Разрыв маточной трубы и трубный аборт следует дифференцировать с:
- Перегибом ножки кисты или опухоли яичника.
- Кровоизлиянием в яичник (апоплексия).
- Острым аппендицитом.
- Разрывом печени и селезенки.
- Перфоративной язвой двенадцатиперстной кишки или желудка.
- Эндометриозом.
- Дисфункциональными маточными кровотечениями.
Лечение внематочной беременности
Внематочная беременность является острым состоянием, которое требует неотложной помощи и госпитализации. При госпитализации определяют группу крови и резус-фактор для борьбы с шоком.
Показания к госпитализации:
- Задержка менструаций, присутствие кровянистых выделений из половых органов, боль внизу живота с возможной иррадиацией в ногу, анальное отверстие.
- Задержка + кровянистые выделения + позитивный тест на ХГЧ независимо от присутствия УЗД-признаков внематочной беременности.
При прогрессирующей внематочной беременности на ранних сроках, при отсутствии анатомических изменений в маточной трубе и удовлетворительном состоянии женщины, проводят сальпинготомию (разрезание трубы), удаляют плодородное яйцо, трубу зашивают.
В случае разрыва трубы с шоком, с активным кровотечением, нужно срочное оперативное вмешательство. После остановки кровотечения, начинается переливание крови и интенсивная терапия, чтобы вывести больную из тяжелого состояния. Наилучший метод лечения — это лапароскопия (если нету нужного приспособления — лапаротомия).
Лапароскопия
Проводят удаление крови с брюшной полости, коагуляцию кровоточащих сосудов, сальпинготомию с эвакуацией плодородного яйца с минимальными повреждениями окружающих тканей. Данный вид операции называется органосохраняющим, при котором маточная труба не удаляется. При решении вопроса ее проведения, нужно учитывать такие факторы:
- Желание женщины забеременеть в будущем.
- Анатомические изменения трубы.
- Развитие повторной беременности в оперированной трубе.
- Уровень спаечных процессов.
- Если ситуация этого не позволяет, осуществляется сальпингэктомия (удаление маточной трубы).
Для лечения абдоминальной, шеечной, яичниковой беременности, используют антагонист фолиевой кислоты — метотрексат, который нарушает синтез ДНК и деление клеток. Назначают при уровне ХГЧ выше 10 000 МО/мл крови или размере зародыша меньше 3,5 см. Дают одноразовую дозу (50 мг. / м²) внутримышечно. Позитивный результат в 85% случаев. Оценивают по уровню ХГЧ. Если он уменьшился не более чем на 15% на протяжении 4–7 дней, вводят еще раз такую же (или большую) дозу, или выполняют лапароскопию.
Противопоказания медикаментозного лечения:
- Анемия.
- Заболевания почек и печени.
- Слабая иммунная система.
- Диабет.
Реабилитация после внематочной беременности
Реабилитация имеет очень важное значение в послеоперационном периоде. Проводятся физиотерапевтические процедуры, вводятся биостимуляторы. После органосохраняющей операции на маточной трубе, нужно позаботиться об возобновлении ее проходимости путем гидротубации. Желательно провести 2-3 курса реабилитационной терапии на протяжении 6 месяцев.
Прогноз после внематочной беременности
Если своевременно предоставлена медицинская помощь, то прогноз благоприятный.
Важно! При присутствии у женщин после перенесенной внематочной беременности воспалительных заболеваний половых органов, дисфункции яичников на фоне бесплодности нужно провести полное обследование и лечение брачной пары.
В случае задержки менструаций нужно сделать тест на беременность. Если он негативный, нужно сдать кровь на ХГЧ и сделать вагинальное УЗД. При появлении кровяных выделений из половых органов и болевого синдрома в животе нужна госпитализация в гинекологический стационар.
Определение внематочной беременности
Внематочная беременность – это такая ее разновидность, при которой плодное яйцо находится за пределами полости матки. Оно может располагаться в различных отделах малого таза, исходя из чего и выделяют виды внематочной беременности:
- трубная беременность (плодное яйцо находится в одной из маточных труб) – это самый распространенный вид данной патологии;
- яичниковая беременность (плодное яйцо прикрепляется к яичнику);
- брюшная беременность (плодное яйцо попадает в брюшную полость и прикрепляется к брюшине);
- шеечная беременность плодное яйцо имплантируется в шейке матки).

Причины развития внематочной беременности
Внематочная беременность – это вариант патологии, так как за пределами матки плодное яйцо развиваться и расти нормально не может, что приводит к прерыванию беременности на малом сроке чаще всего 7-8 недель).
Причинами появления внематочной беременности могут быть различные заболевания и состояния организма женщины. Это может быть воспалительный процесс в матке и в придатках матки, спаечный процесс органов малого таза, гормональные нарушения, повышенная ферментативная активность плодного яйца (особенно при шеечной беременности). Все это в совокупности способно приводить к аномальному прикреплению оплодотворенной яйцеклетки.
Клиническое течение внематочной беременности
Клинические признаки внематочной беременности зависят от варианта ее течения и места прикрепления плодного яйца. Выделяют два основных вида клинической симптоматики – это признаки заболевания при прогрессирующей беременность и признаки нарушенной внематочной беременности.
При прогрессирующей беременности плодное яйцо растет, но, достигнув определенного размера, дальше развиваться не может, так как его возрастающие потребности не удовлетворяются сосудами яичника, маточной трубы и т.д., что способствует разрыву. К тому же, прерывание внематочной беременности связано с увеличением размеров плодного яйца. В итоге беременность прерывается, что проявляется явными признаками внематочной беременности.
Прогрессирующая внематочная беременность
Признаки внематочной беременности, которая прогрессирует, мало чем отличаются от обычной маточной беременности в малом сроке. Определяются все субъективные симптомы беременности – тошнота, рвота, задержка менструации, учащенное мочеиспускание, увеличение размеров молочной железы и изменение ее строения. Также изменяются вкусовые и обонятельные предпочтения, появляется приверженность к определенной пище и т.д.
В диагностике на этом этапе помогает влагалищное исследование, которое помогает врачу выявить наличие болезненного образования с нечеткими контурами в придатках матки. На данном этапе беременность развивается, внутрибрюшного кровотечения нет, поэтому влагалищные своды свободные и глубокие, а тракции за шейку матки безболезненны (могут быть слегка чувствительны).
При шеечной беременности большую роль играет осмотр шейки матки с помощью зеркал. В случае, если плодное яйцо прикрепилось в шейке матки, то она увеличивается в объеме, бочкообразно утолщается, становится синюшной.
Для подтверждения факта беременности обязательно определять содержание хорионического гонадотропина человека. Он может определяться как в лаборатории, так и в домашних условиях. Внематочная беременность, признаки которой неспецифичны пока она прогрессирует, требуют проведения теста (мочевой тест на беременность).
С его помощью подтверждают наличие беременности, однако не возможно определить, где она находится. Единственное, что может быть сомнительным тест при внематочной беременности, так как содержание в крови хорионического гонадотропина снижено при такой беременности. Современные тесты определяют не только наличие этого гормона в моче, а также помогают определить его уровень, что важно для проведения дифференциальной диагностики.
Также существенную помощь оказывает ультразвуковое исследование, с помощью которого можно определить, где находится плодное яйцо – в матке или за ее пределами. Наилучшим образом себя зарекомендовало ультразвуковое исследование влагалищным датчиком, так как оно имеет наибольшую чувствительность.
Нарушенная внематочная беременность
Более 90% всех случаев внематочной беременности приходится на трубную, поэтому поговорим о симптомах нарушенной трубной беременности более подробно. Есть две разновидности, по которым протекает прерывание беременности. Это нарушенная трубная беременность по типу разрыва трубы и нарушенная беременность по типу трубного аборта. Клинические проявления будут различны. Какие же признаки внематочной беременности характерны для каждого из вида?
В случае разрыва трубы клиническая картина ярко выражена. Характерно появление резкой боли, которая отдает в ногу, прямую кишку, в мочеиспускательный канал. Это приводит к вынужденному положению больной женщины – она не может сидеть на стуле, садиться боком. Разрыв трубы всегда сопровождается развитием внутрибрюшного кровотечения, которое представляет опасность для жизни женщины.
Первые признаки внематочной беременности с внутрибрюшным кровотечением характеризуются также слабостью, головокружением, мельканием мушек перед глазами, предобморочным состоянием или обмороком, резким снижением уровнем артериального давления. При массивном кровотечении из разорванной трубы велика вероятность развития геморрагического шока, который в случае отсутствия своевременного лечения может привести к смертельному исходу.
Также женщина с нарушенной внематочной беременностью предъявляет жалобы на мажущие кровянистые выделения из половых путей. Их появление связано с отторжением толстого эндометрия (внутреннего слоя матки), который готовился к восприятию плодного яйца.
Нарушение внематочной беременности по типу трубного аборта имеет менее выраженную клиническую картину. При такой ситуации маточная труба пытается постепенно вытолкнуть это плодное яйцо, которое в ней засело. Длительное время женщина чувствует себя удовлетворительно.
Первым признаком внематочной беременности, которая нарушается таким образом, является наличие скудных кровянистых выделений из половых путей, сочетающихся с умеренно выраженным болевым синдромом. Симптомы внутрибрюшного кровотечения присутствуют в незначительной степени, а могут и вообще отсутствовать.
Данные влагалищного исследования напоминают картину при разрыве трубы, но с меньшей выраженностью. Тракции за шейку матки могут быть чувствительными, но не резко болезненными.
В диагностике нарушенной трубной беременности неоценимую помощь оказывает пункция брюшной полости через задний свод влагалища. Ее цель – оценить наличие жидкости в брюшной полости и ее характер (кровь, серозная жидкость). Процедура выполняет под обезболиванием. Специальной толстой иглой прокалывают задний свод влагалища и проникаю в брюшную полость.
Полученную жидкость направляют на цитологическое исследование с целью определения ее клеточного состава.
Также о наличии свободной жидкости в брюшной полости можно судить по результату ультразвукового исследования. Однако с его помощью нельзя уточнить характер этой жидкость, то есть кровь ли в брюшной полости.
Внематочная беременность, признаки и симптомы которой, являются крайне разнообразными подшкурными, что может приводить к диагностическим ошибкам. Это одно из самых сложных гинекологических заболеваний в отношении диагностического поиска.
Лечение внематочной беременности
Срок внематочной беременности и признаки ее (их выраженность) оказывают самое непосредственное влияние на выбор тактики лечения этой патологии. Лечение может быть как оперативным, так и консервативным. Чаще всего прибегают к оперативному лечению. Операционный доступ бывает лапароскопическим (через маленькие проколы в животе) и лапаротомическим (с помощью разреза). При выборе операционного доступа необходимо учитывать объем кровопотери.
С лечебной целью может удаляться полностью вся труба, а может проводиться пластическая операция на трубе, при которой делают разрез над утолщением трубы, удаляют плодное яйцо и ушивают очень аккуратно разрез. К пластической операции следует прибегать в тех случаях, когда отягощен акушерский анамнез, длительное бесплодие, единственная труба.
Это шанс для наступления беременности в последующем, хоть и небольшой, так как нарушается нормальная перистальтика в оперированной маточной трубе. К тому же существует реальный риск повторной внематочной беременности, поэтому во всех случаях, кроме вышеперечисленных, следует удалять маточную трубу полностью.
Консервативное лечение подразумевает применение препаратов, которые вызывают гибель плодного яйца (цитостатические препараты). Такое плодное яйцо, которое прекратило свое развитие, в дальнейшем лизируется ферментами, клетками иммунной системы и т.д. Для применения этой методики плодное яйцо должно иметь небольшие размеры, беременность не должна быть нарушенной (внутрибрюшное кровотечение).
Требуется тщательно контролировать в таких случаях общее состояние больной женщины. После такого лечения, как правило, репродуктивная функция (способность зачать и родить ребенка) не страдает.
Таким образом, внематочная беременность может быть как легкой задачей для диагностики, так и сложной. Своевременное ее выявление позволит максимально щадящее пролечить пациентку.

В двух словах о нормальной физиологии
- Закрепление плодного яйца в матке происходит на 6-12 сутки после овуляции.
- За этот период сперматозоиды минуют шеечный канал, полость матки, просвет одной из маточных труб и еще небольшое расстояние – до яичника.
- Затем яйцеклетка, вышедшая из яичника, оплодотворяется одним из них, хромосомный набор соединяется, и этот комплекс начинает делиться, постепенно превращаясь в новую жизнь.
- Во время деления он перемещается в обратном направлении по маточной трубе к области —имплантации будущего эмбриона— в полости матки.
Внематочная беременность
Но есть множество факторов, которые могут повлиять на скорость и время перемещения оплодотворенной яйцеклетки к своей конечной цели. Это – кислотность, концентрация и химический состав сред, встречающихся на ее пути, частота и направление сократительных волн труб, состояние их ворсин и фимбрий, наличие механических препятствий. В связи с этими изменениями, имплантация может произойти за пределами полости матки.
Такая ситуация развивается в 2% случаев и носит название эктопической беременности (другое название – внематочной). Она обречена изначально, ведь органы, в которых она развивается, не приспособлены для вынашивания плода. Темпы развития клинической картины внематочной имплантации зависят от способности этих органов растягиваться, поэтому появление признаков эктопии плодного яйца напрямую зависят от локализации процесса.
Так или иначе, растущий плодный пузырь растянет свое вместилище до предела и приведет к его разрыву, или развивающиеся ворсины прорастут место своего внедрения насквозь, вызвав массивное кровотечение. Более благоприятный исход – выкидыш (аборт), но вовремя не диагностированный, он также чреват тяжелыми осложнениями. Как же определить наличие внематочной беременности на наиболее ранних сроках, чтобы не успели развиться угрожающие жизни женщины осложнения?

Классификация
В зависимости от того, где остановилась и прижилась оплодотворенная яйцеклетка, и классифицируют внематочную эктопическую беременность.
Трубная
Самая частая среди внематочных, и составляет 98% случаев. Имплантация может произойти в любом отрезке трубы:
- ампулярном (дальняя от матки половина);
- истмическом (ближняя к матке половина);
- интерстициальном (место прикрепления трубы к матке);
- фимбриальном (место открытия просвета трубы в брюшную полость).
Чаще всего имплантация происходит в правой трубе, так как обычно оплодотворяется яйцеклетка, созревающая в правом яичнике, даже когда речь идет о нормальной беременности. Реже процесс локализуется в левой трубе, и еще реже – в культе трубы, оставшейся после тубэктомии, проведенной по разным причинам, но, в первую очередь – по поводу предыдущей трубной беременности.
Исход такой имплантации двоякий: как только плодное яйцо растянет трубу до предела, произойдет трубный аборт или разрыв стенки трубы. В обоих случаях разовьется кровотечение, которое откроется в брюшную полость, наружу, или в обоих направлениях. Максимальный срок гестации при трубной беременности – до 3 акушерских месяцев (в зависимости от расположения плодного яйца).

Исход интерстициальной имплантации зависит от направления роста плаценты: если она по ходу увеличения «переползет» в угол матки, то есть вероятность рождения доношенного ребенка. Если же будет расти в просвет трубы, то ее ждет судьба обычной трубной беременности, только срок прерывания будет отсрочен до 4 акушерских месяцев благодаря хорошей растяжимости стенки и широкому просвету.
Интерстициальная эктопическая беременность наиболее сложна для диагностики и выявляется только в 3D-режиме УЗИ.
Яичниковая внематочная беременность
Во время овуляции яичниковый фолликул лопается и выбрасывает в брюшную полость зрелую яйцеклетку. Здесь она и оплодотворяется. Но бывают случаи, когда фолликул находится непосредственно под капсулой яичника, и сперматозоид успевает оплодотворить еще не вышедшую за пределы яичника яйцеклетку. Так развивается яичниковая внематочная беременность, причем плодное яйцо может остаться в ткани яичника, а может в виде пузыря расти на его поверхности.
Эктопия плодного яйца в яичнике встречается в 1,3% случаев внематочной беременности. Так же, как и при трубной, яичниковая заканчивается или абортом, или разрывом тканей яичника с последующим кровотечением.
Шеечная и шеечно-перешеечная
Наблюдается в 0,3-0,4% случаев, представлена имплантацией плодного яйца в стенке цервикального канала (истинная шеечная) или в месте его перехода в перешеек матки (шеечно-перешеечная). В первом случае беременность может длиться до 3 акушерских месяцев, во втором – до 6.
Опасность процесса заключается в прорастании ворсин хориона всех слоев шейки с разъеданием крупных сосудов, что приводит к массивному кровотечению.

Брюшная
Может быть результатом трубного аборта, когда плодное яйцо не погибает, а повторно имплантируется уже на пристеночной или висцеральной брюшине. Или же развивается первично при изначальном его прикреплении на брюшине.
Такое состояние встречается в 0,3-0,4% случаев внематочной беременности и проявляется различными симптомами, зависящими от локализации.
Беременность в маточном роге
Анатомически она – маточная, но при отсутствии сообщения с половыми путями имплантация в одном из рогов аномально развитой двурогой матки считается внематочной. Исход такой имплантации может быть вполне благополучным, но при этом показано проведение —кесарева сечения—.

Гравидарный тест
Точно так же, как в случае нормальной, при внематочной беременности хорион синтезирует ХГЧ, поэтому его концентрация в крови повышается. Отличительным признаком эктопии плодного яйца является слабый прирост уровня этого гормона, в отличие от нормальной имплантации, когда его концентрация в крови беременной женщины удваивается каждые 2 дня. Но может ли гравидарный тест показать именно внематочную беременность? Нет! Он указывает на повышенное содержание хорианического гонадотропина, а этот гормон продуцируется не только вновь образованными структурами плодного яйца, но и гормонально-активными опухолями.
Поэтому при наличии двух полосок необходимо пройти ультразвуковое обследование, чтобы исключить эти опухоли и убедиться, что имплантация произошла в нужном месте.

Факторы риска и причины эктопической беременности
- Самым распространенным фактором риска является инфекционная (специфическая и неспецифическая) патология половой сферы, причем не только существующая на момент оплодотворения, но и перенесенная ранее. Связано это с полнокровием, отеком и воспалительной инфильтрацией структур, по которым передвигается бластоциста, а также их склерозом, сужениями и спайками после предшествующей инфекции.
- Вторыми по частоте становятся любые инструментальные вмешательства: от биопсии и выскабливания до серьезных операций на шейке, матке или придатках, а также на других органах малого таза. Любое внедрение внутрь половых путей вызывает ответную реакцию, хотя бы в виде легкого воспаления, которое протекает незаметно. Независимо от стадии воспалительного процесса, развившегося после вмешательства, исход может быть разным: от полного восстановления тканевых структур до развития рубцов, спаек, закупорки или сращения, изменения нормального расположения по отношению к окружающим органам

- В связи с этим, на третьем месте стоит возраст женщины на момент зачатия – от 30 лет и старше. Объясняется все просто: к этому жизненному периоду она успевает перенести какие-либо заболевания половых органов, органов малого таза или перечисленные выше вмешательства.
- Играет роль и гормональный фон: на продвижение оплодотворенной яйцеклетки по половым путям влияют не только половые, но и гормоны щитовидной железы и гипофиза.
- Реже фактором риска становятся другие механические препятствия. Они связаны с пороками или аномалиями развития женской половой сферы или наличием внутриматочной спирали, особенно переношенной больше положенного срока. Возможно и сдавление внутритазовыми объемными образованиями.
- Бывает, что сам эндометрий не способен принять плодное яйцо из-за собственной патологии: гиперплазии, атрофии или полипов.
- На двигательную функцию половых путей влияют и очаги внешнего, реже внутреннего, эндометриоза – имплантации обрывков эндометрия за пределами слизистой оболочки матки, которые остаются жизнеспособными и циклически изменяются соответственно стадиям овариально-менструального цикла.
- Фактором риска развития эктопии зачастую становится никотиновая зависимость и хронический стресс.
- Казуистически к имплантации бластоцисты вне матки может привести сеанс экстракорпорального оплодотворения.

Клиническое течение
Различают непосредственно «беременные» симптомы:
- задержка месячных;
- нагрубание и болезненность молочных желез;
- признаки раннего токсикоза;
- извращение вкуса и обоняния;
- повышенная утомляемость;
- сонливость;
- слабость.

Но существуют диагностические признаки и симптомы внематочной беременности, которые могут появляться уже на ранних сроках:
- мажущие кровянистые выделения;
- боль внизу живота, усиливающаяся при дефекации или мочеиспускании, резких поворотах или во время секса;
- постепенное нарастание указанного болевого синдрома;
- аномальный прирост ХГЧ;
- несоответствие между размерами матки и сроком гестации.
Прогрессирующая и нарушенная внематочная беременность
На ранних сроках матка увеличивается в размерах правильно, но при прогрессировании ее рост останавливается. При этом орган, в котором произошла имплантация, наоборот, растет соответственно сроку, пока не произойдет срыв.
Об осложненной (нарушенной) внематочной беременности по типу разрыва плодовместилища свидетельствует:
- падение артериального давления при нарастании нормохромной (постгеморрагической) анемии;
- резкая слабость;
- головокружение;
- появление наружного кровотечения;
- резкая, сильная, иногда – схваткообразная боль внизу живота.

Клиническая картина прерванной эктопической беременности по типу аборта изначально немного легче, и развивается в двух направлениях:
- при попадании плодного яйца в брюшную полость постепенно нарастают признаки перитонита;
- при выкидыше через половые пути нарастает интенсивность кровотечения из них.
В обоих случаях явления анемии усугубляются.
Лечение внематочной беременности
При установлении диагноза внематочной беременности любой локализации женщину госпитализируют. От плодного яйца однозначно избавляются, не дожидаясь осложнений.
Возможно несколько вариантов терапии:
- медикаментозная;
- оперативная малоинвазивная;
- инвазивная операция с рассечением передней брюшной стенки – лапаротомии.
Выбор метода лечения зависит от места имплантации и степени ургентности.
- В качестве медикаментов, вводимых перорально, парентерально или непосредственно к месту имплантации, используют антиметаболиты, блокирующие дальнейшее питание плодных структур, препараты прогестерона или средства, усиливающие его восприятие тканями. Медикаментозный аборт применяется только в отношении трубной беременности без признаков нарушения целостности стенки трубы. Препараты действуют не сразу, и нужный эффект может наступить через сутки и более, при этом женщина находится под постоянным контролем медиков. К проведению процедуры существуют определенные показания, которые может оценить только врач-гинеколог.

- Чаще при внематочной беременности назначается операция: либо лапароскопическая, через 2 контрапертуры, либо удаление матки с шейкой:
- при трубной эктопии лапароскопически/лапаротомически выдавливают плодное яйцо через отдаленный от матки конец, рассекают стенку трубы и извлекают плодовместилище или полностью удаляют трубу;
- при яичниковой – лапароскопически/лапаротомически удаляют часть или весь яичник;
- при внутрибрюшной имплантации зачастую показана полостная операция, так как только при адекватной ревизии можно определить объем вмешательства, причем риск внутриоперационного кровотечения очень высок, и оперируют под прикрытием внутривенной инфузии;
- высок риск профузного кровотечения и при шеечной беременности, поэтому операцию по удалению плодного яйца проводят после предварительной эмболизации или перевязки маточных сосудов, но иногда дело заканчивается удалением матки с шейкой, но без придатков;
- «беременный» рудиментарный рог удаляют вместе с собственной трубой.

Метод обезболивания зависит от объема оперативного вмешательства:
- местная инфильтрация анестетиком;
- эпидуральная анестезия;
- внутривенный или ингаляционный наркоз;
- смешанные формы обезболивания.
Последствия внематочной эктопической беременности
Зависят от критичности состояния женщины на момент поступления в стационар.
- Плановое поступление с адекватной предоперационной подготовкой чаще всего предупреждает внутриоперационные «неожиданности».
- При ургентном поступлении с клиникой кровотечения и/или перитонита последствия зависят от степени тяжести последних.

Грозными осложнениями могут быть:
- тяжелая постгеморрагическая анемия;
- геморрагический шок;
- далеко зашедший перитонит, который может стать причиной интоксикации, внутрибрюшных абсцессов или сепсиса.
К отдаленным последствиям можно отнести риск развития следующей беременности вне матки, который возрастает до 40%. Поэтому женщине рекомендуют планировать повторное зачатие, быть под постоянным контролем после него, пока не установится факт нормальной имплантации.
Беременеть разрешается не раньше, чем через полгода, а лучше – через 1-2 года после лечения. Перед этим рекомендуется пройти все необходимые виды обследования.
Беременность после внематочной
- При органосохраняющей терапии и правильной профилактике нарушения проходимости повторное зачатие возможно, и не одно.
- При удалении части или целой трубы, резекции или эктомии яичника также возможно зачатие посредством оставшегося маточного придатка.
- Даже при отсутствии обоих придатков последствия не столь плачевны: экстракорпоральное оплодотворение с донорской яйцеклеткой в этой ситуации полностью исключает риск развития внематочной беременности.
- Только экстирпация матки делает женщину бесплодной. Но если ей оставили хотя бы часть яичника, из ее яйцеклетки может получиться прекрасный ребеночек, правда, выносит его уже суррогатная мать.
Органосохраняющая операция при трубной беременности – видео
В брюшную полость закачивается углекислый газ, чтобы обеспечить обзор и отодвинуть мешающие органы. Затем хирург постепенно выдавливает зажимами плодное яйцо из просвета трубы и удаляет его через лапароскоп. Последний этап – промывание обеих труб для профилактики спаек. В дальнейшем газ, по возможности, выводится интраоперационно, а оставшийся – всасывается брюшиной на протяжении нескольких дней после ушивания лапароскопических отверстий.
Обратите внимание на размеры увеличенной, хотя и не беременной, матки.


