Неоплазия и дисплазия в чем разница
Содержание
- 1 Злокачественные опухоли
- 2 Типы роста опухолей
- 3 Метастазирование опухолей
- 4 Влияние опухоли на организм
- 5 Этиология опухолей
- 6 Классификация опухолей
- 7 См. также
- 8 Виды дисплазии шейки матки
- 9 Причины дисплазии шейки матки
- 10 Симптомы
- 11 Диагностика
- 12 Лечение
- 13 Что такое неоплазия
- 14 Классификация
- 15 Причины
- 16 Симптомы
- 17 Диагностика
- 18 Лечение
- 19 Последствия
- 20 Неоплазия и беременность
Доброкачественные (зрелые, гомологичные) опухоли состоят из клеток, дифференцированных в такой мере, что можно определить, из какой ткани они растут. Для этих опухолей характерен медленный экспансивный рост, отсутствие метастазов, отсутствие общего влияния на организм. Доброкачественные опухоли могут малигнизироваться (превращаться в злокачественные).
Злокачественные опухоли
Злокачественные (незрелые, гетерологичные) опухоли состоят из умеренно- и малодифференцированных клеток. Они могут утратить сходство с тканью, из которой они исходят. Для злокачественных опухолей характерен быстрый, чаще инфильтрирующий, рост, метастазирование и рецидивирование, наличие общего влияния на организм. Для злокачественных опухолей характерен как клеточный (утолщение и атипизм базальной мембраны, изменение соотношения объемов цитоплазмы и ядра, изменение ядерной оболочки, увеличение объема, а иногда и числа ядрышек, увеличение числа фигур митоза, атипизм митоза и др.), так и тканевой атипизм (нарушение пространственных и количественных соотношений между компонентами ткани, например, стромой и паренхимой, сосудами и стромой и т. д.).
Типы роста опухолей
В зависимости от характера взаимодействия растущей опухоли с элементами окружающей ткани:
- экспансивный рост — опухоль растет «сама из себя», раздвигая окружающие ткани, ткани на границе с опухолью атрофируются, происходит коллапс стромы — формируется псевдокапсула;
- инфильтрирующий (инвазивный, деструирующий) рост — клетки опухоли врастают в окружающие ткани, разрушая их;
- аппозиционный рост опухоли происходит за счет неопластической трансформации клеток окружающей ткани в опухолевые.
В зависимости от отношения к просвету полого органа:
- экзофитный рост — экспансивный рост опухоли в просвет полого органа, опухоль закрывает часть просвета органа, соединяясь с его стенкой ножкой;
- эндофитный рост — инфильтрирующий рост опухоли вглубь стенки органа.
В зависимости от числа очагов возникновения опухоли:
- уницентрический рост — опухоль растет из одного очага;
- мультицентрический рост — рост опухоли из двух и более очагов.
Метастазирование опухолей
Метастазирование — процесс распространения опухолевых клеток из первичного очага в другие органы с образованием вторичных (дочерних) опухолевых очагов (метастазов). Пути метастазирования:
- гематогенный — путь метастазирования при помощи опухолевых эмболов, распространяющихся по кровеносному руслу;
- лимфогенный — путь метастазирования при помощи опухолевых эмболов, распространяющихся по лимфатическим сосудам;
- имплантационный (контактный) — путь метастазирования опухолевых клеток по серозным оболочкам, прилежащим к опухолевому очагу.
- интраканикулярный — путь метастазирования по естественным физиологическим пространствам (синовиальные влагалища и.т.д.)
- периневрально (частный случай интраканикулярного метастазирования)- по ходу нервного пучка.
Для разных опухолей характерны разные типы метастазирования, разные органы, в которые происходит метастазирование, что определяется взаимодействием рецепторных систем опухолевых клеток и клеток органа-мишени. Гистологический тип метастазов такой же, как и опухоли в первичном очаге, однако, опухолевые клетки метастазов могут становиться более зрелыми или, наоборот, менее дифференцированными. Как правило, метастатические очаги растут быстрее первичной опухоли, поэтому могут быть крупнее ее.
Влияние опухоли на организм
- Местное влияние заключается в сдавлении или разрушении (в зависимости от типа роста опухоли) окружающих тканей и органов. Конкретные проявления местного действия зависят от локализации опухоли.
- Общее влияние на организм характерно для злокачественных опухолей, проявляется различными нарушениями метаболизма, вплоть до развития кахексии.
Этиология опухолей
Этиология опухолей до настоящего времени неизвестна. Единой теории опухолей нет.
- Вирусно-генетическая теория решающую роль в развитии опухолей отводит онкогенным вирусам, к которым относят: герпесоподобный вирус Эпштейна-Барр (лимфома Беркитта), вирус герпеса (лимфогранулематоз, саркома Капоши, опухоли головного мозга), папилломавирус (рак шейки матки), ретровирус (хронический лимфолейкоз), вирусы гепатитов B и C (рак печени). Согласно вирусно-генетической теории интеграция генома вируса с генетическим аппаратом клетки может привести к опухолевой трансформации клетки. При дальнейшем росте и размножении опухолевых клеток вирус перестает играть существенную роль.
- Физико-химическая теория основной причиной развития опухолей считает воздействие различных физических и химических факторов на клетки организма (рентгеновское и гамма-излучение, канцерогенные вещества), что приводит к их онкотрансформации. Помимо экзогенных химических канцерогенов рассматривается роль в возникновении опухолей эндогенных канцерогенов (в частности, метаболитов триптофана и тирозина) путем активации этими веществами протоонкогенов, которые посредством синтеза онкобелков приводят к трансформации клетки в опухолевую.
- Теория дисгормонального канцерогенеза рассматривает в качестве причины возникновения опухолей различные нарушения гормонального равновесия в организме.
- Дизонтогенетическая теория причиной развития опухолей считает нарушения эмбриогенеза тканей, что под действием провоцирующих факторов может привести к онкотрансформации клеток ткани.
- Полиэтиологическая теория объединяет все вышеперечисленные теории.
Классификация опухолей
Классификация по гистогенетическому принципу (предложена Комитетом по номенклатуре опухолей):
- эпителиальные опухоли без специфической локализации (органонеспецифические);
- эпителиальные опухоли экзо- и эндокринных желез, а также эпителиальные опухоли покровов (органоспецифические);
- мезенхимальные опухоли;
- опухоли меланинобразующей ткани;
- опухоли нервной системы и оболочек мозга;
- опухоли системы крови;
- тератомы.
Классификация по системе TNM
Данная классификация использует числовое обозначение различных категорий для обозначения распространения опухоли, а также наличия или отсутствия локальных и отдаленных метастазов.
T — tumor
От латинского слова tumor — опухоль. Описывает и классифицирует основной очаг опухоли.
- Tis или T — так называемая карцинома «in situ» — то есть не прорастающая базального слоя эпителия.
- T1-4 — различная степень развития очага. Для каждого из органов существует отдельная расшифровка каждого из индексов.
- Tx — практически не используется. Выставляется только на время, когда обнаружены метастазы, но не выявлен основной очаг.
N — nodulus
От латинского nodulus — узел. Описывает и характеризует наличие регионарных метастазов, то есть в регионарные лимфатические узлы.
- Nx — выявление регионарных метастазов не проводилось, их наличие не известно.
- N — Регионарных метастазов не обнаружено при проведении исследования с целью обнаружения метастазов.
- N1 — Выявлены регионарные метастазы.
M — metastasis
Характеристика наличия отдаленных метастазов, то есть — в отдаленные лимфоузлы, другие органы, ткани (исключая прорастание опухоли).
- Mx — выявление отдаленных метастазов не проводилось, их наличие неизвестно.
- M — Отдаленных метастазов не обнаружено при проведении исследования с целью обнаружения метастазов.
- M1 — Выявлены отдаленные метастазы.
Для некоторых органов или систем применяются дополнительные параметры (P или G, в зависимости от системы органов), характеризующие степень дифференцировки ее клеток.
См. также
Опухоли и онкология
Голова и шея • ЦНС • Головной мозг • Глаза • Полость рта • Гортань • Щитовидная железа • Пищевод • Желудок • Двенадцатиперстная кишка • Печень • Желчный пузырь • Поджелудочная железа • Толстая кишка • Прямая кишка • Анус • Лёгкие • Средостение • Почки • Мочевой пузырь • Эндометрий • Шейка матки • Яичники • Молочная железа • Простата • Яички • Половой член • Кожа • Кости
Папиллома • Карцинома • Хориокарцинома • Аденома • Аденокарцинома • Саркома мягких тканей • Меланома • Фиброма • Фибросаркома • Метастаз • Липома • Липосаркома • Лейомиома • Лейомиосаркома • Рабдомиома • Рабдомиосаркома • Мезотелиома • Невринома • Менингиома • Ангиома • Ангиосаркома • Остеома • Остеосаркома • Хондрома • Хондросаркома • Глиома • Лимфома • Лейкоз
структуры
Гены опухолевой супрессии • Онкоген • Стадирование • Градации • Канцерогенез • Канцероген • Исследования • Паранеопластические феномены • МКБ-О • Список онкологических терминов
Wikimedia Foundation . 2010 .
Смотреть что такое "Неоплазия" в других словарях:
неоплазия — Возникновение и развитие новой, обычно опухолевой, ткани [http://www.dunwoodypress.com/148/PDF/Biotech Eng Rus.pdf] Тематики биотехнологии EN neoplasia … Справочник технического переводчика
неоплазия — (нео. гр. plash образование) иначе неоплазма, бластома новообразование ткани, опухоль. Новый словарь иностранных слов. by EdwART, , 2009. неоплазия и, мн. нет, ж. (нем. Neoplasie … Словарь иностранных слов русского языка
неоплазия — неоплаз ия, и … Русский орфографический словарь
неоплазия — (1 ж), Р., Д., Пр. неоплази/и … Орфографический словарь русского языка
Неоплазия — (нео греч. plasis – образование) – опухоль, новообразование ткани (неоплазма, бластома) … Энциклопедический словарь по психологии и педагогике
НЕОПЛАЗИЯ — [см. нео греч. plasis образование] иначе неоплазма, бластома новообразование ткани, опухоль … Психомоторика: cловарь-справочник
Неоплазия Интраэпителиальная Цервикальная (Цин) (Cervical Intraepithelial Neoplasia, Cin) — клеточные изменения, происходящие в шейке матки перед наступлением инвазивных стадий цервикального рака. Различают три стадии ЦИН: ЦИН 1 (слабая дисплазия); ЦИН 2 (умеренная дисплазия) и ЦИН 3 (сильная дисплазия, развитие карциномы). ЦИН… … Медицинские термины
НЕОПЛАЗИЯ ИНТРАЭПИТЕЛИАЛЬНАЯ ЦЕРВИКАЛЬНАЯ (ЦИН) — (cervical intraepithelial neoplasia, CIN) клеточные изменения, происходящие в шейке матки перед наступлением инвазивных стадий цервикального рака. Различают три стадии ЦИН: ЦИН 1 (слабая дисплазия); ЦИН 2 (умеренная дисплазия) и ЦИН 3 (сильная… … Толковый словарь по медицине
Множественная эндокринная неоплазия — МКБ 10 D44.844.8 МКБ 9 258.0258.0 МКБ О … Википедия
ХОРИОНЭПИТЕЛИОМА — мед. Хорионэпителиома злокачественная опухоль, растущая в матке из трофобласта развивающейся бластоцисты и проявляющаяся после пузырного заноса, абортов или во время нормальной беременности. Сохраняет инвазивный характер роста нормальной плаценты … Справочник по болезням
Дисплазия шейки матки — это патологические изменения в эпителиальном слое шейки матки, которые могут привести к образованию злокачественной опухоли. Аналоговые названия: шеечное внтуриэпитальное новообразование, цервикальная интраэпителиальная неоплазия — сокращенно ЦИН или CIN.
Дисплазия — это обратимая трансформация тканей шейки матки в аномальное состояние. Переход происходит постепенно и незаметно для женщины — в этом заключается главная опасность патологии.
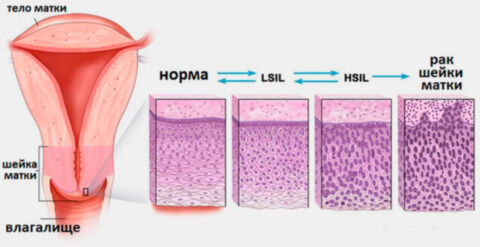
Эпителиальный слой слизистой шейки матки представляет собой последовательность из базального, промежуточного и поверхностного слоев. В базальном происходит деление клеток, в промежуточном они дозревают, а поверхностный выполняет барьерную функцию. При дисплазии, среди нормальных клеток появляются атипичные: многоядерные, неправильной формы, размеров и аномально расположенных по отношению к базальной мембране. В результате развивается утолщение (гиперплазия) и разрастание клеток (пролиферация) в слоях эпителия. Из-за этого невозможно нормальное обновление, созревание, старение и отторжение клеток. До определенного момента дисплазия не опасна. Однако в запущенном состоянии она может привести к серьезным проблемам — развитию раковой опухоли. Поэтому своевременная диагностика и лечение дисплазии предотвращает развитие рака в шейке матки.
Виды дисплазии шейки матки
После проведения биопсии шейки матки специалист под микроскопом изучит гистологическое строение взятого материала. При наличии патологии будут обнаружены аномальные эпителиальные клетки со множеством мелких ядрышек или чрезмерно крупным бесформенным ядром с нечеткими границами. Далее необходимо определить степень глубины поражения и состояния клеток на соответствующих слоях.
Стадии (степени тяжести) дисплазии шейки матки означают глубину распространения измененных клеток в шейке матки. Счет для определения толщины поражения эпителиального слоя органа ведется от базальной мембраны:
- I стадия — аномалия распространяется на 1/3 толщины эпителиального слоя. Только 10% пациенток с развитием дисплазии на первой стадии имеют предрасположенность к переходу патологии в умеренную или выраженную дисплазию в ближайшие 2-4 года. В большинстве случаев (90%) неоплазия первой степени проходит самостоятельно;
- II стадия — распространение атипичных клеток на протяжении 2/3 толщины. Предраковое состояние. На данном этапе необходимо деятельное лечение, выжидательная тактика неуместна: высок риск перехода патологии в тяжелую дисплазию и рак шейки матки;
- III стадия — более 2/3. Врачи используют в данном случае определение carcinoma in situ, CIS (карцинома ин ситу) или «рак на месте», неинвазивный рак. Так называется злокачественная опухоль на первых стадиях развития, которая отличается скоплением гистологически измененных клеток без прорастания в подлежащую ткань.
Легкая стадия довольно редко переходит в умеренную или тяжелую стадию: этому способствуют неправильный образ жизни, слабый иммунитет и отсутствие периодических осмотров у гинеколога. Время перехода в рак в глубокие ткани шейки матки:
- при легкой форме и предрасположенности — примерно 5 лет;
- при умеренной форме — 3 года;
- в случае тяжелой формы дисплазии — 1 год.
Причины дисплазии шейки матки
Основная причина образования атипичных клеток в шейке матки — онкогенные штаммы вируса папилломы человека (ВПЧ16 и ВПЧ18). Анализ на обнаружение этого вируса является положительным в 95-98% случаях дисплазии шейки матки. Поэтому ВПЧ принято считать пусковым механизмом в образовании и развитии заболевания.
Папилломавирус — это инфекционное заболевание, передающееся половым путем, поражающее кожные покровы. Наиболее частое его проявление: папилломы и бородавки.
При диагностике даже легкой формы неоплазии врач обращает внимание на следующие факторы:
- длительность существования вируса в организме (более года — основание для начала лечения);
- общее состояние организма и здоровья пациентки;
- образ жизни женщины, наличие вредных привычек и особенности половой жизни.
Причины возникновения дисплазии:
- эндогенные (внутренние) — патология вызвана гормональными нарушениями и/или сниженным иммунитетом;
- экзогенные (внешние) — к ним относится ВПЧ, другие вирусы и инфекции.
- женщины, чьи близкие родственники болели раком;
- пациентки, которые длительно принимали оральные контрацептивы — это приводит к изменениям в гормональном фоне;
- пациентки с хроническими инфекционно-воспалительными процессами в органах половой системы;
- женщины, рано начавшие половую жизнь;
- женщины, перенесшие много родов или абортов (шейка матки подвергается многократному травмированию).
Состояние иммунодефицита может привести к развитию дисплазии шейки матки и ее трансформации в раковую опухоль. Поэтому врачу нужно знать о частоте воспалительных процессов в организме человека, наличии хронических заболеваний. Также нужно рассказать лечащему доктору о характере питания, стрессах, лечении препаратами, которые снижают иммунитет.
Долгое время считалось, что дисплазия — «болезнь молодых», что ей подвержены девушки в возрасте 20-30 лет. Однако современные данные показывают, что трансформация клеток в эпителии шейки матки может начаться в любом возрасте, включая период после 70 лет.
Симптомы
Дисплазию невозможно диагностировать по конкретным симптомам или признакам за исключением редких случаев (см. ниже). Выявить патологию возможно только по результатам обследования врачом и сдачи анализов.
Но стоит обратиться за дополнительным обследованием к специалисту если имеют место быть:
Выраженной, но не очевидной симптоматикой обладает только третья степень неоплазии:
Признаки дисплазии шейки матки
О том, что шейка матки женщины поражена дисплазией, может узнать только гинеколог. Для постановки диагноза специалист будет руководствоваться показаниями лабораторных анализов и внешними проявлениями — поражение эпителия характеризуется специфическим изменением цвета клеток. Пораженные участки отличаются светлыми, часто желтоватыми оттенками.
При легкой форме ЦИН эпителий выглядит гладким, однородным по цвету;
При умеренной дисплазии ткани отличаются явными изменениями в структуре клеток, которые определяются визуально и пальпированием. Именно поэтому врачи часто называют дисплазию эрозией, чтобы пациентке было понятно, что с ее органом происходит и как он выглядит на данный момент. Но все-таки данные патологии имеют существенное отличие: эрозия — разъедание тканей, дисплазия — патологическая трансформация ткани.
Тяжелая ЦИН характеризуется поражением слизистой оболочки влагалищного отдела шейки матки. Кроме того, у женщин старше 40 лет, патологические процессы могут проходить и в канале шейки матки.
Диагностика
В целях профилактики дисплазии шейки матки необходимо периодически бывать на приеме гинеколога, проходить скрининговый осмотр и сдавать анализы на ВПЧ. Раз в три года рекомендуется проходить цитологический анализ, особенно если женщина находится в группе риска. Также превентивной мерой для девушек является вакцинация от вируса ВПЧ: ее можно проводить в возрасте от 11 до 26 лет (но не младше 9 лет и старше 26).
Методы диагностики дисплазии шейки матки
Инструментальные и клинические:
- осмотр в зеркалах — визуальная диагностика цветового изменения, гладкости поверхности шейки матки, пятен или разрастания эпителия и т.п.
- кольпоскопия — обследование при помощи оптического прибора, увеличивающего изображение в десятки раз.
- ПАП-тест или мазок по Папаниколау — сбор цитологического материала для его последующего исследования под микроскопом. Выявление аномальных клеток требует следующего обследования — биопсии.
- биопсия шейки матки — при осмотре кольпоскопом отщипывается немного материала от пораженного участка шейки матки, который далее исследуется в лаборатории. Биопсия позволяет выяснить толщину слоя и тяжесть поражения тканей.
- анализ на ВПЧ — представляет собой соскоб с поверхности шейки матки.
- иммуногистохимия с онкомаркерами — анализ, проводимый в случае подозрения на онкологию.
К каким специалистам нужно обратиться
Естественно, первым специалистом в данной области выступает гинеколог — только он может диагностировать дисплазию, провести необходимые анализы и осмотр. Однако ЦИН редко вызывается одним лишь вирусом папилломы. Поэтому необходимо пройти обследование и в случае необходимости — лечение у следующих врачей:
- эндокринолог — гормональные изменения могут существенно повлиять на развитие аномальных процессов в половых органах;
- инфекционист — кроме ВПЧ в организме могут находиться другие микроорганизмы, которые снижает сопротивляемость организма;
- иммунолог — иммунитет может снижаться из-за огромного количества факторов и различных заболеваний.
Лечение

Степень и глубина поражения, а также длительность течения заболевания определяют тактику лечения дисплазии шейки матки.
Можно выделить общие особенности для всех стадий ЦИН:
- эффективного медикаментозного лечения на данный момент не существует;
- все известные методы лечения основываются на удалении или деструкции пораженных областей ткани.
Способ лечения выбирается врачом на основании:
- степени заражения шейки матки;
- возраста пациентки;
- желании женщины иметь детей.
Методы лечения в зависимости от степени заражения
Легкая степень — используется выжидательная тактика и применяются общеукрепляющие препараты. На данном этапе требуется не допустить инфекционно-воспалительных заболеваний, а также регулярно появляться на осмотре у гинеколога.
Средняя степень — зависит от глубины поражения и скорости распространения: в 70% неглубокое проникновение излечивается самостоятельно, однако при выявлении ВПЧ лечение начинается незамедлительно.
Обычно на данном этапе требуется медикаментозное лечение:
- спринцевание, противовирусные свечи и тампоны;
- противовирусные препараты;
- иммуностимулирующие средства.
При неэффективности консервативного лечения, а также при упорном течении заболевания проводится хирургическое вмешательство:
- прижигание шейки матки солковагином;
- лазерная вапоризация или конизация;
- удаление патологически измененных участков радиоволнами (при помощи аппарата Сургитрон);
- криодеструкция (прижигание жидким азотом).
Тяжелая степень — лечение проходит теми же методами, что и при диагностировании умеренной дисплазии. При этой степени заболевания лечение необходимо осуществить в срочном порядке. Из хирургических методов, как правило, применяется конизация шейки матки.
Методы хирургического лечения
Ножевая конизация
Это старый и уже почти ушедший в прошлое метод удаления пораженных дисплазией тканей с помощью скальпеля. Фактически не используется из-за высокой эффективности и безопасности других методов.
Прижигание электротоком
Этот метод также известен как петлевая электроэксцизия, диатермокоагуляция. Механизм заключается в удалении трансформированных тканей посредством электротока. Способ эффективный, но не рекомендуется молодым и нерожавшим женщинам: после процедуры на шейке матки остаются рубцы, что может привести к бесплодию или преждевременным родам.
Прижигание проводится амбулаторно — не требуется ложиться в больницу. Процедура безболезненная, поскольку перед началом операции врач введет обезболивающий укол.
Лазерное удаление
Лазерное излучение безопаснее использования электротока, поскольку не оставляет на шейке матки рубцовых деформаций. Различают лазерную вапоризацию и лазерную конизацию шейки матки.
Лазерная вапоризация означает выпаривание зараженных участков без удаления здоровых тканей. Процедура безболезненна и безопасна для молодых нерожавших женщин, планирующих иметь детей. Операция занимает около получаса и проводится в амбулаторных условиях.
Лазерная конизация — способ отсечения пораженных тканей лазерным лучом. Этот метод используется в том числе для того, чтобы провести гистологическое исследование клеток, пораженных дисплазией. Процедура проводится под общей анестезией, поскольку требует точности в наведении луча, иначе могут пострадать здоровые участки шейки матки.
Радиоволновой метод
Один из самых популярных и доступных способ избавления от дисплазии, рекомендован молодым и нерожавшим пациенткам, считается безопасным и эффективным методом. В данном случае используется аппарат "Сургитрон".
Криодеструкция
Разрушение очагов дисплазии путем их замораживания жидким азотом. Метод безопасный, поскольку не затрагивает здоровые участки органа. Процедура проводится в амбулаторных условиях и не требует введения обезболивающих. После криодеструкции у пациентки могут начаться водянистые прозрачные выделения желтоватого оттенка.
Для исключения рецидива после лечения пациенткам необходим регулярный осмотр у гинеколога и пройти профилактическое обследование (мазок на цитологию, анализы на ВПЧ, кольпоскопия).
Лечение дисплазии при беременности
Дисплазия шейки матки не сказывается отрицательно на зачатии, вынашивании или развитии плода. Поэтому хирургическое вмешательство рекомендовано отложить на послеродовой период.
Также нужно помнить о риске преждевременных родов у женщин, которые прошли лечение дисплазии посредством конизации шейки матки.
Профилактика заболевания
Чтобы снизить риск развития патологии, а также исключить рецидивы дисплазии, необходимо соблюдать простые правила:
- соблюдение режима питания и включение всех необходимых витаминов и микроэлементов в рацион;
- своевременное лечение воспалительных процессов женской половой сферы;
- отказ от вредных привычек;
- использование барьерных методов контрацепции при частой смене половых партнеров
- регулярный осмотр врача-гинеколога.
Неоплазия многослойного плоского эпителия иначе называется дисплазией шейки матки. Патология считается предраковым процессом, риск трансформации измененных клеток при котором очень высок. Несмотря на это заболевание полностью излечимо. На первом этапе развития болезни во многих случаях иммунитет справляется самостоятельно и терапия не требуется. Но также неоплазия может прогрессировать и становиться причиной плоскоклеточного рака шейки матки.
Что такое неоплазия
Многих женщин после установления диагноза интересует вопрос, что такое неоплазия шейки матки, какую опасность для здоровья представляет заболевание?
Неоплазия шейки матки – состояние эпителия, при котором характеристики митоза, клеточного ядра и цитоплазмы патологически изменяются. Процесс не затрагивает мембрану и верхние слои. Неоплазия – заболевание, которое может трансформироваться в карциному.
Патология представляет опасность и угрожает жизни женщины при отсутствии своевременного лечения. Данное предраковое состояние является следствием активизации, персистирующего ранее у женщины штамма вируса папилломы человека высокого риска канцерогенеза. Зачастую выделяют сразу несколько типов ВПЧ, что существенно усугубляет процесс течения неоплазии.
Для того чтобы ВПЧ проявил свое онкогенное действие, необходимо наличие ряда провоцирующих факторов. Не у каждой женщины вирус способен инициировать дисплазию или неоплазию шейки матки.
Ранние стадии неоплазии характеризуются лишь койлоцитозом – изменением цитоплазмы клеток эпителия, которые при увеличении под микроскопом имеют характерный «пустой» вид. Далее, появляются патологические митозы, атипичные клетки. Процесс медленно распределяется на близлежащие клетки и поражает все большее количество слоёв покровного эпителия. Когда в ход событий вовлекается базальная мембрана, неоплазия именуется как рак. Карцинома в начале своего развития поражает лишь определенную часть шейки матки без инвазии в окружающие ткани – процесс имеет название рак in situ.
Классификация
Неоплазия шейки матки классифицируется исходя из степени и масштаба вовлечения клеток покровного эпителия. В зависимости от глубины распространения патологического процесса, выделяют три степени заболевания. К ним относятся:
- Легкая. Носит название слабовыраженной степени или CIN1. Изменения в строении эпителиальных клеток незначительные, определяются койлоциты. Регистрируется незначительная пролиферация базального слоя. Процесс охватывает не больше 1/3 толщины эпителия.
- Умеренная. Средняя степень неоплазии характеризуется более выраженным патологическим процессом, который затрагивает не более 2/3 толщины слоев слизистой шейки матки. Определяется наличие атипии в нижней и средней трети толщи эпителия.
- Тяжелая. Диагностируется в случаях, когда процесс затрагивает более 2/3 толщи эпителия шейки матки. Также отсутствует четкое разделение на слои. Кроме этого, могут отмечаться патологические митозы и акантоз.

Лечение зависит от выявленной стадии заболевания. На начальной стадии возможно полное выздоровление при помощи консервативных методов. Второй и третий уровень дисплазии считается прямым показанием для хирургического иссечения тканей.
Причины
Главной причиной развития неоплазии является папилломавирус человека, который способен инициировать рак. К таким типам относят штаммы 6, 11, 18, 16, 31, 33, 35, 39, 45, 51, 52, 56, 58, 59, 68. На данном этапе науке известно более 600 видов данного вируса.
К провокаторам развития неоплазии шейки матки относят:
- Ранний дебют сексуальной жизни — до достижения 16 лет.
- Хаотичная половая жизнь.
- Множественные аборты и хирургические вмешательства.
- Изменения гормонального баланса.
- Прием гормональных противозачаточных таблеток, назначенных не в соответствии с имеющимся дисбалансом.
- Иммунодефицит, инициированный тяжелыми инфекционными заболеваниями (ВИЧ, туберкулез, гепатиты).
- Вагинальный дисбактериоз.
- Прием глюкокортикоидов.
- Заболевания половых органов воспалительного характера, имеющие хроническую форму течения и сопровождающиеся продолжительным инфекционным процессом – хламидиоз, уреа-, микоплазмоз.
- Наличие генитального герпеса.
- Табакокурение как активное, так и пассивное.
Симптомы
На начальной стадии развития неоплазия шейки матки протекает без ярко выраженных симптомов. Именно поэтому выявить патологию довольно затруднительно.

Заболевание проявляется при запущенных стадиях. Первыми симптомами становятся признаки дискомфорта и боли в районе нижней части живота. В некоторых случаях могут появляться кровяные выделения как спонтанно, так и в процессе сексуального контакта.
Клинические признаки также возникают при наличии интеркуррентных заболеваний. Зачастую неоплазия сопровождается эрозией шейки матки, дисбиозом.
Симптомами патологии могут быть:
- Выделения инфекционного характера – слизисто-гнойные, с характерным запахом, отличным от нормального молочнокислого.
- Бели без неприятного запаха, чаще всего имеют молочно-белый цвет.
- Наличие кровяных прожилок после сексуального контакта.
- Боль во время интимной близости.
Но данные признаки не являются специфическими и неспособны прямо указывать на неоплазию шейки матки. Кроме этого, они не являются важной составляющей при постановке диагноза.
Диагностика
Диагностика при подозрении на неоплазию шейки матки включает комплексное обследование: проведение инструментальных и диагностических проб. Диагноз устанавливается на основе полученных данных.
Выполняются следующие методы:
Чаще всего наблюдаются незначительные изменения, например, гиперемия слизистой очаговой формы или диффузной. У более половины женщин неоплазия шейки матки сочетается с псевдоэрозией, лейкоплакией или истинной эрозией.
- Исследование на наличие ВПЧ всех видов и ИППП (ПЦР, Digene test).
- Бактериологический посев отделяемого половых путей, анализ Фемофлор.
- Кольпоскопия расширенного вида.
Обследование проводится при помощи специального прибора под названием колькоскоп. Это оптический аппарат, который способен увеличить объект исследования в 10 раз. После обработки пораженного участка реактивами врач определяет вид патологии. Данный метод позволяет проводить диагностику вместе с забором проб.
Метод инструментальной диагностики проводится при многих заболеваниях шейки матки и других органов. Биопсия позволяет определить наличие раковых клеток. Для исследования производят забор участка ткани путём отщипывания или иссечения кусочка. Полученный биоматериал направляют в лабораторию для исследования.
Гистологическое исследование проводится после биопсии. Метод является наиболее эффективным, так как позволяет установить наличие атипичных раковых клеток еще на начальном этапе их распространения.
Выполняется соскоб на онкоцитологию или мазок по Паппаниколау с верхнего слоя слизистой шейки матки. Затем материал направляют в лабораторию, где его изучают под микроскопом. Цитология назначается для установления наличия маркеров ВПЧ и клеточной атипии.

- Ультразвуковое исследование позволяет визуализировать изменения, происходящие в матке, яичниках, толще шейки матки.
Кроме этого, могут быть назначены дополнительные методы диагностики, например, анализ крови на иммунный статус, КТ или МРТ. Необходимость их проведения определяется лечащим врачом на основе ранее полученных результатов.
Лечение
При диагностировании неоплазии шейки матки методы лечения назначаются исходя из выявленной степени заболевания. На начальных стадиях применяется медикаментозная терапия. Но при 2 и 3 степени врач проводит хирургическое вмешательство.
Медикаментозная терапия
Препараты назначаются в качестве дополнительной терапии, так как при неоплазии лечение чаще всего происходит при помощи хирургического вмешательства. Это обусловлено тем, что на начальных стадиях заболевание не проявляет симптомов и его достаточно трудно выявить.
Задачами медикаментозной терапии являются:
- Повышение местного и общего иммунитета.
- Восстановление микрофлоры – нормализация вагинального биоценоза.
- Лечение гормонального дисбаланса.
- Противовирусная терапия.
- Терапия ИППП.
Для лечения неоплазии шейки матки назначаются препараты интерферона, индукторы интерферона. Используются Продигиозан, Интереферон-альфа 2, Циклоферон, Гроприносин, Кагоцел, Генферон и прочее. Учитывая тот факт, что ВПЧ в значительной степени подавляет продукцию собственного интерферона, вырабатываемого лейкоцитами, назначение препаратов обоснованно.
Среди противовирусных средств высокой эффективностью отличается Панавир.
Для нормализации влагалищной флоры назначаются пробиотические медикаменты, содержащие бифидо- и лактобактерии.
Лечение ИППП осуществляется антибиотиками в зависимости от выделенного микроорганизма.
Также показан прием витаминных комплексов (витамины группы В, антиоксиданты), омега кислот.
При помощи препаратов не во всех случаях можно полностью избавиться от заболевания. Именно поэтому чаще всего специалисты все же назначают хирургическое вмешательство. Перед и после операции показана медикаментозная поддерживающая терапия.
Хирургическое лечение
Операция назначается в случаях установления 2 или 3 степени дисплазии шейки матки. Исходя из индивидуальных особенностей организма, наличия противопоказаний, площади поражения могут быть назначены следующие методы хирургического вмешательства:
- Лазерное иссечение. Метод выполняется при помощи лазерного скальпеля, посредством которого происходит удаление поражённого участка.
- Радиоволновая терапия. Является одной из новых методик лечения. Удаление пораженных клеток происходит при воздействии высокочастотных радиоволн. Процедура выполняется аппаратом «Сургитрон».
- Электроконизация. Посредством металлической петли, на которую подаётся разряд тока, иссекается конусообразный участок шейки с захватом здоровой ткани. Данная методика считается наиболее распространённой в хирургическом лечении неоплазии шейки матки — она подразумевает полное удаление измененных тканей. Конизация может быть выполнена лазерным способом. Так удается снизить риск развития кровотечений. Все процедуры выполняются по окончании месячных.

- Фотодинамическая терапия. Современный способ лечения патологических состояний шейки матки. Принцип работы основан на избирательном накоплении новообразованием фотосенсибилизатора после введения. В клетках тканей происходит выделение синглетного кислорода, что и приводит к гибели измененных клеток.
- Диатермокоагуляция и криодеструкция в лечении неоплазии шейки матки используются крайне редко. Врач не может контролировать глубину и объём воздействия, поэтому вероятность рецидива после процедур высока. При иссечении тканей проводится обязательное гистологическое исследование, а при прижигании или замораживании выполнение такого метода оказывается невозможным. Традиционно жидкий азот и прижигание применяются для лечения фоновых патологий, а не предраковых.
Последствия
Отсутствие терапии может привести к возникновению серьезных заболеваний. Неоплазия шейки матки первой степени на фоне грамотного лечения приводит к подавлению репликации ВПЧ и выздоровлению.

Продолжительное течение неоплазии шейки матки ведет к усугублению процесса и скорость перехода первой степени во вторую определяется индивидуальными характеристиками пациентки. Общий и местный иммунитет играет в этом явлении ключевую роль.
Неоплазия шейки матки умеренной степени также имеет значительные шансы на успех в терапии и излечении. Но лечение зачастую проходит более длительно, и нередко требуются повторные хирургические вмешательства.
Неоплазия и беременность
Наличие неоплазии шейки матки не является противопоказанием для пролонгирования беременности, но существенно усугубляет течение атипических процессов. Во время беременности лечение также назначается, так как ВПЧ при его активизации способен проникать через плодные оболочки и плаценту к плоду, инициируя внутриутробное инфицирование. Кроме этого, большое количество штаммов вируса вызывает поражение гортани у ребенка в будущем. При родоразрешении ВПЧ попадают в дыхательные пути и инициируют развитие респираторного папилломатоза – заболевания, тяжело поддающегося лечению, приводящего к инвалидизации.
Благодаря многочисленным исследованиям установлено, что вид родоразрешения – кесарево сечение и естественные роды – не оказывают существенного влияния на вероятность попадания ВПЧ в дыхательные пути к ребенку. Вирус обнаруживают как после оперативных родов, так и после естественных. Это доказывает проникновение ВПЧ через фетоплацентарную систему от матери к плоду.
Беременность естественным образом подавляет материнский иммунный ответ. Очевидно, что это ведёт к активизации ВПЧ и прогрессированию неоплазии.
В период беременности происходят гормональные перестройки, ведущие к изменениям покровного эпителия, которые могут быть ошибочно приняты за неоплазию шейки матки. Например, псевдоэрозию довольно частот регистрируют у беременных. Во время гинекологического осмотра она определяется в виде красного ободка вокруг наружного зева на шейке.
Неоплазия возникает в результате активации вируса папилломы человека на фоне влияния различных внешних факторов. Полное выздоровление возможно и самостоятельно без специальной терапии, но только на стадии инфицирования, когда иммунная система подавила вирус и нивелировала его патогенное действие. Наличие неоплазии считается прямым показанием к лечению. При тяжелом течении показано хирургическое вмешательство. Неоплазия шейки матки не является противопоказанием для беременности, но данное заболевание следует лечить до зачатия.


