Операция на грудной железе
Содержание
- 1 Суть операции по увеличению груди
- 2 Виды операций по увеличению груди
- 3 Показания к операции по увеличению груди
- 4 Диагностика перед операцией по увеличению груди
- 5 Противопоказания к операции по увеличению груди
- 6 Когда необходимо обратиться к врачу
- 7 Методы проведения операции по увеличению груди
- 8 Постоперационный период
- 9 Возможные осложнения после операции
- 10 Видео об оперативном увеличение груди
- 11 Удаление опухоли в молочной железе
- 12 Нужно ли избегать или стараться отложить операцию при раке груди?
- 13 Секторальная резекция молочной железы
- 14 Центральная резекция молочной железы
- 15 Резекция соска
- 16 Мастэктомия
- 17 Радикальные мастэктомии
- 18 Паллиативная мастэктомия
- 19 Оценка онкологического риска операций, включающих первичную реконструкцию
- 20 Органосохраняющие операции при раке молочной железы
- 21 Лампэктомия
- 22 Онкопластические резекции
- 23 После операции по удалению рака груди: питание, прогноз, риск рецидива
- 24 Сколько живут после операции по поводу рака молочной железы?
- 25 Правильное питание после операции по поводу рака молочной железы
- 26 Показания к вмешательству
- 27 Преимущества
- 28 Противопоказания к проведению секторальной резекции
- 29 Маммарная секторальная резекция при разных патологиях
- 30 Подготовка
- 31 Как проводится секторальная резекция
- 32 Реабилитация
- 33 Чем может осложниться операция
Операция по увеличению груди – популярная процедура, на которую решились миллионы женщин по всему миру. Современная пластическая хирургия располагает методиками, позволяющими создать максимально естественную, красивую форму бюста и вернуть пациентке уверенность в собственной сексуальной привлекательности.
Суть операции по увеличению груди
Операция по увеличению грудных желез состоит в установлении под грудную мышцу или железу силиконовых имплантатов (или собственной жировой ткани пациентки) с целью увеличения естественного объема груди.
Для операции могут использоваться:
- эндопротезы, наполненные силиконом или физраствором;
- жировая ткань пациентки, взятая из ягодиц, живота, бедер;
- гиалуроновая кислота.

С помощью операции, возможно, значительно увеличить объем молочной железы, исправить возрастной птоз, асимметрию, вызванную гормональными изменениями. Маммопластика также применяется для восстановления груди после проведения мастэктомии.
Виды операций по увеличению груди
Увеличение грудных желез подразделяется на несколько видов, различаемых в зависимости от способа проведения операции:
- Изменение размеров молочных желез с помощью эндоскопа – один из самых популярных методов, отличающихся малой травматичностью и безопасностью. Во время данной операции в область груди вводится прибор, самостоятельно выбирающий наиболее удачное место для внедрения имплантата. Протез помещается в разрез, находящийся в подмышечной области. Все действия проектируются при помощи специального оборудования. Данный вид операции применяется для корректировки груди имеющий естественный 1-й или нулевой размер. Установленный имплантат помогает увеличить грудь на 1 – 1,5 см и незаметен при пальпации. Разрез, расположенный в подмышечной области практически не оставляет шрамов.
- Мастопексия представляет собой процедуру по увеличению и подтяжки груди. Имплант устанавливается в молочную железу через разрез, место которого определяется в зависимости от размера и степени деформации бюста. При сильном травмировании применяют якорное рассечение, проводимое вертикально от соска по ореоле в низ к грудной мышцы. На небольшой молочной железе протез вставляется в подгрудную мышцу.
- Липолифтинг. Сочетает в себе липосакцию и увеличение груди. Отличается от обычной операции тем, что проводится с применением собственной жировой ткани пациентки, изымаемой из ягодиц, живота, бедер. Грудь увеличивается на 1-1,5 см. Применение собственных тканей снижается вероятность отторжения, а отсутствие силикона создается ощущение естественности (грудь мягкая на ощупь).
- Увеличение груди после мастэктомии. Проводится имплантатами или собственной жировой ткань пациентки и состоит в восстановлении первоначального вида ампутированной грудной железы. Операцию можно проводить одновременно с ампутацией или в любое время после реабилитации.
Показания к операции по увеличению груди
Операция по увеличению грудных желез может проводиться по медицинским или эстетическим показаниям.
Маммопластика, направленная на исправление врожденных или приобретенных дефектов необходима:
- при генетических патологиях, к которым относятся наследственная деформация одной или обоих желез, ярко выраженная асимметрия;

- при ранее имевшей место мастэктомии, проведенной в результате травм или онкологии;
- при атрофии грудных желёз, вызванных гормональным сбоем;
- при исправлении последствий проведенной ранее операции на груди;
- для ликвидации видимых дефектов, вызванных травмами.
Эстетическая корректировка бюста проводится по желанию женщины.
Чаще всего увеличение формы декольте вызвано желанием:
- обрести сексуальную привлекательность для противоположного пола;
- исправить небольшую грудь при появлении проблем с выбором одежды;
- повысить внутреннюю самооценку;
- восстановить утраченную форму бюста после родов и последующего грудного вскармливания;
- устранить возрастной птоз.
Диагностика перед операцией по увеличению груди
Операция по увеличению грудных желез проводится после врачебной диагностики в процессе которой определяется метод пи способ проведения процедуры, а также размер и вид имплантатов. На начальном этапе назначается консультация у пластического хирурга, сопровождающаяся визуальным и пальпационным осмотром.
Во время беседы с пациенткой доктор выясняет:
- какой размер груди хочет иметь женщина;
- планирует ли в будущем родить детей и осуществлять лактацию;
- был ли в семейном анамнезе случай появлении онкологии молочных желез;
- есть ли у женщины серьезные проблемы со здоровьем;
- принимает ли пациентка гормональные препараты, и в каком количестве;
- имеется ли врождённая предрасположенность к усиленному рубцеванию тканей.
Кроме опроса и осмотра проводится примерка сайдеров (протезов, имитирующих силиконовые импланты). Примерочные образцы помещаются в белье или под одежду женщины, и позволяют скорректировать желаемый объем и форму будущего бюста.
Во время примерки пациентка видит:
- как измениться ее грудь;
- будет ли ей комфортно носить подобный бюст.

Процедура помогает хирургу лучше понять желание женщины и определить метод проведения операции. Кроме примерки возможно применением 3D моделирования с сайдерами.
Компьютерная программа рассчитывает оптимальный размер груди в зависимости от веса и роста женщины, помогает сконструировать модель груди и понять, как пациентка будет выглядеть с желаемыми объемами молочных желез.
2 этап подготовки к операции — проведение диагностических исследований, во время которых устанавливается допустимо ли делать пластическую операцию.
Предварительные исследования состоят из:
- консультаций маммолога, гинеколога, терапевта;
- маммографии;
- УЗИ молочных желез;
- ЭКГ;
- флюорографии;
- анализов крови на ВИЧ, сифилис, гепатит В, австралийский антиген.
Консультация врача, включающая примерку сайдеров и компьютерное моделирование, стоит от 1000 до 1500 руб. Многие клиники проводят данную процедуру бесплатно. Анализы и исследования включены в окончательную стоимость операции. Цена маммопластики в Москве составляет от 200 до 600 тыс. руб. в зависимости от квалификации выбранного хирурга и метода проведения операции.
Решившейся на операцию женщине врач настоятельно рекомендует на месяц отказаться:
- от курения;
- от употребления алкогольных напитков;
- от жирной, жареной пищи и большого количества сладкого;
- от приема БАДов, лекарственных средств (особенно гормональных препаратов).
Вечером перед маммопластикой нужно:
- принять душ (смазывать тело кремами, лосьонами нельзя);

- удалить с ногтей маникюр (по окрасу ногтевых пластин во время операции определиться давление пациентки);
- отказаться от ужина.
Прийти в клинику утром нужно голодной, надев свободную одежду на кнопках или пуговицах.
Противопоказания к операции по увеличению груди
Противопоказания к операции:
- сахарный диабет;
- почечная и печеночная недостаточность;
- тромбофлебит;
- сердечно-сосудистые патологии;
- гормональные нарушения работы щитовидной железы;
- эндометриоз;
- неоперабельная онкология;
- мастопатия;
- бронхолегочные болезни;
- запущенный сифилис;
- гонорея;
- ВИЧ-инфекция;
- гепатит А, В, С;
- нервные и психологические расстройства;

- патологии свертываемости крови.
Не следует проводить пластику груди:
- Во время беременности и лактации. Операция разрешена через год после окончания грудного вскармливания.
- Во время месячных (назначается процедура за 1 неделю до или после кровотечения).
- Девушкам до достижения 21 года (из-за возможности замедленного роста груди).
- Женщинам, страдающим венерическими инфекциями.
- При обострении хронических заболеваний, появлении жара, насморка.
Когда необходимо обратиться к врачу
Операция по увеличению грудных желез – самостоятельное решение женщины. Абсолютных медицинских показаний для проведения процедуры не существует.
Специалисты советуют изменять форму грудь при помощи имплантатов для восстановления психологического равновесия женщинам:
- Имеющим врожденную асимметрию. Операция поможет скорректировать обе молочные железы.
- Подвергшимся радикальной мастэктомии. Удаление одной или обеих грудных желез из-за появления онкологии или травм является основной проблемой беспокоящей женщин. Восстановить прежнюю форму бюста поможет маммопластика с применением имплантов. Хирург не только вернет грудь, но и проведет татуировку соска и ареолы.
- Столкнувшимся с тканевым птозом после длительного грудного вскармливания и беременности. Введение имплантов приподнимет молочные железы и вернет груди утраченную упругость.
- Обладающих нулевым размером декольте. Маммопластика способна исправить мальчиковый тип фигуры, придав сексуальность и женские формы. Увеличение маленького бюста проводится после достижения девушкой 21 года.

- Потерявшим внешнюю форму груди вследствие сильной потери веса, длительного приема гормональных препаратов.
Методы проведения операции по увеличению груди
Подготовка к операции начинается с выбора импланта.
По внешнему виду эндопротезы подразделяются на:
- круглые – подходящие для корректировки формы и размеров груди;
- анатомические (каплевидные) – создают эффект естественного бюста.
В зависимости от наполнения, производятся протезы с:
- Силиконовым гелем. Упругая и хорошо держащая форму конструкция, не травмирующася при физических нагрузках.
- Солевым содержимым. Подушки, наполненные физраствором, содержащим 0,9% соли. Характеризуются низкой рыночной стоимостью, большой мягкостью.
- Биогелем. По консистенции это импланты повторяющие структуру плазмы крови. Такие эндопротезы хорошо приживаются, но могут подтекать.
Походящий имплант выбирается врачом в зависимости от:
- пропорций женского тела;
- изначального размера груди;
- особенности строения кожи;
- обхвата грудной мышцы;
- проблем, с которыми женщина обратилась к врачу.
Помимо эндопротезов увеличение груди можно проводить жировой тканью, извлекаемой из бедер, живота или ягодиц женщины. Такой природный наполнитель не отторгается организмом, но не предохраняет от возрастного птоза.
В зависимости от типа вмешательства различаются методы выполнения процедуры и проведения разреза:
1. Установка импланта в околосковую зону требует проведения разреза в зоне пигментации. Данный метод позволяет увеличить грудь, сделав шрам практически незаметным, но не применяется у женщин, планирующих беременность и грудное вскармливание, так как травмирует млечные протоки. 
Имплант можно поместить с помощью:
- якорного разреза, проводимого по ореоле соска вертикально вниз к основанию груди и далее горизонтально по мышце;
- периареолярно, в случае, когда рассечение кожи проходит только по ореоле соска;
- горизонтального (разрез полумесяц) иссечения тканей проводится строго под грудной мышцей.
2. Введение эндопротезов под грудью очень удобно для хирурга, так как дает большую область манипуляций. В этом случае разрез проводится под грудной мышцей. Хирург контролирует процесс и операционную область.
3. Под мышкой – самый прогрессивный метод, позволяющий минимально снизить опасность возникновения побочных эффектов и травмирование тканей. Данная методика позволяет сохранить грудное вскармливание, но подходит не всем женщинам из-за строения кожи. Повышенное потоотделение может стать причиной длительного заживания и образования шрамов. Такая операция не совместима с подтяжкой груди.
Процесс операции:
- Подборка и проведение анестезии.
- Обеззараживание грудной железы и разметка маркером мест разрезов.
- Рассечение кожи с прижиганием тканей кровоостанавливающими растворами.
- Формирования кармана для установления импланта, дезинфекция области кровоостанавливающими тампонами.

- Введения эндопротеза, его фиксация.
- Наложение швов на внутренние и поверхностные ткани.
Длительность процедуры составляет от 1 до 3 часов.
Технология проведения операции с использованием собственных жировых тканей пациентки:
- Изъятие жировых клеток через разрез на проблемной области (липосакция).
- Очищение тканей от крови в центрифуге.
- Инъекционное введение жировых клеток в область груди.
Реабилитационный процесс при такой операции составляет 7 суток. Отеков и гематом практически не бывает. Вместо жировых отложений можно увеличить грудь инъекциями гиалуроновой кислоты, напоминающей по составу полисахариды, находящиеся в организме человека.
Постоперационный период
Послеоперационный период составляет около 1 месяца.
Реабилитация
| Длительность | Рекомендации, правила поведения |
| Первые 1-2 дня | Требуется соблюдать строгий постельный режим. Пациентка находится в клинике под контролем медперсонала. Женщину могут беспокоить: |
- усталость, тошнота;
- сильная боль в области груди;
- чувство распирания.
- Необходимо соблюдать щадящий режим.
- Запрещено спать на животе. Отдыхать можно лежа на спине, на 7-е сутки можно перевернуться на бок.
- Нельзя заниматься спортом, бегать, плавать, загорать, поднимать тяжести. Разрешаются только пешие прогулки
- Мыться следует только под душем (на 5-7 сутки). Исключается прием ванн, посещение бани и сауны.
- делать массаж и физиотерапию;
- ухаживать за рубцом;
- 1 раз в 6 месяцев проходить УЗИ молочных желез;
- ежегодно делать маммографию.

Для купирования сильной боли применяются спазмолитики, назначенные врачом. Полный курс реабилитационных мероприятий определяется специалистом.
Возможные осложнения после операции
К возможным осложнениям после операции относятся:
- кровоточивость и нагноение шва;
- занесение инфекции (купируется антибиотиками);
- потеря чувствительности ореолы или соска (появляется при введении имплантата в околососковую зону);
- некроз тканей (требует извлечения эндопротеза);
- изменение формы молочной железы и ее деформация (возникает при смещении имплантата вследствие нарушения правил послеоперационной реабилитации);
- появление шрамов и рубцов;
- возникновение синяков (проходит через 2-3 недели)
Окончательный эффект после операции можно оценить спустя 2-3 месяца. Операция по увеличению груди – одно из самых популярных и прибыльных направлений пластической хирургии. Изменение и корректировка формы и размера молочных желез помогает женщинам устранить недостатки фигуры и вернуть уверенность в собственной сексуальной привлекательности.
Оформление статьи: Анна Винницкая
Видео об оперативном увеличение груди
Все этапы операции по увеличению груди:
Все очень подробно расписано, если бы попалась раньше эта статья не задавала бы своему доктору столько вопросов. Я делала увеличение груди у Пшонкиной Светланы Юрьевны, она очень квалифицированный врач, я прошла точно такое же обследование перед операцией, как описано выше, и мне сделали операцию, установили импланты 360 мл, каплевидной формы, именно она мне подошла, грудь выглядит сейчас шикарно, красиво, а когда перестаешь носить компрессионное белье чувствуешь себя королевой.

Удаление опухоли в молочной железе

Удаление опухоли обычно выполняется по поводу фиброаденомы. Кожный разрез делается либо над самой опухолью, либо по краю ареолы (околососковый кружок), либо по субмаммарной складке (складка под молочной железой). Два последних варианта более эстетичны. Обычно, через год рубец от такого разреза довольно трудно найти. Производится удаление самой опухоли, при этом не повреждаются протоки молочной железы (и не возникает проблем для последующего кормления грудью), не возникает деформации железы, не возникает дефицита объёма железы. Ушивается «ямка» в месте расположения опухоли, накладывается внутрикожный шов.
Нужно ли избегать или стараться отложить операцию при раке груди?
Хирургическое лечение рака молочной железы, несомненно, является основным методом комплексного лечения. Его эффективность существенно возрастает при сочетании с химиотерапией, гормональной терапией и лучевой терапией.
Одним из основных принципов лечения рака молочной железы в Европейской онкологической клинике является проведение в основном органосохраняющих операций, так и операций полного удаления молочной железы (мастэктомия), с учетом индивидуальных показаний.
Суть органосохраняющей операции при раке молочной железы заключается в удалении только очага опухоли молочной железы с небольшим количеством окружающей здоровой ткани (лампэктомия и квадрантектомия). После такой операции обычно следует курс лучевой терапии на область оставшихся тканей молочной железы и регионарных зон.
Важно знать, что при инвазивном раке обе эти операции сочетаются с обязательным удалением подмышечных лимфатических узлов — лимфаденэктомией. При неинвазивных формах рака в настоящее время полного трехуровнего удаления лимфоузлов не производится, поскольку это резко ухудшает качество жизни пациенток — развивается отёк верхней конечности (лимфедема), нарушения подвижности в плечевом суставе, а также хронические боли.
Поэтому в Европейской онкологической клинике в рамках первого комплексного обследования в обязательном порядке проводится биопсия «сторожевого» лимфоузла. Суть данной методики состоит в определения поражённости раком подмышечного лимфатического узла. Такая методика дает возможность проводить органосохраняющее лечение и сохранять подмышечные лимфоузлы, если они не поражены метастазами. Это, безусловно, положительно сказывается на качестве дальнейшей жизни пациентки. Наличие раковых клеток в «сторожевом» лимфоузле свидетельствует о высоком риске обнаружения этих клеток в отдаленных органах и тканях организма, то есть о риске развития метастазов. В этом случае выполняются МР-томография и сцинтиграфия. Мы в обязательном порядке проводим гистологическое и иммуногистохимическое исследования операционного материала (удаленных тканей молочной железы и лимфоузлов).
Секторальная резекция молочной железы
Такую операцию делают при узловой мастопатии (сборный диагноз, включающий и ситуации с уплотнением в молочной железе неизвестной природы). Кожный разрез производят либо над уплотнением, либо по краю ареолы, либо по субмаммарной складке. Удаляется уплотнение, образовавшийся дефект ткани железы ушивается, накладывается внутрикожный шов.
Особая техника секторальной резекции применяется при внутрипротоковой папилломе (обычно это маленькая опухоль, расположенная в протоке и проявляющаяся выделениями из соска). В проток вводится красящее вещество. Кожный разрез делается по краю ареолы, за соском находят прокрашенный проток, в этом месте его пересекают, выделяют к периферии от соска с тем, чтобы была удалена папиллома. Ушивается ткань железы и кожа внутрикожным швом.

В Европейской онкологической клинике ведёт консультативный приём и выполняет операции известный российский хирург-маммолог, доктор медицинских наук Сергей Михайлович Портной (автор более 300 печатных работ, член правления Российского общества онкомаммологов, автор трех патентов на изобретения).
Сергей Михайлович выполняет весь объем оперативных вмешательств на молочной железе, включая органосохраняющие и реконструктивные пластические операции.
Центральная резекция молочной железы
Применяется при внутрипротоковой папилломе, когда её не удаётся локализовать, при множественных внутрипротоковых папилломах, располагающихся в центральных отделах протоков. Операция приемлема в тех случаях, когда не предвидится кормление грудью. После кожного разреза, выполненного по краю ареолы, за соском пересекают все протоки. Ткань железы с центральными отделами протоков выделяют на 2–3 см и удаляют. Дефект ткани железы ушивается, накладывается внутрикожный шов.
Резекция соска
Используется при аденоме соска, — редкой доброкачественной опухоли или как диагностический этап для морфологической диагностики рака Педжета. Клиновидно резецируется сосок, накладываются узловые швы тонким шовным материалом. Часть протоков при этом пересекаются, что может осложнить последующую лактацию.
Мастэктомия
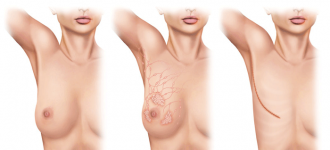
Мастэктомия — удаление молочной железы (без лимфатических узлов). Выполняется при неинвазивных формах рака (протоковый рак in situ, дольковый рак in situ), синдроме наследственного рака молочной железы, как профилактическая операция. Если не планируется одновременное воссоздание молочной железы, на груди остаётся тонкий линейный рубец. В тех случаях, когда операция сочетается с одномоментной реконструкцией молочной железы, мастэктомия производится в технике кожесохраняющей мастэктомии (удаляется сосково-ареолярный комплекс, вся остальная кожа железы сохраняется) или подкожной мастэктомии (сохраняется вся кожа железы). После таких операций остаётся «кожаный мешочек», который должен заполнить пластический хирург. Эстетический результат таких операций обычно очень хороший.
Радикальные мастэктомии
Радикальная мастэктомия по Halsted
Радикальная мастэктомия, то есть операция, включающая удаление молочной железы с грудными мышцами и жировой клетчаткой 1–3 уровней, стала выполняться William Stewart Halsted с 1882 г. в Больнице Джона Хопкинса (John Hopkins Hospital, Baltimore, Maryland, USA). Первое описание операции, произведённой 13 больным, относится к 1891 г., это описание было частью статьи, посвященной заживлению ран (W. S. Halsted «The treatment of wounds with especial reference to the value of the blood clot in the management of dead spaces». John Hopkins Hospital Rep., 1890–1891. 2:255.). Удаление жировой клетчатки обусловлено нахождением здесь лимфатических узлов, которые нередко были поражены метастазами рака и представляли собой множественные плотные узлы различного размера. Анатомическое деление клетчатки производится относительно малой грудной мышцы: клетчатка кнаружи от малой грудной мышцы — это клетчатка 1 уровня, кпереди и кзади от малой грудной мышцы — 2 уровня, кнутри от малой грудной мышцы — 3 уровня. Удаление мышц объяснялось тем, что при запущенных формах болезни (которых было большинство) были поражены метастатическим процессом лимфатические сосуды, проходящие сквозь, мышцы и фасции, покрывающие мышцы.
К недостаткам операции относится деформация грудной стенки. В настоящее время показаниями к радикальной мастэктомии по W. S. Halsted являются прорастание первичной опухолью большой грудной мышцы и поражение лимфатических узлов Роттера, а также выполнение паллиативных операций.
Модифицированная радикальная мастэктомия по Patey & Dyson
D. H. Patey и W. H. Dysonв 1948 г. предложили модифицированную методику радикальной мастэктомии, отличающуюся от операции W. S. Halsted сохранением большой грудной мышцы. В блок удаляемых тканей включается молочная железа, малая грудная мышца и лимфатические узлы 1–3 уровней. Операция в большинстве случаев не уступает по эффективности операции Холстеда, её преимуществом является меньшая травматичность и меньшая деформация грудной стенки. В то же время, не всё просто с остающейся большой грудной мышцей. При удалении малой грудной мышцы неизбежно пересекается 1–2 мелких нервных веточек (латеральный пекторальный нерв и ветвь медиального пекторального нерва), иннервирующих наружную часть большой грудной мышцы. Впоследствии, конечно, это приводит к атрофии наружной части большой грудной мышцы.
Модифицированная радикальная мастэктомия по Madden
Модификация радикальной мастэктомии по J.L Madden предполагает сохранение обеих грудных мышц и удаление клетчатки I и II уровней.
Радикальная мастэктомия с сохранением грудных мышц
Является вариантом модифицированной радикальной мастэктомии, разработанным в ФГБУ РОНЦ им. Н. Н. Блохина РАМН. Подразумевает удаление молочной железы, удаление клетчатки I–III уровней без удаления малой грудной мышцы в отличие от операции Patey & Dyson. Преимуществом операции является полное удаление клетчатки и сохранение мышц, и их иннервации.
Паллиативная мастэктомия
Все предыдущие операции, выполняющиеся при раке, носили название «радикальная». Тем самым подразумевалось, что болезнь удаляется с мельчайшими «корнями» и не должна вернуться, операция была направлена на предотвращение развития метастазов. В других случаях, когда опухоль уже дала метастазы или когда местное распространение болезни столь велико, что наиболее вероятно после операции последует развитие метастазов, операция не может претендовать на название радикальной. В таких случаях она может выполняться с паллиативной целью, то есть с целью устранить непосредственные неприятности, связанные с наличием опухоли, — распад опухоли, кровотечение; либо с целью уменьшения объёма опухолевой ткани и создания условий для более эффективного лекарственного лечения.
Оценка онкологического риска операций, включающих первичную реконструкцию
В нашей клинике выполняется широкая панель онкологических операций, включающих одновременную реконструкцию молочной железы. Возникает вопрос: это безопасно? Не провоцирует ли дополнительная операция быстрое развитие метастазов?
Для ответа на эти вопросы нами были проанализированы сведения о 503 больных РМЖ I — III стадий, получавших лечение в ФГБУ РОНЦ им. Н. Н. Блохина РАМН в 1992—2002 гг. В основную группу вошли 124 больные, средний возраст 41,5 года (24–67). Женщины были оперированы в объеме радикальной мастэктомии с сохранением грудных мышц в сочетании с первичной реконструкцией молочной железы: экспандером (n=14) или кожно-жировым лоскутом на широчайшей мышце спины с использованием эндопротеза (n=18), или поперечным ректоабдоминальным лоскутом на мышечной ножке (n=92). Контрольную группу составили 379 больных, средний возраст 40,1 года (26–79). 145 больным выполнены органосохраняющие операции, 234 — радикальная мастэктомия с сохранением грудных мышц. Группы были сопоставимы по основным факторам, оказывающим влияние на прогноз (стадия, возраст, проводимое лечение). Лекарственное и лучевое лечение проводились по общим принципам. Медиана длительности прослеженности 63,7 (20,4–140,5) месяца.
Частота местных рецидивов составила:
- в молочной железе после органосохраняющих операций — 4,1%;
- после модифицированной радикальной мастэктомии — 1,7%;
- после модифицированной радикальной мастэктомии с первичной реконструкцией — 1,6% (p>0,05).
За весь срок наблюдений рецидив болезни (то есть не только местно, а в любых органах и тканях) наблюдался в 18,6±3,5% в группе с реконструкцией молочной железы (у 23 больных) и в 18,2±2,0% в контрольной группе (у 69 больных, p>0,05). Кривые безрецидивной выживаемости и общей выживаемости в сравниваемых группах статистически не различаются.
По данным многофакторного анализа факт выполнения первичной реконструкции молочной железы не влияет на развитие рецидива болезни. Анализ факторов, влияющих на рецидив болезни, показывает преобладающее влияние таких известных факторов, как критерии T, N, возраст, проведение химиотерапии. Факт проведения первичной реконструкции не оказывал статистически значимого влияния на процесс рецидивирования опухоли. Таким образом, первичная реконструкция молочной железы может безопасно выполняться больным РМЖ.
Однако, чем больше объем операций, тем вероятнее осложнения их заживления, особенно у пациенток при сопутствующем сахарном диабете, ожирении и длительном курении. У них длительное заживление раны может отсрочить проведение адъювантной лучевой терапии, химиотерапии. Поэтому для больных с планируемой адъювантной химиотерапией или лучевой терапией, имеющих перечисленные факторы, ухудшающие заживление раны, предпочтительнее отказаться от первичной реконструкции.
Органосохраняющие операции при раке молочной железы
История развития органосохраняющих операций при раке молочной железы относительно коротка. Такие операции стали возможны благодаря сочетанию трёх основных факторов: 1) более раннему выявлению болезни; 2) осознанию того, что расширение объёма операции при ранних формах рака не приводит к улучшению выживаемости больных; 3) применению лучевого воздействия на сохранённую молочную железу как мощного средства снижения вероятности местного рецидива.
G.Crile Jr. в 1975 г. представил10-летние результаты рандомизированного исследования, сравнивающего органосохраняющую операцию частичную мастэктомию (partial mastectomy) с тотальной мастэктомией. В группах сравнения было по 42 больных первично операбельным раком. Смертность от рака за 10 лет составила 34% и 38% соответственно.
Лампэктомия

Минимальное по объёму удаляемой ткани молочной железы хирургическое вмешательство — лампэктомия (lump — глыба, кусок, комок), было разработано в ходе исследований Национального проекта дополнения операций на молочной железе и кишечнике (США, NSABBP).
В исследование входили больные с величиной опухоли не более 4 см. Сравнивались группы больных с разными видами лечения: лампэктомией (1-я группа), лампэктомией с лучевой терапией (2-я группа), модифицированной радикальной мастэктомией (3-я группа).
При 12-летнем наблюдении местный рецидив в молочной железе развился у больных 1-й группы в 35%, 2-й группы — в 10%. Достоверные различия общей выживаемости и выживаемости без отдалённых метастазов между сравниваемыми группами отсутствовали. Общий вывод о равной эффективности органосохраняющего лечения и радикальной мастэктомии подтвержден и при 20-летнем наблюдении. Частота местного рецидива после лампэктомии составила 39,2%, после лампэктомии с облучением — 14,3%.
Обретя собственный опыт в выполнении лампэктомии, мы пришли к необходимости её модифицировать. Модификация касается двух моментов: опухоль удаляется обязательно с запасом здоровых тканей вокруг неё, обязательно производится ушивание ткани железы. Для опухолей небольшого размера (до 1–2 см) лампэктомия остаётся лучшей операцией: нетравматичной и элегантной.
При больших размерах опухоли или при её центральной локализации для сохранения формы железы возникает необходимость в привлечении дополнительных усилий по перемещению тканей, и / или вмешательства на контралатеральной железе для сохранения симметрии, то есть необходимость в выполнении онкопластических резекций.
Онкопластические резекции
Термин «онкопластическая резекция» общепринят в мировой литературе, подразумевает под собой выполнение резекции молочной железы по поводу рака с использованием методов пластической хирургии для восстановления формы железы, возможно также совмещение с одновременным оперативным вмешательством на противоположной железе для восстановления симметрии.
Одна из первых операций, которую можно отнести к онкопластическим резекциям (термин «онкопластическая резекция» был предложен позже), это реконструкция молочной железы по A.Grisotti — наиболее успешный метод восстановления формы железы после удаления её центрального отдела. После резекции центрального отдела железы вместе с соском и ареолой от медиального края образовавшейся раны вертикально вниз производится кожный разрез, который затем продляется латерально по субмаммарной складке. Ниже раневого дефекта часть кожи деэпидермизируется, оставляется островок кожи, соответствующей по размерам ареоле. В проекции вертикальной части кожного разреза ткань железы рассекается на всю толщу до субмаммарного пространства, мобилизуется весь нижне-наружный квадрант железы. Мобилизованная ткань железы ротируется, её часть, располагающаяся под кожным островком, перемещается в центральный отдел и подшивается. В последующем может быть выполнен татуаж вновь созданной «ареолы» и пластика соска.
В России период выполнения онкопластических резекций стартовал с начала 90-х годов, когда была предложена операция, использующая технику редукционной пластики перевернутого «Т». Операция выполнялась при нижних локализациях опухоли, обязательной была редукционная пластика противоположной железы.
В настоящее время вариантов онкопластических резекций очень много, можно сказать, что их столько, сколько пациенток. Техника и ход операции диктуется онкологической ситуацией, формой молочных желёз, особенностями состояния тканей, излюбленными приёмами хирурга.
Органосохраняющие операции не являются автоматически адекватным видом лечения. Необходимо тщательное обследование пациенток, которым планируется такая операция. Лучше сделать мастэктомию, чем несоответствующую онкологическим критериям органосохраняющую операцию.
«Чистота» краёв резекции — главный показатель адекватности органосохраняющей операции. Органосохраняющая операция признается радикальным вариантом местного лечения только в сочетании с лучевой терапией.
После операции по удалению рака груди: питание, прогноз, риск рецидива
Хирургия — наиболее радикальный метод лечения онкологических заболеваний. Но, даже если опухоль полностью удалена, и врач констатировал ремиссию, в будущем сохраняется риск рецидива. Каждая женщина, успешно прошедшая лечение, должна находиться под наблюдением у врача.
Посещать маммолога придется раз в несколько месяцев. Со временем врач будет приглашать на осмотры все реже, спустя 5 лет — примерно раз в год (если в течение этого времени не возникало рецидивов). Спустя 6–12 месяцев после хирургического вмешательства врач назначит маммографию, затем ее нужно будет проходить ежегодно. По отдельным показаниям назначают регулярные осмотры гинеколога, определение плотности костей и другие исследования.
Сколько живут после операции по поводу рака молочной железы?
Средняя продолжительность жизни после операции по удалению рака молочной железы оценивается по показателю пятилетней выживаемости. Он обозначает процент пациентов, которые остаются живы в течение пяти лет с того момента, когда был установлен диагноз. Пятилетняя выживаемость при раке молочной железы в первую очередь зависит от стадии, на которой начато лечение:
- I стадия — практически 100%.
- II стадия — 93%.
- III стадия — 72%.
- IV стадия — 22%.
Помимо стадии, играют роль и такие факторы, как возраст, общее состояние здоровья женщины, тип опухоли, образ жизни. Специальных рекомендаций, которые помогли бы существенно улучшить прогноз выживаемости после операции по поводу рака молочной железы, не существует. Нужно в целом вести здоровый образ жизни: правильно питаться, поддерживать физическую активность, следить за массой тела, избегать курения и алкоголя.
Правильное питание после операции по поводу рака молочной железы
После лечения организм восстанавливается, поэтому он должен получать достаточное количество белка. В ближайшее время после операции не стоит переживать о лишних калориях, даже если у вас есть избыточная масса тела. Сейчас важно восстановиться. Сбросить вес можно потом.
Некоторые вещества, которые содержатся в растительных продуктах, помогают укрепить здоровье и снизить риск рецидива:
- Фитоэстрогены, которые содержатся в сое, согласно результатам некоторых исследований, помогают снизить риск рецидива эстроген-позитивного рака. В ходе других исследований не было обнаружено такого эффекта.
- Антиоксиданты содержатся во многих фруктах и овощах, особенно много их в брокколи, чернике, моркови, манго. Они помогают защитить клетки от повреждения.
- Ликопин — один из антиоксидантов, который придает красный цвет томатам и розовый — грейпфруту.
- Бета—каротин придает оранжевый цвет моркови, абрикосам. Есть некоторые данные в пользу того, что он помогает предотвращать рак.
Стоит ли принимать биологически активные добавки? Диетологи считают, что рацион, богатый разнообразными свежими продуктами, намного лучше, чем БАДы.
Секторальная резекция молочной железы – это термин, обозначающий операцию, в ходе которой удаляется сектор органа, где находится опухоль (обычно доброкачественная), киста или участок нагноения. Под «сектором» понимают зону треугольной формы, занимающую от 1/8 до 1/6 части всей железы, своим острым концом направленную к соску. При этом между краем опухоли или кисты и линией резекции должна быть здоровая ткань, так как визуально определяемая и действительная границы образования могут отличаться.
p, blockquote 1,0,0,0,0 —>
p, blockquote 2,0,0,0,0 —>
В некоторых случаях данная операция проводится на начальных стадиях диагностированного рака груди. По последним данным, это не влияет на прогноз заболевания, но улучшает качество жизни женщины, так как меньше видоизменяет ее облик.
p, blockquote 3,0,0,0,0 —>
Выполняться секторальная резекция может как под общим, так и под местным обезболиванием. Наибольшего эффекта можно добиться, проводя тщательную предварительную разметку молочной железы под контролем ультразвуковой маммографии.
p, blockquote 4,0,0,0,0 —>
p, blockquote 5,0,0,0,0 —>
Показания к вмешательству

p, blockquote 6,0,0,0,0 —>
Секторальная резекция назначается при:
p, blockquote 7,0,0,0,0 —>
- узловой мастопатии;
- внутрипротоковой папилломе;
- подозрение на рак – в качестве первичной диагностики;
- фиброаденоме молочной железы;
- липоме – одной или нескольких, при условии, что они локализованы в одном секторе молочной железы;
- гранулемы в ткани железы;
- начальная стадия рака;
- хронический гнойный процесс в органе, когда вследствие бактериального расплавления ткань погибла и восстановить ее нельзя.
Секторальная резекция при раке молочной железы также проводится, но это возможно в следующих случаях:
p, blockquote 8,0,0,0,0 —>
- если раковое новообразование находится в верхнем наружном квадранте;
- размер опухоли – не более 3 см;
- размеры молочной железы позволят удалить новообразование и большой участок по периметру;
- нет метастазов в регионарные лимфоузлы;
- после операции будет обязательно выполняться лучевая терапия.
p, blockquote 9,0,0,0,0 —>
Преимущества
Секторальная маммарная резекция хороша тем, что она:
p, blockquote 10,0,0,0,0 —>
- безопасна;
- сохраняет прежний вид молочной железы;
- удаляется только пораженный участок;
- если при проведении гистологического исследования опухоли во время операции выясняется, что она злокачественная, объем вмешательства можно расширить, удалив больше ткани.
p, blockquote 11,0,0,0,0 —>
Противопоказания к проведению секторальной резекции
Операция не может быть проведена при:
p, blockquote 12,0,0,0,0 —>
- беременности и лактации;
- наличии злокачественной опухоли любой локализации;
- системных и ревматоидных заболеваний, если речь не идет о лечении рака груди;
- сахарном диабете;
- инфекционных заболеваниях;
- венерической болезни.
p, blockquote 13,0,0,0,0 —>
Маммарная секторальная резекция при разных патологиях
p, blockquote 14,0,1,0,0 —>
При фиброаденоме
Фиброаденома – это гормон-зависимая опухоль, локализующаяся в молочной железе. Она в 95% случаев носит доброкачественный характер, но при этом все равно может переродиться в злокачественную форму, фиброаденосаркому. О том, что это именно данная опухоль, судят на основании ультразвуковой или рентгенологической маммографии. Такая диагностика также покажет форму новообразования.
p, blockquote 15,0,0,0,0 —>
Удаление фиброаденомы чаще производится методом секторальной резекции молочной железы. Выполняют данную операцию, когда:
p, blockquote 16,0,0,0,0 —>
- новообразование превышает размеры 2 см и имеется тенденция к его дальнейшему росту;
- есть подозрение (нечеткие границы, беспорядочно расположенные сосуды) на то, что эта опухоль злокачественна;
- листовидный тип новообразования;
- женщина планирует беременность и кормление грудью. Поскольку фиброаденома может препятствовать лактации, а также нагноиться при выработке молока молочными железками, ее нужно резецировать.
Во время вмешательства опухоль отправляется на гистологическое исследование. Оно покажет, были ли в ней злокачественные клетки, или нет. Фиброаденома без лечения самостоятельно не рассасывается.
p, blockquote 17,0,0,0,0 —>
При раке груди
Резекция раковой опухоли железы – основной способ лечения, тогда как химио- и лучевая терапия – только вспомогательные. Оно может выполняться в виде нескольких видов, что зависит от:
p, blockquote 18,0,0,0,0 —>
- стадии онкопатологии;
- темпов роста новообразования;
- проникновения опухоли в соседние ткани;
- состояния гормонального фона женщины;
- состояния здоровья женщины.
Расширенная секторальная резекция с лимфодиссекцией может быть выполнена только на начальных стадиях рака при малом размере ракового новообразования (не более 3 см) и медленном его росте, а также при отсутствии в лимфоузлах раковых клеток. Для этого удаляют обычно самый ближний из них – «сторожевой», который определяют радиоизотопным методом или с помощью красителя.
p, blockquote 19,0,0,0,0 —>
В этом случае будет удалена не только опухоль, но и: прилежащие ткани; участок грудных мускулов, на которых покоится молочная железа; лимфоузлы, собирающие лимфу из данного отдела; жировая клетчатка, «оборачивающая» лимфатические узлы и соединяющие их сосуды.
p, blockquote 20,0,0,0,0 —>
p, blockquote 21,0,0,0,0 —>
Подготовка

p, blockquote 22,0,0,0,0 —>
Подготовка к секторальной резекции молочной железы охватывает прохождение скрупулезного обследования женщины, когда сдаются анализы на:
p, blockquote 23,0,0,0,0 —>
- протромбиновый индекс, МНО, фибриноген, уровень свободного гепарина;
- уровень тиреоидных гормонов;
- пролактин, тестостерон, эстрадиол;
- содержание в крови мочевины, билирубина, АСТ, глюкозы, АЛТ;
- микроскопию осадка мочи;
- определение группы крови и Rh-фактора.
При отклонении вышеуказанных анализов от нормы нужно будет проконсультироваться с терапевтом или указанным терапевтом узким специалистом. Они расскажут, какие действия надо производить, чтобы нормализовать функцию органа, показатель которой отклонился. В этом случае реабилитации после резекции сектора должна пройти без осложнений.
p, blockquote 24,0,0,0,0 —>
Кроме того, в предоперационную подготовку входит исследование крови на присутствие здесь антител к вирусу ВИЧ, вирусу гепатита B, RW. При положительных результатах хоть одного анализа вмешательство придется отложить и провести соответствующее лечение у инфекциониста (при обнаружении гепатита B или ВИЧ) или венеролога (в случае положительного RW-теста).
p, blockquote 25,0,0,0,0 —>
Перед операцией обязательно пройти и лабораторные исследования:
p, blockquote 26,0,0,0,0 —>
- флюорографию;
- ЭКГ;
- УЗИ щитовидной железы;
- маммографию – ультразвуковую (до 45 лет) или рентгенологическую (после 45 лет).
Если секторальная резекция будет проводиться по поводу рака, с помощью томографии – компьютерной или магнитно-резонансной – исключаются отдаленные метастазы, ведь это предполагает совершенно другую операцию. Также, в качестве подготовки к вмешательству, может быть проведена лучевая терапия.
p, blockquote 27,0,0,0,0 —>
Действия перед операцией
Женщина перед операцией должна выполнить такие действия:
p, blockquote 28,1,0,0,0 —>
- исключить прием противозачаточных таблеток (по согласованию с оперирующим хирургом и гинекологом, назначившим препарат);
- перестать принимать витамин E за 5 суток до вмешательства;
- проконсультировавшись с терапевтом или кардиологом, хотя бы за 3-4 дня до операции отменить Аспирин, Варфарин, Курантил, Пентоксифиллин или другие кроворазжижающие препараты. Иначе секторальная резекция может осложниться выраженным кровотечением;
- перестать употреблять алкоголь или курить, так как это приводит к снижению кровоснабжения тканей. Период заживления в таком случае будет дольше.
Если предполагается проведение вмешательства под общим обезболиванием, последнее употребление пищи должен быть за 6-8 часов до него, а воды – за 4 часа. Это важно, так как введение в наркоз может осложниться появлением рвоты, а на полный желудок она опасна.
p, blockquote 29,0,0,0,0 —>
При планировании секторальной резекции под местным наркозом нужно прекратить есть и пить за 4 часа до операции.
p, blockquote 30,0,0,0,0 —>
p, blockquote 31,0,0,0,0 —>
Как проводится секторальная резекция

p, blockquote 32,0,0,0,0 —>
Техника операции следующая, выполняется в несколько этапов:
p, blockquote 33,0,0,0,0 —>
- Разметка операционного поля.
- Введение местного анестетика в ткани или введение в наркоз.
- Разрезы полуовальной формы по намеченным линиям. Они направлены от периферии железы по направлению к соску и проходят на 3 см от края новообразования. Если резекция проводилась в связи с гнойным процессом, делаются намного меньшие отступы, в пределах здоровых тканей.
- Тупым инструментом разделяются ткани от фасции (пленки), оборачивающей большую грудную мышцу, на всю глубину груди. При этом хирург фиксирует опухоль пальцами, чтобы она не сместилась.
- Отделенные ткани удаляются.
- Останавливается кровотечение из травмированных сосудов.
- В рану вставляется дренаж.
- Если есть необходимость в гистологическом исследовании, рану временно накрывают и не ушивают. По результатам осмотра гистолога хирурги решают, ушивать рану или удалять всю железу и лимфоузлы.
- Ушитая рана накрывается стерильной повязкой.
Если с помощью секторальной резекции удалялась внутрипротоковая папиллома, границу иссечения тканей определяют по введению красящего вещества (его инъецируют под контролем УЗИ) в проток. Тогда делают разрез по краю околососкового кружка, возле него находят окрашенный проток, который перевязывают возле соска, а потом выделяют до его основания и там тоже накладывают шов. Между этими двумя нитями проток вместе с папилломой удаляют.
p, blockquote 34,0,0,0,0 —>
Длительность вмешательства – около 30 минут. По его окончании пациентку отвозят в палату, где она должна провести от 2 до 3 дней.
p, blockquote 35,0,0,0,0 —>
p, blockquote 36,0,0,0,0 —>
Реабилитация

p, blockquote 37,0,0,0,0 —>
Поскольку операция травматична, послеоперационный период длится более 2 недель, но пациентка обычно ощущает только первые 8-10 суток. Они имеют такие особенности:
p, blockquote 38,0,0,0,0 —>
- Дренаж могут удалить на вторые сутки, если по нему нет оттока (то есть в контейнере, прикрепленном к нему, ничего не скапливается). Когда вмешательство проводилось по поводу рака железы, дренаж убирают на 3 сутки, перед выпиской.
- Первые три дня будет чувствоваться боль, которая устраняется введением в мышцу обезболивающих препаратов. После выписки рекомендуется принимать такие лекарства в виде таблеток, по требованию, и не превышая рекомендованную дозировку.
- В первые двое суток может повышаться температура. Это нормальная реакция организма на операционный стресс.
- Ежедневно меняются стерильные повязки на ране. После выписки придется приходить для этого в клинику.
- До 7 суток нужно принимать антибиотики. Скорей всего, это будут препараты, которые нужно вводить внутримышечно.
- Швы удаляют на 7-10 сутки.
Оперировавший врач может дать следующие рекомендации после секторальной резекции молочной железы:
p, blockquote 39,0,0,0,0 —>
- Включить в рацион достаточное количество животного белка в виде отварного или запеченного нежирного мяса, птицы или рыбы, а также яиц. Жареные, соленые и копченые блюда придется исключить.
- Также в диете должно быть достаточное количество аскорбиновой кислоты. Для этого нужно пить отвар шиповника, есть свежую или замороженную черную смородину, зеленый горошек, сладкий перец, дыни, зелень, томаты, батат, турнепс и тыкву.
- Трикотаж не должен давить на послеоперационную рану. Оптимальный вариант – спортивный бюстгальтер из натуральной ткани, который не будет надавливать или приносить другой дискомфорт.
- Нужно больше отдыхать.
- Следить за своим весом. Набор массы более 3 кг должны служить основанием для консультации специалиста, так как это может быть отек внутри оперированной железы.
- Купаться под душем можно только на следующий день после снятия швов. Вокруг шва мойте кожу мягкой марлевой салфеткой, намыленной детским мылом. После купания область шва надо промокнуть сухой чистой марлей, а потом обработать спиртом. На отдалении от шва смажьте грудь детским кремом.
- Волосы из подмышечной ямки с оперированной стороны удалять электробритвой, чтобы не произошло повреждения кожи.
- После снятия швов можно приступать к выполнению упражнений, которые помогут быстрее восстановить мышцы руки с оперированной стороны, нормализовать собственное состояние. Это «причесывание» больной рукой, сжимание в ее ладони резинового мячика или кистевого эспандера, частое застегивание-расстегивание бюстгальтера, выполнение полотенцем движений, напоминающих вытирание спины.
После операции нельзя греть рану, обрабатывать ее молоком, уриной или чаем.
p, blockquote 40,0,0,0,0 —>
Нужно срочно обращаться к оперировавшему врачу, если:
p, blockquote 41,0,0,0,0 —>
- после секторальной резекции в ткани молочной железы появилось уплотнение;
- рана стала сильнее болеть или боль не имеет тенденции к уменьшению, беспокоя с той же интенсивностью;
- температура держится на третьи сутки или позже;
- температура вновь поднялась после периода, когда она была нормальной;
- из раны выделяется гной;
- отекла рука или плечо на оперируемой стороне.
p, blockquote 42,0,0,1,0 —>
Чем может осложниться операция

p, blockquote 43,0,0,0,0 —>
После секторальной резекции молочной железы могут развиться такие осложнения:
p, blockquote 44,0,0,0,0 —>
Серома
p, blockquote 45,0,0,0,0 —>
Это скопление жидкости в оперированной железе, вследствие повреждения лимфатических капилляров. Оно требует проведения повторных пункций с забором серозной жидкости.
p, blockquote 46,0,0,0,0 —>
Нагноение раны
p, blockquote 47,0,0,0,0 —>
Она проявляется увеличением болезненности раны, выделением из раны гноя. Может повышаться температура, нарушаться общее состояние (слабость, утомляемость, снижение аппетита).
p, blockquote 48,0,0,0,0 —>
Скопление крови
p, blockquote 49,0,0,0,0 —>
Гематома после секторальной резекции молочной железы появляется обычно в случае, когда был не замечен и не ушит какой-то сосуд, или ткань настолько отечна, что нитка плохо удержалась на нем. Тогда из сосуда «подтекает» кровь, которая и скапливается в молочной железе. В этом случае требуется повторное вмешательство в орган, с целью удаления скопившейся крови и остановки кровотечения.
p, blockquote 50,0,0,0,0 —>
Уплотнение
p, blockquote 51,0,0,0,0 —>
Причины образования уплотнения после проведения секторальной резекции молочной железы разнообразны. Это могут быть внутренние рубцы, образовавшиеся в результате ушивания тканей. Тогда они малоболезненны и со временем уменьшаются. Как уплотнение может описываться также и серома, и рецидив опухоли. Поэтому, если его не было, а затем оно появилось, обязательно обратиться к врачу.
p, blockquote 52,0,0,0,0 —>
Лимфатический отек руки
p, blockquote 53,0,0,0,0 —>
Это осложнение развивается вследствие того, что удалены лимфоузлы, через которые осуществлялся отток лимфы не только от груди, но и от руки. Такое состояние лечится долго, и будет лучше, если женщина обратится сразу, как только заметит увеличение руки в объеме.
p, blockquote 54,0,0,0,0 —>
В лечении такого осложнения применяется особый вид гимнастики и физиотерапии. Также женщине выдают ряд рекомендаций, выполнение которых позволит предупредить нарастание или рецидивирование лимфатического отека. Они следующие:
p, blockquote 55,0,0,0,0 —>
- не носить тесных украшений на больной руке;
- не разрешать брать из вен на ней кровь, только в крайнем случае;
- не измерять на этой руке артериальное давление;
- после купания тщательно вытирать эту руку целиком, в том числе и промежутки между пальцами;
- не поднимать этой рукой тяжести, не выполнять противодействующие манипуляции;
- избегать повреждения больной руки;
- исключить выполнение маникюра на этой конечности;
- держать руку вне горячей ванны;
- не посещать сауну;
- защищать руку от солнечных лучей;
- крайне аккуратно выполнять маникюр на этой конечности;
- при авиаперелетах надевать на руку компрессионный рукав, и при этом пить жидкости в достаточном количестве.
p, blockquote 56,0,0,0,1 —>
Когда у Вас есть показания для секторальной резекции грудной железы, постарайтесь меньше переживать по этому поводу. Если своевременно сдать все анализы, полностью компенсировать свое состояние до вмешательства, а после него выполнять все рекомендации, вероятность каких-либо осложнений минимальна.


