Опухоль яичка на узи
Содержание
- 1 Вам поставили диагноз: рак яичка?
- 2 Введение. Анатомия органа
- 3 Что представляет собой злокачественная опухоль?
- 4 Статистика (эпидемиология)
- 5 Причины возникновения и факторы риска
- 6 Клинические проявления рака яичка
- 7 Пути метастазирования рака яичка
- 8 Диагностика
- 9 Причины поздней диагностики рака яичка
- 10 В каких случаях доктор может предложить выполнение биопсии яичка?
- 11 Какое значение имеет классификация рака яичек по стадиям?
- 12 От чего зависит прогноз заболевания?
- 13 Какие методы лечения рака яичка может предложить доктор?
- 14 Орхфуникулэктомия – что это такое и для чего необходима?
- 15 Что необходимо сделать, чтобы сохранить возможность отцовства в будущем?
- 16 Какую роль играет химиотерапия в лечении рака яичка?
- 17 В каких случаях после проведения химиотерапии предпочтительнее провести операцию по удалению забрюшинных лимфатических узлов?
- 18 Когда лечение будет завершено, нужно ли наблюдаться?
- 19 Филиалы и отделения, в которых лечат рак яичка
- 20 Какие существуют показания для проведения УЗИ мошонки
- 21 Как выполняется процедура
- 22 Что оценивают при УЗИ мошонки
- 23 Расшифровка УЗИ яичек
- 24 Онкологические процессы в яичке
- 25 Абсцесс
- 26 Туберкулез
- 27 Эктазия rete testis яичка на УЗИ
- 28 Простые кисты яичка на УЗИ
- 29 Эпидермоидные кисты яичка на УЗИ
- 30 Тератома яичка на УЗИ
- 31 Фиброма и липома яичка на УЗИ
- 32 Гранулема спермы на УЗИ
- 33 Опухоль придатка яичка на УЗИ
- 34 Туберкулез яичка на УЗИ
- 35 Саркоидоз яичек на УЗИ
- 36 Эктопические дольки надпочечника (TART) на УЗИ
- 37 Кальцификаты в яичках на УЗИ
Вам поставили диагноз: рак яичка?
Наверняка вы задаётесь вопросом: что же теперь делать?
Подобный диагноз всегда делит жизнь на «до» и «после». Все эмоциональные ресурсы пациента и его родных брошены на переживания и страх. Но именно в этот момент необходимо изменить вектор «за что» на вектор «что можно сделать».
Очень часто пациенты чувствуют себя безгранично одинокими вначале пути. Но вы должны понимать — вы не одни. Мы поможем вам справиться с болезнью и будем идти с Вами рука об руку через все этапы вашего лечения.
Предлагаем Вашему вниманию краткий, но очень подробный обзор рака яичка.
Его подготовили высоко квалифицированные специалисты онкоурологического отдела НИИ урологии и интервенционной радиологии имени Н.А. Лопаткина и урологического отделения МНИОИ имени П.А.Герцена под редакцией заведующих отделениями Дмитрия Рощина и Николая Воробьёва.
Данная брошюра содержит информацию о диагностике и лечении рака яичка. Здесь собраны основные методики лечения данного заболевания, в том числе, последние разработки отечественных и зарубежных ученых-онкологов.
Ежегодно в России выявляется 1.555 новых случаев заболеваний раком яичка.
Мы хотим Вам помочь победить рак!
Введение. Анатомия органа
Семенная железа (синоним: яичко, testis) – парная, расположена в нижней части мошонки, куда опускается из забрюшинного пространства обычно к рождению ребёнка. Яичко представляет несколько уплощенный с боков эллипсоидной формы орган, плотно-эластичной консистенции (Рис.1). Длина яичка в среднем 4,5 см, ширина 3 см, толщина 2 см; вес составляет 25-30г. В яичке различают верхний и нижний концы (полюсы), передний и задний края, переходящие одна в другую наружную (латеральную) и внутреннюю (медиальную) поверхности. У верхнего полюса и на заднем крае яичка располагается его придаток (epididymis). Яичко образовано паренхимой, заключенной в плотную белочную оболочку от которой в толщу железы идут перегородки и делят ее на дольки. Количество долек в яичке колеблется от 100 до 250. Дольки содержат семенные извитые канальцы (по 3-4 в каждой), в которых находятся семяобразующие элементы, ответственные за развитие сперматозоидов. Между петлями извитых семенных канальцев лежит соединительная ткань с клетками (клетки Лейдига), синтезирующими половой гормон (андроген, тестостерон). Яички, располагаясь внутри мошонки, разделены перегородкой и окружены оболочками, при этом каждое подвешено на семенном канатике (левое ниже правого).
Рис.1 Анатомия мужской половой системы
Что представляет собой злокачественная опухоль?
Опухоли яичка в 95% представлены герминогенными опухолями, источником которых являются первичные (зародышевые) половые клетки. 4% составляют лимфомы, встречающиеся обычно у мужчин старше пятидесяти лет; 1% — опухоли яичка с редким гистологическим строением, такие как лейдигома (опухоль из клеток Лейдига), сертолиома (опухоль из клеток Сертоли), а также саркомы и др. Герминогенные опухоли представляют собой разнородную группу новообразований. С учетом клинических особенностей, особенностей клеточного строения, которые определяют различия в биологическом поведении заболевания, а следовательно прогнозе и тактике лечения, герминогенные опухоли яичка разделяют на семиномы и несеминомные опухоли.
Статистика (эпидемиология)
Доля опухолей яичка составляет от 1 до 1,5 % в структуре общей онкологической заболеваемости среди мужчин и 5% всех опухолей мочеполовой системы. Заболеваемость герминогенными опухолями зависит от этнического происхождения. Самый высокий уровень отмечается среди белокожих мужчин, наименьший у чернокожих мужчин и азиатов, промежуточная у латиноамериканцев. Уровень заболеваемости раком яичка не увеличивается с возрастом, а достигает своего пика в возрасте 25-34 лет.
Причины возникновения и факторы риска
Вопрос о причине развития рака яичка остается открытым, поскольку причины возникновения до конца не изучены. Тем не менее, сейчас уже выделены некоторые факторы риска развития данного заболевания. Фактором риска является родство первой линии: вероятность заболеть для отцов и сыновей, больных раком яичка, в 2-4 раза выше, чем в обычной мужской популяции, а для братьев пациентов выше в 8-10 раз. К факторам риска в период внутриутробного развития плода относят гиперэстрогению матери (токсикоз беременных в результате повышенной выработки эстрогенов или продолжительный прием эстрогенов матерью в период беременности). Неопустившееся в мошонку яичко (крипторхизм) увеличивает риск возникновения рака яичка в 5 раз по сравнению с популяцией. К факторам риска также относят недоразвитие яичка (гипотрофия) с уменьшением его объема, бесплодие.
Клинические проявления рака яичка
Опухоли яичка являются редким заболеванием и поэтому недостаточно хорошо известны врачам общей практики, хирургам поликлиник и т.д. Клиническая картина РЯ складывается из симпотомов, которые связаны непосредственно с локализацией опухоли в яичке и распространением ее в другие органы (метастазы). В типичных случаях опухоль определяется как участок уплотнения ткани яичка и на начальных стадиях обычно не вызывает болей. По мере роста опухоли появляется асимметрия мошонки. Яичко и его придаток сливаются в единый конгломерат, граница между ними стирается, развивается отек. Со временем опухолевая инфильтрация может распространяться на семенной канатик, что сопровождается его утолщением и уплотнением. Опухоль может развиваться на фоне скопления жидкости в оболочках яичка (гидроцеле). Часто пациенты сообщают о недавней травме области мошонки. Около 7% пациентов отмечают увеличение молочных желез (гинекомастия). Возможен быстрый, в течение нескольких недель, рост опухоли. В отдельных случаях, симптомы, связанные с наличием метастазов, появляются ранее симптомов поражения яичка. К данной категории симптомов относят: сильные боли в спине (вследствие увеличения забрюшинных лимфатических узлов и сдавления нервных окончаний); появление видимых глазом образований в надключичной области; боли в грудной клетке, одышка.
Пути метастазирования рака яичка
Герминогенные опухоли яичка метастазируют лимфогенным и гематогенным путем. Лимфа от яичек оттекает в лимфатические узлы, расположенные на уровне грудных и поясничных позвонков, но преимущественно в лимфатические узлы, расположенные на уровне почечных ворот (участок вогнутого внутреннего края почки, через который в почку проходят почечная артерия, нервы почечного сплетения, выходят почечная вена и лимфатические сосуды), что объясняется общностью эмбрионального развития почек и яичек. Опухоли правого яичка метастазируют в первую очередь в лимфатические узлы на уровне ворот правой почки. Затем поэтапно поражаются лимфатические узлы, расположенные спереди и сбоку нижней полой вены, спереди аорты и по ходу правых подвздошных сосудов (Рис. 2). Опухоли левого яичка сначала метастазируют в левые поясничные лимфатические узлы, расположенные на уровне ворот левой почки, а затем в лимфатические узлы, расположенные вокруг аорты и по ходу левых подвздошных сосудов (Рис.3). Опухоли правого яичка часто метастазируют в лимфатические узлы противоположной стороны. Выше диафрагмы распространение опухоли реализуется через грудной лимфатический проток, достигая верхних медиастинальных и надключичных лимфатических узлов. Гематогенное метастазирование в большей степени свойственна несеминомным опухолям (легкие, печень, кости).
Диагностика
Осмотр пациент начинается с осторожной пальпации яичка (пораженного и здорового). При осмотре больного следует обращать внимание на тип оволосения, характер распределения жировой клетчатки, размеры молочных желез и степень развития наружных половых органов. Пальпировать пораженные метастазами забрюшинные лимфатические узлы удается только при их значительном увеличении.
Наиболее заметная роль в диагностике и оценке степени распространения опухолевого процесса принадлежит ультразвуковому исследованию (УЗИ). Чувствительность ультразвукового метода в распознавании опухолей яичка приближается к 100%. Выполнение ультразвукового исследования яичек считается обязательным во всех случаях.
Магнитно-резонансная томография мошонки при опухолях яичка демонстрирует чувствительность и специфичность, приближающиеся к 95–100%.
С какой целью рекомендуют выполнение компьютерной томографии органов грудной клетки, брюшной полости, малого таза с внутривенным контрастированием?
КТ органов брюшной полости и грудной клетки необходимо в качестве уточняющей диагностики c целью последующего правильного стадирования опухолевого процесса и определения тактики лечения.
Почему доктор рекомендовал выполнить МРТ головного мозга с внутривенным контрастированием?
Рекомендуется выполнить МРТ головного мозга с внутривенным контрастированием при высоком уровне ХГЧ (свыше 50000 мМЕ/мл или множественных метастазах в легкие) в связи с высоким риском метастатического поражения головного мозга.
Может ли быть установлен диагноз рака яичка по анализам крови?
Нет. Для постановки диагноза требуется проведение орхфуникулэктомии (удаление яичка с семенным канатиком) с последующим морфологическим исследованием. Однако, одна из уникальных особенностей герминогенных опухолей яичка – способность продуцировать опухолевые маркеры, в частности альфафетопротеин (АФП), хорионический гонадотропин человека (ХГ), что вносит исключительно важный вклад в диагностику и стадирование заболевания.
Увеличение уровня АФП и ХГ наблюдается у 50-70% и у 40-60% больных несеминомными герминогенными опухолями яичка соответственно. При семиноме лишь в 30% случаев может быть отмечено повышение ХГ.
Уровень маркеров перед началом терапии является важным прогностическим фактором, влияющим на определение тактики лечения. Динамика концентрации маркеров в процессе лечения позволяет судить об эффективности проводимой терапии. Рост уровня маркеров после достижения полной регрессии в результате химиотерапии или оперативного лечения указывает на рецидив заболевания и необходимость возобновления лечения.
При герминогенных опухолях яичка, как семиномах, так и несеминомных отмечается также повышение уровня лактатдегидрогеназы (ЛДГ).
ЛДГ – фермент, который в большом количестве вырабатывается мышечной тканью. Считается, что чувствительность и специфичность маркера для опухолей яичка невысока. ЛДГ отражает степень деструкции тканей, пропорциональна массе новообразования и может быть использована для прогнозирования течения болезни.
Причины поздней диагностики рака яичка
1. Социальной фактор
• стремление пациентом скрыть проблемы, касающиеся половых органов;
• позднее обращение за медицинской помощью
2. Отсутствие онкологической настороженности
• увеличение размеров яичка или наличие в его структуре образований расценивается как воспалительный процесс, что приводит к назначению противовоспалительного и зачастую физиотерапевтического лечения.
В каких случаях доктор может предложить выполнение биопсии яичка?
Подход к диагностике и лечению всегда индивидуальный.
Существует две разновидности биопсии яичка: пункционная и открытая.
Пункционная биопсия предполагает забор ткани яичка с помощью иглы под УЗ-контролем.
Открытую биопсию выполняют в условиях операционной из пахового доступа. Семенной канатик выделяют в самом начале процедуры, яичко выводят в рану, опухолевое образование обнаруживают при помощи пальпации или УЗИ. После удаления образования проводят срочное интраоперационное гистологическое исследование. В том случае, когда по данным гистологического заключения подтверждено отсутствие злокачественного процесса, производят восстановление целостности структур органа, яичко возвращают в исходное положение. При выявлении злокачественной опухоли выполняют орхфуникулэктомию. Выполнение биопсии может быть предложено пациентам:
• с двусторонними опухолями яичек,
• опухоль единственного яичка (не превышающая 30% объема яичка) при нормальном уровне гормонов и онкомаркеров;
• при подозрении на злокачественное новообразование лимфоидной ткани.
Какое значение имеет классификация рака яичек по стадиям?
Для определения тактики лечения и прогноза.
Стадирование опухолей яичка осуществляется в соответствии с TNM-классификацией (Tumor — первичная опухоль, Node — метастазы в региональные лимфатические узлы, Metastases — отдалённые метастазы) – это международная классификация стадий злокачественных опухолей. Ключевыми моментами являются: степень распространения первичной опухоли в пределах яичка (категория T); распространение на региональные лимфатические узлы (категория N); распространение в другие органы (категория M); уровень маркеров сыворотки крови – АФП, ХГ, ЛДГ. Стадии заболевания подразделяют на основании наличия и степени повышения концентрации маркеров в сыворотке крови.
Клетки с отклонениями своей структуры (атипичные клетки) обнаруживаются в семенных извитых канальцах (в пределах яичка). Концентрация маркеров в сыворотке крови в пределах нормы. В научной литературе стадия 0 – внутрипротоковая герминогенная неоплазия.
Обнаруживаются опухолевые клетки. Стадия подразделяется на IA, IB и IS.
На стадии IA опухоль ограничена яичком и придатком без распространения на кровеносные и лимфатические сосуды. Концентрация маркеров в сыворотке крови в пределах нормы.
На стадии IB:
• опухоль ограничена яичком и придатком, распространяется на кровеносные и лимфатические сосуды, или опухоль прорастает через оболочку яичка;
• опухоль распространяется на семенной канатик с или без распространением на кровеносные и лимфатические сосуды;
• опухоль распространяется на мошонку с или без распространением на кровеносные и лимфатические сосуды
• концентрация маркеров в сыворотке крови в пределах нормы
На стадии IS опухоль располагается в пределах яичка, может распространяться на семенной канатик, мошонку, но при этом уровни маркеров варьируют от чуть выше нормальных до высоких.
Стадия подразделяется на IIA, IIB и IIC.
На стадии IIA опухоль располагается в пределах яичка, может распространяться на семенной канатик, мошонку; имеются метастазы в одном или нескольких лимфатических узлах до 2см в наибольшем измерении. Концентрация маркеров в сыворотке крови в пределах нормы или чуть выше нормы.
На стадии IIB опухоль располагается в пределах яичка, может распространяться на семенной канатик, мошонку; имеются метастазы в одном или нескольких лимфатических узлах до 5см в наибольшем измерении. Концентрация маркеров в сыворотке крови в пределах нормы или чуть выше нормы.
На стадии IIC опухоль располагается в пределах яичка, может распространяться на семенной канатик, мошонку; имеются метастазы в лимфатических узлах более 5см в наибольшем измерении. Концентрация маркеров в сыворотке крови в пределах нормы или чуть выше нормы.
Стадия подразделяется на IIIA, IIIB и IIIC.
На стадии IIIA опухоль располагается в пределах яичка, может распространяться на семенной канатик, мошонку; имеются метастазы в одном или нескольких лимфатических узлах от 2см до более 5 см; опухоль распространяется в отдаленные лимфатические узлы и легкие. Концентрация маркеров в сыворотке крови в пределах нормы или чуть выше нормы.
На стадии IIIB опухоль располагается в пределах яичка, может распространяться на семенной канатик, мошонку; имеются метастазы в одном или нескольких лимфатических узлах от 2см до более 5 см; опухоль распространяется в отдаленные лимфатические узлы и легкие. Концентрация маркеров в сыворотке крови умеренно выше нормы.
На стадии IIIC опухоль располагается в пределах яичка, может распространяться на семенной канатик, мошонку; имеются метастазы в одном или нескольких лимфатических узлах от 2см до более 5 см; или имеются метастазы в одном или нескольких лимфатических узлах от 2см до более 5 см и опухоль распространяется в отдаленные лимфатические узлы и легкие, при этом концентрация маркеров в сыворотке крови значительно выше нормы; или имеются метастазы в одном или нескольких лимфатических узлах от 2см до более 5 см, опухоль не распространяется в отдаленные лимфатические узлы и легкие, но поражает другие органы (печень, кости), при этом уровни маркеров могут варьировать от нормального до высокого.
От чего зависит прогноз заболевания?
Наиболее важными прогностическими факторами являются:
• гистологический вариант опухоли (какими клетками представлена опухоль)
• cтадия заболевания (TNM)
• концентрация маркеров (АФП, ХГ, ЛДГ)
• локализация метастазов (органы, кроме яичка, пораженные опухолью)
Какие методы лечения рака яичка может предложить доктор?
В качестве консервативного лечения применяют химиотерапию, включающую препараты: цисплатин, этопозид, блеомицин, карбоплатин, ифосфамид, паклитаксел, гемцитабин, оксалиплатин. Выбор препаратов, их комбинация и число курсов лечащий доктор определяет согласно прогнозу заболевания.
Хирургическое лечения при герминогенных опухолях в зависимости от клинической ситуации может включать орхофуникулэктомию, забрюшинную лимфаденэктомию, удаление опухоли средостения, резекцию легких, печени.
Лучевая терапия рекомендуется к применению в лечении герминогенных опухолей редко.
Орхфуникулэктомия – что это такое и для чего необходима?
Орхфуникулэктомия (ОФЭ) – операция по удалению яичка вместе с семенным канатиком. ОФЭ выполняют через разрез по ходу пахового канала с продолжением на пахово-мошоночную область, выделяют и пересекают семенной канатик, яичко удаляют.
Орхфуникулэктомия является первым этапом лечения больных ГО яичка, позволяющим определить гистологическое строение, оценить степень распространения опухоли. Однако у больных в общем тяжелом состоянии при большой степени распространенности опухолевого процесса орхфуникулэктомия может быть отложена и выполнена после проведения химиотерапии!
Что необходимо сделать, чтобы сохранить возможность отцовства в будущем?
Перед началом лечения нужно пройти процедуру криоконсервации репродуктивного материала (спермы).
Какую роль играет химиотерапия в лечении рака яичка?
Особенностью герминогенной опухоли яичка среди прочих злокачественных новообразований является высокая чувствительность к химиотерапии, что объясняет высокую частоту излечения даже при распространённой стадии болезни. Важной составляющей эффективной химиотерапии служат: поддержание оптимальной дозовой интенсивности, соблюдение интервала между курсами, который не должен превышать 21 день (от первого дня начала предыдущего курса).
В каких случаях после проведения химиотерапии предпочтительнее провести операцию по удалению забрюшинных лимфатических узлов?
Когда по данным КТ обнаруживается остаточное образование в забрюшинном пространстве размером более 1 см. Оно может быть представлено остаточной жизнеспособной опухолью, доброкачественной опухолью или рубцовой тканью.
Когда лечение будет завершено, нужно ли наблюдаться?
Наблюдение является обязательным и служит залогом успеха проведенного лечения. Сроки наблюдения определяет лечащий доктор в зависимости от стадии заболевания, метода и эффекта проведенного лечения.
Процесс наблюдения включает в себя: осмотр, определение уровня опухолевых маркеров (АФП, β-ХГ, ЛДГ) в сыворотке крови; рентгенологическое исследование органов грудной клетки, КТ или МРТ органов брюшной полости, малого таза.
Филиалы и отделения, в которых лечат рак яичка
ФГБУ «НМИЦ радиологии» Минздрава России обладает всеми необходимыми технологиями лучевого, химиотерапевтического и хирургического лечения, включая расширенные и комбинированные операции. Все это позволяет выполнить необходимые этапы лечения в рамках одного Центра, что исключительно удобно для пациентов.
1.Урологическое отделение МНИОИ имени П.А. Герцена – филиала ФГБУ «НМИЦ радиологии» Минздрава России
Заведующий отделением — к.м.н. ВОРОБЬЁВ Николай Владимирович
тел.: +7(495) 150-11-22
2.Онкоурологический отдел НИИ урологии и интервенционной радиологии им. Н.А. Лопаткина – филиала ФГБУ «НМИЦ радиологии» Минздрава России
Заведующий отделением — к.м.н. РОЩИН Дмитрий Александрович
Всего 20-30 лет назад ультразвуковое обследование органов мошонки было недоступно. С появлением современных аппаратов стало возможным оценить все анатомические структуры этого органа. УЗИ яичек у мужчин при самых различных патологиях в мошонке – стандарт в урологической диагностике. Необходимо отметить, что обследование абсолютно безболезненное и не требует какой–либо особой подготовки.
Вся подготовка к УЗИ яичек у мужчин – гигиенические процедуры. Другое дело, если планируется дополнительно исследовать предстательную железу через прямую кишку (ТРУЗИ). Перед трансректальной ультразвуковой диагностикой нужно сделать очистительную клизму.
Яичко — парный мужской железистый орган, овальной формы. Мужскую железу фиксирует семенной канатик. Яичко имеет придаток: головка, тело, хвост. Анатомически левая железа располагается несколько ниже правой. Органы мошонки имеют очень богатое кровоснабжение.
Какие существуют показания для проведения УЗИ мошонки
Показаний к выполнению ультразвуковой диагностики органов мошонки множество:
• Подозрение на неопластический процесс.
• Воспаление.
• Отсутствие яичка (яичек).
• Увеличение регионарных лимфатических узлов.
• Бесплодие.
• Пальпируемое новообразование в мошонке или яичке.
• С целью динамического наблюдения.
• Контроль при выполнении биопсии.
• Увеличение в размерах яичка, изменение его контуров.
• Уменьшение яичка в размерах (гипотрофия, атрофия).
• Болезненные проявления в области мошонки.
• Подозрение на перекрут семенного канатика.
• Травматическое повреждение мошонки.
Показания к выполнению УЗИ яичек (мошонки) у детей:
— Задержка психо–эмоционального развития
— Ожирение
— Недостаток массы тела
— Отставание в росте, или, наоборот, слишком высокий рост
Яички у ребенка приобретают эхоплотность, как у взрослого мужчины, в период пубертата (с началом полового созревания).
Обратим внимание, что этот процесс у всех мальчиков начинается в разное время, что объясняется генетическими факторами, экологией, питанием, сопутствующей патологий.
Как выполняется процедура
Процедура выполняется при принятии пациентом горизонтального положения. С собой можно принести салфетку или полотенце, чтобы вытереть гель, который наносится на кожу мошонки для облегчения скольжения датчика. Гель имеет нейтральный состав, так что аллергических реакций после его применения практически не встречается.
Датчик устанавливается перпендикулярно к органам мошонки, а исследование выполняется в нескольких проекциях. Обследование редко длиться больше 10-12 минут, при подозрении на опухоль возможно дополнительное исследование органов брюшной полости и регионарных лимфоузлов.
Боль при УЗИ возможна только в том случае, если у мужчины острый орхоэпидидимит. Иногда обследование, в этом случае, специально откладывают на несколько дней, чтобы снять острое воспаление.
Что оценивают при УЗИ мошонки
• Размеры яичек (норма, больше, меньше).
• Размеры головок придатков (в норме) и самих придатков (при патологическом процессе).
• Оценка контура (ровный, четкий, либо наоборот).
• Эхогенность паренхимы тестикул и их придатков (норма, выше, ниже).
• Свободная жидкость, ее количество.
• Характеристика новообразований, размеры, плотность.
• Сосудистый рисунок, оценка симметричности.
Если есть необходимость оценки состояния сосудов, используют допплер.
Состояния, когда это нужно сделать:
Размеры яичек у мужчин в норме по УЗИ:
• Длина 4-5 см
• Ширина 3-3,5 см,
• Толщина 2-2,5 см.
Контуры яичка в норме четкие, ровные. Паренхима однородная. Допускается присутствие серозной жидкости в небольшом количестве. В норме визуализируется только головка придатка яичка. Эхогенность у взрослого мужчины средняя, при УЗИ яичек у мальчиков понижена, так как половые железы в детском возрасте недоразвиты.
Расшифровка УЗИ яичек
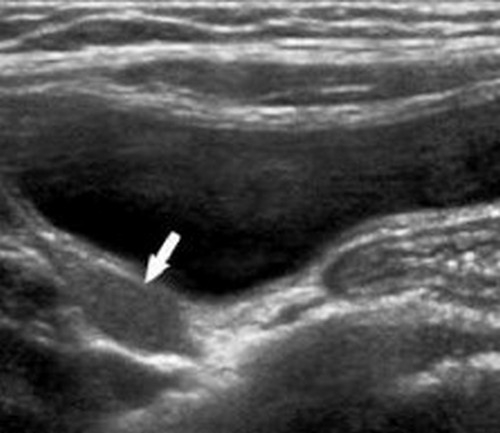
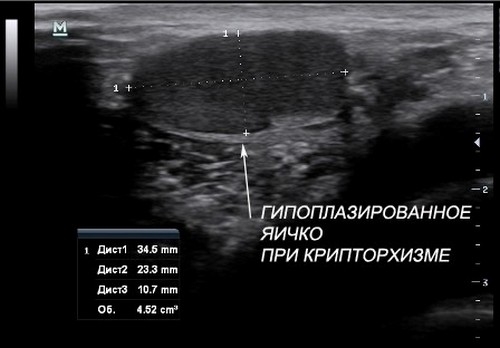
При данной патологии целью ультразвуковой диагностики является уточнение локализации «исчезнувшего» яичка.
Крипторхизм – аномалия расположения, при котором мужская половая железа имеется, но в силу каких-либо причин задержалось в брюшной полости. В 90% случаев, «потерявшееся» яичко находят в паховом канале.
Как правило, атипично расположенное яичко — с нечетким контуром, уменьшено в размерах, неоднородной структуры, придаток его не визуализируется.
Необходимость своевременного лечения варикозного расширения вен семенного канатика обусловлена вероятностью развития бесплодия у мужчины.
На УЗИ при варикоцеле четко визуализируются расширенные видоизмененные вены, диаметр которых больше 3 мм.
Как известно, существует 3 стадии варикозной болезни.
При первой визуализация вен происходит при повышении внутрибрюшного давления либо при диагностики в вертикальном положении, во второй — видоизмененные вены не исчезают и в горизонтальном положении пациента, в 3 стадии вены просматриваются ниже полюса уменьшенного в размерах яичка.
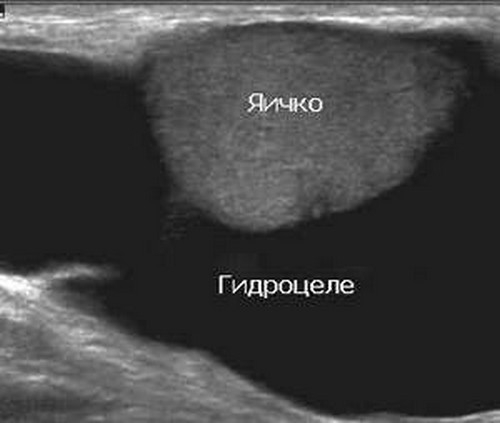
При данной патологии между двумя листками оболочки яичка происходит накопление жидкости. Водянка может быть приобретенная, чему способствует целый ряд факторов и врожденная, что обуславливается врожденными анатомическими дефектами.
Приобретенная водянка, как правило, появляется после воспалительных процессов, травм мошонки, оперативных вмешательств. При ультразвуковом осмотре диагностировать скопление жидкости между оболочками не представляет особых трудностей. Водянка на сонограмме выглядит, как анэхогенная зона вокруг яичка и его придатка.
У некоторых пациентов встречается многокамерная водянка или в виде восьмерки (если жидкость скапливается и в паховом канале).
Кистозные новообразования яичка и его придатка
Семенные кисты (сперматоцеле) могут быть врожденными и приобретенными. Врожденная киста чаще маленьких размеров, жидкость внутри прозрачная. Приобретенные семенные кисты возникают из-за воспаления или травматизации, благодаря которым произошла закупорка протока с появлением кисты. По данным УЗИ мошонки киста выглядит, как образование округлой формы, с ровным, четким контуром, анэхогенной структуры.
Орхит и орхоэпидидимит
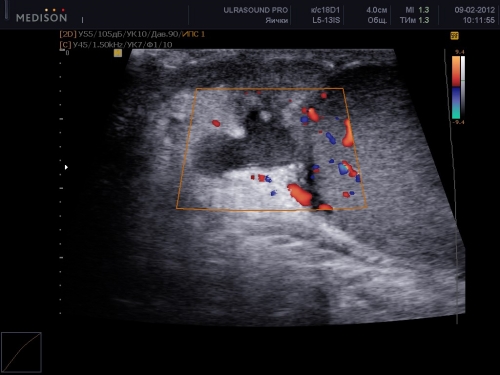
Как правило, воспаление придатка яичко крайне редко встречается изолированно. Чаще орхиты и орхоэпидидимиты развиваются при поражении тканей микробной флорой на фоне сниженного иммунитета.
На сонограмме придаток увеличен, сниженной эхогенности, с неоднородной структурой.
Острое воспаление тканей яичка (орхит)
Мужская половая железа резко увеличена в объеме, эхогенность снижена. Часто патологический процесс сопровождает реактивная водянка.
Размер яичка – любой, особого значения не имеет. Структура неоднородная, контур неровный. Визуализируется увеличенный придаток.
Необходимо проведение дифференциальной диагностики с опухолевыми процессами.
Онкологические процессы в яичке
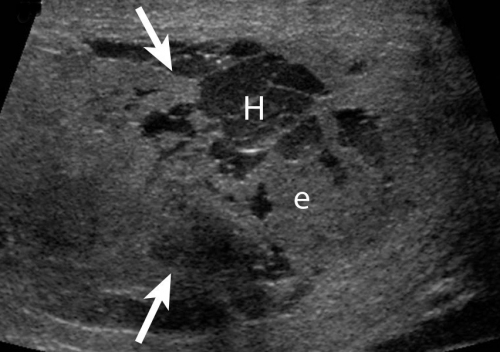
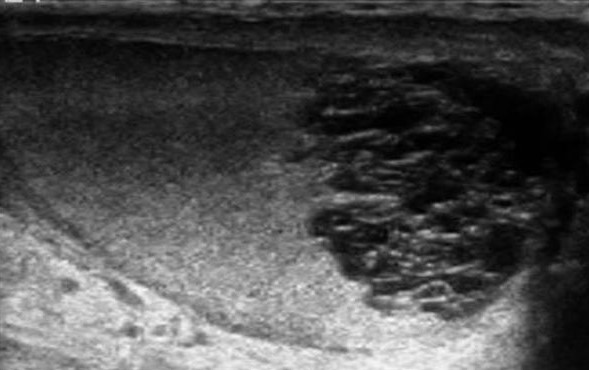
Семинома
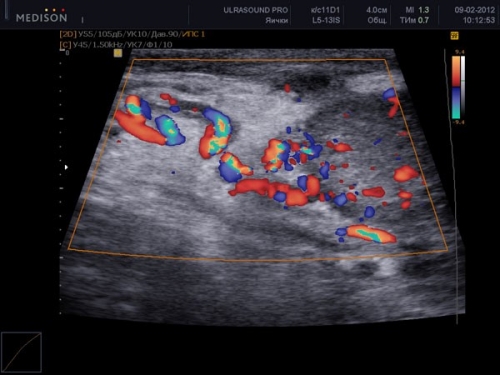
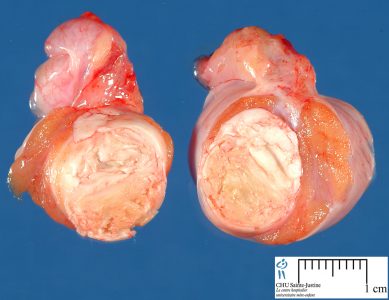
Рак яичка встречается относительно редко, и в 95% случаев это герминогенные опухоли (в 50-60% семинома). В зависимости от гистологического типа выглядит картина: гомогенная или негомогенная структура.
Патологические новообразования чаще диагностируют в правом яичке. Билатеральные опухоли (с обеих сторон) выявляются в 1-3% случаев.
Опухоль на УЗИ выглядит как образование неправильной формы, иногда состоит из нескольких новообразований, с неоднородной структурой. Размеры больного яичка больше нормы, присутствует реактивная водянка.
Если есть подозрение на рак яичка, то в обязательном порядке исследуют забрюшинное пространство и регионарные лимфатические узлы для исключения или подтверждения процессов метастазирования.
Обязательно выполнение биопсии образования.
Абсцесс
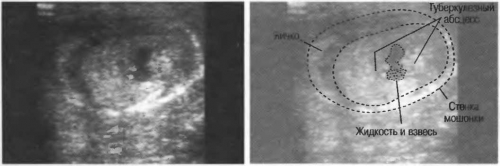
Абсцесс яичка выглядит как локализованное образование, с ровными контурами, имеет иную эхогенность, чем кисты и опухоли яичка.
УЗ диагностика позволяет оценить распространенность процесса и определиться с тактикой лечения: консервативное или хирургическое.
Туберкулез
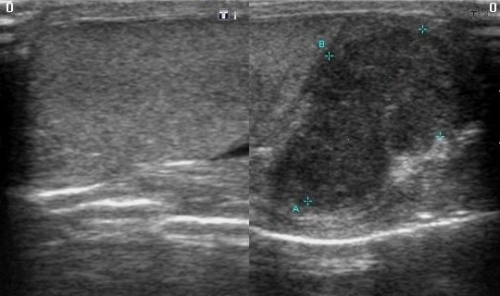
Туберкулез на УЗИ похож на воспаление придатков яичек с гипоэхогенными участками, но есть некоторые аспекты, на которые доктор ультразвуковой диагностики обращает внимание.
При туберкулезе яичка и придатков процесс двухсторонний, и имеются множественные кальцификаты.
Ультразвуковая диагностика органов мошонки у мужчин – популярный неинвазивный, но очень информативный метод исследования, который может дать представление не только о тканевой структуре, размерах органа, но и позволит оценить кровоток.
Противопоказаний к УЗИ не существует.
Учитывая то, что метод безболезненный и доступный, его можно рекомендовать любому пациенту любого возраста.
Важно. Подозрение на опухоль возникает во всех случаях очаговых изменений эхоструктуры паренхимы яичек.
Эктазия rete testis яичка на УЗИ
Расширение rete testis яичка — это доброкачественное состояние, которое может быть связано с частичной или полной обструкцией выносящих протоков, что приводит к их кистозной дилатации. Это состояние чаще всего встречается у мужчин старше 55 лет и часто является двусторонним. Характерным признаком эктазии rete testis яичка является структура, состоящая из множества небольших кистозных или трубчатых структур, которые заменяют средостение, кровоток не определяется, плотные массы и кальцификаты отсутствуют.
Нажимайте на картинку, чтобы увеличить.
| Фото. На УЗИ нормальное rete testis (А), эктазия rete testis (Б,В). | ||
 |
 |
 |
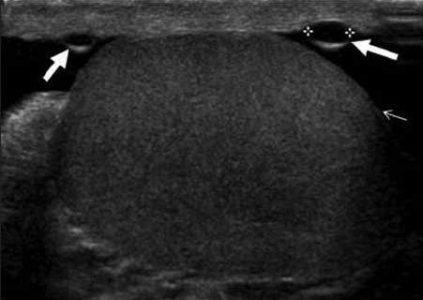
Простые кисты яичка на УЗИ
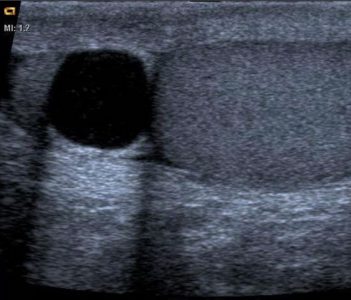
Простые кисты — это округлые анэхогенные образования с четким ровным контуром и усилением сигнала позади. Кисты белочной оболочки могут появиться после травмы, в них часто образуются кальцификаты.
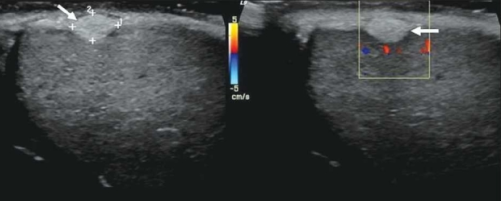
| Фото. На УЗИ простая киста придатка яичка (А), простая киста яичка (Б) и кисты белочной оболочки (В). | ||
 |
 |
 |
| Фото. А — На УЗИ киста белочной оболочки заполненная кальциевым молочком, которое состоит из взвеси мелких кристаллов карбонатный апатит, гидроксиапатит или карбонат кальция: однородное гиперэхогенное с четкими контурами образование размером 6×4 мм без акустической тени на верхнем полюсе яичка; кровоток в пределах поражения не определяется. Б — Кисты белочной оболочки могут мимикрировать под кисты яичка. | ||
 |
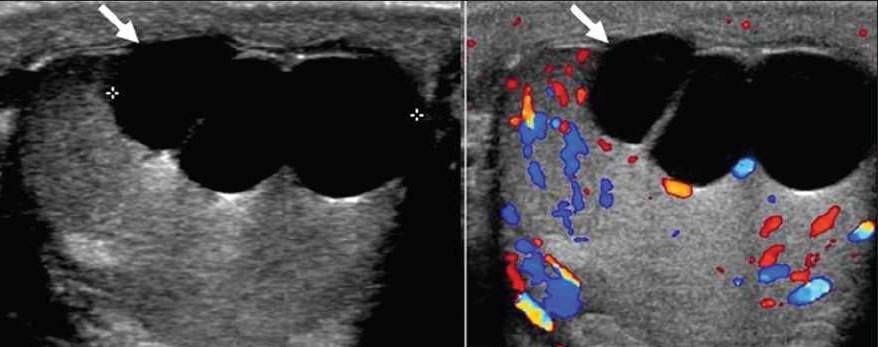 |
|
Эпидермоидные кисты яичка на УЗИ
Эпидермоидные кисты яичка доброкачественные и составляют до 2% всех удаленных опухолей яичка. Эпидермоидные кисты — это безболезненные массы в яичках чаще у молодых людей 20-40 лет. Должна присутствовать онкологическая настороженность, так как у молодых людей злокачественные опухоли зародышевых клеток встречается в 50 раз чаще, чем эпидермоидные кисты яичек.
Существует мнение, что эпидермоидные кисты — это монодермальная разновидность тератом с наличием только эктодермы. Эпидермоидная киста обычно заполнена кератином и десквамированным эпителием, а фиброзная стенка кисты, покрытая плоскоклеточными эпителиальными клетками.
Раньше эпидермоидные кисты всегда лечили тотальной резекцией яичка. В последние годы эпидермоидные кисты успешно лечат с использованием щадящих операций — энуклеация или клиновидная резекция. Интраоперационно проводят гистологический анализ, чтобы исключить злокачественное новообразование в опухоли и в соседних тканях.
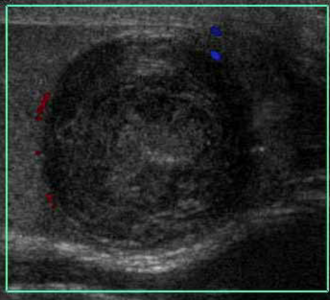
Эпидермоидная киста на УЗИ: однокамерная киста с гиперэхогенным ободком, размером 1-3 см; внутренняя эхоструктура неоднородна за счет чередование гипер- и гипоэхогенных концентрических полос («кольца лука»), представляющих слои уплотненного кератина и десквамированного эпителия. Очень редко можно наблюдать кальцификацию. В отличии от злокачественных образований, в эпидермоидных кистах кровоток не определяется.
На УЗИ в яичке округлая гипоэхогенная аваскулярная масса, яркий гиперэхогенный ободок, акустическое затенение позади, эхоструктура неоднородная за счет колец по типу кожуры лука. Заключение: Эпидермоидная киста яичка.

| Фото. На УЗИ эпидермоидные кисты яичка (А, В). | ||
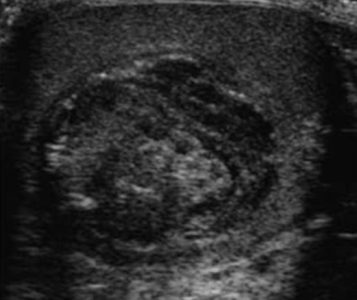 |
 |
 |
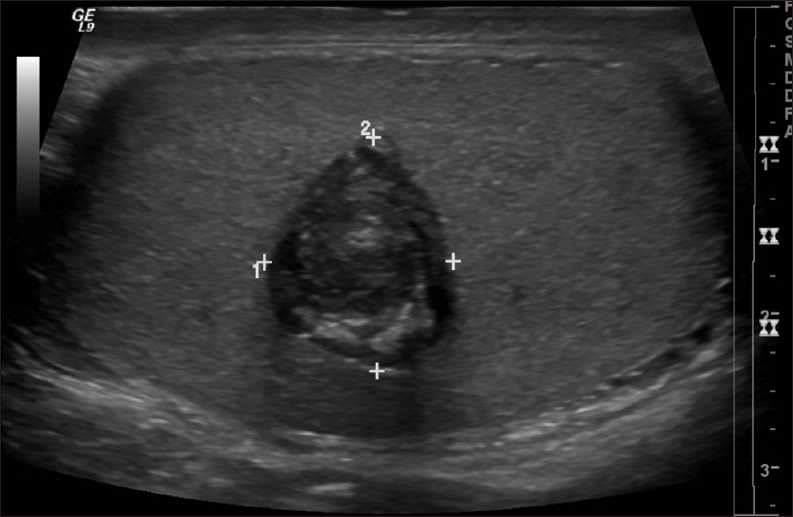
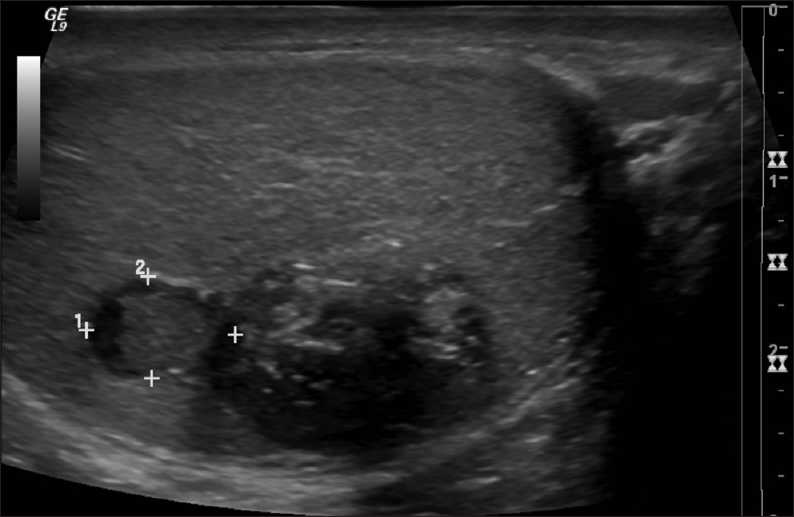
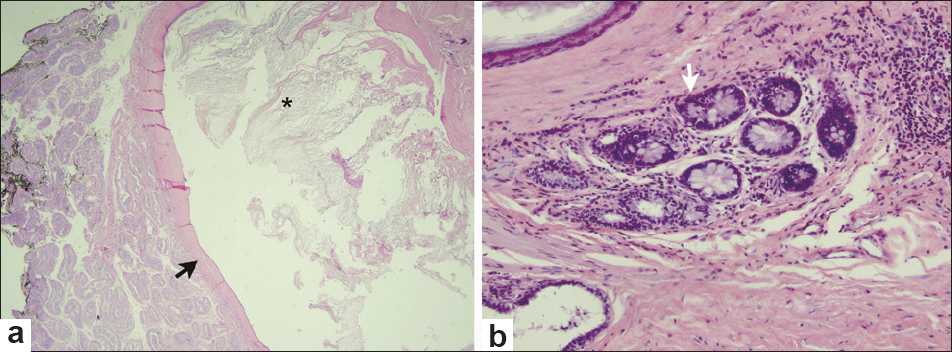
| Фото. Мальчик 17-ти лет с жалобами на ощутимое образование в левом яичке. Опухолевые маркеры, включая альфа-фетопротеин (AFP) и бета-хорионический гонадотропин человека (β-HCG) в норме. На УЗИ определяются неоднородные бессосудистые очаги в обоих яичках: справа очаг 1,5 см × 1,3 см × 1,2 см слоистой эхоструктуры (A); слева мультифокальный очаг 1,9 см х 1,7 см х 1,2 см (Б). Дифференциальный диагноз проводили между эпидермоидной кистой, эктопией ткани надпочечников и опухолью зародышевых клеток. После иссечения образования в левом яичке гистология показала заполненную кератином плоскоклеточную кисту (a); вне плоскоклеточной кисты обнаружен очаг с мерцательным и кишечным эпителием, а так же серомуцинозные железы (b), что указывает на зрелую тератому. Диагноз: билатеральные эпидермальные кисты яичка с тератоматозными элементами. Вероятно у данного пациента двусторонние массы представляли врожденные эпидермоидные кисты с нетипичными элементами. Присутствие тератоматозных элементов в отсутствии зародышевой неоплазии зародышевых клеток считается доброкачественным, было принято решение лечить консервативно и внимательно следить за пациентом. | ||
 |
 |
 |
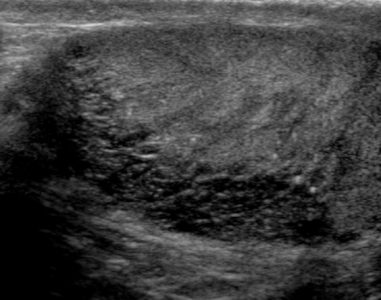
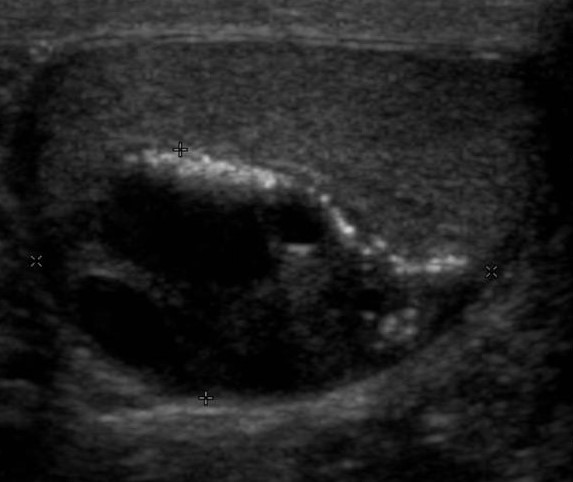
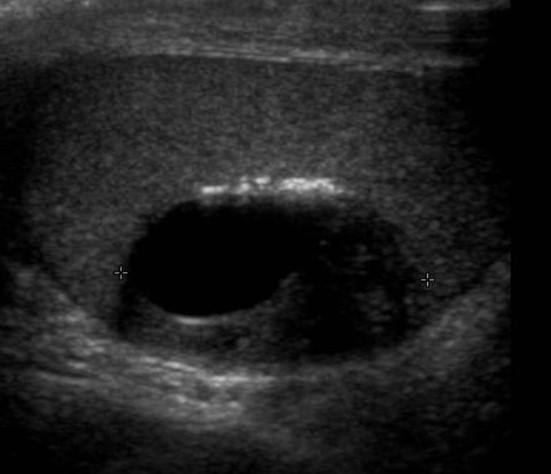
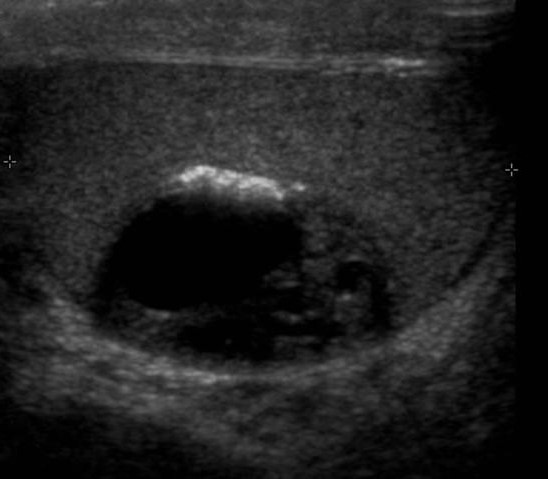
Тератома яичка на УЗИ
При тератоме яичко увеличивается в размерах, внутреннее его строение неоднородно за счет узлов повышенной эхогенности с нечеткими контурами. При распаде в узлах появляется кистозный или кистозно-солидный компонент.
| Фото. Мужчина 30-ти лет с массой в ощутимой правом яичке. На УЗИ определяется очаг неоднородная сложная структура с плотным и кистозным компонентами, а также участками кальцификации. На гистологии определяется очаг ограниченный фиброзом с кальцификацией; кистозные полости выстланы кубическим эпителием, присутствуют ресничные и бокаловидные клетки; один узелок 0,5 мм из атипичных эпителиальных клеток. Диагноз: тератома яичка с 90% зрелых и менее 5% незрелых клеток. | ||
 |
 |
 |
Фиброма и липома яичка на УЗИ
Фибромы яичка — это доброкачественные, безболезненные опухоли, которые чаще всего возникают из влагалищной оболочки, но в редких случаях они могут возникать из белочной оболочки семенного канатика или даже паренхимы яичек. Фибромы на УЗИ обычно представляют собой четко определенные гиперэхогенные массы, которые исходят оболочки яичка, диаметром от 1 до 3 см. Изредка встречаются гипоэхогенные фибромы с нечетким контуром. Акустическое затенение позади указывает на ведущий волокнистый компонент.
Гранулема спермы на УЗИ
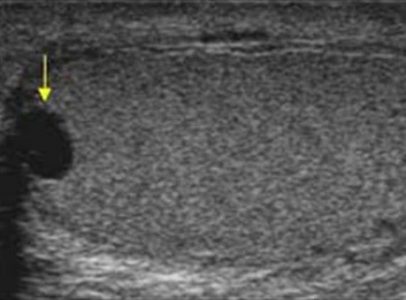
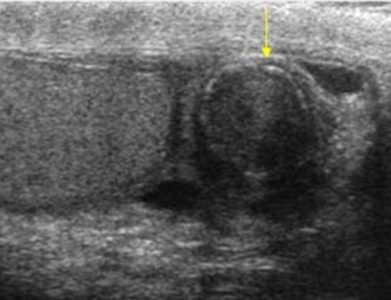
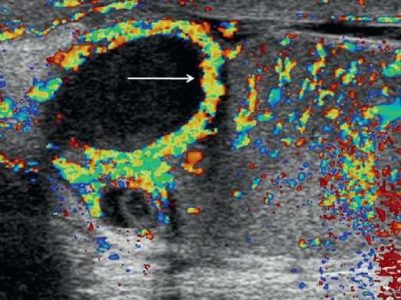
Гранулемы спермы — это результат хронического воспалительного процесса вокруг спермы излившейся из поврежденных канальцев в окружающие ткани. Гранулемы спермы обычно находят в придатке яичка или вдоль линии семявыносящего протока у пациентов после травмы, инфекции или хирургического вмешательства. На УЗИ гранулемы спермы представлены плотным гипоэхогенными образованиями с четким контуром размером до 1 см, часто кровоток по периферии резко усилен, как следствие воспаления.
| Фото. На УЗИ гранулемы спермы. | ||
 |
 |
|
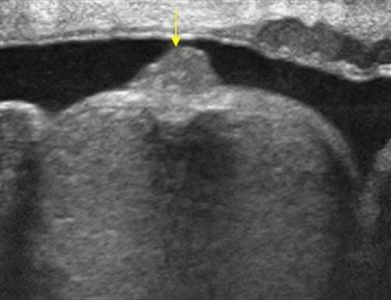
Опухоль придатка яичка на УЗИ
Опухоль придатка яичка чаще располагается в хвосте, редко в теле. На УЗИ образование до нескольких см в диаметре, правильная форма и гладкая поверхность характерна для доброкачественных, а бугристая — для злокачественных опухолей.
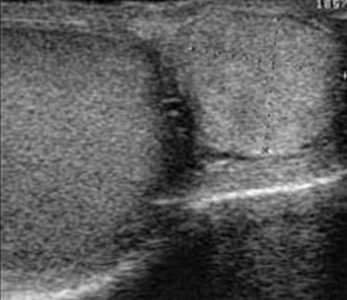
Аденоматоид или доброкачественная мезотелиома у мужчин чаще всего возникает из-за хвоста придатка, но может исходить из влагалищной оболочки яичка и семенного канатика. Внутрияичковые аденоматоиды исходят из внутренних отростков белочной оболочки. Опухоли медленно растущие, чаще бессимптомные. Редко появляется боль и воспаление яичек.
Рисунок. Пациент с жалобами на боли в мошонке слева. На УЗИ в мошонке возле левого яичка изоэхогенное неоднородное образование, округлой формы с ровным контуром, размер 40 мм, гиповаскулярное. Заключение по результатам биопсии: Аденоматоид придатка яичка.
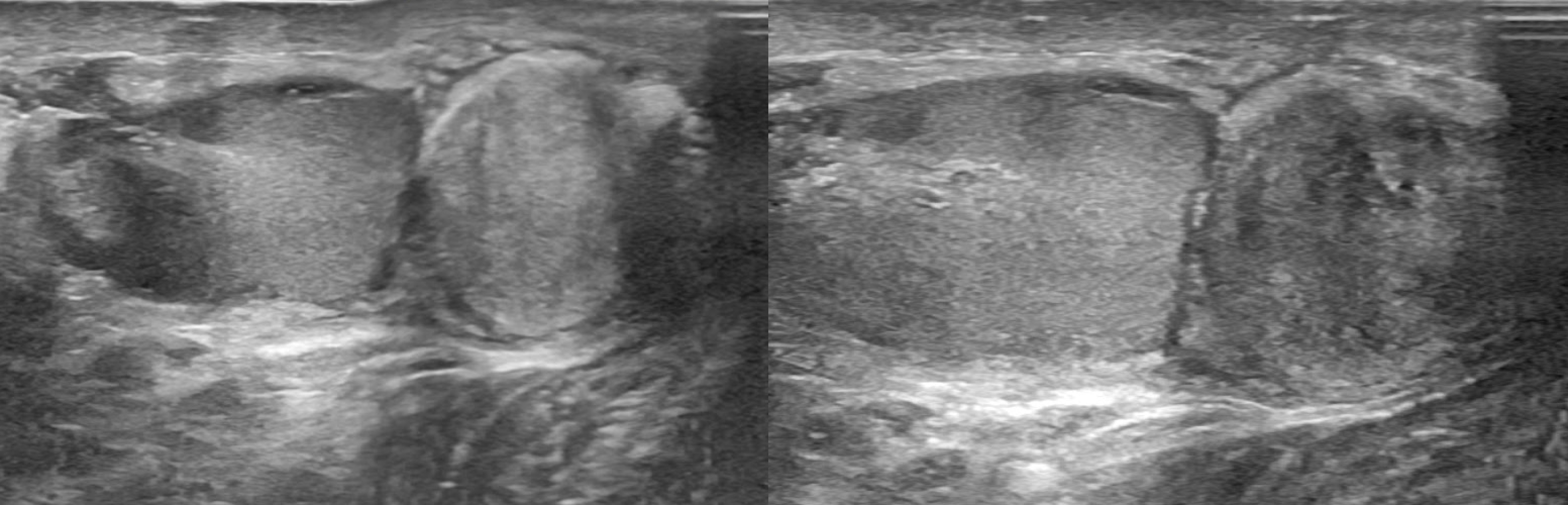
| Фото. А — На УЗИ придаток яичка увеличен, почти изоэхогенный. Диагноз: аденоматоид придатка яичка. Б, В — На УЗИ из оболочки яичка произрастает гетерогенное образование, сдавливая паренхиму яичка. Диагноз: аденоматоид белочной оболочки. | ||
 |
 |
 |
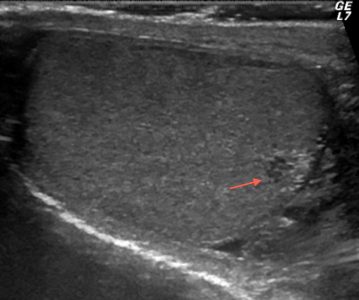
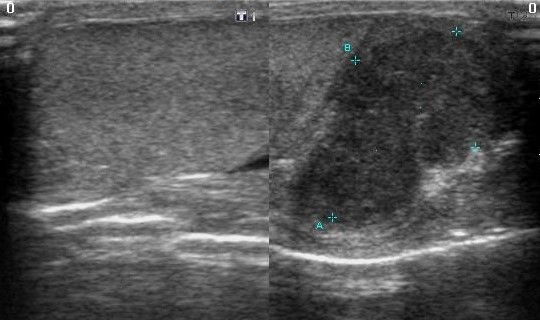
Туберкулез яичка на УЗИ
Туберкулез яичка на УЗИ не имеет специфических характеристик и зачастую выглядит как эпидидимит или орхоэпидидимит. НО наличие двустороннего поражения придатков неоднородными гипоэхогенными очагами с кальцификацией и без может оказаться туберкулезом. Иногда вовлекаются яички.
| Фото. Мужчина 48-ми лет с жалобами на болезненное образование в левом яичке. На УЗИ кожа мошонки кажется утолщеной; гидроцеле; в хвосте придатка с переходом на нижний полюс яичка определяется неоднородный гипоэхогенный очаг округлой формы, размером 3х2 см; кровоток внутри и по периферии очага усилен, низкий уровень сопротивления сосудов в очаге. Диагноз: туберкулезный орхоэпидидимит слева. | ||
 |
 |
|
| Фото. В задне-боковых отделах правого яичка прощупывается плотное образование. На УЗИ определяется гипоэхогенный неоднородный очаг овальной формы, размером 3х4 см, с усиленным кровотоком. Обратите внимание, что очаг четко отграничен и расположен на месте придатка яичка. Диагноз: туберкулезный эпидидимит справа. | ||
 |
 |
|
Саркоидоз яичек на УЗИ
Саркоидоз — это системное гранулематозное заболевание неизвестной этиологии, которое может поражать разные системы органов. У чернокожих саркоидоз встречается в 20 раз чаще, чем у белых. Соотношение между женщинами и мужчинами составляет 10:1. Клинические симптомы обычно включают лихорадку, анорексию и артралгии, а в 15% случаев имеет место гиперкальциемия. Легочный саркоидоз приходится на 84% случаев, тогда как урогенитальное поражение встречается в 0,2% случаев (где обычно поражение почек).
Саркоидоз яичек встречается редко, особенно без признаков поражения легких. Трудно исключить малигнизацию даже при наличии легочного саркоидоза. В результате этого многие авторы высказались за удаление яичек при подозрении на саркоидоз яичек, особенно при одностороннем процессе. Саркоидоз яичек на УЗИ: одиночные или множественные гипо- или одиночные гиперэхогенные образования в яичке и придатке.
Важно. При обнаружении множественных двусторонних очагов в яичках дифференциальный диагноз включает: саркоидоз, эктопию надпочечников и метастазы (включая лимфому и лейкоз).
| Фото. А — У мужчины 27-ми лет при пальпации безболезненные бугристые массы в обеих яичках. На УЗИ яички нормальных размеров, множественные гипоэхогенные очаги небольших размеров. На гистологии определяются множественные неказеозные гранулемы с гигантскими многоядерными клетками и редкие лимфоцитарные инфильтраты. Диагноз по результатам биопсии: саркоидоз яичек. На регтгене грудной клетки легочный саркоидоз не определяется. Б, В — Мужчина 31-ти года с гиперкальциемией и двусторонней внутригрудной лимфоаденопатией. На УЗИ множественные гипоэхогенные очаги в яичках. Диагноз: саркоидоз с поражением легких и яичек. | ||
 |
 |
 |
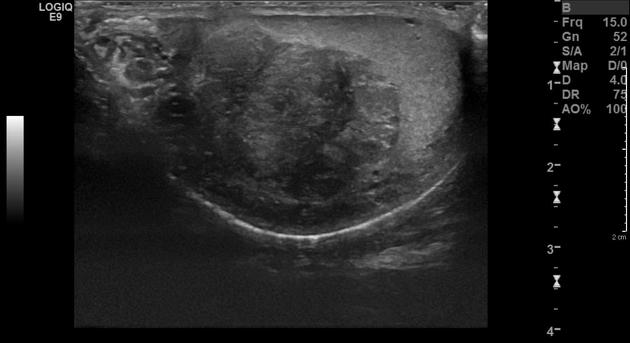
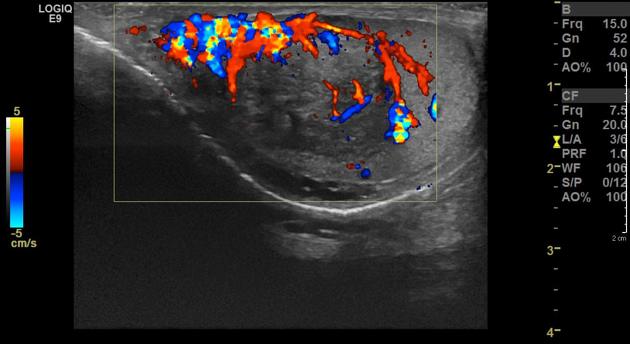
Эктопические дольки надпочечника (TART) на УЗИ
TART (testicular adrenal rest tumors) — это объемные образования яичек, состоящее из клеток морфологически и функционально сходных с тканями надпочечников. Предполагается, что TART формируется из клеток надпочечников мигрировавших в яички в эмбриональном периоде. Вероятно эктопическая ткань также может развиваться из мультипотентных клеток в строме яичка. Эктопические клетки чувствительны к АКТГ и ангиотензину-II и могут вырабатывать надпочечниковые стероиды. Под действием АКТГ и ангиотензина-II эктопические дольки могут разрастаться до приличных размеров. Описаны случаи TART у пациентов с болезнью Иценка-Кушинга и при различных формах недостаточности надпочечников. Но наиболее часто TART встречается у пациентов с врожденной гиперплазией надпочечников (ВГПН). При ВГПН снижена способность надпочечников вырабатывать кортизол, что приводит к повышению уровня АКТГ. TART — это распространенное осложнение ВГПН формирующееся уже у детей в допубертатном периоде.
Повреждение яичек при TART может быть связано как с обструкцией семявыносящих канальцев с последующей атрофией клеток Сертоли, так и с действием предшественников кортизола вырабатываемого клетками опухоли.
В 70% случаев поражение двустороннее. TART редко выявляют при клиническом осмотре из-за парацентрального расположения опухоли. Основным методом диагностики TART является УЗИ. На УЗИ TART обычно гипоэхогенные очаги, преимущественно расположеные парацентрвльно, с нечеткими контурами и активным внутриузловым кровотоком. TART может быть гипо- или аваскулярным. Оценить объем опухоли на УЗИ не представляется возможным из-за нечетких границ. С этой целью больше подходит МРТ.
| Фото. Мужчина 25-ти лет с врожденной гиперплпзией надпочечников (подробнее смотри здесь) обратился по поводу бесплодия. На УЗИ в обоих яичках множественные гипоэхогенные очаги с усиленным кровотоком. Диагноз: эктопи ткани надпочечников в яички (TART). | ||
 |
 |
 |
Кальцификаты в яичках на УЗИ
Обычно микрокальцификаты выявляют случайно у 5% мужчин в возрасте от 17 до 35 лет. Пять или более кальцифицированных очагов на срезе считается ненормальным. Некоторые авторы указывают, что в 18-75% случаев микролитиаз связан с опухолями яичка. Однако нет доказательств позволяющих рассматривать микролитиаз как предзлокачественное состояние. НО пациенты с диагнозом микролитиаз должны проходить ежегодный УЗИ-скрининг. Микролитиаз яичка на УЗИ: множественные диффузные гиперэхогенные очаги без заднего затенения размером 2-3 мм.


