Болезнь лайма симптомы и лечение
Содержание
- 1 Определение болезни. Причины заболевания
- 2 Симптомы болезни Лайма
- 3 Патогенез болезни Лайма
- 4 Классификация и стадии развития болезни Лайма
- 5 Осложнения болезни Лайма
- 6 Диагностика болезни Лайма
- 7 Лечение болезни Лайма
- 8 Прогноз. Профилактика
- 9 ОБЩЕЕ
- 10 ПРИЧИНЫ
- 11 КЛАССИФИКАЦИЯ
- 12 СИМПТОМЫ
- 12.1 Общеинфекционные симптомы I стадии болезни Лайма:
- 12.2 Неврологический синдром болезни Лайма:
- 12.3 Кардиальный синдром болезни Лайма:
- 12.4 Признаки поражения суставов:
- 12.5 Симптомы поражения кожи:
- 12.6 Симптомы поражения органов зрения:
- 12.7 Симптомы поражения выделительной и половой системы:
- 12.8 Симптомы поражения верхних дыхательных путей:
- 12.9 Симптомы поражения органов ЖКТ:
- 12.10 Характерные признаки хронической стадии болезни Лайма:
- 13 ДИАГНОСТИКА
- 14 ЛЕЧЕНИЕ
- 15 ОСЛОЖНЕНИЯ
- 16 ПРОФИЛАКТИКА
- 17 ПРОГНОЗ НА ВЫЗДОРОВЛЕНИЕ
- 18 Характеристика понятия
- 19 Механизм прогрессирования болезни
- 20 Симптоматика и стадии заболевания
- 21 Диагностика
- 22 Методы лечения
Что такое болезнь Лайма? Причины возникновения, диагностику и методы лечения разберем в статье доктора Александрова П.А., инфекциониста со стажем в 11 лет.

Определение болезни. Причины заболевания
Болезнь Лайма (иксодовый клещевой боррелиоз) — опасное инфекционное трансмиссивное заболевание острого или хронического течения, вызываемое бактериями рода Borrelia, которые поражают кожу, суставы, сердце и нервную систему. Клинически характеризуется полиморфизмом проявлений и без лечения приводит к стойкому нарушению жизнедеятельности и инвалидизации человека.
Этиология
род — Borrelia (тип Спирохет)
виды — более 10, из них наиболее этиологически значимые Borrelia burgdorferi (наиболее распространён), Borrelia azelii, Borrelia garinii.
Впервые данная группа заболеваний официально зарегистрирована в США в районе города Лайм (штат Коннектикут) — отсюда и название — в 1975 году исследователем Алленом Стиром. Переносчик был выявлен в 1977 году, а в 1982 году биологом Вилли Бургдорфером выделен возбудитель.
Грамм-отрицательны. Культивируются в видоизменённой среде Kelly (селективная среда BSK-KS). Любит жидкие многокомпонентные среды. Жгутиконосцы. Небольшого диаметра, что позволяет им обходить большинство бытовых бактериальных фильтров. Borrelia burgdorferi состоит из плазмоцилиндра, покрытого клеточной мембраной, имеющей в составе термостабильный ЛПС. Температурный оптимум — 33-37°С. Сходствует со штопорообразной извитой спиралью. Вид завитков неравномерный, вращательные движения медленные.
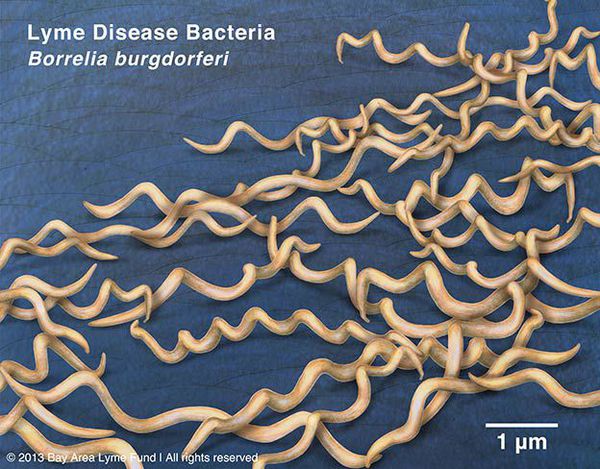
Группы антигенов: поверхностные Osp A, Osp B, Osp С (обуславливают различия штаммов). Этиологические агенты генетически гетерогенны (то есть комплекс Borrelia burgdorferi sensu lato — вызывает группу этиологически самостоятельных иксодовых боррелиозов).
Хорошо красятся анилиновыми красителями. Неплохо выдерживают низкие температуры. Фенол, формалин, спирт и другие обеззараживающие вещества, а также ультрафиолетовое излучение вызывают быструю гибель. Является внутриклеточным паразитом. [2] [3] [5]
Эпидемиология
Природно-очаговое заболевание. Источник инфекции — различные животные (олени, грызуны, волки, домашние и дикие собаки, еноты, овцы, птицы, крупный и мелкий рогатый скот и другие). Переносчики — иксодовые клещи (таёжный и лесной): Ixodes demine (США), Ixodes ricinus и Ixodes persulcatus (Россия и Европа).

Род Ixodes — это темно-коричневый клещ с твёрдым, чуть больше булавочной головки телом, похож на корочку на ссадине или кусочек грязи. В тканях животных возбудитель присутствует в очень небольшом количестве (сложно обнаружить). Исходя из географии заболевания боррелии расселяются с мигрирующими птицами, прикрепившись к ним. Возможен симбиоз нескольких видов боррелий в одном клеще. Возбудитель передаётся среди клещей трансовариальным способом, то есть от самки к потомству. Живут дклещи о 2 лет, часто находятся на кустарниках не выше одного метра от земли. Перезимовать способны только самки, самцы погибают после спаривания. В эндемичных районах заражённость клещей достигает 70%, в остальных регионах — от 10%. Высокая частота инфицированности клеща не является постулатом высокой заболеваемости людей после укуса, так как лишь у немногих клещей боррелии находятся в слюнных железах. Сосание крови осуществляется длительное время и боррелии поступают в ткани не сразу, поэтому ранее удаление клеща существенно снижает риск передачи.
- трансмиссивный (инокуляция — при укусе; очень редка контаминация — при втирании остатков клеща в рану);
- вертикальный (трансплацентарно — от матери к плоду);
- алиментарный путь (через молоко больного животного).
От человека к человеку напрямую инфекция не передаётся (исключая вертикальный механизм).
Сезонность весенне-летняя и осенняя (то есть во время тепла, когда клещи активны).
География распространения достаточно широкая: США, Прибалтика, лесная Европа, Северо-Запад и Центр России, Предуралье, Урал, Западная Сибирь, Дальний Восток.
Иммунитет нестерильный. Повторные заболевания возможны через 5-7 лет. [1] [4]
Симптомы болезни Лайма
Инкубационный период в различных источниках колеблется от 1 до 50 дней (в практической деятельности следует придерживаться срока 1-30 дней).
Синдромы заболевания:
- общей инфекционной интоксикации;
- эритемы (покраснение кожи);
- артрита;
- регионарной лимфаденопатии (увеличение лимфоузлов);
- поражения нервной системы;
- поражения сердечно-сосудистой системы;
- гепатолиенальный (увеличение печени и селезёнки).
Периоды развития заболевания имеют достаточно условный характер, в основном ограничены лишь временными рамками:
- ранний (локализованная и диссеминированная стадии);
- поздний;
- резидуальный.
Локализованная стадия раннего периода
Начинается остро или подостро с невысокой лихорадки (субфебрильная температура тела — 37,1-38°C), головной боли, слабости, дискомфорта в мышцах и суставах. Редко бывает тошнота и рвота. Катар (воспаление) верхних дыхательных путей возникает очень редко, иногда бывает регионарная лимфаденопатия, гепатолиенальный синдром.
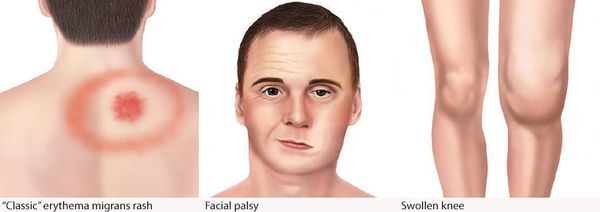
Самым ярким признаком данной фазы болезни (однако не всегда!) является выход на поверхности кожи мигрирующей кольцевидной эритемы (патогномоничный признак заболевания). Вначале в месте локализации укуса клеща возникает первичный аффект (покраснение 2-4 мм красноватого цвета), затем появляется пятно или папула интенсивного розово-красного цвета, в продолжении нескольких суток распространяющаяся во все стороны на много сантиметров в диаметре. Края пятна становятся чётко очерченными, ярко-красными, чуть возвышающимися над уровнем неизменённой кожи. Чаще в центре пятно медленно бледнеет, становится цианотичным (синеет), и образование приобретает характерный вид кольцевидной эритемы овальной или округлой формы.

В месте локализации эритемы не исключается зуд, слабая болезненность. При отсутствии антибиотикотерапии эритема визуализируется в течение нескольких дней, при их отсутствии может держаться до двух месяцев и более. В исходе — слабая непродолжительная пигментация, шелушение. У части больных появляется несколько эритем меньшего диаметра (обычно в более поздний период).
Диссеминированная стадия раннего периода
раннего периода формируется на 4-6 неделе болезни (при отсутствии профилактической и лечебной терапии предшествующего периода). В этот период происходит угасание предшествующей симптоматики (синдрома общей инфекционной интоксикации, лихорадки и эритемы). Выявляются неврологические нарушения:
- мягкотекущий энцефалит,
- мононевропатии,
- серозные менингиты,
- энцефаломиелит с радикулоневритическими реакциями,
- лимфоцитарный менингорадикулоневрит, характеризующийся болями в месте укуса, сильными корешковыми болями с нарушением чувствительности и двигательной функции шейного и грудного отделов спинного мозга — так называемый синдром Бэннуорта, включающий триаду: корешковые боли, периферический парез (чаще лицевого и отводящего нервов) и лимфоцитарную клеточную реакцию с содержанием клеток от 10 до 1200 в мм3) при выполнении люмбальной пункции.
Возможно поражение сердечно-сосудистой системы — кардиалгии, сердцебиения, повышение артериального давления, миокардиты, AV-блокады (нарушения передачи нервного импульса в проводящей системе сердца).
Иногда бывают поражения кожи (уртикарные и другие высыпания). Может наблюдаться боррелиозная лимфоцитома (доброкачественный лимфаденоз кожи) — синюшно-красный кожный инфильтрат с лимфоретикулярной пролиферацией, преимущественно располагающийся на мочке уха или соске груди. Редко возникают поражения глаз в виде конъюнктивита, хориоидита, ирита.

Не исключаются лёгкие гепатиты, нарушение работы почек.
Поражения суставов в виде реактивного артрита (в основном крупные суставы) в виде болей и ограничения подвижности, без внешних изменений, длительностью от недели до трёх месяцев. При отсутствии лечения позже развиваются рецидивы.
Поздний период лаймборрелиоза
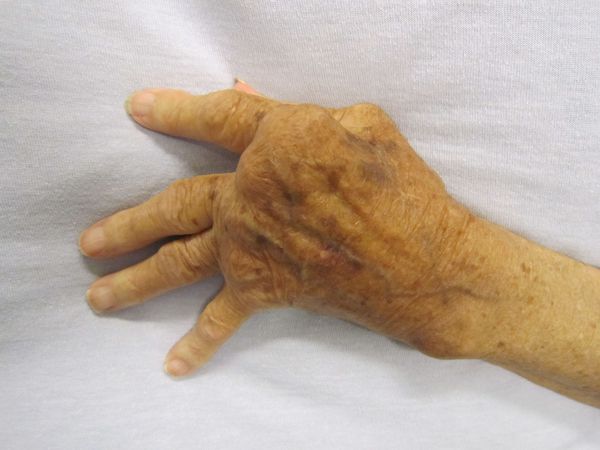
Начинается спустя 1-3 месяца после раннего и более. Напоминает астеноневротический синдром: слабость, повышенная утомляемость, снижение мнестических функций (памяти и интеллекта), краниалгия (головная боль), нарушения сна, повышенная нервная возбудимость или депрессия, боли в мышцах. Присуще поражение опорно-двигательного аппарата (вначале мигрирующие артралгии без явного воспаления), затем доброкачественные повторяющиеся артриты с воспалением и медленным переходом в хроническое прогрессирующее течение (с необратимым изменением структуры суставов — краевые и кортикальные узуры (эрозии), остеофиты, склероз). Могут быть дерматиты, склеродермия, парапарезы, невриты, расстройства памяти. Характерным поражением является атрофический акродерматит — постепенное появление цианотично-красных пятен на разгибательных поверхностях конечностей, узелки, инфильтраты, иногда кожа приобретает вид «папиросной бумаги».

Описана реинфекция — «свежая» ползучая эритема, врождённый боррелиоз Лайма.
Заражение женщины во время беременности (и до неё при отсутствии лечения) повышает риск гибели плода и выкидыша. Возможно внутриутробное поражение плода с развитием энцефалита и кардита, однако величина риска этого остаётся неясна.
Дифференциальный диагноз:
- в первую фазу — лихорадочные состояния с экзантемой, клещевой энцефалит, рожистое воспаление, эризипелоид, целлюлит;
- во вторую стадию — серозные менингиты другой этиологии, клещевой энцефалит, ревмокардит;
- в третью стадию — ревматизм и сходные заболевания, ревматоидный артрит, болезнь Рейтера. [3][6]
Патогенез болезни Лайма
Входные ворота — кожа в месте укуса клеща (развивается кольцевидная эритема — инфекция локализована в течение 5 дней). Далее происходит лимфо- и гематогенное распространение боррелий во внутренние органы, суставы, лимфатические образования, мозговые оболочки (диссеминация инфекции). В этот период происходит частичная гибель спирохет с высвобождением ими эндотоксина и запуском иммунопатологических реакций. Происходит активное раздражение иммунной системы и генерализованная гиперагрессия местного гуморального и клеточного звена иммунитета. На появление флагеллёзного жгутикового антигена начинается выработка антител классов М и G. На данном этапе при адекватности иммунной системы, своевременно начатом лечении имеются все шансы на полную элиминацию возбудителя и регресс всех иммунопатологических сдвигов.
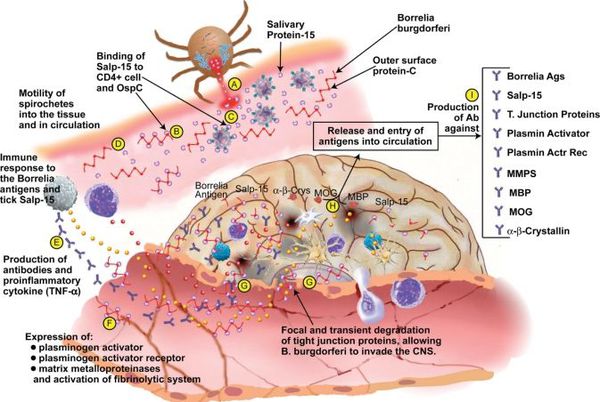
В случае прогрессирования болезни (отсутствия лечения) происходит дальнейшее размножение боррелий, расширение спектра антител к антигенам спирохет и их длительная выработка (хронизация инфекции). Появляются циркулирующие иммунные комплексы, усиление продукции T-хелперов, лимфоплазматические инфильтраты (уплотнения ткани) в органах.
Ведущую роль в патогенезе артритов несут липополисахариды, стимулирующие синтез ИЛ-1 клетками моноцитарно-макрофагального ряда, Т- и В-лимфоцитов, простагландинов и коллагеназы синовиальной тканью (то есть происходит активация воспаления в полости суставов). Циркулирующие иммунные комплексы накапливаются в органах, привлекают нейтрофилы, которые вырабатывают медиаторы воспаления, вызывая воспалительные и дистрофические изменения в тканях. Возбудитель может сохраняться в организме десятилетия, поддерживая иммунопатологический процесс. [2] [3] [6]
Классификация и стадии развития болезни Лайма
1. По форме:
- манифестная;
- латентная (симптомы отсутствуют, только лабораторные изменения);
2. По течению:
- острое (до трёх месяцев)
- подострое (от трёх до шести месяцев);
- хроническое (более шести месяцев) — непрерывное и рецидивирующее.
3. По периодам:
- ранний (острая и диссеминированная стадии);
- поздний;
- резидуальные явления.
4. По клиническим признакам (при остром и подостром течении):
- эритемная форма;
- безэритемная форма.
5. По преимущественному поражению какой-либо системы:
- нервной системы;
- опорно-двигательного аппарата;
- кожных покровов;
- сердечно-сосудистой системы;
- комбинированные.
6. По степени тяжести:
Осложнения болезни Лайма
Осложнения не характерны, но существуют резидуальные (остаточные) явления заболевания — стойкие, необратимые изменения органического характера (кожи, суставов, сердца, нервной системы при отсутствии явного воспалительного процесса и зачастую самого возбудителя). Они возникают не во время разгара болезни, а спустя длительное время (годы) и снижают работоспособность человека, вплоть до инвалидности. К ним относятся деформирующие артриты с органическими изменениями суставов, истончение кожи, нарушение мнестических функций, памяти, снижение работоспособности.
Диагностика болезни Лайма
- общеклинический анализ крови с лейкоцитарной формулой (нейтрофильный лейкоцитоз, повышение СОЭ);
- биохимический анализ крови (повышение островоспалительных белков, РФ, сиаловых кислот);
- серологические тесты (ИФА классов IgM и IgG, при сомнительных данных выполнение иммуноблоттинга. ПЦР крови, синовиальной жидкости, ликвора).
- МРТ ГМ (признаки атрофии коры головного мозга, дилатации желудочковой системы, воспалительные изменения, арахноидит).
В практической деятельности следует подходить к диагностике комплексно, учитывая совокупность данных, а не только результаты одного вида исследований. Например, в случаях, когда у пациентов при регулярных исследованиях неоднократно выявляются изолированные повышенные титры IgM (даже при подтверждении иммуноблоттингом) при отсутствии IgG, то это следует расценивать как ложноположительный результат. Причинами этого явления могут быть системные аутоиммунные заболевания, онкология, иные инфекционные заболевания, туберкулёз и другие, зачастую причины остаются невыясненными. [1] [4]
Лечение болезни Лайма
Может проводиться как в инфекционном отделении больницы (при тяжёлом процессе), так и в амбулаторных условиях.
Показана диета № 15 по Певзнеру (общий стол). Режим отделения.
Наиболее важным и эффективным является применение этиотропной терапии (устраняющей причину) в как можно более ранние сроки от момента укуса клеща. Является достаточно дискутабельным вопрос о применении антибактериальной терапии в ранние сроки (до пяти дней от момента укуса) у необследованных лиц (или до момента получения результатов обследования клеща). Однако с практической точки зрения, учитывая возможность полиэтиологического характера возможного заражения человека (клещевой боррелиоз, моноцитарный эрлихиоз, гранулоцитарный анаплазмоз и другое) и серьёзные прогнозы при развитии клещевого боррелиоза, данное превентивное (профилактическое) лечение вполне обосновано. Применяются препараты широкого спектра действия, например, тетрациклинового, цефалоспоринового и пенициллинового рядов.
При развитии поздних стадий боррелиоза эффективность антибиотикотерапии существенно снижается (однако показания сохраняются), так как основное значение приобретают процессы аутоиммунных поражений при малоинтенсивном инфекционном процессе. Курсы лечения длительные (до одного месяца и более), в совокупности с препаратами улучшения доставки антибиотиков в ткани, десенсибилизирующей, противовоспалительной, антиоксидантной терапией.
В случае развития гипериммунного аутопроцесса (патологически усиленного иммунитета) назначаются средства, снижающие реактивность иммунной системы.
После перенесённого заболевания устанавливается диспансерное наблюдение за человеком до двух лет с периодическими осмотрами и серологическим обследованием. [1] [5]
Прогноз. Профилактика
Неспецифическая профилактика — использование защитной плотной одежды при посещении лесопарковой зоны, отпугивающих клещей репеллентов, периодические осмотры кожных покровов (раз в два часа). Централизованная обработка лесных и парковых угодий акарицидными средствами. При обнаружении присосавшегося клеща незамедлительно обратиться в травматологическое отделение для удаления клеща и отправки его на обследование и параллельно обратиться к врачу-инфекционисту для наблюдения, обследования и получения рекомендаций по профилактической терапии.
Специфическая — профилактическое использование антибиотиков в ранние сроки после укуса клеща по назначению врача. [4] [5]
Болезнь Лайма – это опасная инфекционная болезнь острого или хронического течения, которая поражает кожу, суставы, ЦНС, сердечно-сосудистую систему. Симптомы и методы лечения болезни Лайма рассмотрены в статье ниже.
ОБЩЕЕ
Первые случаи системного боррелиоза были отмечены в 1975 г. в американском городе Лайм (штат Коннектикут). От нескольких людей поступили жалобы на артрит, который сочетался с кольцевой эритемой. Основной переносчик инфекции был определен спустя 2 года, им оказался иксоидный клещ.
В 1981 году были выделены возбудители заболевания – неизвестные ранее спирохетоподобные бактерии из рода Боррелия. Также их обнаружили в крови и спинномозговой жидкости пострадавших, что помогло детально изучить происхождение и эпидемиологию болезни Лайма.

10 фактов о боррелиозе:
- Название было дано в честь города, в котором произошли первые случаи заражения. Позже оказалось, что кроме стран Северной Америки, болезнь Лайма распространена во многих странах Азии и Европы.
- В России боррелиоз встречается довольно часто, здесь его удалось выявить уже в 1985 году.
- Природными носителями возбудителя являются американские белохвостые олени, собаки, белоногие хомячки, овцы, крупный рогатый скот и птицы, но выявить его в тканях животных оказалось сложно.
- Судя по географической распространенности инфекции, зараженных клещей переносят на себе птицы во время сезонной миграции.
- Спирохеты-возбудители находятся в основном в органах пищеварения, иногда в слюнных железах клеща, и передаются потомству.
- Иксоидные клещи предпочитают жить в смешанных лесах умеренных климатических зон. Продолжительность их жизни составляет около двух лет. Во взрослом состоянии клещи массово обнаруживаются на высоте не более одного метра от поверхности земли. Здесь им довольно легко перебираться на шерсть млекопитающих, которые проходят мимо.
- В тело человека возбудитель попадает трансмисионно вместе со слюной переносчика в момент присасывания. Фиксировались редкие случаи инфицирования после приема некипяченого молока коз или при растирании выделений членистоногого на поверхности поврежденных кожных покровов.
- Заразиться болезнью Лайма могут разные люди, независимо от возраста и половой принадлежности. Чаще всего заражаются дети до 15–16 лет и взрослые в возрасте 20–44 лет.
- Существуют данные о возможной трансплацентарной передаче возбудителя от матери плоду.
- Боррелии не передаются между людьми и от животного человеку.
Боррелиозу свойственна четкая сезонность, вспышки заражений фиксируются в весенний и летний период с мая по сентябрь и соответствуют времени активности иксоидных клещей.
Территория распространения болезни Лайма и клещевого энцефалита имеет общие границы, поэтому при одновременном инфицировании двумя видами возбудителей болезни Лайма протекает со смешанной симптоматикой.
После перенесенного инфекционного заболевания стойкий иммунитет не вырабатывается, уже спустя 5–7 лет возможно повторное заражение.
ПРИЧИНЫ
До недавнего времени возбудителем боррелиоза принято было считать один вид спирохет — Borrelia burgdoiferi, но более детальное микробиологическое исследование дало информацию об этиологической разнородности болезни Лайма. Сейчас выделяют десять видов возбудителя, для удобства объединенных в комплекс Borrelia burgdorferi sensu lata. Из десяти представителей группы опасными для человека являются только три: В. garinii, В. burgdorferi sensu stricto, В. afzelii. Эти бактерии относятся к грам-отрицательным микроаэрофилам, в условиях лабораторного культивирования они довольно требовательны к питательной среде.

Бактерии комплекса распределены по материкам неравномерно, их способность вызывать определенную симптоматику отличается в зависимости от вида бактерии-возбудителя. Существуют исследования, подтверждающие зависимость между поражением центральной нервной системы и В. garinii. В. burgdorferi sensu stricto ассоциирована с артритом, а В. afzelii вызывает атрофический дерматит. По этой причине признаки, наблюдаемые в разных ареалах спирохет, будут отличаться благодаря генетической неоднородности комплекса.
Возбудитель клещевого боррелиоза вместе с выделениями клеща при укусе попадает под кожу. Вместе с кровью и лимфой инфекционный агент распространяется по телу: сначала во внутренние органы, лимфоузлы и суставы, а затем поражает мозговые оболочки. Гибель боррелий провоцирует высвобождение эндотоксинов, что служит сигналом для развития иммунопатологических реакций.
КЛАССИФИКАЦИЯ
Формы болезни Лайма:
- латентная – подтверждение диагноза по результатам лабораторного анализа без проявления симптомов заражения;
- манифестная – подтверждение диагноза по клиническим признакам и данным анализов.
Виды заболевания по характеру процесса и симптоматике:
- Хроническое – поражение сердца, нервной системы, суставов, продолжительность болезни более полугода.
- Подострое – длительность болезни 3–6 месяцев, симптоматика схожа с острой формой.
- Острое — наблюдается поражение кожных покровов, суставов, сердца и центральной нервной системы, продолжительность болезни не более трех месяцев, выделяют безэритемную и эритемную разновидности.

Стадии болезни Лайма:
- І стадия – локальная инфекция в безэритемной и эритемной форме;
- ІІ стадия – диссеминация (менингеальное, невротическое, кардиальное, лихорадочное и смешанное течение);
- ІІI стадия – персистенция (акродерматит, артрит).
СИМПТОМЫ
Латентный период продолжается около 1–2 недель. Затем наступает период локальной инфекции, во время которого развиваются кожные поражения и синдром интоксикации. На месте укуса формируется папула, она краснеет, зудит, в этой области появляется отечность и болезненность.
Папула периферически разрастается и увеличивается в диаметре, такое явление называют клещевой мигрирующей эритемой. Для нее характерно образование кольца диаметром около 20 см с четкой красной каймой и менее выраженной пигментацией в центре. Чаще всего в течение одного или двух месяцев мигрирующая эритема внезапно исчезает, на ее месте остается пигментация и следы шелушения. На фоне эритемы появляются общеинфекционные признаки.
Общеинфекционные симптомы I стадии болезни Лайма:
- озноб;
- слабость;
- лихорадка;
- боль в суставах;
- головная боль;
- увеличение регионарных лимфатических узлов;
- конъюнктивит;
- крапивница;
- фарингит, насморк.
Начальная стадия болезни Лайма может закончиться самоизлечением, в противном случае начинается переход к следующему этапу.
Диссеминированная стадия развивается длительно, на протяжении 3–5 последующих месяцев после распространения инфекции по всему организму.
Если болезнь Лайма проявляется в безэритемной форме (без кожных покраснений), то боррелиоз дает о себе знать с системных поражений организма.
Неврологический синдром болезни Лайма:
- паралич Белла;
- энцефалит;
- церебральная атаксия;
- серозный менингит;
- пульсирующая головная боль;
- радикулоневрит;
- синдром Баннварта;
- миелит;
- невралгия;
- снижение памяти;
- скорая утомляемость;
- нарушение сна;
- светобоязнь;
- миалгия;
- снижение слуха;
- уменьшение чувствительности кожи;
- парезы и параличи.
Кардиальный синдром болезни Лайма:
- атриовентртикулярные блокады;
- миокардит;
- аритмия сердца;
- перикардит;
- дилатационная кардиомиопатия.
Признаки поражения суставов:
- мигрирующие боли в мышцах и суставах;
- бурсит;
- тендинит;
- артрит крупных суставов.
Симптомы поражения кожи:
Симптомы поражения органов зрения:
Симптомы поражения выделительной и половой системы:
- эритроциты в анализе мочи;
- орхит;
- протеинурия.
Симптомы поражения верхних дыхательных путей:
Симптомы поражения органов ЖКТ:
Спустя полгода (или в срок не более двух лет), острая фаза болезни Лайма переходит в хроническую. На этом этапе обычно выявляют поражение кожи акродерматитом, доброкачественной лимфоплазией или хронический артрит суставов.
Характерные признаки хронической стадии болезни Лайма:
- При атрофическом акродерматите на конечностях появляются воспаленные участки кожи, на месте которых после воспалительной инфильтрации наблюдаются атрофические процессы.
- При доброкачественной лимфоцитоме на поверхности ушных раковин, коже лица, в паховых складках и подмышечных впадинах возникают красновато-синие округлые узлы, которые в редких случаях могут трансформироваться в злокачественные образования.
- Кроме кожных поражений, для хронической стадии характерны также патологические изменения костной ткани. На этом этапе симптомы очень похожи на признаки ревматоидного артрита, болезни Рейтера или болезни Бехтерева.
- Среди неврологических проявлений последней стадии бореллиоза, выделяют энцефалопатию, атаксию, деменцию, постоянную усталость, полинейропатию, хронический энцефаломиелит. Обычно они появляются в промежутке от одного до десяти лет с момента заражения. Хроническая форма болезни Лайма характеризуется волнообразным течением с чередованием периодов обострений и затихания симптомов.
Трансплацентарное инфицирование плода может привести к его внутриутробной гибели. У новорожденных отмечается недоношенность, пороки сердца и задержка психомоторного развития.
ДИАГНОСТИКА
Начальный этап диагностики включает сбор эпидемиологического анамнеза с изучением ранних симптомов заболевания.

Данные для сбора анамнеза на раннем этапе болезни:
- посещение эпидемических районов распространения иксоидных клещей, лесов и парковых зон;
- факт клещевого укуса;
- весенне-летний сезон;
- эритема в месте укуса;
- высыпания на теле;
- повышение температуры тела;
- воспаление в тканях суставов;
- напряжение затылочных мышц.
Лабораторные методы диагностики:
- Общий анализ крови – для острого течения характерно повышение показателя СОЭ и лейкоцитоз.
- Исследование спинномозговой жидкости. При напряженности мышц шеи, тошноте и рвоте производится спинномозговая пункция для бактериологического исследования ликвора.
- ПЦР помогает выявить ДНК бактерии и антитела к боррелиям из различных жидких сред организма. Этот метод преимущественно используется в научно-исследовательских целях.
- Серологические методы (РНИФ, ИФА) призваны выявить антитела к бореллиям.
Как правило, для постановки диагноза бывает достаточно наличия мигрирующей эритемы. На начальном этапе Болезни Лайма серологические методики не могут выявить следы возбудителя.
Сложности в диагностике возникают при выявлении форм болезни, протекающих без кожных высыпаний, а также хронического боррелиоза.
Дифференциальная диагностика проводится с широким кругом заболеваний, имеющих схожую симптоматику. Для исключения тех или иных патологий проводится серологический анализ. Однако ложноположительные результаты будут выявляться и при таких сопутствующих инфекционных заболеваниях, как сифилис, мононуклеоз, тиф и ревматические патологии.
ЛЕЧЕНИЕ
Лечение боррелиоза проводится комплексно, его основу составляет этиотропная терапия, направленная на подавление возбудителя. Своевременное антибактериальное лечение является профилактикой тяжелых осложнений болезни Лайма и перехода патологии в хроническую стадию.

Основные этапы терапии:
- Пациента госпитализируют в стационар инфекционного отделения больницы. Исключение составляют больные с мигрирующей эритемой без признаков интоксикации, их лечение может проводиться в домашних условиях. При выявлении поздних форм болезни пациента направляют на лечение в специализированные кардиологические, ревматологические и неврологические стационары в зависимости от клинических проявлений.
- Медикаментозная терапия зависит от стадии заболевания. Прием антибиотиков нередко сопровождается реакцией, связанной с выбросом эндотоксинов и развитием спирохетоза на фоне гибели боррелий. В этом случае лечение антибиотиками временно прекращают, а затем возобновляют с понижением их дозировки.
- В случае выявления смешанной инфекции (боррелиоз и клещевой энцефалит) на фоне приема антибиотиков используется иммуноглобулин от клещевого энцефалита. Ускоренному выведению токсинов способствуют сосудистые препараты и антиоксиданты.
Результат лечения оценивают по динамике клинических проявлений. Для оптимальной реабилитации рекомендуется курс лечебной физкультуры, массажа и оксигенация. При хроническом течении болезни показано лечение в санаториях во время ремиссии. Лица, перенесшие болезнь Лайма, подлежат диспансерному наблюдению на протяжении двух лет.
ОСЛОЖНЕНИЯ
Среди вероятных отрицательных последствий бореллиоза следует выделить необратимые изменения в нервной системе, сердце и воспалительные заболевания суставов, которые при отсутствии надлежащего лечения приводят к утрате трудоспособности, а в тяжелых случаях становятся причиной летального исхода.
ПРОФИЛАКТИКА
Специфической профилактики в виде вакцины против боррелиоза не существует, поэтому единственным эффективным методом защиты являются неспецифические методы. Они заключается в использовании мер, предотвращающих укусы клещей.
Профилактика заражения бореллиозом:
- ограничить прогулки в лесу в эпидемических районах распространения клещей в период их наибольшей активности;
- перед прогулкой в лес надевать одежду, скрывающую открытые участки тела;
- индивидуально применять репелленты;
- после выхода из леса осматривать тело, волосы и одежду на предмет присутствия клещей;
- удаление клеща, обработка места укуса йодом или любым антисептиком;
- исследование клеща на возможность инфицирования боррелиозом в лаборатории;
- исследовать кровь на присутствие специфических антител спустя месяц после укуса;
- при повышении температуры тела или появлении местного покраснения в зоне укуса срочно обратиться к врачу;
- проведение противоклещевых обработок лесов, лесополос и мест массового отдыха людей.
ПРОГНОЗ НА ВЫЗДОРОВЛЕНИЕ
При раннем выявлении болезни Лайма и превентивной терапии антибактериальными препаратами прогноз благоприятный. Эти меры позволяют предотвратить переход в хроническое течение и предупреждают развитие тяжелых осложнений. Иногда клещевой боррелиоз заканчивается самоизлечением на ранних стадиях, но в крови сохраняются высокие титры антител к возбудителю. В этом случае рекомендуется повторный курс приема антибиотиков и симптоматическое лечение.
Поздняя диагностика с выявлением поражений нервной системы и внутренних органов зачастую приводит к низкой эффективности лечебных мероприятий. В большинстве подобных случаев прогноз в отношении полного излечения неблагоприятен .
Нашли ошибку? Выделите ее и нажмите Ctrl + Enter
Краснуха – острое вирусное заболевание, возникающее преимущественно у детей дошкольного и школьного возраста, реже – у взрослых. Болезнь носит эпидемиологический.
Клещевой боррелиоз – инфекционное заболевание, возникающее после укуса клеща. При своевременном выявлении болезнь легко лечится антибиотиками. Если диагностировать патологию на последней стадии, человек может лишиться трудоспособности.

Боррелиоз – болезнь инфекционного характера, распространённая на определённых географических локациях, где обитает бактерия-возбудитель патологии. В медицинской терминологии заболевание называется системным клещевым боррелиозом. Инфекцию также обозначают такими понятиями: клещевой боррелиоз, эритемный спирохетоз, болезнь Лайма.
Нарушение прогрессирует постепенно, поражая ткани суставов, сердечной мышцы, нервных сплетений. Патология легко поддаётся лечению при условии своевременности приёма антибиотиков. Особенность инфекции – невозможность передачи вируса от человека к человеку. Обычно заражение происходит вследствие укуса клеща.
Характеристика понятия
Клещевой боррелиоз – инфекция, которую вызывают спирохеты borrelia. Заболевание названо в честь этих микроорганизмов. Переносчиками спирохет являются иксодовые клещи. Инкубационный период клещевого боррелиоза составляет 7-14 дней после присасывания клеща. У взрослых и у детей патология сопровождается опасными признаками, способными привести к инвалидности.
Любопытный факт! Инфекция впервые диагностирована в городе Лайме в Коннектикуте в 1975 году. Позже патологии присвоили название «болезнь Лайма».
Патологию зарегистрировали после обследования подростков, у которых был диагностирован артрит. В результате забора биологического материала из суставной ткани были обнаружены спирохеты, провоцирующие болезнь.
Случаи боррелиоза выявляются только в странах, где произрастают лиственные леса: Америка, Россия, Прибалтика. Переносчиками спирохет выступают домашние и дикие животные, включая птиц, собак, грызунов. Клещ заражается от инфицированных животных, кусая их. Затем насекомое передаёт инфекцию человеку, впрыскивая слюну с боррелиями в кровяное русло. Заразиться также можно посредством употребления молока домашних животных. Некоторые люди инфицируются, когда фекалии клещей попадают на открытую рану.

Выделяют 2 формы боррелиоза: бессимптомную и манифестную. При первой форме отсутствуют любые проявления болезни, диагноз ставится только после расшифровки лабораторных анализов. Манифестная форма характеризуется бурным прогрессированием клинической картины.
Механизм прогрессирования болезни
Изначально человек ощущает слабость, болезненность мускулатуры, приступы лихорадки. Формируется постоянно растущая эритема. Спирохеты начинают разноситься по суставной и нервной ткани, лимфатическим узлам. В результате распространения боррелий по нервным сплетениям прогрессирует воспаление головного и спинного мозга.
Примечание! Поскольку патологический процесс приводит к формированию нестойкой защитной реакции, болезнь может рецидивировать через 5 лет.
В процессе распространения бактерий многие из них гибнут. Запускается синтез эндотоксина, который поражает ткани кожи, суставов, селезёнки, почек. Очаги воспаления формируются в головном мозге. Тканевые инфильтраты притягивают из кровяного русла нейтрофилов, разрушающих структуру многих органов.
Живые спирохеты синтезируют липополисахариды, активирующие развитие воспаления в суставной ткани – артриту, при котором разрушаются хрящи и кости. Из-за способности боррелий существовать внутри клетки бактерии обнаруживаются в организме после 10 лет с момента выздоровления.
Симптоматика и стадии заболевания
Боррелиоз протекает в 3 стадии. Каждая фаза характеризуется проявлением конкретных патологических признаков.
Первая стадия – острая
Симптомами болезни Лайма выступают гриппоподобные признаки интоксикации – увеличение температуры, слабость, боли в голове и мускулатуре. Стадия начинает проявляться по прошествии недели после инфицирования, длится около месяца. Если этот этап не заканчивается выздоровлением, то боррелиоз становится хроническим.
Доминирующим признаком болезни выступает образование эритемы мигрирующего характера – растущего светлого пятна, ограниченного снаружи красным ободком. Эритема появляется в той части кожного покрова, которую укусил клещ. Размеры папулы могут достигнуть 60 см, что вызывает цианотичную отёчность. На ощупь пятно горячее, сопровождается болезненностью и жжением.
Патология иногда протекает бессимптомно, только наличие эритемы указывает на болезнь.
Эритема может сохраняться в течение нескольких месяцев, при этиотропном лечении пятно регрессирует в течение 10 дней. Следы папулы способны проявляться пигментацией, шелушением. У некоторых больных наблюдается образование нескольких эритем на других участках кожи. Это объясняется гематогенным характером инфекции. Возможен вариант, при котором болезнь Лайма не приводит к формированию эритемы, присутствуют только проявления интоксикации, лихорадка.

Вторая стадия – подострая
Поражаются участки нервной системы, сердца. Это ведёт к потере чувствительной восприимчивости, онемению, менингиту, который сопровождается парезами, ригидностью мышц затылка, мучительной болью в голове, высокой температурой. При развитии менингоэнцефалита, когда воспаляется мозг и его оболочки, происходит нарушение памяти, сна, снижаются интеллектуальные способности.
При нарушении сердечной деятельности учащается сердцебиение, нарастают боли в области сердца. Продолжительность стадии достигает 6 месяцев.
Нарушение нервного функционирования и сердечной деятельности – характерные признаки 2-й стадии боррелиоза. Могут развиться сопутствующие симптомы – появление высыпаний, пятен, лимфоцитомы.
Третья стадия
Признаки боррелиоза у человека на 3-й стадии выражаются в появлении артрита, сопровождаемого повреждением сердечной мышцы либо участков нервной системы. Формируется атрофический дерматит.
Спирохеты способны повреждать оболочку мозга, периферические нервные сплетения. Боррелии не могут спровоцировать воспаление мозга (энцефалит), но могут привести к воспалению мозговой оболочки (менингиту).
Читайте также по теме
Иксодовые клещи способны вызвать клещевой энцефалит. После присасывания такого насекомого очень часто параллельно диагностируется и энцефалит, и боррелиоз. Случается, что врачи путают заболевания. Но боррелиоз и клещевой энцефалит – 2 разные патологии, которые могут развиться вследствие атаки одного и того же клеща.
Третья стадия неминуемо приводит к развитию хронической формы, при которой заболевание непрерывно прогрессирует. Это проявляется нарастанием болезненных симптомов и ухудшением общего состояния.
Признаки хронического течения патологии
Хроническая форма проявляется рецидивами, сменяющими ремиссии. Наличие болезни Лайма приводит к артриту, остеопорозу, который сопровождается истончением хрящевых структур, дегенеративными явлениями.
Поражаются клетки кожи, в результате этого образуется лимфоцитома доброкачественного характера. Включение представляет собой красный плотный инфильтрат, локализующийся на соске либо мочке уха. Продолжительность сохранения этих образований достигает нескольких лет.
Характерным проявлением хронического боррелиоза является акродерматит – образование красных высыпаний на сгибах рук и ног. Постепенно параметры образований увеличиваются, сливаясь в один очаг воспаления. Эпидермис на этом месте атрофируется. Дегенеративные явления прогрессируют в течение нескольких лет. Клещевой боррелиоз, протекающий хронически, может спровоцировать инвалидность.

Диагностика
Изначально врач опрашивает пострадавшего на предмет эпидемиологических данных, выясняет, был ли человек укушен клещом. При положительном ответе специалист осматривает тело пациента, чтобы выявить наличие эритемы. Затем требуется определить характерные признаки болезни Лайма: артрит, менингит, неврит, наличие лимфоцитомы и акродерматита.
Если у больного обнаруживаются патологические проявления, то производится забор крови на боррелиоз. Положительный ответ регистрируется при наличии антител к спирохетам.
Чтобы выявить боррелии в крови, используют такие исследования:
- иммуноблотинг;
- РНИФ – реакция непрямой иммунофлуоресценции;
- ИФА – иммуноферментный анализ;
- ПЦР – полимеразная цепная реакция.
При расшифровке анализа РНИФ на боррелиоз диагноз подтверждается, если титр антител превышает допустимые значения. Если анализ ИФА положительный, то антитела к спирохетам обнаружены – человек инфицирован. При применении иммуноблотинга и ПЦР выявляют количество спирохет в крови. Наличие боррелий указывает на патологию. Самыми информативными исследованиями являются РНИФ, ИФА. Для их проведения производят забор венозной крови.
Примечание! Поскольку системный боррелиоз по механизму развития схож с проявлениями сифилиса, важно сразу дифференцировать патологии.
Если сделать анализ крови после нападения клеща, то результаты будут искажены. Антитела к боррелиям класса М обнаруживаются в кровяном русле через несколько недель после клещевой атаки и присутствуют в крови на протяжении 6 месяцев. Антитела класса G выявляются через месяц после образования эритемы, их наличие определяется даже после выздоровления. Для отслеживания динамики клещевого боррелиоза требуется повторно выявлять концентрацию антител. Если титр уменьшается, то болезнь регрессирует.

Методы лечения
При терапии боррелиоза используют антибиотики, уничтожающие спирохеты. Продолжительность и схема лечения зависит от стадии заболевания. На первой стадии развития патологии назначают Тетрациклин, Амоксициллин, Цефуроксим, Доксициклин, Азитромицин. Наиболее действенным антибактериальным препаратом на первой стадии является Тетрациклин, поэтому терапию начинают с приёма этого средства.
При проявлении неврологических нарушений выписывают Доксициклин. Для внутривенного введения используют Цефтриаксон, Бензилпенициллин, Хлорамфеникол. Если выявлены признаки сердечных дисфункций, применяют Пенициллин, Цефтриаксон, Амоксициллин, Доксициклин. Лечение артрита требует приёма Доксициклина, Амоксициллина или введения Цефтриаксона. При развитии акродерматита хронического характера используют Амоксициллин, Доксициклин.
Врач назначает конкретный препарат и определяет его дозировку в каждом случае индивидуально.
Минимальная продолжительность антибактериального лечения должна быть не менее 10 дней. Этого периода достаточно для терапии эритемы и интоксикационных проявлений. При поражении сердечной мышцы, нервных волокон и суставов требуется максимально возможный приём антибиотиков.
При продолжительном применении антибактериальных средств люди отмечают обострение признаков болезни, что выражается в появлении высыпаний либо ряда эритем. Подобная реакция – физиологический ответ организма на лечение. Это указывает на эффективность терапии.
При диагностировании боррелиоза во время беременности женщине назначается Амоксициллин (500 мг трижды в день на протяжении 3 недель). Этого курса достаточно для предотвращения инфицирования эмбриона.
Меры симптоматической терапии
Помимо антибактериального лечения, предназначенного для уничтожения спирохет, необходимо устранить болезненные проявления болезни Лайма. Симптоматическая терапия направлена на улучшение состояния больного и снятие патологических признаков.
Такое лечения предполагает использование следующих медикаментозных средств:
- противовоспалительных препаратов нестероидного характера, уменьшающих боль и воспаление в суставной ткани при артрите, – Нимесулид, Индометацин;
- иммуносупрессантов, подавляющих очаги воспаления при артрите, – Плаквенил;
- мочегонных медикаментов, снижающих отёчность оболочек мозга при менингите, – Фуросемид;
- антигистаминных средств, купирующих аллергические реакции в виде зуда, сыпи, – Цетрин, Супрастин, Эриус;
- введения дезинтоксикационых растворов, снижающих температуру тела;
- медикаментов, восстанавливающих работу нервно-мышечного аппарата, – Галантамин, Оксазил, Прозерин.


