Болезнь стрептодермия у детей
Содержание
- 1 Что это за болезнь?
- 2 Формы стрептодермии и характерные симптомы
- 3 Как отличить стрептодермию от других заболеваний кожи?
- 4 Возможные осложнения
- 5 Лечение стрептодермии — антибиотики и правила обработки кожи
- 6 Что такое стрептодермия и чем заболевание опасно для детей?
- 7 Причины возникновения патологии
- 8 Стадии стрептодермии у ребенка: как начинается болезнь?
- 9 Виды и симптомы
- 10 Методы диагностики
- 11 Схема лечения
- 12 Сколько длится лечение стрептококковой инфекции?
- 13 Особенности терапии новорожденных до года
- 14 Возможные осложнения
- 15 Профилактика
- 16 Что такое стрептодермия у детей
- 17 Признаки стрептодермии у детей
- 18 Осложнения
- 19 Диагностика
- 20 Лечение стрептодермии у детей
- 21 Как лечится стрептодермия у грудничка
- 22 Профилактика стрептодермии у детей
4 комментария
Зачастую небольшое покраснение и единичные пузырьки на коже ребенка остаются без внимания мамы. Однако это нередко указывает на начало инфекционного заболевания кожи — родители просто не знают, как начинается стрептодермия у детей. При этом болезнь склонна к распространению на кожных покровах и очень заразна для окружающих.
Избавиться от стрептодермии у ребенка и избежать негативных последствий вполне возможно в домашних условиях. Скорейшему выздоровлению способствует своевременное определение стрептококкового поражения и начало лечения достаточно простыми средствами с первых дней болезни.
Что это за болезнь?
Стрептодермия — это воспалительно-инфекционное поражение кожи, вызванное бурным развитием β–гемолитического стрептококка. Чаще всего стрептодермия диагностируется у детей с периода новорожденности до школьного возраста. Заболевание протекает с различной степенью тяжести, иногда провоцирует повышение температуры и ухудшение общего состояния ребенка. В большинстве случаев поражение кожи излечивается за 5-15 дней, оставляя красно-синеватые пятна. Только при повреждении глубоких слоев кожи (стрептококковая эктима) могут сформироваться рубцы.

«Виновником» заболевания является стрептококк. Условно-патогенная бактерия присутствует у всех людей: на коже, слизистой дыхательных путей и кишечника. Бурный рост микроорганизма на коже сдерживает местный иммунитет, который в детском возрасте недостаточно развит. Этот факт объясняет широкое распространение стрептодермии у маленьких детей. Стрептококк достаточно устойчив — бактерия отлично переносит высушивание, длительно сохраняется в пыли. Дезинфицирующие растворы инактивируют микроб через 15 мин. При стирке 60ºС стрептококк погибает спустя 30 мин., а при кипячении моментально.
Причины развития стрептодермии
Наличие стрептококка на коже не всегда провоцирует развитие болезни. Стрептодермия у ребенка возникает при следующих условиях:
- наличие повреждений на коже — ранки, ссадины, расчесы укусов комаров, микротравмы, другие заболевания кожи (аллергические высыпания, атопический дерматит и опрелости у малышей, ветрянка и т. д.), кожные паразиты (вши, чесотка) и ожоги, в том числе солнечные;
- неадекватная гигиена — как полное отсутствие гигиенических навыков у ребенка, так и чрезмерная чистоплотность (например, привитая мамой привычка слишком часто и тщательно вытирать нос при насморке), обильное слюнотечение во время прорезывания зубов;
- снижение иммунной защиты — ОРЗ/ОРВИ, отит, хронические очаги инфекции (особенно стрептококковый тонзиллит), частые простудные заболевания, сахарный диабет;
- ослабленное состояние ребенка — недоношенные, дети, страдающие гипотрофией с неполноценным питанием, авитаминозом, глистной инвазией и анемией.
На фоне сопутствующих заболеваний — сахарного диабета, хронического тонзиллита — стрептодермия протекает длительно, а её лечение должно совмещаться с терапией основного заболевания.
Дети заражаются активной формой стрептококка от больного человека или носителя с отсутствующими внешними признаками инфекции. Инфицирование происходит через игрушки, посуду или белье (постельное, общие полотенца), при телесном контакте. Редко инфицирование кожи здорового малыша происходит при кашле/чихании больного стрептококковым поражением органов дыхания.
Формы стрептодермии и характерные симптомы

Внешние проявления стрептококковой инфекции появляются спустя 2-15 дней от попадания микроорганизмов на травмированную поверхность кожи. Стрептодермия может развиваться на любой части тела ребенка. Однако чаще всего воспалительный процесс начинается на лице: ребенок часто дотрагивается до лица немытыми руками, истечение слюны изо рта и насморк также являются провоцирующими факторами.
В зависимости от характера поражения и локализации стрептококкового очага различают следующие формы заболевания:
Стрептококковое импетиго
Наиболее частая форма стрептодермии поражает поверхностные слои кожи лица (под носом, на щеках и подбородке) и конечностей. Начальная стадия стрептодермии у детей протекает достаточно легко и не сказывается на общем состоянии, однако без лечения поражение кожи склонно к распространению. Характерные признаки стрептококкового импетиго:
- На покрасневших участках неправильной формы появляются единичные пузырьки (фликтены), заполненные прозрачной или желтоватой жидкостью. Диаметр элементов обычно не превышает 3 мм.
- Поверхность пузырька становится мягкой, жидкость внутри его мутнеет. Спустя 3-5 дней фликтены самопроизвольно вскрываются. На данном этапе появляется зуд.
- Пораженные участки покрываются желтыми корочками. Усиливающийся зуд заставляет ребенка расчесывать очаги, что приводит к распространению инфекции и задерживает заживление.
- Заживление обычно происходит через 5-7 дн. Корочки подсыхают и отпадают, на их месте остается розовое или синеватое пятно.
Тактика «не надо трогать и само пройдет» в случае с классической стрептодермией не оправдана. Без элементарной антисептической обработки заболевание затягивается на 3-4 недели. Расчесывая лицо, ребенок не только разносит инфекцию на другие участки тела, но и способствует заражению окружающих.
Щелевидное импетиго
Характеризуется поражением кожи в уголках рта (заеда), глаз или у крыльев носа. Это наиболее легкая, не склонная к распространению форма стрептодермии. Однако зачастую длительно протекает из-за невнимательности взрослых к минимальным проявлениям и отсутствию жалоб у ребенка. Течение щелевидного импетиго:
- в указанных участках появляется единичная фликтена, которая быстро мутнеет и вскрывается;
- на ее месте формируется трещинка, окруженная небольшим участком покраснения;
- если у ребенка наблюдается слюнотечение, трещинка постоянно размокает и углубляется;
- при плаче и приеме пищи глубокие трещины могут кровоточить, доставляя боль ребенку.
Турниоль
Иначе называемый стрептококковым панарицием, турниоль является следствием расчеса основного очага стрептодермии. Занесенная в кожу вокруг ногтевой пластины инфекция — в заусеницы и околоногтевые ранки — вызывает выраженную гиперемию, отек и боль.
Появившиеся фликтены лопаются и покрываются корочками. Частое их отковыривание приводит к образованию эрозии. Нередко турниоль приводит к отторжению ногтя.
Стрептококковая опрелость
Чаще диагностируется у малышей и связана с длительным несоблюдением гигиены (мокрые подгузники, редкое мытье в ванной). К изначально возникшей банальной опрелости (контактный дерматит) на попке, в паховых и подмышечных складочках, за ушами присоединяется стрептококковая инфекция.
Множественные фликтены сливаются и после вскрытия образуют на нежной коже трещины. Боль заставляет ребенка капризничать. При этом моча, попавшая на воспаленные ранки, или обильное потение ребенка провоцирует резкий плач.
Эритематозно-сквамозная форма
Сухая форма чаще возникает на лице, однако при этом водянистых пузырьков не образуется. Сухая стрептодермия у детей характеризуется появлением на коже розовых или красноватых пятен без четких очертаний, покрытых белыми, легко отслаивающимися чешуйками.
Очаги поражения разрастаются медленно и практически не беспокоят ребенка. Однако и такая форма болезни заразна, поэтому малыша следует изолировать и провести полноценное лечение.
Буллезное импетиго
Такая форма стрептодермии имеет более выраженные симптомы – на кистях, стопах и голенях формируются крупные вялые пузыри (буллы) диаметром 5 и более мм. Вокруг высыпаний отмечается разлитая гиперемия и отечность. Скопившаяся в пузырях жидкость сначала прозрачная, затем нагнаивается.
Региональные лимфоузлы увеличиваются, температура тела может повыситься до 40ºС, ребенок капризничает, нередко возникает рвота. Лопнув, буллы образуют долго незаживающие, болезненные эрозии.
Вульгарная эктима
Наиболее тяжелая форма, вследствие инфицирования глубоких слоев кожи. Чаще всего крупные воспалительные очаги стрептодермии локализуются на ягодицах и ножках ребенка. После вскрытия образуются язвы с ободком некротических белых тканей и воспалительной реакцией вокруг.
Общие симптомы: высокая температура, тошнота/рвота, капризы и плач. Только серьезная антибиотикотерапия приводит к заживлению язв и формированию рубца.
Как отличить стрептодермию от других заболеваний кожи?

Покраснение, пузырьки и корочки формируются при многих кожных болезнях. Похожая симптоматика может наблюдаться при герпесе, ветрянке, аллергической реакции и даже при туберкулезе кожи. Сравнительные симптомы стрептодермии и других заболеваний:
- Герпес — начинается с сильного зуда и жжения на фоне неизмененной кожи, тогда как при стрептодермии зуд возникает позже. Герпетические пузырьки очень болезненны, увеличиваются в размерах и долго не мутнеют.
- Ветряная оспа — водянистые элементы проявляются без красных пятен на коже, начиная с головы. Отличие — быстрое распространение пузырьков.
- Грибковая заеда — дрожжевое поражение уголков рта характеризуется белым налетом в трещине. При этом нередко у ребенка обнаруживается молочница во рту — мелкие, болезненные язвочки с белым дном.
- Кожная аллергия — при надавливании высыпания бледнеют. При стрептодермии воспалительная реакция сохраняется.
- Стафилококковая пиодермия — пузырьки, заполненные гнойным желто-зеленым содержимым. Однако данное отличие не всегда указывает на отсутствие стрептококкового поражения.
Изначально прозрачные стрептококковые фликтены нередко нагнаиваются из-за присоединения стафилококка. При обоих вариантах инфекции используются антибиотики широкого спектра действия, отсутствие лечебного эффекта указывает на необходимость бактериологического посева для определения типа микроорганизмов и подбора наиболее эффективного лекарства.
Хотя каждая мать должна знать как начинается стрептодермия у детей и как ее лечить, точный диагноз может поставить только квалифицированный врач. В легких случаях лечебный курс выписывает педиатр, при распространенных формах и тяжелом течении следует обращаться к дерматологу.
Возможные осложнения
Осложнения возникают при неправильном/отсутствующем лечении и тяжелых формах болезни. Особенно высок риск негативных последствий у недоношенных и ослабленных детей, больных сахарным диабетом и другими серьезными заболеваниями. К наиболее частым осложнениям стрептодермии кожи относятся:
- стрепто-стафилококковая пиодермия — присоединение стафилококковой инфекции, усложняющей лечение;
- скарлатина и стрептококковая ангина;
- гломерулонефрит (поражение почек), менингит, эндокардит и ревматизм;
- сепсис — наиболее опасное осложнение, приводит к отеку мозга и токсическому шоку, высок риск смертельного исхода.
При ухудшении состояния больного ребенка необходимо вызвать скорую помощь, так как многие перечисленные состояния требуют неотложных медицинских мероприятий.
Лечение стрептодермии — антибиотики и правила обработки кожи

Лечение стрептококковой инфекции кожи включает следующие направления: гигиена, антисептическая обработка и антибиотики.
Гигиенические мероприятия
Гигиена — основополагающая часть скорейшего выздоровления ребенка. Даже лечение медикаментозными средствами без соблюдения определенных гигиенических правил не приведет к быстрому выздоровлению. Что нужно и нельзя делать при стрептодермии:
- Первые дни (до появления корочек) категорически запрещено обмывать места поражения. Водные процедуры сводятся к частому мытью рук, обтиранию тела (особенно важно при высокой температуре), отдельному мытью ног и половых органов.
- Стараться исключить расчесывание пузырей. При сильном зуде ребенку можно дать обычные антигистаминные препараты (Супрастин, Тавегил).
- Больного ребенка не водят в детсад, школу и различные детские коллективы (бассейн, спортивные занятия и т. д.).
- Дома выделяют отдельное полотенце (нельзя им вытирать очаги инфекции) и посуду. После каждого использования посуда тщательно обрабатывается и полотенца стирают в горячей воде (не менее 60ºС). Постельное белье меняют ежедневно, в крайнем случае проглаживают (наволочки особенно тщательно).
- Резиновые и пластмассовые игрушки ежедневно обрабатываются дезрастворами с тщательным ополаскиванием в дальнейшем или обдаются кипятком. Мягкие игрушки следует постирать и убрать на время болезни.
- При обнаружении у ребенка на здоровой коже повреждений, трижды в день их обрабатывают любым антисептиком.
Обработка очагов поражения
Смазывание антисептическими растворами необходимо для исключения распространения инфекции. Лечение стрептодермии у детей в домашних условиях проводится следующими препаратами:
- 2% раствор салицилового спирта — отлично подсушивает мокнутие;
- 1% раствор перекиси водорода— стоит помнить, что во флаконах 3% раствор;
- фукорцин — лучший для новорожденных;
- зеленка — используется исключительно на постсоветском пространстве.
Обработку воспалительных очагов проводят ватной палочкой, при этом вялые фликтены самопроизвольно вскрываются. Движения должны начинаться с периферии и заканчиваться в центре патологического очага во избежание занесения инфекции на окружающие здоровые ткани. Ребенок может пожаловаться на жжение, однако обработку следует повторять 2-4 раза в день, а мази наносить только после полного высыхания антисептика.
Антибиотикотерапия

При легкой форме стрептодермии антибактериальные препараты назначаются в мазях. Для этого используются следующие средства:
- Тетрациклиновая или эритромициновая мазь;
- Левомеколь (уничтожает бактерии и ускоряет заживление);
- Гентамициновая и линкомициновая мази;
- Линимент синтомицина или таблетки Левомицетина, растолченные в порошок;
- Мази, имеющие в составе гормональный компонент (тридерм, лоринден, акридерм) применяются только в тяжелых случаях.
Лечение антибактериальными мазями проводится до полного заживления ранок и отпадания корочек. При разрастании патологических пятен и отсутствии даже минимального результата местного лечения в течение первых 3 дней лечения врач назначает таблетированные антибиотики. Антибактериальные таблетки также целесообразно назначать с первых дней болезни детям с ослабленным иммунитетом.
- Пенициллины — препараты выбора Амоксициллин, Амосксиклав, Аугментин (для малышей в сиропе с 9 мес.).
- Макролиды — Эритромицин, Кларитромицин, Сумамед (разрешен с 6 мес.) назначаются только при неэффективности пенициллинов или сенсибилизации к ним.
- Цефалоспорины — Ципрофлоксацин (с 5 лет), Цефуроксим обладают высокой антибактериальной эффективностью, однако назначаются детям только в крайнем случае, т. к. оказывают негативное влияние на костный аппарат.
Маленькие дети больше остальных подвержены заболеваниям инфекционной природы. Патологические процессы переносятся ими гораздо труднее, чем взрослыми (кроме так называемых “детских инфекций”). Особенно это касается гнойно-септических заболеваний. Об одном из них и пойдет речь в нашей статье, а именно – о стрептодермии.

Что такое стрептодермия и чем заболевание опасно для детей?
Стрептодермия у детей (стрептококковая пиодермия) – это инфекционное поражение кожи, которое проявляется гнойным воспалительным процессом. Причиной такой патологии выступает β-гемолитический стрептококк. Передается этот микроорганизм через грязные руки, игрушки, белье. Заболевание развивается из-за несовершенства детской иммунной системы. Поражаются как верхние, так и глубокие слои кожного покрова.

Причины возникновения патологии
Как уже говорилось, возбудителем стрептодермии является микроорганизм стрептококк. Самостоятельно вызвать заболевание он не может, но когда ряд факторов действуют на неокрепший детский организм, он сразу же активизируется. Рассмотрим его основных “помощников”:
- Слабый иммунитет. Общее понижение уровня защитных сил организма уменьшает его шансы противостоять любой инфекции. Входными воротами в этом случае могут служить все слизистые (нос, рот, глаза), поры. При снижении местного иммунитета могут поражаться отдельные участки кожи.
- Нарушение целостности эпидермиса. Любые ранки, даже самые мелкие, порезы, язвы могут послужить развитию инфекционного процесса, дерматитов различного генеза.
- Несоблюдение правил личной гигиены. Если пренебрегать душем, рано или поздно появляются опрелости на коже и, как следствие, присоединение стрептококковой флоры, что приводит к нагноению и развитию стрептодермии (рекомендуем прочитать: как проводится лечение опрелостей у детей?).
- Бывает, что нарушение обмена веществ тоже может спровоцировать стрептококковое инфицирование кожи.
Нередко родители не замечают на теле своих малышей небольшое розовое пятнышко, а если оно и видно, то не вызывает опасений. И напрасно, так как через короткий промежуток времени это место уже покрывается коркой, грозя ребенку развитием стрептодермии. Заболевание относится к группе кожных патологий под общим названием «пиодермия», которые возникают в результате внедрения в эпидермис гноеродных бактерий. Стрептодермия (по лат. streptodermia) носит инфекционный характер, поэтому важно быстрее ее распознать и приступить к лечению.
Что такое стрептодермия у детей
Обширная группа кожных инфекционных заболеваний, вызванных разными вариантами стрептококка, имеет одно название – стрептодермия или стрептококковый дерматит. Характеризуется патология многочисленными высыпаниями в виде пузырьков размером от нескольких миллиметров до десятка сантиметров. Чаще болеют дети, что связано с их тесным общением в дошкольных и школьных учреждениях и высокой контагиозностью (заразностью) самого недуга.
Причины
Стрептококковая инфекция имеет разные проявления, вызывая множественные заболевания бактериальной этиологии. Возбудителем стрептодермии является бактерия рода Streptococcus, имеющая овальную или шаровидную форму диаметром меньше 2 мкм. Основные пути передачи стрептококка:
- Контактно-бытовой. Заражение происходит при использовании средств личной гигиены и других предметов, применяемых в повседневной жизни (расчески, нательное белье, одежда, игрушки, посуда, полотенца).
- Воздушно-капельный. Бактерия Streptococcus может длительное время жить в слюнной жидкости, каплях пота, носовой слизи. При попадании биологической жидкости зараженного на кожу здорового человека происходит инфицирование.
- Трансплацентарный. Стрептококки имеют высокую проникающую способность, поэтому легко проходят сквозь плаценту от зараженной матери к плоду.
Основная причина развития стрептодермии – это повреждение кожных покровов и осеменение их патогенными микроорганизмами. Streptococcus в небольших количествах постоянно живут на коже человека, в дыхательных путях и желудочно-кишечном тракте. При снижении защитных функций организма они начинают активно размножаться, вызывая кожную патологию. Падение иммунитета происходит по многим причинам:
- глистная инвазия;
- анемия;
- хронические кожные болезни (аллергический дерматит, педикулез, чесотка);
- болезни ЛОР-органов (отит, ринит);
- переохлаждение или перегрев организма;
- недостаточное соблюдение личной гигиены или плохой уход за младенцем.
Стадии
Любое инфекционное поражение начинается с инкубационного периода. Стрептодермия у детей не является исключением. Малыш может долго быть пассивным носителем бактерии, заражая окружающих. Когда запускается патологический процесс, проходит уже от 2 до 10 дней, в течение которых никаких проявлений болезни нет. В зависимости от глубины инфицирования дермы, медики выделяют три стадии streptodermia:
- Булезная (пузырная). Происходит поражение поверхностных слоев эпидермиса с образованием некрупных участков воспаленной кожи. Сначала возникает стрептодермия на лице у ребенка в виде маленьких пузырьков, которые через сутки наполняются гнойным содержимым. Потом гнойники возникают на других частях тела. Место вскрытия покрывается коростой (желтоватой коркой). Если ее задеть, то она сдвигается и обнажает воспаленную поверхность кожи. Со временем сыпь объединяется и выглядит как наросты чешуи.
- Небуллезная. Характеризуется поражением более глубоких слоев кожного покрова. На теле развивается стрептококковая эктима (крупные пузыри и язвы). Состояние малыша на этой стадии – от средне-тяжелого до тяжелого. После отторжения желто-зеленых корочек на кожных покровах (в основном на конечностях) остаются глубокие неровности.
- Хроническая. Развивается при запущенном патологическом процессе или неправильно выбранном лечении. Стадия обусловлена эпизодическим появлением гнойных мокнущих высыпаний, которые после вскрытия покрываются шелушащейся желтой коркой. После выздоровления кожные покровы в этих местах остаются пигментированными.
Признаки стрептодермии у детей
Проявления streptodermia изменяются в зависимости от типа болезни, вызванной бактерией рода Streptococcus. Существуют и общие симптомы заболевания, которые наблюдаются у детей:
- пигментация кожи на месте очагов воспаления;
- кожный зуд, жжение;
- головные, мышечные, суставные боли;
- отсутствие аппетита;
- вялость, недомогание;
- воспаление лимфоузлов;
- повышение температуры тела.
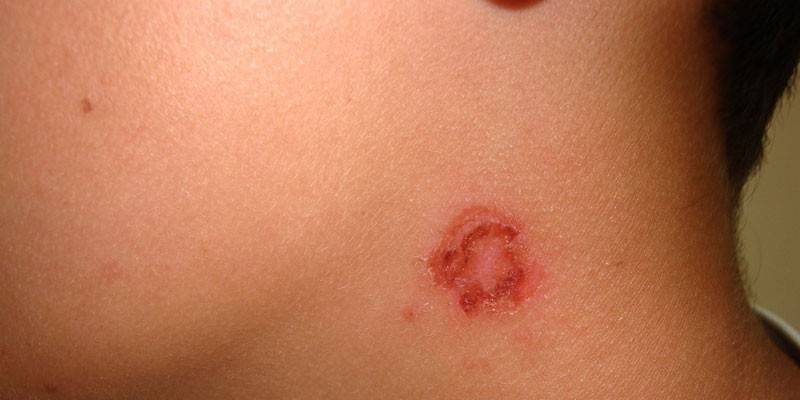
Стрептококковое импетиго
Патология начинается с мелких красных пятнышек на коже, которые в течение нескольких часов превращаются в пузырьки с отечным основанием (фликтены). Вначале они имеют прозрачное содержимое, а затем жидкость мутнеет, превращаясь в гной. С течением времени фликтены подсыхают, образую желтовато-серые или бурые корки. Пузырьки могут вскрываться, обнажая гнойные эрозии.
Когда корочки отпадают, на эпидермисе остаются розово-сиреневые пятна. Весь процесс занимает около недели. Локализуется стрептококковое импетиго преимущественно на коже лица, но могут поражаться боковые поверхности туловища, кисти, стопы, голени. Фликтены сначала располагаются обособлено, но, разрастаясь, сливаются. Если назначено адекватное лечение, то после выздоровления на коже не остается ни гиперпигментации, ни рубцов.
Буллезное
Патологический процесс начинается с возникновения на кожных покровах пузырей с диаметром до 2 см. Под плотной крышкой находится мутный экссудат, иногда в нем присутствуют следы крови. Пузыри чаще локализуются на коже голени и кистей. Эпидермис, который находится вокруг очага поражения, часто отекает. Буллезное импетиго нередко сопровождается подъемом температуры, слабостью, головной болью, лимфаденитом, лимфангитом.
Щелевидное
Заболевание еще называется ангулитом или ангулярным стоматитом. При щелевидном импетиго заеда располагается в одном или двух углах рта, возле наружного края глазной щели и крыльев носа. Вначале в углах глаза, ротовой или носовой полости образуются пузырьки, которые вскрываются, обнажая щелевидные трещины. Со временем они заживают, а на их месте появляются желтые корочки. Больных со щелевидным импетиго беспокоят зуд, боли в очагах воспаления во время еды, слюнотечение. Если у малыша присутствуют кариозные зубы, насморк, то заболевание протекает длительно – более месяца.
Сухая стрептодермия
Во время заболевания кожа покрывается гнойничками округлой формы, которые шелушатся. Очаги воспаления изменяются в размерах, достигая в диаметре 10 см. Разрастаясь, они сливаются, формируя разные фигуры. Сухая стрептодермия у детей чаще появляется на лице в области рта, носа, нижней челюсти. Не исключено поражение ушей и щек. Может появиться сухая стрептодермия на попе у ребенка, на спине, шее и конечностях. Маленькие пациенты жалуются на зуд умеренного характера, но в основном сыпь развивается без других симптомов.
Поверхностный панариций
Острое нагноение пальцев рук или ног называется панарицием. При поверхностных формах болезни отмечается отек, покраснение и умеренные болевые ощущения в области очага поражения. Со временем боли усиливаются, становятся распирающими, дергающими. На пальцах формируется гнойный очаг, сопровождающийся головной болью, утомляемостью, слабостью, повышением температуры тела.
Околоногтевой панариций развивается в области свободного края ногтя. Поскольку гнойник в этой зоне придавлен плотной ногтевой пластиной, то для заболевания характерны сильные боли и значительное повышение температуры (до 39°С). Если локализация панариция – область ногтевой фаланги, то кожа в этом месте краснеет, затем образуется пузырь, наполненный кровянистой жидкостью, которая просвечивает сквозь кожу.
Стрептококковая опрелость
Главная особенность этой формы стрептодермии – вторичное поражение кожи на фоне опрелостей. Чаще болезнь у детей возникает в паху, складках, подмышках и заушной области. Фликтены сливаются в эрозированные поверхности. Мокнущие очаги поражения имеют фестончатые границы, ярко-розовый цвет и ободок по краю. Вокруг воспаления располагаются отдельные элементы в виде корок, пустул, везикул, находящихся на разных стадиях развития. Когда болезненные эрозии и трещины возникают в кожных складках ребенка, то из-за дискомфорта нарушается его общее самочувствие.
Вульгарная эктима
Патология относится к глубокой стрептодермии. Как правило, вульгарная эктима развивается у часто болеющих детей на фоне сниженного иммунитета. Элементы стрептодермии возникают на пояснице, бедрах, ягодицах, голенях, реже – на туловище и верхних конечностях. Сначала на месте внедрения инфекции образуется пустула или фликтена. Серозная жидкость, которой заполнен пузырь, быстро высыхает, образуя мягкую желто-бурую корочку. Под ней находится болезненная язва с грязно-серым дном. На месте зажившего пузыря через 2-4 недели возникает пигментированный рубец.
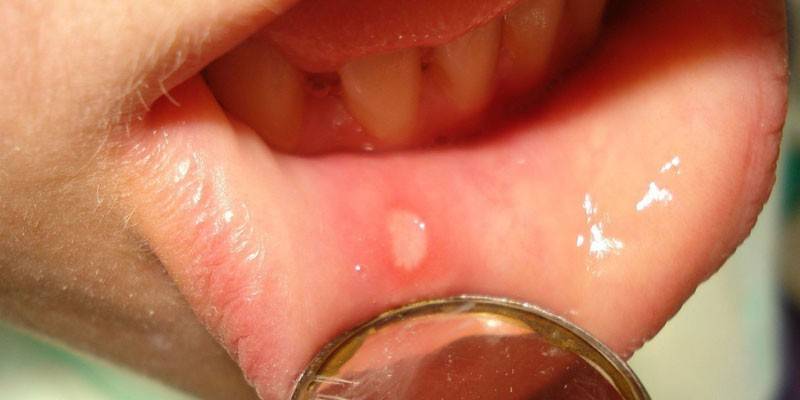
Стрептококковый стоматит
Воспалительный процесс, вызванный стрептококками, приводит к отеку слизистой оболочки ротовой полости. Во рту появляются бордовые пятна, ребенок жалуется на кровоточивость. Если стоматит протекает в тяжелой форме, то на слизистых оболочках возникают язвы, пузырьки. В этом случае ухудшается общее состояние ребенка, повышается температура тела. Повышенная активность стрептококка при слабом иммунитете может привести к ротовому сепсису, который характеризуется тяжелой интоксикацией всего организма и высокой летальностью.
Осложнения
При своевременном лечении болезнь имеет благоприятный прогноз. Если не соблюдаются нормы гигиены или поставлен неправильный диагноз, то существует высокий риск развития разных осложнений:
- Хроническое течение стрептодермии. Если болезнь протекает более месяца, а рецидив наступает сразу после выздоровления, то развивается хронизация патологического процесса. Полностью излечить хроническую форму стрептодермии нельзя, но есть большие шансы добиться стойкой ремиссии.
- Грубые рубцы на коже. Шрамы неправильной формы всегда остаются после глубокого поражения дермы (эктимы). Со временем рубцы уменьшаются в размере или светлеют, но не исчезают бесследно.
- Микробная экзема. Иногда развивается у детей с хроническим течением болезни. Экзема часто возникает в ответ на длительное применение наружных антибиотиков и антисептиков.
- Капельный псориаз. Редко развивается после длительной терапии стрептодермии. Требует комплексного лечения.
- Атрофия кожи. Развивается при сочетании атопического дерматита со стрептодермией или при длительном использовании гормональных мазей.
Диагностика
При любой кожной патологии у ребенка нужна консультация детского дерматолога. Опытный специалист сможет определить форму стрептодермии, основываясь на клинических проявлениях болезни, наличии таких морфологических элементов, как трещины, язвы, флиткены, корки, чешуйки. Для исключения заболеваний со сходной симптоматикой и подтверждения диагноза назначаются микроскопические исследования:
- соскоб с кожи на наличие грибков;
- осмотр материала под лампой Вуда;
- бакпосев отделямого (серозной жидкости).
Дифференциальная диагностика стрептодермии проводится с целью отличить данную кожную патологию от кандидоза, пузырчатки новорожденных, ветрянки, простого герпеса. Чтобы не спутать вульгарную эктиму с сифилитическими язвами или туберкулезом кожи, проводятся внутрикожные туберкулиновые пробы (реакция Манту), RPR-тест (анализ крови на сифилис) или анализ крови на РВ (реакция Вассермана).
Лечение стрептодермии у детей
Если диагноз поставлен на ранней стадии стрептодермии и лечение начато сразу, то болезнь можно ликвидировать за 7-14 дней. Методы лечения детей младшего возраста и школьников почти не отличаются. Различны лишь дозировки и формы выпуска лекарственных средств. Уничтожить возбудителя поможет полный курс комплексной терапии и следование основным правилам лечения:
- следует ограничить контакт больного ребенка с другими людьми;
- при высокой температуре нужен постельный режим;
- запрещены купания и растирания, чтобы инфекция не распространялась на здоровые участки тела;
- нужно следить за чистотой рук и ногтей ребенка;
- требуется ежедневно менять постельное и нательное белье малыша;
- детская комната нуждается в проветривании, поскольку больному ребенку нужен свежий воздух;
- нельзя давать малышу расчесывать язвочки на теле;
- из ежедневного меню следует исключить соленую, сладкую, острую пищу;
- диетические блюда должны подаваться в отварном или запеченном виде.
Медикаментозная терапия
В основном для лечения кожной инфекции используются препараты наружного действия. Если заболевание протекает в острой форме или местная терапия не дает нужного эффекта, то назначаются системные препараты:
- Антибиотик при стрептодермии у детей. Назначаются антибактериальные препараты пенициллинового ряда, из группы цефалоспоринов или макролидов в форме таблеток или суспензий (Амоксиклав, Амокисциллин, Флемоксин, Цефазолин, Сумамед). Курс лечения составляет 7-10 дней.
- Витамины группы В, А, Р, С. Особенно важны для повышения иммунитета при медленно текущей патологии. Принимаются в течение всего курса лечения.
- Антигистаминные средства. Назначаются детям в таблетированной форме или внутримышечно при сильно выраженном зуде. Доза и длительность лечения подбираются индивидуально. Эффективные препараты для детей: Супрастин, Тавегил, Цетиризин.
Местное лечение для детей безопаснее, поскольку многие наружные кремы и мази не всасываются в общий кровоток и не наносят вреда неокрепшему организму. Терапия включает в себя применение следующих групп препаратов:
- Антисептики. Наносятся на пораженные участки кожи 2-4 раза в сутки. После высыхания антисептика применяются мази, гели, кремы. Детям назначают перекись водорода 1%, бриллиантовый зеленый 2% (зеленка), борную кислоту, салициловый спирт 2%, Фукорцин, Стоматидин.
- Антибактериальная мазь. Наносится на очищенную зону воспаления по 2-3 раза за день на протяжении 7-14 дней. Популярные мази при стрептодермии: Эритромициновая, Левомеколь, Банеоцин, Резорцин.

Народные средства
Чтобы выздоровление ребенка наступило быстрее, одновременно с медикаментозной терапией можно применять народные рецепты. Следует помнить, что во избежание опасных осложнений нельзя подбирать лечение самостоятельно. Все применяемые лекарства должны быть одобрены лечащим врачом. Во время лечения стрептодермии ребенку помогут следующие народные рецепты:
- Эвкалиптовая мазь. Ускорит заживление кожных покровов. Для ее изготовления нужно измельченные листья эвкалипта залить подсолнечным маслом в соотношении 1:1, настаивать в течение 3 суток. Затем в смесь добавляется дубовая кора, которая заранее готовится так: кусочки запекаются в духовке, измельчаются до порошка, потом запариваются на 40 минут. После смешивания всех ингредиентов (1:1) мазь следует наносить на пораженные инфекцией участки 2-3 раза в день в течение 7-10 суток.
- Череда. Трава обладает противомикробным действием, поэтому способствует избавлению от бактериальной инфекции. Для лечения необходимо приготовить настой череды: 4 ст. л. сырья залить с вечера 1 л кипятка. Средство наносить на марлевую повязку и делать примочки на очаги поражения по несколько раз в течение дня до исчезновения сыпи.
- Сок граната. Имеет ранозаживляющее, антисептическое действие. Положительный эффект наблюдается при смеси гранатового сока и меда 1:1. Наносить массу на пузыри и язвы необходимо несколько раз за день и на ночь до улучшения результатов.
- Грецкий орех. Является отличным антисептиком, обладает противовоспалительным действием. Для лечения надо приготовить отвар: орех измельчить и залить 1 ст. л. сырья 1 стаканом кипятка. При первых признаках стрептодермии принимать внутрь по 0,5 стакана охлажденного отвара перед едой 3 раза в сутки на протяжении 7-10 дней. Готовить свежую порцию лекарства нужно ежедневно.
Как лечится стрептодермия у грудничка
У новорожденных стрептококковое поражение кожи формируется очень часто, ведь иммунитет крохи еще очень слаб. Болезнь легко развивается вследствие укуса насекомого, небольшого пореза или ссадины. Streptodermia опасна для грудничка, поэтому родители должны строго выполнять все рекомендации врача для скорейшего выздоровления крохи. Основные правила ухода за младенцем в период болезни:
- все гигиенические процедуры заключаются в протирании тела настоем череды;
- нельзя давать малышу его игрушки, ведь они могут являться носителями инфекции;
- необходима обработка кожи перекисью водорода или зеленкой;
- если доктор прописал антибактериальные мази (Левомеколь, Банеоцин), то курс лечения, дозировку и назначенный препарат на аналогичный менять нельзя, чтобы не спровоцировать побочные эффекты.
Профилактика стрептодермии у детей
Чтобы сократить риски инфицирования кожных покровов, нужно проводить профилактические мероприятия, направленные на повышение местного и общего иммунитета. Обезопасить своего малыша можно, если:
- при травмировании кожи сразу обрабатывать ее антисептиком;
- строго соблюдать правила личной гигиены;
- своевременно лечить инфекционные заболевания;
- периодически проходить курсы физиотерапетических процедур: ультрафиолетовое облучение, лазеротепия;
- при первых симптомах инфекции обращаться к врачу.


