Болезни половых органов
Содержание
К болезням полового члена у мужчин относят: различные виды баланопостита (воспаление головки и крайней плоти); инфекции, передающиеся половым путем — сифилис, гонорея, трихомонадная, хламидийная, микоплазменная, паховая гранулема, венерическая гранулема, донованоз, мягкий шанкр, генитальный герпес. Вовлечение полового члена в патологический процесс возможно при таких кожных заболеваниях, как псориаз, красный плоский лишай, отрубевидный лишай.
Основные симптомы при патологиях пениса: зуд, жжение, покраснение, высыпания, эрозии или язвы, неприятный кислый или рыбный запах, боль при половом акте. При появлении подобных признаков необходимо обратиться к врачу.
Наиболее частая форма баланопостита. Вызывается дрожжеподобными грибками рода Кандида (Candida). Основной причиной развития являются бесконтрольное применение антибиотиков и плохая гигиена. Предрасполагающие факторы — сахарный диабет и пожилой возраст.
Из особенностей клинической картины стоит выделить обильные творожистые налеты белесоватого цвета на головке и крайней плоти.

Диагноз ставится на основании:
- симптомов;
- обнаружении грибов при микроскопии урогенитального мазка;
- обнаружении ДНК грибов Cand >

Для лечения применяют кремы и мази с противогрибковыми препаратами:
- Клотримазол (Кандид);
- Миконазол (Микозон).
При выраженном воспалительном процессе и/или при присоединении бактериальной инфекции используют комбинированные средства, содержащие глюкокортикоиды и антибиотики:
- Пимафукорт (Гидрокортизон + Натамицин + Неомицин);
- Тридерм (Бетаметазон + Гентамицин + Клотримазол).

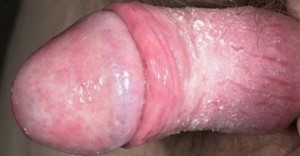
Возбудители аэробного баланопостита — стафилококки, стрептококки и энтеробактерии.
Клиническая картина разнообразна — от незначительного покраснения до выраженного отека и появления трещин на головке.
Диагноз ставится на основании микроскопических и молекулярно-биологических исследований.

- в таблетках — Эритромицин или Азитромицин (Сумамед);
- крем — Фузидиевая кислота.

Основные возбудители — Гарднереллы, Бактероиды и Фузобактерии (Gardnerella vaginalis, Bacteroides, Fusobacterium). Основной предрасполагающий фактор — плохая гигиена.
Различают 3 клинические формы:
- 1. Легкую — неприятный запах, небольшой налет и покраснение — в большинстве случаев происходит самоизлечение.
- 2. Эрозивную — отек головки, образование болезненных эрозий.
- 3. Эрозивно-гангренозную — выраженный отек, болезненный язвы, зловонное гнойное отделяемое. Без лечения может наступить гангрена головки полового члена.

Легкая форма анаэробного баланопостита
Эффективны лишь специфические антибактериальные препараты:
- Метронидазол (Трихопол) — таблетки или мазь;
- Клиндамицин (Далацин) — крем.

Сифилис относится к половым инфекциям (ИППП). Возбудителем является бледная трепонема (Treponema pallidum).
Пути заражения сифилисом:
- половой — самый частый;
- трансплацентарный — при наличии сифилиса у беременной женщины;
- трансфузионный — при переливании крови от человека, зараженного сифилисом;
- контактный.
Инкубационный период (время от инфицирования до появления первых симптомов) составляет от 2 недель до 2 месяцев.
Основным клиническим проявлением сифилиса является твердый шанкр. Это плотное образование с эрозией или язвой на верхушке и воспалением близлежащих лимфатических сосудов.
Главной особенностью и опасностью сифилитического шанкра является его абсолютная безболезненность.
Чаще всего шанкр располагается на головке или крайней плоти полового члена. Реже он расположен на теле или основании члена или на мошонке. Это так называемые типичные шанкры.
К атипичным шанкрам относят:
- индуративный отек — очень сильный отек головки или крайней плоти. Они увеличиваются в 2-4 раза, становятся плотными и синюшно-багрового цвета;
- шанкр-панариций — воспаление концевых фаланг пальцев рук, чаще всего встречается у медицинских работников;
- шанкр-амигдалит — воспаление небной миндалины.
- реакция микропреципитации;
- реакция Вассермана;
- темнопольная микроскопия;
- ПЦР-тест.
Основное лечение сифилиса — антибиотики пенициллинового ряда. Применяют один из следующих:
- Бензатина бензилпенициллин (Ретарпен);
- Бициллин-1;
- Бициллин-3;
- Бензилпенициллина новокаиновая соль.

При неэффективности пенициллинов применяют антибиотики других групп:
Гонорея — инфекционное заболевание, передающееся половым путем. Вызывается гонорейной палочкой (Neisseria gonorrhoeae).
Инкубационный период — от 2 до 5 дней. Наиболее часто возникают баланопостит и уретрит (воспаление мочеиспускательного канала). Характерной особенностью гонореи является обильное выделение гноя желто-белого цвета из уретры. Могут наблюдаться симптомы общей интоксикации — слабость, утомляемость, повышение температуры тела.

Гонорея часто осложняется везикулитом (воспаление семенных пузырьков) и простатитом.
Диагноз ставится на основании микроскопии урогенитального мазка.

Урогенитальный трихомониаз относится к инфекциям, передающимся половым путем. Возбудитель — простейшее из класса жгутиковых — Трихомонада (Trichomonas vaginalis).
Инкубационный период составляет около 10 дней. Симптомы уретрита и баланопостита при трихомониазе очень скудные. В половине случаев признаки вообще могут отсутствовать. Поэтому его особенностью является частое развитие осложнений.
Осложнения:
Из-за частых осложнений в виде воспалений яичка и его придатков трихомониаз может являться причиной мужского бесплодия.
Наиболее эффективными средствами являются нитроимидазолы:
- Метронидазол (Трихопол);
- Тинидазол;
- Орнидазол (Тиберал).
Хламидиоз относится к ИППП. Возбудитель — внутриклеточная бактерия хламидия (Chlamydia trachomatis).
Инкубационный период — около 2 недель. Особенностью хламидиоза является сочетание уретрита и баланопостита с болью в суставах и конъюнктивитом (синдром Рейтера). Баланопостит при урогенитальном хламидиозе называется цирцинарный.
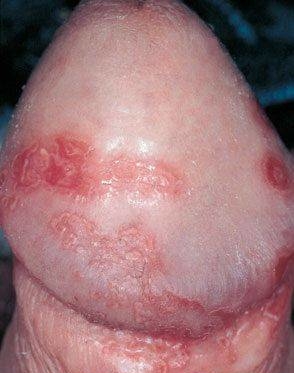
Хламидиоз часто осложняется простатитом и эпидидимитом.
- Микроскопия соскоба;
- ПЦР-тест;
- Определение иммуноглобулинов к хламидиям в крови.
В отношений хламидий активны антибиотики группы макролидов и тетрациклинов:
- Азитромицин (Сумамед) или Джозамицин (Вильпрафен);
- Доксициклин.
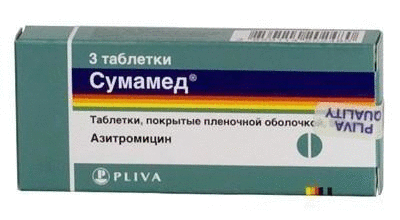
При выраженном развитии цистинарного баланопостита применяется гидрокортизоновя мазь.
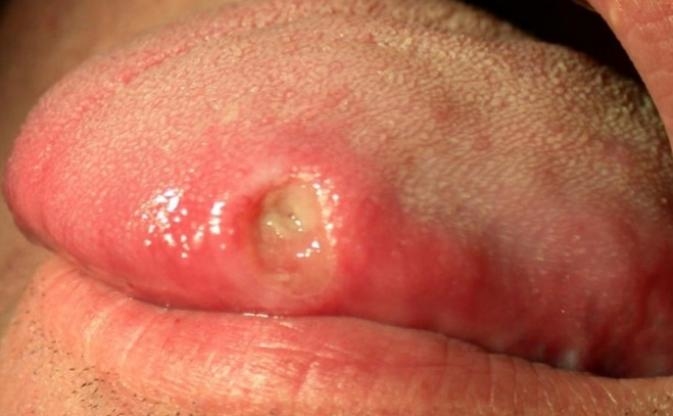
Генитальный герпес относится к ИППП. Возбудитель — вирус простого герпеса (ВПГ) 1-го и 2-го типа.
Инкубационный период — от 2 до 2 дней. Вначале на головке или крайней плоти появляются красные бляшки, затем образуются пузырьки (везикулы), которые, лопаясь, образуют болезненные эрозии. Они сливаются между собой, образуя обширные болезненные язвы.
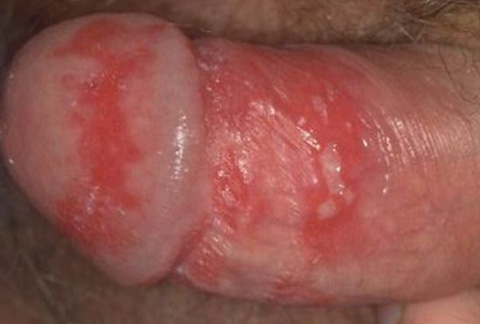
- обнаружение антител к ВПГ 1 и 2 в крови;
- ПЦР-тест.
Применяют специфические противовирусные препараты в таблетках:
- Ацикловир (Зовиракс);
- Валацикловир (Валтрекс);
- Фамцикловир (Фамвир).

Мягкий шанкр, или шанкроид, относится к ИППП. Возбудитель — стрептобацилла Haemophilus ducreyi.
Вначале на головке или крайней плоти возникает небольшое отечное пятно, на котором образуется в узелок. Затем он превращается в гнойный пузырек (пустулу), вскрывается и образует очень болезненную и кровоточащую язву размером до 2-3 см. При вскрытии пустулы происходит инфицирование здоровых участков кожи, т. е.самозаражение.
Паховые лимфатические узлы сильно увеличиваются и становятся болезненными.

Диагноз ставится на основании микроскопического обнаружения стрептобацилл в мазке с язвы.
Для лечения мягкого шанкра применяются следующие антибактериальные препараты:

Венерическая, или паховая лимфогранулема, — относится к ИППП. Возбудитель — хламидия. Серотип отличается от такового хламидий, вызывающих урогенитальный хламидиоз.
Инкубационный период — около 2 недель. Вначале появляются узелки и гнойнички, после вскрытия которых остаются безболезненные язвы. Затем через месяц начинают увеличиваться паховые лимфатические узлы. Возникают симптомы общей интоксикации — головная боль, повышение температуры тела, снижение аппетита, боли в мышцах и суставах.
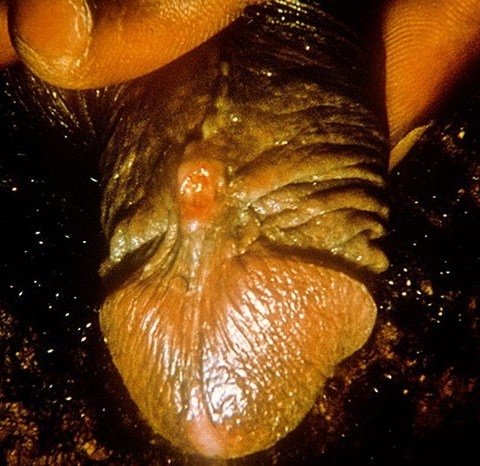
Лимфатические узлы сливаются между собой, образуя плотный инфильтрат до 5-6 см. Инфильтрат очень болезненный, кожа над ним синюшная. При вскрытии таких инфильтратов выделяется большое количество густого гноя.
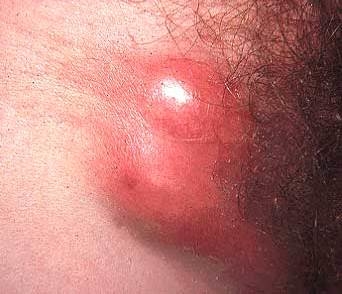
Инфильтрат лимфатических узлов при венерической лимфогранулеме
- Микроскопия мазка с язв или гноя.
- Обнаружение антител в крови.
Для лечения применяют антибиотик Доксициклин или Азитромицин.

Донованоз, или паховая гранулема, относится к ИППП. Возбудитель — тельца Донована (Calymmatobacterium granulomatis). Заболевание часто протекает вместе с сифилисом.
Инкубационный период — от нескольких дней до 3 месяцев. На головке или теле пениса, или на крайней плоти появляются папулы, которые затем изъязвляются, образуя язвы с зернистой поверхностью. Язвы при донованозе безболезненные, имеют зубчатые и волокнистые края, по внешнему виду напоминают опухоль.
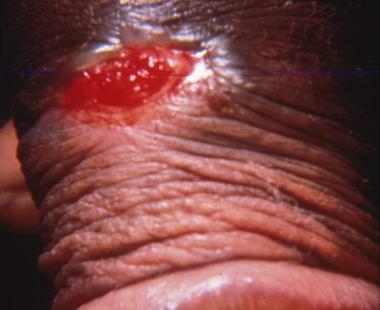
Диагноз ставится на основании микроскопии соскоба с язвенной поверхности.
Наиболее эффективные антибиотики для лечения донованоза:
- Бисептол (Сульфаметоксазол + Триметоприм).
- Азитромицин (Сумамед).
- Ципрофлоксацин (Ципролет).
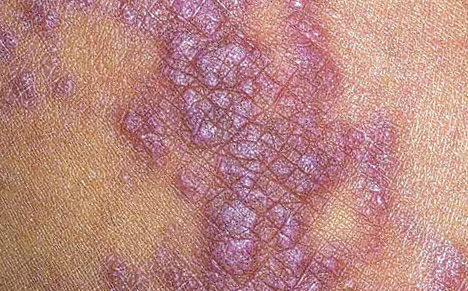
Псориаз — это наследственное кожное заболевание. Причина развития патологии неизвестна. Основным кожным элементом являются шелушащиеся бляшки красного цвета. Поражение кожи часто генерализованное. Бляшки располагаются на коже головы, на локтях, коленях, паховых складках, головке полового члена и крайней плоти. Образования болезненны и вызывают зуд.
На поверхности ногтей при псориазе появляются мелкие точечные углубления, напоминающие наперсток.
При заболевании могут поражаться суставы (псориатический артрит), они отекают, болят, деформируются, движения в них скованы.
Специфические симптомы псориаза (псориатическая триада):
- Симптом стеаринового пятна— при легком поскабливании бляшки шелушение усиливается.
- Симптом терминальной пленки— появление тонкой прозрачной пленки при полном удалении чешуек.
- Симптом кровяной росы— при удалении пленки появляются маленькие капли крови.
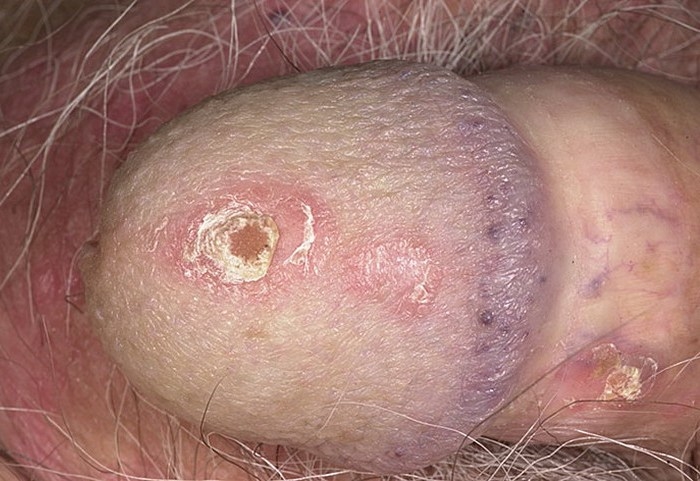
Окончательно диагноз ставится на основании гистологического исследования биоптата пораженного участка кожи.
Лечение псориаза многокомпонентное и включает:
- Топические глюкокортикоиды (мази и кремы) — Бетаметазон, Триамцинолон.
- Препараты, содержащие витамин D — Кальцийпотриол (Дайвонекс).
- Препараты, содержащие цинк — Пиритион цинка (Фридерм).
- Фототерапия (ПУВА-терапия) — применение фотосенсибилизаторов и воздействие длинноволновым ультрафиолетовым излучением.
- Эмоленты для интимной гигиены вместо мыла при поражении половых органов — Эмолиум, Лейкобез.

Красный плоский лишай — это хроническое воспалительное заболевание кожи и слизистых оболочек. Причина развития неизвестна.
При этом заболевании пациенты отмечают, что на коже появились плоские папулы, диаметром 2-5 мм, красного или фиолетового цвета. Они вызывают сильный зуд, имеют четкие границы со здоровой кожей, склонны к слиянию. Наиболее часто располагаются на локтях, коленях, туловище, половых органах и слизистой оболочке полости рта.
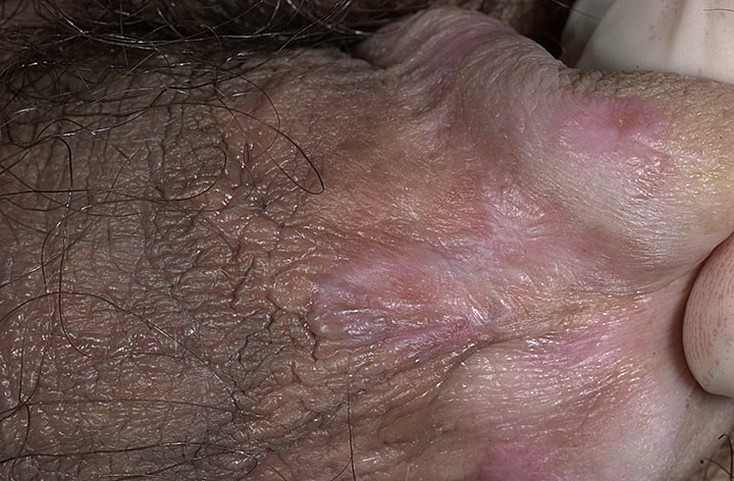
Характерен симптом сетки Уикхема — в местах большого скопления папул при смазывании маслом видна сетка из пересекающихся линий.
Диагноз ставится на основании гистологического исследования биоптата пораженного участка кожи.
Главным лечением является применение топических глюкокортикоидов:
- Клобетазол (Дермовейт);
- Флуоцинолон (Синафлан).

При сильном зуде назначаются антигистаминные средства:
- Лоратадин (Кларитин);
- Цетиризин (Цетрин).
Отрубевидный лишай — это грибковое заболевание кожи. Возбудитель — дрожжеподобный гриб Pityrosporum ovale, относится к нормальной флоре кожи. Заболевание развивается при сочетании различных факторов — повышенная потливость, плохая гигиена, сопутствующие тяжелые заболевания и т. д.
Отрубевидный лишай проявляется в виде белых или светло-коричневых пятен. Пятна располагаются в основном на шее, груди, спине, животе, внутренней поверхности бедер, головке полового члена и крайней плоти. Они не вызывают беспокойства или сопровождаются легким зудом.
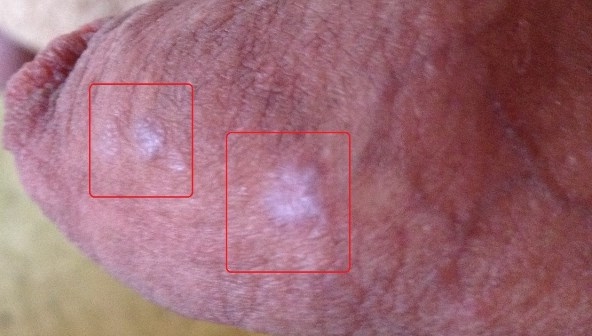
- осмотр пораженных участков кожи лампой Вуда;
- микроскопическое исследование;
- гистологическое исследование.
Лечение отрубевидного лишая:
- Кетоконазол (Микокет);
- раствор салицилового спирта.

Амебиаз — это инфекционное заболевание. Возбудитель — дизентерийная амеба (Entamoeba hystolytica). Обычно данный микроорганизм вызывает амебную дизентерию. Однако при контакте половыми органами с задним проходом инфицированного может развиться мочеполовой амебиаз — уретрит, баланопостит, везикулит, простатит.
Инкубационный период — около 2 недель. В области крайней плоти и головки полового члена отмечается появление болезненных язв с гнойным отделяемым, имеющим гнилостный запах. Часто поражаются паховые лимфатические узлы с последующим их нагноением.
- микроскопия мазка;
- обнаружение антител в крови.
Для лечения применяются амебоцидные препараты:
- Эметина гидрохлорид;
- Дигидроэметин;
- Орнидазол (Тиберал);
- Дийодохин.

Гинекология является отраслью клинической медицины. Она занимается болезнями женской половой сферы.
Важно! У девочек цистит возникает из-за попадания мочи во влагалище, а также при вульвовагините, при котором происходит инфицирование мочевого пузыря.
Внимание! Болезненные менструации могут быть вызваны применением внутриматочных контрацептивов.
Важно! Во время лечения альгоменореи нельзя употреблять алкогольные напитки, острую пищу. Необходимо вести правильный образ жизни, избегать физических перегрузок и эмоциональных стрессов.
Женские половые органы (Анатомия) — видео
Альгоменорея
Это заболевание характеризуется болезненными менструациями. Альгоменорея бывает функциональной и органической. Кроме того, альгоменорея может быть первичной (при инфантилизме или пороках развития половых органов) и вторичной (при эндометриозе и воспалительных процессах половых органов).
Причины
К функциональной альгоменорее приводят заболевания нервной системы. Кроме того, болезнь может развиться на фоне инфантилизма.
Органическая альгоменорея возникает при пороках развития половых органов, эндометриозе, воспалительных процессах матки и ее придатков.
Симптомы
Альгоменорея сопровождается сильными болями, которые при функциональной форме заболевания появляются накануне или в первый день менструации, а при органической форме они присутствуют в течение всей менструации и более сильные.
Лечение заболевания женских половых органов
При лечении альгоменореи очень хорошо помогает сок из ягод калины. Для его приготовления ягоды выжимают через плотную льняную ткань и смешивают с сахаром. На 1 л сока берут 2 кг сахара. Сок следует принимать по 2–3 ст. л. 3–4 раза в день с небольшим количеством воды.
Кроме того, полезно несколько раз в день пить чай из мяты перечной с соком рябины. При этом рекомендуется больше лежать, а низ живота смазывать ихтиоловой мазью пополам с вазелином. Вечером рекомендуется выпивать чашку крепкого горячего отвара имбиря с сахаром.
При очень обильной менструации рекомендуется принимать настой ягод и листьев земляники лесной: 1 ст. л. ягод и листьев, взятых в равных пропорциях, заливают 2 стаканами холодной кипяченой воды и настаивают в течение 6–8 ч, затем процеживают.
Принимают настой по 0,5 ст. л. ежедневно.
Также рекомендуется употреблять в пищу свежие ягоды калины.
Заболевания воспалительного характера
Воспалительные гинекологические заболевания у женщин возникают чаще, чем другие заболевания половых органов. Возбудителями, как правило, являются такие бактерии, как стафилококк, стрептококк, кишечная эшерихия, гонококк, туберкулезная палочка, трихомонады, грибы, анаэробные бактерии и др. Характер и течение заболевания зависят от возбудителя и защитных сил организма. Если иммунитет подорван, может развиться сепсис.
Воспалительные заболевания женских половых органов могут привести к нарушению менструации, бесплодию, самопроизвольному выкидышу и др.
Различают следующие воспалительные заболевания женских половых органов:
· вульвит (воспаление наружных половых органов и входа во влагалище);
· вульвовагинит (воспаление наружных половых органов и влагалища);
· вагинит, или кольпит (воспаление слизистой оболочки влагалища);
· кондиломы остроконечные (множественные доброкачественные разрастания на поверхности наружных половых органов и входа во влагалище);
· трихомоноз (воспаление влагалища);
· эндоцервицит (воспаление слизистой оболочки канала шейки матки);
· эрозия шейки матки;
· эндометрит (воспаление слизистой и мышечной оболочек матки);
· метрит (воспаление всех оболочек матки);
· параметрит (воспаление околоматочной клетчатки);
· пельвиоперитонит (воспаление брюшины малого таза);
· саульпингоофорит, или аднексит (воспаление придатков матки).
Причины
Первичный вульвит является следствием нечистоплотности или травмирования половых органов.
При сахарном диабете, мочеполовых и кишечно-половых свищах, а также раздражении наружных половых органов выделениями из шейки матки и влагалища из-за эндоцервицита или кольпита может возникнуть вторичный вульвит.
Вульвовагинит бывает в основном в детском возрасте. Причиной заболевания обычно становятся нарушения правил гигиены и частые травмы, а также хронический тонзиллит и экссудативный диатез.
Кольпит возникает вследствие проникновения инфекции, нарушения обмена веществ, а также при травме или нехватке гормонов в организме (при удалении яичников, преждевременном климаксе или в старческом возрасте).
Остроконечные кондиломы вызывает фильтрующийся вирус. Развитию заболевания способствуют обильные выделения из половых путей вследствие кольпита или эндоцервицита, а также беременность.
Причиной трихомоноза является трихомонада, которая передается половым путем. Трихомонады приводят к возникновению кольпита, уретрита, цервицита и проктита.
Эндоцервицит возникает в результате проникновения в половые органы таких бактерий, как стрептококк, стафилококк, гонококк, кишечная эшери-хия и др. Заболевание может сопутствовать другим воспалительным процессам – кольпиту, сальпинго-офориту и эрозии шейки матки.
Эрозия шейки матки образуется в результате патологических выделений из шеечного канала.
Метрит возникает при генерализованной септической инфекции. Параметрит возникает обычно после родов, абортов, зондирования, расширения шейки матки и т. п.
Воспалительный процесс в половых органах женщины проходит 3 стадии: острую, подострую и хроническую. Их течение часто бывает довольно длительным.
Важно! В результате неоднократных обострений и хронического характера заболеваний может нарушиться функция надпочечников, гипофиза, щитовидной железы, а также сосудистой и нервной систем.
Важно! Воспалительные заболевания половых органов могут возникнуть в результате перехода инфекции с соседних органов или при нарушении тканей матки во время родов или после аборта.
Девочки заражаются трихомонозом, как правило, бытовым путем. Иногда они инфицируются при родах, если мать страдает этим заболеванием.
Симптомы
При вульвите возникают зуд, жжение, обильные выделения, а также покраснение и отек малых и больших половых губ и болезненность после мочеиспускания. При вульвовагините отмечаются те же признаки, а также серозно-гнойные или гнойно-кровянистые выделения.
Для кольпита характерны слизисто-гнойные выделения, чувство тяжести внизу живота, болезненность в области влагалища, а также жжение и зуд.
Остроконечные кондиломы локализуются, как правило, на наружных половых органах, промежности и вокруг заднего прохода. Когда к кондиломам присоединяется вторичная инфекция или развивается некроз, появляются гнойные выделения.
Во время беременности или родов могут возникнуть кровотечения.
Трихомоноз характеризуется резко выраженным зудом, жжением, тяжестью внизу живота, отмечаются обильные гноевидные пенистые выделения. При хроническом трихомонозе остаются обильные выделения.
При эндоцервиците наблюдаются слизисто-гнойные выделения из влагалища, при этом не отмечается никаких болевых ощущений. В острой стадии заболевания отмечается также гиперемия вокруг наружного зева. Эрозия шейки матки характеризуется гнойными или слизисто-гнойными выделениями из влагалища.
При остром эндометрите возникают сильные боли внизу живота, гнойные или гнойно-кровянистые выделения из матки, повышается температура тела.
При пальпации отмечается болезненность матки.
При хроническом течении заболевания присутствуют боли, происходят длительные кровянистые выделения. Температура тела нормальная.
Метрит имеет те же симптомы, что и эндометрит, только более тяжелого характера. Заболевание часто сопровождается пельвиоперитонитом (воспалением брюшины малого таза). Острый параметрит характеризуется болями, повышением температуры тела, возникновением озноба, учащением пульса, нарушением аппетита и сна, наблюдаются дизурические явления, нарушения менструаций и запоры.
Трихомонадный эндоцервицит поражает шейку матки, которая при осмотре выглядит очень отечной.
Внимание! Обязательным условием для больных трихомонозом является на время лечения прекратить половые сношения. При этом лечиться должны оба партнера.
Патологический процесс половых органов начинается чаще всего во влагалище, а затем заболевание распространяется и на уретру.
Внимание! Если к воспалению матки присоединится анаэробная инфекция, то возможно образование некротических очагов.
При пельвиоперитоните возникают острые боли в животе, тошнота, рвота, вздутие, живота, задержка стула, газы, повышается температура тела, учащается пульс, язык становится сухим и на нем появляется белый налет. Может произойти скопление гноя в дугласовом пространстве и начаться абсцесс, который опасен тем, что может вскрыться во влагалище или прямую кишку. Пельвиоперитонит может развиться в разлитой перитонит, который требует экстренного хирургического вмешательства.
При аднексите возникают боли внизу живота, рвота, повышается температура тела, нарушаются менструации, придатки матки болезненны при пальпации.
Лечение заболевания женских половых органов
При воспалении матки рекомендуются следующие средства.
Смешивают по 1 части облепихи, коры березы и ольхи. 2 ст. л. смеси заливают 2 стаканами кипятка, кипятят 15 мин, остужают и процеживают.
Отвар пьют при воспалении брюшинного покрова матки по 0,5 стакана 3 раза в день после еды.
Смешивают по 1 части ягод и цветков калины. 1 ст. л. смеси заливают 1 стаканом кипятка, варят 10 мин, остужают и процеживают. Отвар пьют по 0,25 стакана 3 раза в день как противовоспалительное средство и средство, повышающее тонус мускулатуры матки.
Смешивают равные части плодов бузины и травы зверобоя продырявленного. 1 ст. л. смеси заливают 1 стаканом кипятка, варят 15 мин и процеживают. Отвар пьют по 0,25 стакана 3 раза в день при воспалении половых органов.
2 ст. л. плодов барбариса заливают 0,5 л кипятка (суточная норма), варят 15 мин и процеживают.
Отвар выпивают в течение дня.
Требуется 0,5 части плодов граната, 1 часть апельсина и 1 часть лимона с кожурой. Апельсин и лимон натирают, смешивают с сахаром и добавляют гранат. Смесь принимают по 1 ч. л. 3 раза в день.
Смешивают в равных частях тертые плоды и корни терновника. 1 ч. л. сырья заливают 1 стаканом кипятка, варят 15 мин и настаивают до остывания, затем доливают кипяченую воду до первоначального объема. Отвар выпивают в течение дня.
При воспалении придатков рекомендуется употреблять следующие средства.
Сок клюквы смешивают с соком из свежих листьев алоэ. Смесь принимают по 1 ст. л. 2–3 раза в день перед едой.
Смешивают в равных частях ягоды шиповника и черной смородины. 2 ст. л. смеси заливают стаканом воды, настаивают 20 мин и процеживают.
Настой пьют по 0,5 стакана 3–4 раза в день.
Влагалищные спринцевания
Кружку для спринцевания наполняют кипяченой водой или лекарственным составом, остуженным до нужной температуры и помещают на 0,5–1 м выше того места, на котором лежит больная. Под крестец следует подложить обычное судно или подходящий сосуд, чтобы туда могла стекать промывная жидкость. Во влагалище вводят наконечник спринцовки и пускают струю воды. Продолжительность спринцевания – не менее 10–15 мин.
Во время первой процедуры температура жидкости спринцевания не должна быть выше 37–38 °C.
Внимание! Лечение половых инфекций должно быть комплексным, то есть направленным не только на подавление вируса, но и на борьбу с сопутствующими заболеваниями – кольпитом, эрозией шейки матки, цервицитом и т. д.
Показания. При воспалении придатков полезно употреблять в любом виде ягоды клюквы, черники, рябины, смородины, княженики, голубики, калины, морошки, терновника, шиповника и ежевики.
Внимание! Если во время лечения хотя бы незначительно повышается температура тела больной или усиливаются боли в животе, необходимо снизить температуру жидкости для спринцевания, а после процедуры положить грелку или круговой согревающий компресс на всю нижнюю часть живота и крестец больной, чтобы задержать теплоотдачу.
Внимание! До тех пор пока не наступит полного излечения, сексуальная жизнь должна быть исключена.
В последующие дни ее постепенно повышают до предела, который больная в состоянии вынести (около 45–48 °C и выше).
Для снижения чувствительности к высокой температуре промежность смазывают вазелином.
Лекарственные сборы, применяемые для влагалищного спринцевания.
Cмешивают 1 часть листьев смородины и 2 части цветков яснотки белой (глухая крапива). 5 ст. л. смеси заливают 0,5 л кипятка в термосе, настаивают 20 мин и процеживают.
Cмешивают в равных частях листья облепихи, траву донника лекарственного (желтого) и золототысячника зонтичного. 3 ст. л. смеси заливают 0,5 л кипятка, настаивают, укутав, 1 ч и процеживают.
Cмешивают равные части цветков паслена и календулы лекарственной. 3 ст. л. смеси заливают 3 стаканами кипятка, настаивают в термосе 3 ч и процеживают.
При кольпите рекомендуется проводить спринцевания, используя кипяченую воду или перечисленные выше рецепты растворов.
Для лечения вульвита нужно соблюдать постельный режим и личную гигиену. Подмываться надо теплой кипяченой водой, в которую можно добавлять дезинфицирующие средства, например слабо-розовый раствор марганцовокислого калия.
Хорошие результаты дает использование для подмываний настоя ромашки, а также 3 %-ного раствора борной кислоты.
После каждого подмывания наружные половые органы необходимо обсушить мягким полотенцем и присыпать пудрой из белого стрептоцида.
Чтобы избавиться от неприятного зуда в промежности, можно сделать холодные компрессы. Для этого на половую щель накладывают салфетку, смазанную борным вазелином.
Вульву и влагалище обмывают мылом, затем протирают 1 %-ным раствором карболовой кислоты.
Внимание! Для предотвращения вульвита рекомендуется соблюдать личную гигиену, особенно во время менструаций.
Дисфункциональные маточные кровотечения, фибромиома матки с геморрагическим синдромом
Дисфункциональные маточные кровотечения обусловлены нарушением секреции половых гормонов. Они не связаны с беременностью, опухолями, воспалительными заболеваниями половых органов, болезнями крови. Чаще всего заболевание возникает в период установления менструального цикла, а также в климактерический период.
Причины
Кровотечения у женщин детородного возраста могут возникать из-за воспалительных заболеваний половых органов. Они развиваются на фоне неблагоприятных материально-бытовых условий. Причиной дисфункции могут быть перемена климата, отрицательные эмоции, а также хронические инфекции и интоксикации, гиповитаминоз и переутомление.
Симптомы
Дисфункциональные кровотечения бывают циклическими (меноррагия) и ациклическими (метроррагия).
Лечение заболевания женских половых органов
Для лечения дисфункции рекомендуются следующие средства.
Настой плодов рябины: 2 ст. л. сырья заливают 1,5 стаканами кипятка и настаивают 1 ч. Настой следует выпить в течение дня.
Настой бузины белой: 1 ст. л. бузины заливают 1 стаканом воды и настаивают 15–20 мин. Принимают по 0,3 стакана 2–3 раза в день.
Отвар плодов крушины ольховидной: 2 ст. л. плодов заливают 0,5 л воды, варят 10–15 мин, остужают и процеживают. Отвар принимают по 1 ч. л. утром и вечером.
Показания. Хорошим кровоостанавливающим средством является виноград. Рекомендуется съедать в сутки около 1–2 кг ягод. Из высушенных листьев винограда делают порошок и принимают внутрь по 2–4 г.
Важно! Кровотечения в возрасте от 45 до 55 лет протекают гораздо тяжелее, чем в любом другом, так как они происходят на фоне самых разнообразных сопутствующих заболеваний, из которых наиболее опасными являются гипертония, ожирение и гипергликемия.
В статье использованы материалы из открытых источников: Автор: Ручьева Оксана Ивановна — Книга: «Целебные ягоды»
Опрос:
Поделиться "Заболевания женских половых органов — причины, симптомы, лечение"
Пенис – весьма уязвимое место. Болезни полового члена составляют от 10 до 15% всех первичных обращений к медицинскому специалисту. Перечень заболеваний широк. Все патологии условно подразделяются на несколько этиологических групп – инфекционно-воспалительные, дерматологические, вирусные и онкологические болезни, а также нарушения структуры соединительной ткани. В многообразии под силу разобраться только доктору. Рассмотрим, какие заболевания полового члена встречаются чаще всего?
Общие признаки болезни члена

Заболевания половых органов – это обширная группа патологий, которые сопровождаются разнообразными клиническими проявлениями. Нельзя четко обозначить перечень признаков и симптомов, которые соответствовали бы всем болезням полового органа без исключения.
Симптомы заболеваний пениса, которые присутствуют в тех или иных сочетаниях при каждой патологии:
- Отечность мягких тканей репродуктивного органа, головки, крайней плоти, мошонки;
- Увеличение лимфатических узлов в паху, болезненность оных;
- Боль в фаллосе при эрекции и во время состояния покоя;
- Дискомфорт либо болевой синдром во время полового акта (такой симптом может свидетельствовать о нескольких патологиях мужского достоинства, которые протекают одновременно);
- Эректильная дисфункция. Данный термин представляет собой группу симптомов, которые могут встречаться вместе либо по отдельности. К ним относят резкое понижение потенции, уменьшение либо отсутствие сексуального влечения, неконтролируемое семяизвержение, плохая эрекция, что делает невозможным совершение полового акта и т.д.;
- Наличие физиологических скоплений под крайней плотью – слизь, белесый налет, гной;
- Воспаление головки детородного органа, протекающее с отечностью и болью;
- Нарушение мочеиспускательного процесса. В процессе опорожнение мочевого пузыря мужчина чувствует боль, жжение и резь;
- Деформационные изменения фаллоса, например, искривление органа вправо или влево, укорочение и пр.;
- Опухолевые новообразования, которые можно прощупать либо определить визуально, например, в одном месте половой член стал больше, при пальпации чувствуется припухлость.
Стоит знать: любой из перечисленных симптомов – это повод посетить медицинского специалиста и пройти диагностику. Игнорирование тревожных признаков приводят к полной импотенции, нарушению репродуктивной функции с последующим бесплодием и др. заболеваниям.
Основные виды заболеваний пениса
Итак, какие болезни полового члена существуют? В медицинской практике патологии условно подразделяются на большие группы. К ним относят инфекционно-воспалительные болезни, когда воспаление обусловлено инфекцией; дерматологические патологии, например, молочница, контактный дерматит, аллергическая реакция. А также онкологию – рак; вирусные заболевания – генитальный герпес; болезни соединительной ткани.
Заболевание Пейрони

Патологический процесс в организме проявляется искривлением полового органа на фоне возбуждения при эрекции. При наличии такого дефекта невозможно либо трудно войти во влагалище, что препятствует нормальной интимной близости. Болезнь Пейрони бывает приобретенного и врожденного характера. В первом случае причиной выступают травмы, хронические болезни, во втором варианте мальчик рождается с искривленным органом, но это проявляется только в пубертатный период.
Деформация органа происходит постепенно, примерно в течение нескольких лет. На половом члене появляются плотные бляшки, состоящие из соединительной ткани. В них откладываются соли кальция. Репродуктивный орган отклоняется в сторону, когда очаг разрастается.
Фимоз
При фимозе отсутствует возможность оголения головки полового органа. При попытке совершить данное действие присутствует болевой синдром, высока вероятность травмирования – трещинки, разрывы, что провоцирует усугубление картины. К основным причинам относят травмирование детородного органа, воспалительный процесс, снижение иммунного статуса на фоне сахарного диабета, дерматологические заболевания и пр.
Важно: наиболее эффективный метод лечения фимоза – это хирургическое вмешательство – циркумцизия (обрезание). Процедура проводится под местным обезболиванием, занимает 20-30 минут времени, обеспечивает 100% гарантию полного выздоровления.
Основным симптомов фимоза является невозможность оголить головку пениса. На 3-4 стадии заболевания присутствуют проблемы с мочеиспусканием – моча вытекает медленно, напор слабый либо урина вовсе выходит по капелькам. Из отверстия крайней плоти может выделяться гной.
Баланопостит

Распространенное заболевание кожного покрова пениса, вызванное интенсивным воспалительным процессом. В медицинской практике патология относится к «двойным болезням», поскольку затрагивает не только головку органа, но и внутренний листик крайней плоти. Клинические проявления разнообразные, они обусловлены формой патологического процесса и этиологическим фактором.
Баланопостит развивается вследствие активности вирусов, грибков, бактерий и даже паразитов (такая форма встречается крайне редко). К предрасполагающим факторам относят беспорядочную половую жизнь, несоблюдение правил гигиены, сопутствующие болезни, контакт с химическими веществами (использование косметических средств).
Симптоматика проявляется следующими признаками:
- Боль в половом члене, области промежности.
- Покраснение кожи в паху.
- Отечность полового органа, мошонки.
- Сыпь, жжение и зуд.
- Трудности с мочеиспусканием.
- Неспецифические выделения из уретрального канала.
- Общее недомогание и пр.
Факт: отсутствие медикаментозного лечения приводит к фимозу/парафимозу, опухолевым новообразованиям, уретриту, паховой форме лимфаденита, нарушению эректильной функции вплоть до полной импотенции.
Кавернит

Воспалительная болезнь, которая сопровождается органическим поражением пещеристых тел репродуктивного органа, вследствие чего формируются болезненные уплотнения. Бывает острая и хроническая форма. Второй вариант развивается из-за отсутствия терапии первого вида.
- Осложнения уретрита;
- Травма мочеиспускательного канала с повреждением пещеристых тел;
- Хирургическое вмешательство в области пениса;
- Травма фаллоса;
- Последствия некоторых венерических болезней.
Кавернит сопровождается местными и системными проявлениями. Мужчина испытывает сильнейшую боль в паху, чаще пульсирующего характера. Это обусловлено тем, что в кавернозных телах собрался гной, который давит на стенки оных. Наблюдается увеличение температурного режима тела, слабость, апатия, хроническая утомляемость, головная боль, повышенное потоотделение.
Уретрит

Воспаление в мочеиспускательном канале развивается из-за переохлаждения, половой травмы, конкрементов в почках. К предрасполагающим факторам относят нерациональное питание, злоупотребление алкогольными напитками, низкий иммунный статус, обезвоживание, прием некоторых лекарственных препаратов, оперативное вмешательство в области половых органов.
К сведению, к частым осложнениям уретрита относят простатит (воспаление в предстательной железе), баланит, баланопостит, фимоз, воспалительный процесс в семенных пузырьках и яичках.
Доминирующий симптом болезни члена – боль, которая связана с процессом мочеиспускания. Также присутствуют нехарактерные выделения из уретрального канала. Заболевание часто приобретает хронический характер, вследствие чего постоянно выявляются рецидивы.
Другие болезни пениса
Короткая уздечка – патологическое состояние, которое связано со снижением эластичности кожи в области уздечки. При эрекции мужчина чувствует натяжение, дискомфорт либо проявляется болевой синдром. Часто уздечка во время интенсивного полового акта рвется.
Опухолевое новообразование в пенисе может быть доброкачественной либо злокачественной природы. При наличии уплотнения требуется незамедлительно обратиться к доктору. Чем раньше начать лечение, тем выше вероятность благоприятного прогноза.
К другим заболеваниям члена относят:
- Лимфангит, тромбофлебит, постит.
- Приапизм (болезненная и длительная эрекция).
- Лейкоплакия.
- Травмы.
- Фиброз пещеристых тел.
- Аномальное развитие.
Дерматологические болезни пениса проявляются прыщиками, сыпью, гиперемией. Везикулы имеют свойство вскрываться, вследствие чего выявляются эрозивные и язвенные поражения, доставляющие массу дискомфорта пациенту.
К какому врачу обращаться при болезни пениса?

Диагностировать болезни мужских органов и назначить их лечение может только медицинский специалист. Но к какому врачу обращаться? В ситуации, когда произошло повреждение полового органа, то требуется незамедлительно посетить травматолога либо хирурга. Пенис сломаться не может, но повредить его легко, что приводит к серьезным осложнениям с мужским здоровьем.
Когда присутствуют различные высыпания, шелушения и язвочки на фаллосе, то можно предположить заражение венерической болезнью. Лечением занимается врач-венеролог. Он принимает в кожно-венерологическом диспансере.
Если наблюдается воспаление пениса, болезненное мочеиспускание и др. симптомы, то лучше обратиться за помощью к урологу либо андрологу. Андролог есть не в каждом медицинском учреждении, поэтому можно посетить частную клинику. Когда на половом органе варикозное расширение вен, то необходима помощь флеболога или ангиохирурга.
В случае, когда мужчина не знает, к какому доктору обратиться со своей симптоматикой, рекомендуется посетить уролога. Медицинский специалист соберет анамнез, проведет физикальный осмотр пациента. Если заболевание по его профилю, назначит соответствующее лечение; когда болезнь вне его компетенции, даст направление к врачу требуемой специализации.
Существует много патологий полового члена у мужчин. Каждая группа заболеваний сопровождается определенной симптоматикой и негативными последствиями. Они влияют не только на качество эрекции, но и провоцируют системные осложнения.


