Дерматит после чесотки
Содержание
- 1 Основные причины развития последствий чесотки
- 2 Красные пятна после чесотки
- 3 Коричневые пятна на кожных покровах после чесотки
- 4 Сыпь и зуд после чесотки
- 5 Серопапулы после лечения чесотки
- 6 Воспалительные осложнения кожных покровов
- 7 Фурункулез кожного покрова
- 8 Венерологические поражения
- 9 Психогенные нарушения
- 10 Профилактика осложнений чесотки
- 11 Причины развития заболеваний
- 12 Характерные симптомы
- 13 Дифференциальная диагностика
- 14 Дополнительные методы диагностики
- 15 Чесотка — почему болезнь так трудно вылечить?
Возбудителем заболевания является чесоточный клещ, который локализуется в глубоких слоях кожи. Чесотка передается половым путем посредством трения кожных покровов. Бытовой путь распространения клеща существует, но он маловероятен.
После проникновения в организм самки паразита, она начинает активно рыть ходы в эпидермисе. В результате организм пациента начинает реагировать на жизнедеятельность клеща зудом, высыпанием и дерматитом. Со временем чесотка сопровождается вторичным инфицированием чесоточных ходов.
После проведенного лечения на кожных покровах могут формироваться пигментации, уплотнения, серопапулы, фурункулы, дерматит и высыпания.
Основные причины развития последствий чесотки
Неудачное лечение заболевания происходит по таким причинам:
- несоблюдение правил нанесения и дозировки противочесоточного средства;
- неравномерное или недостаточное нанесение лечебного средства на кожные слои;
- повторное заражение человека чесоточным клещом после полового контакта;
- вторичное инфицирование больного от его же собственных предметов гигиены.
Красные пятна после чесотки
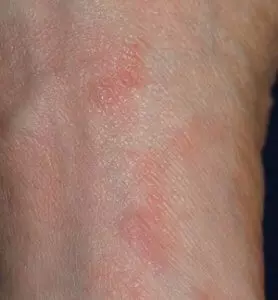 Образование красных пятен после проведенного лечения считается симптомом контактного дерматита. Это осложнение сопровождается такой клинической картиной:
Образование красных пятен после проведенного лечения считается симптомом контактного дерматита. Это осложнение сопровождается такой клинической картиной:
- самопроизвольные приступы зуда;
- покраснение и отек пораженных кожных покровов;
- локальное увеличение температуры тела и чувство «жжения».
Таким пациентам врачи проводят тщательную диагностику и лабораторный анализ на наличие чесоточного клеща и иго личинок. Если в мазках обнаружены возбудители чесотки, то больной подвергается повторному курсу противочесоточной терапии.
Устранение покраснения и отечности кожных покровов осуществляется с помощью кортикостероидных мазей (адвантан, элидел или локоид). Они наносятся на воспаленный участок кожи тонким слоем массирующими движениями. Длительность такого лечения составляет около двух недель. Данные препараты используются только после предварительной консультации с врачом-дерматологом.
Кортикостероидные препараты при местном применении эффективно устраняют зуд, покраснение и отек эпидермиса.
Коричневые пятна на кожных покровах после чесотки
В таких случаях пигментация и уплотнение кожи возникает по двух основных причинах:
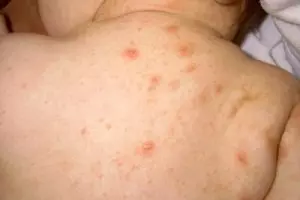 Атипичное течение чесотки, которое сопровождается повышенным ороговением поверхностных слоев кожных покровов. У таких пациентов наблюдается образование коричневых корочек под толщей которых находятся чесоточные клещи. Эта форма чесотки характерна для людей с пониженным уровнем иммунитета. Лечение заключается в местном воздействии на патологический очаг и системном приеме иммуностимуляторов.
Атипичное течение чесотки, которое сопровождается повышенным ороговением поверхностных слоев кожных покровов. У таких пациентов наблюдается образование коричневых корочек под толщей которых находятся чесоточные клещи. Эта форма чесотки характерна для людей с пониженным уровнем иммунитета. Лечение заключается в местном воздействии на патологический очаг и системном приеме иммуностимуляторов.- Примерно в 7% клинических случаев происходит узелковое поражение эпидермиса с образованием коричневых или синюшных уплотнений. Такие патологические очаги имеют около 20 миллиметров в диаметре. При этом в кожном покрове, как правило, отсутствуют паразиты. Причинами таких новообразований выступает генетическая предрасположенность и чрезмерное образование лимфоидной ткани в эпидермисе. Узелки преимущественно локализуются в области мошонки, полового члена и других перианальных зонах. Лечение заключается в обработке кожного покрова атисептическими средствами и препаратами для стимуляции регенерации кожи.
Устранить стойкую пигментацию кожного покрова после чесотки, которая не сопровождается структурными изменениями тканей эпидермиса, можно с помощью микродермабразии, профессионального пилинга и хирургической шлифовки.
Сыпь и зуд после чесотки
 Если после устранения чесоточного клеща у пациента наблюдается множественные высыпания и интенсивные зудящие ощущения, то врач может установить диагноз: «аллергический дерматит». В таких случаях пациенты жалуются на чувство жжения, покалывания и зуда, которые беспокоят в вечерние и ночное время.
Если после устранения чесоточного клеща у пациента наблюдается множественные высыпания и интенсивные зудящие ощущения, то врач может установить диагноз: «аллергический дерматит». В таких случаях пациенты жалуются на чувство жжения, покалывания и зуда, которые беспокоят в вечерние и ночное время.
В результате у большинства больных происходит присоединение бактериальной микрофлоры в зоне расчесов.
Основной причиной осложнения считается токсин чесоточного клеща, который сохраняется в организме человека до двух недель. Лечение аллергической сыпи и зуда заключается в следующих мероприятиях:
- прием антигистаминных препаратов (диазолин, супрастин, тавегил), которые уменьшают отек мягких тканей и снижают зуд;
- обработка пораженных участков кожи антиаллергическим кремом (рузам, десятин);
- дезинфекция области высыпания с помощью мазей, спреев и присыпок.
Серопапулы после лечения чесотки
Иногда после противочесоточная терапии остаются одиночные высыпания в области гениталий, которые сопровождаются интенсивным зудом. Они имеют вид небольших белых прыщей. Такая клиническая картина характерна для серопапул. Эти высыпания в норме могут наблюдаться в течение нескольких месяцев.
Осложнения такого рода, как правило, не требуют особого лечения. Только при появлении новых высыпаний и нарастании интенсивности зудящих ощущений пациент должен пройти повторный курс терапии от чесотки.
Воспалительные осложнения кожных покровов
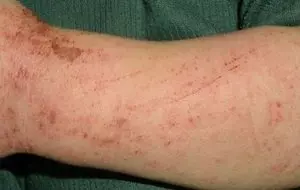 Если после чесотки остались глубокие расчесы, то в этой области часто развивается бактериальный дерматит. Это осложнение является результатом проникновения патологических микроорганизмов в поврежденные участки эпидермиса. В итоге воспаление вызывают стрептококки и стафилококки.
Если после чесотки остались глубокие расчесы, то в этой области часто развивается бактериальный дерматит. Это осложнение является результатом проникновения патологических микроорганизмов в поврежденные участки эпидермиса. В итоге воспаление вызывают стрептококки и стафилококки.
Прогрессирование бактериальной инфекции может закончиться накоплением гноя, формированием фурункулов и экземы. В некоторых случаях проникновение гноя в кровеносную систему может закончиться летальным исходом.
Присоединение бактериальной инфекции требует своевременного лечения с помощью антибиотиков. Врачи преимущественно назначают антибактериальные средства, обладающие широким спектром действия. Такие препараты выпускаются в таблетированной и инъекционной формах.
Выбор антибиотика проводится в зависимости от распространенности и тяжести бактериального дерматита. Перед применением антибактериальных инъекций врач должен проверить отсутствие аллергической реакции у пациента на антибиотик.
В этот период больной подвергается таким видам медикаментозной терапии:
- антигистаминные препараты, которые предназначены для ликвидации отека и зуда кожного покрова;
- обработка антисептиками зоны высыпки в виде присыпок, аэрозолей или мазей;
- стимуляция регенерации кожного покрова с помощью препаратов на растительной основе.
Фурункулез кожного покрова
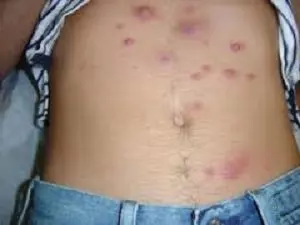 Последствием глубоких расчесов эпидермиса после чесотки может быть фурункул, который представляет собой гнойное воспаление волосяного фолликула. Заболевание проявляется образованием ограниченного участка отека и покраснения кожи. В центральной части такого уплотнения можно заметить небольшую белую точку.
Последствием глубоких расчесов эпидермиса после чесотки может быть фурункул, который представляет собой гнойное воспаление волосяного фолликула. Заболевание проявляется образованием ограниченного участка отека и покраснения кожи. В центральной части такого уплотнения можно заметить небольшую белую точку.
Лечение фурункулеза начинается с медикаментозной терапии. Больному на патологический очаг устанавливают компресс с ихтиолом или мазью Вишневского.
При безрезультативности такой терапии врачи рекомендуют больному провести хирургическое вскрытие гнойника. Пациент при этом находится под местной анестезией. Хирург с помощью скальпеля рассекает фурункул и устанавливает дренаж (специальная резиновая полоска) для оттока гнойных масс. После радикального вмешательства больной должен пройти курс антибактериальной терапии для профилактики бактериологических осложнений.
Венерологические поражения
 По современной медицинской классификации чесотку специалисты относят к половым инфекциям, поскольку таким путем чесоточные клещи легче всего переносятся. В связи с этим существует высокая вероятность распространения сопутствующих венерологических заболеваний.
По современной медицинской классификации чесотку специалисты относят к половым инфекциям, поскольку таким путем чесоточные клещи легче всего переносятся. В связи с этим существует высокая вероятность распространения сопутствующих венерологических заболеваний.
В таких случаях специалисты направляют пациента на консультацию и комплексную диагностику к дерматовенерологу. Лечение больной, как правило, проходит в амбулаторных условиях.
Психогенные нарушения
Основным признаком чесотки считаются острые приступы зуда, который беспокоит человека во второй половине суток и ночью. Сокращение времени сна и постоянное зудящее ощущение служат причиной многих нервных нарушений и бессонницы. Длительное течение болезни и наличие дерматологических осложнений может привести к более тяжелым неврологическим последствиям.
Особое внимание при этом следует уделять пациентам детского возраста, у которых часто наблюдаются серьезные расчесы, нарушение здорового сна и функциональное изменение функции центральной нервной системы.
Лечение неврологических осложнений заключается в осуществлении следующих мероприятий:
 Нанесение на поврежденные участки кожного покрова анестезирующего средства. Это позволяет существенно снизить интенсивность зудящих ощущений.
Нанесение на поврежденные участки кожного покрова анестезирующего средства. Это позволяет существенно снизить интенсивность зудящих ощущений.- Прием пациентом седативных препаратов, что успокаивает нервную систему и нормализирует сон.
Профилактика осложнений чесотки
Предупредить распространение инфекционного процесса в кожных покровах можно при своевременной диагностике заболевания, которая позволяет провести комплексное и полноценное лечение. Больной в острой фазе должен быть изолирован от других членов семьи. Непосредственный контакт с таким пациентом или его личными предметами приводит к распространению чесоточного клеща.
Добавить комментарий Отменить ответ
Популярное:
Консультация врача бесплатно

Без подвоха. Просто оставьте ваш вопрос в комментариях и специалист ответит на него.

Полный список (более 150 шт) с ценами, обновляется регулярно.
Опознаем грибок по фото

Когда отправляться на прием к врачу? Предлагаем узнать, как выглядит грибок ногтей на разных стадиях.

Можно ли вылечить за 1 день? Виды, как избежать заражения, пути передачи, препараты.
Можно ли вылечить за 1 день? Виды, как избежать заражения, пути передачи, препараты.
Как самому удалить бородавки?
Бородавки у детей, папилломы и кондиломы у взрослых, чем опасно их удаление в домашних условиях?
Молочница у женщин

Молочница или вагинальный кандидоз не понаслышке известен каждой второй женщине.
Дерматиты: фото и описание

Возможно, что пятно на коже это вовсе не грибок. Сравните фото чтобы убедиться.

Если имеется характерная сыпь, то нужно бежать к врачу, или как минимум в аптеку.
Кандидоз у мужчин

Представители сильной половины человечества почему-то считают, что молочница – прерогатива женщин, но это не так.
Чем лечить грибок

Список препаратов для разных видов грибка. Мази, кремы, лаки, свечи, таблетки — сравнения, обзоры, стоимость.
Тест для врачей

Проверьте свои знания по дерматологии, если вы специалист или студент.
Причины развития заболеваний
 Чтобы дифференциальная диагностика была эффективной и правильной, нужно в первую очередь ознакомиться с базовыми понятиями – определением патологии и причинными факторами, вызывающими ее развитие. Начнем с аллергии – то есть повышенной чувствительности к чужеродным веществам, поступающим, как правило, из окружающей среды. Это могут быть:
Чтобы дифференциальная диагностика была эффективной и правильной, нужно в первую очередь ознакомиться с базовыми понятиями – определением патологии и причинными факторами, вызывающими ее развитие. Начнем с аллергии – то есть повышенной чувствительности к чужеродным веществам, поступающим, как правило, из окружающей среды. Это могут быть:
- лекарства;
- пищевые продукты;
- косметика;
- бытовая пыль;
- шерсть и выделения животных;
- химикаты;
- латекс.
Аллергия развивается вследствие дисфункции иммунной системы. В качестве провокаторов выступают разные факторы:
- генетический (отягощенная наследственность);
- инфекционный (заражение вирусами, бактериями, грибами, гельминтами);
- воспалительный (хронические заболевания пищеварительной, респираторной системы).
Дерматитом называют воспалительное поражение кожи. Оно может быть вызвано такими триггерами как:
- Солнечная радиация.
- Высокая или низкая температура.
- Сок растений.
- Механическое воздействие (давление, трение).
- Электрический ток.
- Контакт с химическими веществами.
Существует разделение дерматитов на простые (от воздействия раздражающих веществ) и аллергические (возникают при контакте с соединениями, обусловливающими формирование индивидуальной иммунной чувствительности – сенсибилизации). Для них чаще характерно острое течение – старт симптомов после соприкосновения с провоцирующим компонентом. Отличие аллергии от дерматита не всегда прослеживается четко или есть вообще – все зависит от того, что лежит в основе патогенеза (механизма развития) болезни – раздражение или сенсибилизация, то есть вовлечение иммунитета.
Что же касается чесотки, то это – паразитарное заболевание кожи, разновидность локальной (местной) инфекции. Есть конкретный возбудитель – клещ Sarcoptes scabiei, черепахообразное насекомое, самки которого откладывают яйца и наиболее активны в ночное время суток. При неблагоприятном течении (отсутствии терапии или неправильном ее осуществлении) заболевание может осложниться возникновением аллергических реакций со стороны кожных покровов.
Таким образом, поражение кожи при аллергии имеет иммунопатологический, а при чесотке – инфекционный генез.
Характерные симптомы
Тактика дифференциальной диагностики построена на сравнении объективных клинических признаков, выявленных у пациента и ожидаемых при той или иной форме патологии. Чтобы отличить одну болезнь от другой, важно знать, какие симптомы им свойственны.
Простой контактный дерматит
Развивается после соприкосновения с агрессивными средами: химикатами, соком растений, металлами. При этом для появления симптомов достаточно единственного эпизода контакта. Наблюдаются такие признаки как:
- покраснение;
- отек, зуд;
- трещины;
- сыпь в виде пузырьков или крупных полостных элементов;
- жжение, болезненность.
При хронической форме заболевания изменения выражены не так ярко, как при остром течении, однако к ним присоединяются дополнительные признаки. Это уплотнение и гиперпигментация кожи, многочисленные следы расчесов. Пациента беспокоит постоянный зуд.
Аллергический контактный дерматит
 Возникает, если организм человека уже сенсибилизирован к раздражителю.
Возникает, если организм человека уже сенсибилизирован к раздражителю.
Первый контакт не приводит к развитию симптомов, однако уже через 7–14 дней, когда в процесс активно включается иммунная система, повторное соприкосновение вызывает ряд патологических изменений – таких как:
- ярко выраженное покраснение;
- припухлость, сопровождающаяся зудом;
- ощущение покалывания, жжения;
- возникновение пузырьков, пятен.
При любой форме контактного дерматита, будь то аллергический или простой тип, симптомы проявляются в четко очерченных границах области соприкосновения с провоцирующим веществом. В случае хронического течения характерна сухость кожи (вплоть до образования трещин), участки гиперпигментации.
Атопический дерматит
Заболевание, обусловленное наследственными факторами, активизация которых произошла под действием провокаторов из окружающей среды (например, инфекций). Часто сочетается с аллергическим ринитом и бронхиальной астмой. Характерны следующие симптомы:
- Зуд кожи.
- Покраснение (эритема), припухлость.
- Пузырьки, узелки, трещины.
- Участки мокнутия, корки.
- Сухость, шелушение.
- Участки уплотнения.
Атопический дерматит – это форма аллергии, которая чаще всего начинается в детском возрасте. Поражается кожа волосистой части головы, лица, нижних конечностей. В дальнейшем – туловище, задняя поверхность шеи, руки. Хорошо видны следы расчесов, больных беспокоит навязчивый зуд, мучительная сухость. Процесс характеризуется хроническим рецидивирующим (с эпизодами обострений) течением, вероятно присоединение вторичной инфекции.
Чесотка
Паразит попадает в организм при контакте с больным человеком, его одеждой, постельным бельем, полотенцем. Между детьми болезнь может передаваться через игрушки. Пробуравив поверхностный слой кожи, клещ создает ходы – в них находятся яйца. Время от момента заражения до возникновения симптомов, то есть инкубационный период, бывает стандартным или затяжным. В первом случае он длится от 7 до 10 дней, во втором – около полутора месяцев.
Классический симптом чесотки – кожный зуд, резко интенсифицирующийся в ночное время суток.
 Это связано с возрастающей подвижностью самок паразита. Кроме того, наблюдается:
Это связано с возрастающей подвижностью самок паразита. Кроме того, наблюдается:
- сыпь в виде узелков и пузырьков, или везикул (бывают расположены попарно);
- грязно-серые линии в форме зигзагов (от 0,3 до 1 см длиной) – чесоточные ходы;
- расчесы, кровянистые корочки.
Длительно существующий процесс характеризуется образованием гнойничковых элементов, связанных с присоединением инфекции. Ходы клеща имеют несколько мест излюбленной локализации:
- между пальцами на руках;
- между бедрами;
- на груди, ягодицах, пояснице, животе.
Женщины могут заметить ходы на сосках, мужчины – на наружных половых органах. У детей клещ поражает еще и подошвы, ладони, лицо.
Дифференциальная диагностика
Клиническая картина может быть очень схожей, а это грозит неправильным лечением и, соответственно, отсутствием выздоровления. Кроме того, при паразитарной инфекции высока вероятность заражения окружающих. Отличить чесотку от аллергии можно по ряду дифференциальных признаков. Рассмотрим наиболее значимые из них в таблице:
| Критерий | Чесотка | Дерматит | ||
|---|---|---|---|---|
| Аллергический контактный | Простой | Атопический | ||
| Наличие инкубационного периода | Да, 7–10 дней (до 1,5 мес.) | Есть этап формирования сенсибилизации | Не бывает, возникает сразу после соприкосновения с раздражителем | Отсутствует |
| Локализация элементов сыпи | Руки, ноги: кисти, запястья, локти, стопы. Подмышки, у женщин – молочные железы, у мужчин – наружные половые органы | В зоне, на которую попадает провокатор | В любом участке контакта | Сгибательные области (колени, локти), волосистая часть головы, шея |
| Ключевые признаки | Чесоточные ходы, ночной зуд, расчесы, кровянистые корочки. Попарно расположенные высыпания | Покраснение, отек, жжение, болезненность, пузырьки. При постоянном повреждении – уплотнение, гиперпигментация. Наличие желания чесать кожу. | Эритема, припухлость, везикулы, узелки, утолщение, сухость и усиление рисунка кожи, геморрагические корочки. Зуд, шелушение. | |
| Особенности | Обнаружение клещей-возбудителей при микроскопии соскобов | Исчезновение симптомов после прекращения действия вещества, обусловившего их появление | Рецидивирующее течение | |
Важно помнить, что у больного может быть несколько форм патологии одновременно; к тому же, нельзя исключать присоединение вторичной инфекции (бактериальной, грибковой природы).
Дополнительные методы диагностики
Целенаправленный поиск начинается с опроса больного. Так получают данные анамнеза (сведения о развитии заболевания), имеющие значение для дальнейшего исследования природы нарушений:
- При чесотке – факт соприкосновения с больным.
- При аллергии – наличие чувствительности к каким-либо чужеродным веществам.
- При простом дерматите – внезапное появление симптомов при первом контакте с раздражителем.
Также применяют лабораторные методы:
- общий анализ крови (при воспалении нарастает уровень лейкоцитов, при индивидуальной непереносимости – процент эозинофилов);
- соскоб кожи в области чесоточного хода и извлечение клеща иглой с последующей микроскопией (обнаруживается паразит, яйца, личинки);
- иммуноферментный анализ (ИФА) для выявления антител при аллергии.
Если возникает подозрение на наличие индивидуальной чувствительности, могут выполняться кожные пробы.
На предплечье или спину наносится подготовленное вещество-провокатор, проводится наблюдение за реакцией. Возникновение зуда, волдыря, покраснения, отека – положительные критерии диагностики аллергии. Метод не предназначен для использования в острый период проявлений, неинформативен на фоне приема антигистаминных и глюкокортикостероидных препаратов. Его не применяют, если есть риск анафилактического шока.
Чесотка — почему болезнь так трудно вылечить?
- Главная
- Публикации
- О препаратах
- Чесотка — почему болезнь так трудно вылечить?
Несмотря на немалое количество лекарственных средств чесотка иногда трудно поддается лечению. Как быть в таких случаях?
Все применяемые для лечения чесотки препараты воздействуют только на метаморфическую стадию развития клещей и не действуют на эмбриональную, продолжающуюся не более 4 суток. Повторная обработка кожи на четвертый день обеспечивает санацию, так как уничтожает вылупившиеся из яиц личинки. Таким образом, ни один из используемых в настоящее время в России препаратов не должен применяться однократно.
Чесотка — нередкое в практике дерматолога заболевание, иногда осложняющее другие кожные болезни и не всегда простое для диагностики. В последние годы в Москве отмечается устойчиво высокая заболеваемость чесоткой. В летние и осенние месяцы практически во время каждого приема встречаются случаи чесотки. Основанием для постановки диагноза являются клиническая картина и результаты микроскопического исследования взятого из очагов материала, полученного путем соскоба. В большинстве случаев поставить диагноз нетрудно, за исключением нетипичных проявлений чесотки, а также сочетания с ней различных хронических кожных заболеваний. В настоящей работе мы не будем останавливаться на клинических проявлениях чесотки — они хорошо известны. Отметим только, что у людей чистоплотных, ежедневно принимающих душ с мылом или гелем для душа и часто моющих руки, высыпания бывают скудными, типичные чесоточные ходы на кистях редки, а распространение высыпаний происходит очень медленно. В аптечной сети имеется немало средств для лечения чесотки, и все же большинство больных (79,5%) обращалось в наш Научный дерматологический центр "Ретиноиды" за помощью в связи с неэффективностью проведенного ранее лечения. Вот эта ситуация и побудила нас проанализировать, почему же так трудно вылечить чесотку.
Прежде всего, поговорим о выборе метода лечения. В аптеках России для лечения чесотки имеются отечественные препараты — эмульсия бензилбензоата 20% (АО “Ретиноиды”), растворы по Демьяновичу (60% раствор гипосульфита натрия и 6% раствор соляной кислоты), простая серная мазь (33%), концентрат Медифокс, содержащий 5% перметрина («Фокс и Ко») и мазь Вилькинсона («Пермфармация») (содержит жидкий деготь, кальция карбонат, очищенную серу, мазь нафталанную, зеленое мыло и воду) и зарубежные — аэрозоль “Спрегаль” (“Лаб.СКАТ”, Франция) и мазь бензилбензоата 20% (Латвия, Эстония).
Из отечественных препаратов, на наш взгляд, самым эффективным средством является 20% эмульсия бензилбензоата. Она легко наносится на кожу, не пачкает постельное белье и одежду, легко удаляется при мытье. Малозначимым недостатком препарата можно считать не резкий специфический запах.
Мазь бензилбензоата 20% не менее эффективна, чем эмульсия, и может быть препаратом выбора. Мазь, содержащая 10% бензилбензоата, также имеется в аптеках. Эта концентрация недостаточна для лечения взрослых больных, но удобна для применения у детей.
Лечение растворами по Демьяновичу (рецептурная форма) путем последовательного втирания 60% раствора гипосульфита натрия (раствор №1), а затем 6% раствора соляной кислоты (раствор №2) также достаточно эффективно (вся обработка длится около часа). Обработку кожи проводят в теплом помещении, которое затем проветривают. Раствор №1 перед употреблением слегка подогревают и руками тщательно втирают в кожу, начиная с кистей, левой и правой рук, затем туловища, левой и правой ног, включая пальцы стоп и подошвы. Втирание в каждую область длится 2-3 минуты, вся процедура занимает около 10-15 минут. Затем делают перерыв до высыхания кожи и появления на ней кристалликов и производят вторую обработку. После 10-минутного перерыва приступают к втиранию раствора № 2, которое осуществляют в той же последовательности, по 1 мин. в каждую область, всего 3-4 раза с промежутками для обсыхания примерно по 5 мин. На следующий день процедуру повторяют. Через 3 дня принимают душ. Раствор натрия гипосульфита имеет запах серы, а после обработки остается неприятное ощущение. Необходимость 3 дня не мыться также снижает потребительские свойства препарата.
Серная и серно-дегтярная мази — испытанные временем эффективные средства. Их недостатком является вазелиновая основа, не впитывающаяся, неприятная на ощупь, придающая коже неопрятный вид. При чесотке назначают втирание серной или серно-дегтярной мази на весь кожный покров в течение 5-7 дней. Это нарушает потоотделение, обе мази пачкают белье, имеют резкий запах. Эти недостатки часто не устраивают больных. Нам кажется целесообразным применять серную мазь с целью ”долечивания” на отдельные участки кожи, особенно при скабиозной лимфоплазии, опыт лечения которой говорит, что хороший эффект оказывает комбинация серной мази со слабыми кортикостероидными мазями (утром — 1% гидрокортизоновая мазь, вечером — 33% серная мазь) в течение 7-10 дней. Те же недостатки свойственны и мази Вилькинсона.
Опыта работы с препаратом Медифокс у нас нет.
Среди зарубежных препаратов наиболее эффективным и наименее токсичным признан 5% крем с перметрином. Французский препарат Спрегаль, выпускаемый в форме аэрозоля, удобен в применении, не имеет неприятного запаха; к недостаткам относятся возможность проникновения через кожу в кровь, развития аллергических реакций, связанных с попаданием аэрозоля в дыхательные пути, большой расход препарата и его высокая стоимость. Для лечения чесотки рекомендуется однократная обработка. Наш опыт показывает, что одной обработки оказывается недостаточно, и бывают рецидивы. Эсдепаллетрин — основное действующее вещество Спрегаля, относится к группе нейротоксических и вряд ли может воздействовать на яйца клеща. Нам кажется, более целесообразным повторить обработку на 4-й день, чтобы воздействовать на метаморфические стадии клещей. Повторная обработка кожи на четвертый день обеспечивает санацию кожи, так как уничтожает вылупившиеся из яиц личинки.
Таким образом, ни один из используемых в настоящее время в России препаратов не должен применяться однократно. Литературные данные подтверждают наше мнение — среди обследованных после лечения 5% перметриновым кремом 195 больных после однократной обработки оказались здоровыми только 46,7% (Yonkosky D., Ladia L., Gackenheimer L., Schultz M.W. Scabies in nursing homes: An eradication program with permethrin 5% cream / J. Am. Acad. Dermatol., 1990, v.23, n.6, part 1, p.1133-1136). Все имеющиеся в продаже средства против чесотки эффективны при правильном применении. Выбор метода лечения обуславливается опытом врача, наличием препарата в аптечной сети, его стоимостью, простотой применения и другими потребительскими свойствами.
Итак, если все препараты достаточно эффективны, почему же порою так трудно вылечить чесотку? Наиболее частой ошибкой в лечении является избыточное применение противопаразитарных средств, с последующим развитием постскабиозного дерматита. Обычно бывает так: больной закончил лечение, а зуд продолжает его беспокоить, и не все высыпания прошли. Вывод, который делает больной — препарат оказался недостаточно эффективным, а возбудители заболевания — более устойчивы. Обычные в этой ситуации действия — повторение курса лечения или смена препарата. Иногда такую ошибку допускают и недостаточно опытные врачи. На самом деле, сохранение зуда после лечения является реакцией организма на убитого клеща и не требует дополнительного лечения. После повторного курса лечения зуд часто становится интенсивнее, и появляются новые высыпания. Это уже не чесотка, это контактный аллергический дерматит. Термином “постскабиозный дерматит” мы обозначаем воспалительные изменения кожи, возникшие после проведения лечения по поводу чесотки либо по общепринятым схемам, либо избыточное. На наш взгляд, этот дерматит имеет некоторые особенности по сравнению с другими контактными дерматитами. Поражается преимущественно кожа туловища (особенно места давления и трения одеждой) и проксимальных отделов конечностей. На фоне эритемы с нечеткими границами имеются мелкие, едва заметные трещины и эрозии по ходу кожных линий, а также мелкопластинчатое шелушение. По периферии очагов иногда заметно небольшое количество узелковых элементов. Кроме того, если больной обратился через короткое время после развития дерматита, то на коже имеются остаточные проявления чесотки в виде папул, эрозий, экскориаций и корочек.
Как правило, дерматит у наблюдавшихся в нашем Центре больных (121 человек) возникал после избыточного применения препаратов по рекомендации врача или по собственной инициативе пациента. Наиболее частые рекомендации врачей — применять препараты ежедневно в течение нескольких дней или повторить курс лечения при продолжающемся зуде и наличии высыпаний, или сменить препарат в той же ситуации. Так, по 2 курса лечения эмульсией бензилбензоата 20% провели 9 больных, неделя ежедневного смазывания назначена 2 больным, 20 дней подряд — 1 больному, 5 курсов провел 1 больной, 10 курсов — еще 1, несколько месяцев подряд лечились 2 пациента. Несмотря на развитие дерматита проявления чесотки под воздействием лекарственных средств обычно быстро регрессировали. Одновременно дерматит и чесотка наблюдались нами после нанесения препарата Спрегаль: в одном случае однократного, еще в одном — многократного. У обоих больных при микроскопии соскоба кожи обнаружены чесоточные клещи.
После первого нанесения противопаразитарных средств дерматит не отмечался ни у одного больного, несмотря на то, что многие из них испытывали чувство жжения непосредственно после нанесения. По-видимому, большее значение имеет кратность применения. Дерматит в отдельных случаях возникал и у лиц, получавших обычный курс лечения бензилбензоатом по 4-дневной схеме. Это может быть связано с повышенной чувствительностью кожи некоторых больных к бензилбензоату. Дерматиты в 5 случаях развивались у лиц, имевших аллергодерматозы. Их наличие можно расценивать как фактор риска. Лечение постскабиозного дерматита проводилось антигистаминными и седативными средствами, препаратами кальция, при распространенных высыпаниях наружно применялись цинковая болтушка и паста, при локализованных и при резко выраженной сухости кожи — слабые кортикостероидные мази (гидрокортизоновая 1%, синафлан). На корочки и экскориации наносили Фукорцин. При вторичном инфицировании применяли Фукорцин (Фукасептол) и мазь Гиоксизон.
Другой причиной неэффективности лечения является скабиозная лимфоплазия или узелковая чесотка. Скабиозная лимфоплазия клинически характеризуется наличием интенсивно зудящих узловатых элементов на коже размерами до 1 см, плотноватых на ощупь, багрово-синюшного цвета, округлой формы, часто покрытых кровянистой корочкой. В основе патогенеза скабиозной лимфоплазии лежат иммуно-аллергические реакции с гиперплазией лимфоидной ткани. Такие элементы отмечалась нами у 29 больных (25 мужчин и 4 женщины). Локализация узловатых элементов: мошонка — 16, пахово-мошоночные складки — 12, половой член — 11, внутренняя поверхность бедер — 7, ягодицы — 6, паховые складки — 6, подмышечная область — 3, низ живота — 2, область вокруг ануса — 2, область пупка — 1, места давления и трения одеждой — 1 больной. Одновременно лимфоплазия и постскабиозный дерматит отмечались у 5 больных. Лимфоплазия чаще наблюдалась при длительном течении заболевания и при избыточном лечении — применение одного курса лечения эмульсией бензилбензоата 20% 4-7 дней подряд — у 7 больных, в том числе 2 раза в день — у одного больного, применение 2 курсов эмульсии бензилбензоата 20% по 4 дня подряд — у 1 больного, применение 5 курсов эмульсии бензилбензоата 20% — у 2. 12 больных применяли для лечения 2 препарата последовательно, например, 1 курс эмульсии бензилбензоата 20%, затем 2 курса мази Саркоптол; 10 дней применения эмульсии бензилбензоата 20%, затем серной мази — 10 дней; 1 курс применения Эмульсии бензилбензоата 20%, затем аэрозоль Спрегаль.
В случаях скабиозной лимфоплазии проводилось лечение комбинацией кортикостероидной мази (обычно гидрокортизоновой 1%), наносимой на кожу утром, и серной мази, применяемой вечером. Дополнительно иногда назначали прижигания жидким азотом отдельных элементов 1-2 раза в неделю и антигистаминные препараты. Несмотря на проводимое лечение, скабиозная лимфоплазия иногда сохранялась довольно долго — месяц и более.
Мы придаем большое значение периоду наблюдения за больным, считая целесообразным осматривать его в случае постановки диагноза чесотки на 7-й день после начала лечения, а затем каждые 7-10 дней до полного разрешения высыпаний. Относительно периодичности наблюдения за больными наше мнение несколько расходится с авторами Методических рекомендаций (Чесотка. Методические рекомендации для врачей // ЦКВИ МЗ СССР.- М.,1992), в которых рекомендуется осматривать больного сразу после лечения и через 2 недели, и с Т.В.Соколовой, рекомендующей осматривать больного только через 2 недели после первого обращения (Соколова Т.В. Инкубационный период и диагностика чесотки. Вестн. дерматол. 1992, 2, стр. 9-12), хотя с точки зрения биологии чесоточного клеща это и оправдано. На наш взгляд первый осмотр целесообразно делать через неделю, поскольку 4 дней недостаточно для полного разрешения высыпаний даже при успешно проведенной терапии. Кроме того, если у больного развивается постскабиозный дерматит, то через неделю несложно отдифференцировать его от остаточных проявлений чесотки. И, наконец, этот осмотр необходим в психологическом отношении — на этом этапе важно разъяснить больному суть происходящих изменений, подбодрить его, указать на хороший эффект лечения и предотвратить повторное применение противопаразитарных средств с целью “закрепления эффекта” или “долечивания”. Следующий осмотр, если нет осложнений, назначается через 10-14 дней для установления излеченности или реинвазии. При развитии скабиозной лимфоплазии целесообразно осматривать больного каждую неделю до полного разрешения высыпаний.
Эффективность лечения в значительной мере обусловлена одновременным лечением больного и контактных лиц. Чесотка — эктопаразитарное заболевание, вызываемое клещом Sarcoptes scabiei hominis. Это заболевание характерно только для человека и не передается людям от домашних животных. Передача возбудителей происходит преимущественно в ночное время, когда клещи активны. Наиболее частым источником заражения были половые партнеры, другие члены семьи, соседи по комнате в общежитии. Нередко заражение происходило во время командировки, пребывания на отдыхе, у родственников. Иногда заболевание возникало после приезда гостей, в 3 случаях — после пребывания в больнице, в 2 — в родильных домах. В связи с этим очень важно по возможности выявить источник заражения, опрашивая больного не только о наличии заболевания у ближайших родственников, но и учесть все вышеуказанные обстоятельства. Лечение лучше проводить у всех заболевших одновременно, чтобы избежать реинфекции. Инкубационный период может практически отсутствовать при заражении взрослыми самками клеща, и достигать 2 недель при заражении личинками. Всем находящимся в тесном контакте с больным здоровым лицам рекомендуется провести однодневное профилактическое лечение любым из препаратов.
В заключение, хотелось бы отметить важность дезинфекционных мероприятий. Их отсутствие нередко ведет к повторному заражению чесоткой. Эти мероприятия несложны для выполнения. Постельные принадлежности, полотенца, мочалки, белье обеззараживаются путем кипячения в течение 5-10 минут в растворе соды или стирального порошка, а при стирке в автоматической стиральной машине достаточно включить самый длинный режим стирки при максимальной температуре. Одеяла и подушки, а также верхнюю одежду обеззараживают путем вывешивания на открытом воздухе в течение 5 дней. Игрушки, вещи, не подлежащие стирке, обувь можно временно исключить из пользования на 5 дней, поместив в полиэтиленовый пакет. Матрацы и мягкую мебель можно обработать любым аэрозольным препаратом, предназначенным для уничтожения ползающих насекомых.


