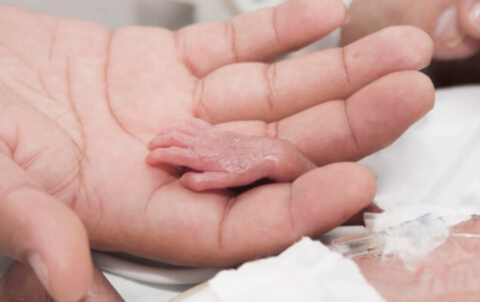
Диагностика преждевременных родов
Содержание
- 1 Возможные причины преждевременных родов
- 2 Симптомы преждевременных родов
- 3 Диагностика досрочных родов
- 4 Методы лечения
- 5 Профилактические меры для предотвращения ранних родов
- 6 МКБ-10
- 7 Общие сведения
- 8 Причины
- 9 Симптомы преждевременных родов
- 10 Диагностика
- 11 Лечение при преждевременных родах
- 12 Ведение преждевременных родов
- 13 Осложнения
- 14 Профилактика



Основные разделы
На нашем форуме
- Если Вы не знаете, в какой теме задать Ваш вопрос. (1289)
Elvina (09/04/17 12:42)
- Дневнички развития речи ребенка (23)
Irochkama (09/04/17 08:19)
- Грыжи (пупочная, паховая) (325)
IriskAVER (08/04/17 23:55)
- Развитие речи (580)
Starushka (08/04/17 23:20)
- когда малыш "догонит" свой возраст по физ.показателям? (59)
angelinama (08/04/17 19:02)
Статистика

| Диагностика и лечение преждевременных родов |
|
Как уже говорилось ранее преждевременные роды (ПР) можно разделить по стадии развития на угрожающие, начинающиеся и начавшиеся. Клиническая диагностика угрожающих преждевременных родов трудна, часто бывает несвоевременной, а лечебные мероприятия на ее основе чрезмерными или неэффективными. Именно поэтому беременной женщине необходимо немедленно реагировать на любое изменение своего состояния, которые могут являться симптомами начала преждевременных родов.
При начинающихся ПР обычно возникают регулярные схваткообразные боли внизу живота, пояснице с интервалом от 3 до 10 минут. При влагалищном исследовании длина шейки матки меньше 1,5 см, цервикальный канал проходим для 1 пальца, при прогрессивной родовой деятельности шейка матки сглаживается и раскрывается. Нередко происходит и преждевременное излитие околоплодных вод. Регулярные схватки в отсутствие раскрытия шейки матки часто не являются признаком начала родов. Начавшиеся ПР характеризуются не только схваткообразными болями, но и регулярными схватками. Шейка матки раскрывается на 3-4 см, как правило (но не обязательно) происходит подтекание или отхождение околоплодных вод. Маточные сокращения регистрируются каждые 3-5 минут. Если при угрожающих или начинающихся преждевременных родах возможна тактика, направленная на сохранение беременности, то при начавшихся ПР, подтекании околоплодных вод, признаках инфекции, наличии тяжелой экстрагенитальной патологии целесообразна активная тактика ведения родов. Роды останавливать нельзя, можно только их задерживать на несколько часов. Диагностика ПР особенно трудна в фазе медленного раскрытия шейки матки, когда преждевременное начало родовой деятельности дифференцируют с гастроэнтеритом, подготовительными схватками и другими состояниями, проявляющимися болью и неприятными ощущениями в животе. Поэтому дифференциальную диагностику проводят с патологией органов брюшной полости, в первую очередь с патологией кишечника (спастический колит, острый аппендицит), с заболеваниями почек и мочевыводящих путей (пиелонефрит, мочекаменная болезнь, цистит). Раннее выявление угрозы преждевременных родов – ключ к успешному ведению беременной. Иногда симптомы бывают настолько незаметны, что могут быть проигнорированы и пациенткой, и врачом. Беременная женщина должна знать ранние признаки преждевременной родовой деятельности.Врач должен каждую неделю проводить обследование беременных группы риска для выявления ранних признаков начала родовой деятельности.
Когда в стационар поступает беременная женщина с предварительным диагнозом преждевременные роды, назначается обследование:
В настоящее время в борьбе с угрожающими преждевременными родами достигнуты определенные успехи, благодаря использованию в акушерской практике препаратов, подавляющих сократительную активность матки. Однако, без знания причин развития ПР не может быть их успешного лечения. Как правило, оно сводится к симптоматическому лечению – использованию средств для снижения сократительной деятельности матки. Это объясняет, почему при огромном количестве различных токолитических средств в нашем арсенале частота ПР в мире не уменьшается, а снижение перинатальной смертности происходит в основном благодаря успехам неонатологов в выхаживании недоношенных детей. Тактика ведения и лечение угрозы ПР должны учитывать возможные причины их развития, а не состоять только в назначении симптоматических средств, направленных на снижение сократительной деятельности матки. Тактика лечения определяется множеством факторов, таких как срок гестации, состояние матери и плода, целостность плодного пузыря, характер сократительной деятельности матки, степень изменений шейки матки, наличие кровотечения и его тяжесть. От состояния здоровья матери зависит, возможно ли пролонгирование беременности или ее целесообразно родоразрешить досрочно. Состояние плода оценивается специальными методами: ультразвуковым сканированием, допплерометрическим исследованием кровотока в системе «мать–плацента–плод», кардиотокографией. Если состояние плода позволяет, необходимо пролонгировать беременность хотя бы на время, необходимое для проведения профилактики респираторного дистресс–синдрома плода. Целостность плодного пузыря имеет большое значение при выборе тактики ведения. При целом плодном пузыре возможна выжидательная тактика и проведение терапии, направленной на пролонгирование беременности. При преждевременном излитии околоплодных вод или высоком боковом разрыве плодного пузыря тактика определяется наличием или отсутствием инфекции, характером предлежания плода и др. При выборе выжидательной тактики ведения при угрозе ПР необходимо:
При возникновении симптомов, указывающих на возможность ПР лечение должно быть дифференцированным, так как при начинающихся родах может быть проведено лечение, направленное на сохранение беременности. Назначают постельный режим, успокаивающие средства, спазмолитические препараты и т.д. В рамках немедикаментозного лечения рекомендуется преимущественное положение на левом боку, которое способствует восстановлению кровотока, снижению сократительной активности матки и нормализацию тонуса матки у 50% беременных. Можно использовать и немедикаментозные физиотерапевтические средства, такие как электрорелаксация матки с помощью воздействия на нее переменного синусоидального тока с частотой в диапазоне от 50 до 500 Гц и силой тока до 10 мА. Электрорелаксация является высокоэффективным методом и считается безопасным для матери и плода. При угрожающих преждевременных родах успешно применяют и иглоукалывание как самостоятельный метод и в сочетании с лекарственными средствами. Убедительных данных о пользе усиленного питьевого режима, инфузионной терапии, используемых в целях нормализации фетоплацентарного кровотока, нет. Токолитическая терапия. Предпочтение отдают лекарственным препаратам, позволяющим успешно противостоять несвоевременному прерыванию беременности, к ним принадлежат токолитические препараты, или токолитики. Это все медикаментозные средства, которые расслабляют мускулатуру матки. Таких препаратов сейчас много, и на основании исследований сократительной деятельности миометрия предлагаются все новые средства, часть из которых находится в стадии клинических испытаний. Следует отметить, что поиск новых средств обусловлен тем, что частота ПР не снижается, а эффективность многих токолитиков невысока и имеется много побочных действий на мать и плод. Тем не менее использование токолитических средств чрезвычайно важно и актуально, так как они, хотя и не уменьшают частоту ПР, но тормозят сократительную деятельность матки, способствуют пролонгированию беременности, позволяют провести профилактику респираторного дистресс–синдрома плода и т.д. Наибольшее применение в современных условиях получили бета-миметики или токолитики, группа веществ специфически действующих на бета-рецепторы и вызывающих релаксацию матки. Препараты этого ряда являются производными эпинефрина-нейрогормона, освобождающегося при стимуляции симпатических нервных окончаний. Токолитики быстро блокируют сокращения матки, а после прекращения их введения сократительная активность матки может вновь восстановиться, в связи с чем бета-миметики применяют длительно и введение препарата проводится через равные промежутки времени в постепенно снижающихся дозах. После 34 нед беременности токолитические средства не назначают, поскольку дети рождаются жизнеспособными, а риск осложнений токолитической терапии значительно превосходит пользу от ее применения. После прекращения регулярных схваток токолитическую терапию продолжают в течение 12—24 ч в минимальной дозе, достаточной для сохранения нормального тонуса матки. После этого переходят на поддерживающее лечение. Было отмечено, что поддерживающая токолитическая терапия не продляет беременность, однако предупреждает повторное возникновение преждевременной родовой деятельности. Подробнее о препаратах, показаниях к применению, способах применения и противопоказаниях, можно прочитать здесь. Профилактика респираторного дистресс-синдрома плода (РДС). Респираторный дистресс-синдром (англ, distress тяжелое недомогание, страдание; синдром, — лат. respiratio дыхание) РДС является одной из основных причин заболеваемости и смертности недоношенных и новорожденных высокого риска. Развивается почти исключительно у младенцев, родившихся, не достигнув 37-й недели развития (60% из них рождаются до 28-й недели). Факторами риска являются также диабет у матерей, родоразрешение путем кесарева сечения и внезапные роды с предшествующим кровотечением. Хотя дыхательные пути и альвеолы (воздушные мешочки в легких) дыхательной системы новорожденных к 27-й неделе уже сформированы, мышечная ткань грудной клетки еще слабая и система снабжения кровью альвеол и капилляров еще незрелая. При респираторном дистресс-синдроме альвеолы у ребенка страдают от недостаточного содержания в них особого вещества — сурфактанта. Из-за этого легкие не могут полностью расправиться, что приводит к кислородной недостаточности. Поэтому основные усилия врачей акушеров-гинекологов должны быть направлены на устранение факторов риска развития РДС. В 1994 г. Национальный институт здоровья США рекомендовал глюкокортикоиды для ускорения созревания легких плода при угрозе ПР до 34-й недели беременности. Всех беременных в срок между 24 и 34 неделями беременности при наличии признаков угрозы ПР, рассматривают как пациенток, которым показана антенатальная профилактика респираторного дистресс-синдрома плода глюкокортикоидами, способствующих созреванию сурфактанта легких плода. Механизм действия точно не установлен. Возможно, они активируют ферменты, участвующие в синтезе сурфактанта, либо стимулируют высвобождение сурфактанта из альвеолоцитов II типа. Было установлено, что лечение наиболее эффективно на 30—34-й неделе беременности. В России профилактику дистресс-синдрома плода проводят в гестационные сроки 28-34 недели. Если вы опасаетесь, что ребенок может родиться раньше этого срока, настаивайте на проведении лечения! Оптимальная длительность профилактики составляет 48 часов. Профилактическое действие препаратов проявляется через 24 часа после начала терапии и продолжается 7 дней. По истечении этого срока допустимо повторное введение глюкокортикоидов при сроке меньше 34 недель и отсутствие признаков зрелости легких плода. Больше информации о диагностике и профилактике РДС вы можете найти здесь. Лечение патологических состояний. Так как одной из главных причин ПР считают инфекцию. Согласно исследованиям, антимикробная терапия значительно повышает эффективность профилактики ПР. Однако из-за дороговизны и сложности массового обследования беременных этот метод не нашел широкого применения. Эффективность антибактериальной терапии для купирования угрожающих ПР при отсутствии подтекания околоплодных вод и признаков инфекции не доказана. Доказана эффективность антибактериальной терапии в целях предотвращения ПР при обнаружении гонококковых, стрептококковых, хламидийных инфекций, бактериальном вагинозе, трихомонадном вульвовагините. Лечение пациенток проводят с учетом чувствительности выделенной микрофлоры различными препаратами. Особое внимание уделяется беременным женщинам с угрозой ПР, у которых наблюдается подтекание околоплодных вод. Если срок беременности 28—34 недели, но околоплодные воды подтекают, то врачи стараются максимально продлить беременность. Женщине обеспечиваются постельный режим, рациональное питание. При преждевременном излитии околоплодных вод беременные подлежат госпитализации в специальную палату, обрабатываемую по такому же графику, как и родильный блок. Смена белья проводится ежедневно, а смена стерильных прокладок 3—4 раза вдень. Раз в 3—4 дня проводится гигиенический душ. В стационаре следят за возникновением возможных инфекционных осложнений — воспаления плаценты и плодных оболочек. Для этого дважды в течение дня проводят измерение температуры; исследования крови, мочи, влагалищных мазков, посевы из цервикального канала на микрофлору осуществляются 1 раз в 5 дней. Пациентке назначают лекарственные препараты. Преждевременное излитие околоплодных вод существенно влияет на исход и тактику ведения беременности. В связи с этим при подозрении на излитие или снижение объема околоплодных вод (по данным УЗИ) показано тщательное обследование. Шейку матки и влагалище осматривают в зеркалах (перед осмотром беременная должна 20—30 мин полежать на спине). Вначале осматривают задний свод влагалища. Если околоплодных вод нет, беременную просят потужиться или покашлять. При разрыве плодных оболочек в момент кашля или натуживания из наружного зева вытекают околоплодные воды. Влагалищное исследование не проводят. Преждевременным называют излитие околоплодных вод при разрыве плодных оболочек до начала родов независимо от срока беременности. Если околоплодные воды излились вскоре после начала родов, но до полного или почти полного раскрытия шейки матки, говорят о раннем излитии околоплодных вод. Время между разрывом плодных оболочек и появлением схваток называется латентным периодом, а между разрывом плодных оболочек и рождением плода — безводным промежутком. Согласно статистике, распространенность преждевременного излития околоплодных вод составляет 3—19%, им сопровождается до 35% преждевременных родов. Излитие околоплодных вод на сроке менее 37 недель беременности значительно повышает риск инфекционных и акушерских осложнений, чем излитие вод после этого срока. Чем меньше срок беременности в момент излития околоплодных вод, тем больше латентный период. При излитии околоплодных вод до 37-й недели беременности роды в течение суток начинаются лишь в 60—80% случаев, в остальных же случаях латентный период может продолжаться до 7 суток. Осложнения преждевременного излития околоплодных вод включают выпадение пуповины, хориоамнионит и послеродовой эндометрит. При излитии околоплодных вод до 37-й недели беременности в 4,0—6,3% случаев возникает преждевременная отслойка плаценты. Это в 2—3 раза чаще, чем при своевременном излитии околоплодных вод. Если накануне наблюдались кровянистые выделения из половых путей, риск преждевременной отслойки плаценты на фоне преждевременного излития околоплодных вод еще выше. Выраженное снижение объема околоплодных вод независимо от продолжительности безводного промежутка повышает риск сдавления плода в матке с последующим развитием аномалий лицевого скелета, контрактур конечностей, возможна гипоплазия легких. Риск осложнений преждевременного излития околоплодных вод зависит от срока беременности, объема излившихся вод и продолжительности безводного промежутка. Дальнейшее ведение зависит от многих факторов. Принимают во внимание срок беременности, состояние плода, его предлежание и степень зрелости легких, наличие или отсутствие инфекции, схваток и степень раскрытия шейки матки. В настоящее время при преждевременном излитии околоплодных вод применяют медикаментозное лечение, направленное на ускорение созревания легких плода, профилактическую антимикробную терапию и токолитическую терапию.
Преждевременные роды — это рождение ребёнка начиная с 22-й и заканчивая 37-й акушерской неделей. До этого промежутка принято считать, что произошёл самопроизвольный аборт. С развитием детской реанимации, сроки преждевременных родов были увеличены — до 2012 года они отсчитывались с 28 недели беременности, а масса жизнеспособного новорождённого должна составлять не менее 0,5 килограмма. По статистике, около 7% родов в стране происходят раньше нормативных сроков и считаются преждевременными. КлассификацияПо рекомендации Всемирной Организации Здравоохранения выделяется 4 разряда недоношенности младенцев:
В отдельных роддомах по-прежнему отсчитывают сроки от 28 недель, в связи с отсутствием оборудования для выхаживания этой группы младенцев. Возможные причины преждевременных родовОтказ беременных от прохождения необходимых анализов и тестов приводит к развитию заболеваний, протекающих бессимптомно. Раннее обнаружение инфекционных процессов поможет сохранить малыша. Незапланированные беременности, обращение к специалистам по ЭКО повышает неблагоприятный прогноз возможного прерывания вынашивания. Развитию преждевременных родов способствуют такие факторы:
Все перечисленные состояние не являются непосредственной причиной возможных преждевременных родов, а только влияющими факторами. Потенциальные причины возникновения преждевременных родов: Акушеро-гинекологические
Экстрагенитальные
По данным ВОЗ, до 40% выкидышей случаются по вине преждевременного разрыва околоплодных оболочек. В случае активации одного из механизмов, преждевременные роды происходят по причине:
Симптомы преждевременных родовПризнаки преждевременных родов похожи на симптомы самопроизвольного аборта или начала нормальных родов. За несколько дней до начала процесса, появляются тревожные признаки, на которые большинство женщин не обращает внимания:
Основные этапы преждевременных родов: Угрожающие досрочные роды — в этой стадии симптомы протекают незаметно для большинства беременных. Невыраженные слабые боли, тянущие ощущения внизу живота списываются на легкие недомогания. Небольшое напряжение, сокращение матки приписывается увеличению активности малыша, который начинает усиленно двигать ножками и ручками. В отдельных случаях происходят выделения из влагалища, в редких случаях — с примесью крови. При обращении в гинекологию, врачом отмечается закрытая и плотная матка. Не стоит затягивать с внеплановым визитом к доктору — своевременное обнаружение угрозы спасет жизнь ребенку. Начинающиеся преждевременные роды — симптоматика становится более выраженной по сравнению с первым этапом, появляются резкая болезненность в районе поясничного отдела и схваткообразные сокращения мышц. Отхождение слизистой пробки, мажущие кровянистые выделения и излитие околоплодных вод являются основными характеристиками второго этапа. Происходит неполное раскрытие шейки матки (1-2 пальца) и ее размягчение, наблюдаемое при осмотре врачом-гинекологом. В этот период существует возможность остановить родовую деятельность и продлить время беременности. Преждевременные роды в ходу — остановить процесс в этот период невозможно, схватки учащаются, становятся регулярными, происходит полное раскрытие шейки матки и плод начинает продвижение к выходу в малый таз. Диагностика досрочных родовРазмытие специфических симптомов в сочетании с множеством факторов не дают возможности для точного определения факта преждевременных родов. На практике предварительный диагноз выставляется по следующим критериям:
Методы лечения
При подозрениях на преждевременные роды проводится обязательная госпитализация в стационар, где проводится ряд манипуляций:
Если все вышеперечисленные манипуляции не дали результата, то начинается процесс родовспоможения. Преждевременные роды в большинстве случаев протекают стремительно, вследствие этого повышается риск возникновения осложнений у роженицы и плода. При таких родах плод страдает от гипоксии — сокращение матки происходит с высокой частотой и продвижение по родовым путям ускорено. Слабые сосуды, мягкие кости черепа и небольшие размеры головки плода служат причиной родовых травм, внутричерепных кровоизлияний и травмы шейного отдела позвоночника. Недоношенный ребенок травматизируется из-за стремительных родов, проводимое кесарево сечение также не исключает травм. При невозможности сохранения беременности, родовспоможение проводится с максимальной аккуратностью. Профилактических мер от возможных разрывов шейки матки и промежности не применяют во избежание повреждения плода. Повышается риск осложнения родов у матери — парадокс заключается в том, что размер плода невелик, но неправильный проход по родовым путям вызывает высокую степень травматизма. Искусственное продление беременности после излития околоплодных вод повышает риск послеродовых кровотечений и эндометрита. Роды, проведенные после 35 недель беременности, протекают в обычном порядке. В это время плод жизнеспособен и дополнительных мер по его спасению не требуется. Не рекомендуется применять кесарево сечение при преждевременных родах:
При вышеперечисленных признаках рекомендуются самостоятельные роды. Профилактические меры для предотвращения ранних родов
В случае любых недомоганий необходимо срочное обращение в женскую консультацию к ведущему беременность врачу. Своевременное определение угрозы преждевременных родов увеличивает шансы рождения здорового ребенка на 30 процентов.
Преждевременные роды – родоразрешение на сроке гестации от 28 до 37 недель, сопровождающееся рождением недоношенного и физически незрелого плода массой 1000-2500 г и длиной 35-45 см. Преждевременные роды могут носить угрожающий, начинающийся и начавшийся характер. В зависимости от этого клинические проявления и акушерская тактика при преждевременных родах будет различной. При угрожающих и начинающихся родах стремятся к пролонгированию беременности. Начавшиеся преждевременные роды с развившейся регулярной родовой деятельностью ведут под контролем состояния матери и плода. МКБ-10Общие сведенияПреждевременными родами заканчивается в 5-12% беременностей. По определению ВОЗ, прерывание беременности при сроках 22-28 недель, закончившееся рождением плода массой 500-1000 г и прожившим не менее 7 дней, рассматривается как ранние преждевременные роды с крайне низкой массой плода. Если рожденный от преждевременных родов ребенок погибает раньше 7-дневного срока, такой исход беременности акушерство и гинекология расценивают как поздний выкидыш. Преждевременные роды всегда связаны с высокими рисками осложнений для новорожденного. Преждевременные роды, развивающиеся в 22-27 недель, в отношении жизнеспособности плода прогностически менее благоприятны, поскольку к этому сроку легкие новорожденного еще не достигают необходимой степени зрелости для обеспечения дыхательной функции. Исход преждевременных родов на сроке 28-34 и более недель беременности потенциально более благоприятен для новорожденного. ПричиныК преждевременным родам могут приводить причины, связанные со здоровьем беременной, состоянием плода, течением беременности, социально-биологическими условиями. Среди «материнских» факторов развитию преждевременных родов могут способствовать ЗППП (микоплазмоз, хламидиоз, уреаплазмоз, герпес, цитомегаловирусная инфекция и др.), острые вирусные поражения (краснуха, грипп, вирусный гепатит и др.), хроническая патология беременной (тонзиллит, пиелонефрит, пороки сердца, сахарный диабет, гипертоническая болезнь), эндокринопатии (болезнь Аддисона, синдром Кушинга, гипотиреоз, ожирение). Доношенность беременности в значительной мере зависит от состояния репродуктивных органов. Преждевременные роды нередко встречаются у женщин, имеющих заболевания и аномалии матки, — эндометриоз, фиброму, гипоплазию матки, двурогую матку, внутриматочную перегородку, внутриматочные синехии. Развитию несостоятельности шейки матки, ведущей к преждевременным родам, способствуют повреждения матки при диагностическом выскабливании, искусственных абортах и родах, операциях (конизации, ампутации шейки матки) и др. К причинам преждевременных родов, обусловленным состоянием плода, относят, прежде всего, генетические нарушения, тяжелые врожденные аномалии пороки, внутриутробные заболевания (гемолитическую болезнь) и инфекции плода. В ряде случаев к преждевременным родам может приводить проведение инвазивной пренатальной диагностики – кордоцентеза, амниоцентеза. В число, так называемых, сочетанных факторов преждевременных родов, связанных с течением беременности, входят иммунологические конфликты (резус-конфликт), гестоз, предлежание плаценты или ее преждевременная отслойка, поперечное положение плода, тазовое предлежание, многоплодие, многократные беременности и роды и др. Частота развития преждевременных родов напрямую зависит от социально-биологических условий, в которых протекает беременности. Преждевременные роды могут провоцироваться тяжелым физическим трудом, чрезмерными умственными нагрузками, стрессами, неудовлетворительным питанием, вредными привычками. Симптомы преждевременных родовПо клиническому течению преждевременные роды могут быть угрожающими, начинающимися и начавшимися. При определении стадии преждевременных родов руководствуются оценкой сократительной активности матки, состоянием плодного пузыря и родовых путей. В случае угрожающего характера преждевременных родов у беременной появляются ноющие, тянущие боли в пояснице и животе, напряжение матки и ее сокращения, отмечается повышение двигательной активности плода, иногда — сукровичные выделения из половых путей. Такая симптоматика требует срочного обращения к акушеру-гинекологу. Для начинающихся преждевременных родов типичны выраженные боли внизу живота, регулярные схватки, симптом отхождения шеечной пробки, появление сукровичных выделений, часто – подтекание или излитие амниотических вод. При начавшихся преждевременных родах развивается регулярная родовая деятельность с интервалом между схватками менее 10 минут, отмечается сукровичное отделяемое, происходит опущение предлежащее части плода ко входу в таз и разрыв плодного пузыря. В целом преждевременные роды характеризуются несвоевременным излитием вод; слабой, иногда сильной или дискоординированной родовой деятельностью; стремительным либо затяжным течением; отслойкой плаценты и кровотечениями; послеродовыми осложнениями; гипоксией плода. ДиагностикаДля установления факта преждевременных родов и их стадии важным критерием служит оценка состояния шейки матки и плодного пузыря. Влагалищное исследование и осмотр шейки в зеркалах проводят для определения степени раскрытия маточного зева, длины и консистенции шейки матки. При угрожающих родах обследование выявляет неизмененную шейку, закрытый наружный маточный зев; при начинающихся родах шейка матки укорочена, маточный зев приоткрыт на 1-2 см; при начавшихся – определяется сглаживание шейки матки и раскрытие маточного зева на 2-4 см. Гинекологическое исследование необходимо повторять в динамике через 30—60 минут. Для исключения урогенитальных инфекций и скрытой бактериурии проводится бакпосев отделяемого из шейки матки на патогены (стафилококк, хламидии, уреаплазму, гонококк) и бактериологическое исследование мочи. С помощью УЗИ уточняется срок гестации, предполагаемая масса плода, его положение и предлежание, целостность плодного пузыря, состояние и локализация плаценты, исключается предлежание плаценты. Аускультация и инструментальная регистрация сердцебиения плода (фонокардиография плода, кардиотокография) при преждевременных родах необходимы для выявления признаков гипоксии. Дополнительно с целью определения акушерского статуса используется индекс токолиза Баумгартена, исчисляемый по сумме баллов, полученных при оценке ряда объективных параметров (наличия схваток, разрыва оболочек, кровотечения, открытия шейки матки). При этом, чем меньше сумма баллов, тем более эффективной может быть токолитическая терапия. В ряде случаев, при медленном раскрытии шейки матки, преждевременные роды требуется дифференцировать с патологией мочевыводящих путей и органов брюшной полости: пиелонефритом, циститом, мочекаменной болезнью, гастроэнтеритом, спастическим колитом, острым аппендицитом. Лечение при преждевременных родахПри подозрении на преждевременные роды необходима немедленная госпитализация беременной в акушерский стационар. Если при угрожающем или начинающемся характере преждевременных родов допустима тактика пролонгирования беременности, то в случае начавшихся досрочных родов, подтекания амниотических вод, наличия признаков инфекции или тяжелых экстрагенитальных заболеваний прибегают к активному ведению родов. Терапия при угрожающих и начинающихся преждевременных родах требует назначения постельного режима, седативных (пустырника, валерианы, диазепам) и спазмолитических средств (дротаверина, метацина, папаверина); физиотерапевтического воздействия — электрорелаксации матки (амплипульстерапии), электроаналгезии, иглоукалывания. В целях ускорения созревания легочной ткани плода и профилактики респираторной недостаточности новорожденного при угрозе преждевременных родов на сроке до 34-х недель беременности назначаются глюкокортикоидные препараты (дексаметазон, преднизолон, бетаметазон). Терапия глюкокортикоидами противопоказана при наличии у беременной язвенной болезни желудка или двенадцатиперстной кишки, эндокардита, недостаточности кровообращения III ст., нефрита, активной формы туберкулеза, остеопороза, тяжелых форм сахарного диабета, гестоза. Проведение токолитической терапии позволяет добиться снятия сократительной активности и тонуса матки. При преждевременных родах показано введение сульфата магния, бета-миметиков (ипратропия бромида, тербуталина, фенотерола и др.), ингибиторов простагландинов (напроксена, индометацина). Профилактика гипоксии плода и плацентарной недостаточности осуществляется назначением дипиридамола, пентоксифиллина, витамина Е. При обнаружении стрептококковых, гонококковых, хламидийных инфекций, бактериального вагиноза, трихомонадного вульвовагинита назначается противомикробная терапия. В случае выявления истмико-цервикальной недостаточности производится наложение на шейку матки специального кольца — введение акушерского пессария, по показаниям (при недостаточности функции надпочечников и щитовидной железы) – гормональная коррекция. Ведение преждевременных родовС учетом акушерской ситуации ведение начавшихся преждевременных родов может быть выжидательно-консервативным или активным. В первом случае осуществляется наблюдение за ходом родовой деятельности без оказания специальных акушерских пособий. Чаще при преждевременных родах возникает необходимость в активном вмешательстве в ход естественных родов или выполнении кесарева сечения. На тактику ведения досрочных родов влияет срок гестации, стадия родов, состояние плодного пузыря, степень раскрытия шейки матки, наличие инфекции, выраженность родовой деятельности, наличие и характер кровотечения. Ведение преждевременных родов сопровождается постоянным кардиомониторным контролем. 30% преждевременных родов протекают аномально — с чрезмерной, слабой или дискоординированной родовой деятельностью. Поэтому при ведении преждевременных родов широко используют спазмолитические препараты, эпидуральную анестезию в родах. При чрезмерной родовой деятельности вводят препараты, сдерживающие сократительную активность матки; при слабости родовых сил производят родостимуляцию. С целью защиты плода при прохождении через родовые пути прибегают к рассечению промежности — перинеотомии. Показаниями к кесареву сечению при преждевременных родах служат тяжелая патология матери и плода, тазовое предлежание плода. После рождения недоношенного плода при необходимости сразу же приступают к проведению всего объема реанимационных мероприятий. ОсложненияУ детей, родившихся от преждевременных родов, ввиду незрелости всех анатомических структур нередко отмечается наличие родовых травм (внутричерепных кровоизлияний, травм шейного отдела позвоночника); гипоксии; функциональной неготовности легких. Для женщины преждевременные роды могут осложниться разрывами и травмами шейки матки, послеродовым кровотечением, инфекциями (нагноением швов, послеродовым метроэндометритом, перитонитом, сепсисом). ПрофилактикаПри планировании беременности всем женщинам рекомендуется прохождение полного обследования у гинеколога и узких специалистов для исключения факторов потенциального риска. Профилактике преждевременных родов способствует ранняя постановка на учет и ведение беременности под наблюдением акушера-гинеколога. Особого медицинского контроля требуют беременные групп риска по развитию преждевременных родов – женщины с половым инфантилизмом, нарушениями менструального цикла, эндокринопатиями, привычным невынашиванием беременности, хроническими инфекциями, перенесшие ЭКО, с Rh-отрицательной кровью и т. д. |
 Для угрожающих ПР характерны непостоянные тянущие, ноющие боли в пояснице и внизу живота, ощущение давления, распирания в области влагалища, промежности, прямой кишки. Возможно учащенное безболезненное мочеиспускание, что может быть признаком низкого расположения и давления предлежащей части. Регулярная родовая деятельность отсутствует, регистрируются отдельные сокращения матки. Возбудимость и тонус матки повышены. При этом шейка матки остается закрытой. При влагалищном исследовании: шейка матки сформирована, длина шейки 1,5-2 см, наружный зев закрыт. УЗИ картина: длина шейки матки 2-2,5 см, цервикальный канал расширен не более чем на 1 см, низкое расположение головки плода. Необходимо наблюдение беременной в динамике и при наличии изменений в виде размягчения, укорочения шейки матки, а также состояния наружного, внутреннего зева или цервикального канала, речь идет о начинающихся преждевременных родах.
Для угрожающих ПР характерны непостоянные тянущие, ноющие боли в пояснице и внизу живота, ощущение давления, распирания в области влагалища, промежности, прямой кишки. Возможно учащенное безболезненное мочеиспускание, что может быть признаком низкого расположения и давления предлежащей части. Регулярная родовая деятельность отсутствует, регистрируются отдельные сокращения матки. Возбудимость и тонус матки повышены. При этом шейка матки остается закрытой. При влагалищном исследовании: шейка матки сформирована, длина шейки 1,5-2 см, наружный зев закрыт. УЗИ картина: длина шейки матки 2-2,5 см, цервикальный канал расширен не более чем на 1 см, низкое расположение головки плода. Необходимо наблюдение беременной в динамике и при наличии изменений в виде размягчения, укорочения шейки матки, а также состояния наружного, внутреннего зева или цервикального канала, речь идет о начинающихся преждевременных родах. Появление любых из вышеперечисленных симптомов требует срочной госпитализации в акушерский стационар. При появлении этих симптомов необходимо немедленно вызвать «скорую помощь», которая доставит будущую маму в стационар. Ни в коем случае не трогайте свой живот, потому что из-за повышения возбудимости матки вы можете спровоцировать начало родов и перевести их из состояния угрожающих (а значит, обратимых) в состояние уже бесповоротно начавшихся. В некоторых случаях возможно продлить беременность, если такой возможности нет, то в стационаре создаются условия для бережного родоразрешения — родов, во время которых совсем еще неокрепший малыш испытывает наименьшие нагрузки из возможных.
Появление любых из вышеперечисленных симптомов требует срочной госпитализации в акушерский стационар. При появлении этих симптомов необходимо немедленно вызвать «скорую помощь», которая доставит будущую маму в стационар. Ни в коем случае не трогайте свой живот, потому что из-за повышения возбудимости матки вы можете спровоцировать начало родов и перевести их из состояния угрожающих (а значит, обратимых) в состояние уже бесповоротно начавшихся. В некоторых случаях возможно продлить беременность, если такой возможности нет, то в стационаре создаются условия для бережного родоразрешения — родов, во время которых совсем еще неокрепший малыш испытывает наименьшие нагрузки из возможных.