Дисплазия клеток плоского эпителия
Содержание
- 0.1 Степени дисплазии шейки матки и терминология (CIN, LSIL, HSIL)
- 0.2 Диагностика
- 0.3 Нужен ли тест на ВПЧ?
- 0.4 Лечение дисплазии шейки матки
- 1 Предшествующие аспекты дисплазии
- 2 Степени тяжести течения дисплазии
- 3 Дисплазия тяжёлой степени
- 4 Дисплазия плоского эпителия
- 5 Дисплазия железистого эпителия
- 6 Дисплазия эпителия шейки матки
- 7 Лечение дисплазии
- 8 Код по МКБ-10
- 9 Причины умеренной дисплазии шейки матки
- 10 Патогенез
- 11 Симптомы умеренной дисплазии шейки матки
- 12 Осложнения и последствия
- 13 Диагностика умеренной дисплазии шейки матки
ДИСПЛАЗИЯ ШЕЙКИ МАТКИ – ЭТО ПРЕДРАКОВЫЙ ПРОЦЕСС, ХАРАКТЕРИЗУЮЩИЙСЯ НАРУШЕНИЕМ СОЗРЕВАНИЯ МНОГОСЛОЙНОГО ПЛОСКОГО ЭПИТЕЛИЯ В РЕЗУЛЬТАТЕ ДЛИТЕЛЬНОЙ ПЕРСИСТЕНЦИИ ВИРУСА ПАПИЛЛОМЫ ЧЕЛОВЕКА.
Синонимы: цервикальная интраэпителиальная неоплазия (CIN), плоскоклеточное интраэпителиальное поражение (SIL).
Если коротко, дисплазия шейки матки — это заболевание, которое в будущем может привести к раку. Вероятность этого тем выше, чем выше степень дисплазии. К дисплазии 1 степени (CIN 1, LSIL) относят любые изменения эпителия, порой даже минимальные и субъективные. Это позволяет взять женщину под контроль и не допустить прогрессирования процесса. На практике, для диагностики дисплазии 1 степени достаточно поражение эпителиальных клеток вирусом папилломы человека. Опасаться этого не стоит! Легкая степень дисплазии самостоятельно проходит у 70% женщин в течение нескольких лет. За это время собственная иммунная система уничтожает вирус и заболевание регрессирует. Обычно дисплазия 1 степени требует только наблюдения, в части случаев может назначаться прижигание. Дисплазия 2 и 3 степени (CIN 2-3, HSIL) — это уже предопухолевый процесс с высоким риском, поэтому требует серьезного лечения. В таких случаях показана широкая эксцизия или конизация шейки матки. Диагностировать дисплазию эпителия можно с помощью мазка на цитологию или биопсии. В принятии решения и тактике лечения важную роль играет тест на ВПЧ.
Подробнее читайте ниже, а также посмотрите комментарии, там Вы найдете ответы на свои вопросы.
Основной причиной развития дисплазии шейки матки является вирус папилломы человека, а именно его онкогенные штаммы — 14 серотипов, среди которых наиболее важными являются 16 и 18. Зрелый многослойный плоский эпителий, покрывая наружную часть шейки, создает непреодолимую преграду для вируса. Единственным же уязвимым местом является граница с железистым эпителием у наружного зева, называемая зоной трансформации . При эрозии (эктопии) шейки матки зона трансформации смещается на наружную часть шейки матки, что создает предпосылки для инфицирования.
Более 80% случаев дисплазии и рака шейки матки развивается именно в зоне трансформации.
Большинство женщин переносит ВПЧ-инфекцию без каких либо изменений со стороны организма. В течение нескольких лет иммунная система самостоятельно избавляется от вируса. Однако 10% женщин не могут уничтожить вирус, который в свою очередь встраивается в ДНК эпителиальных клеток и модифицирует их, приводя к опухолевой трансформации. Это может быть связано как с индивидуальной предрасположенностью, так и с иммунодефицитом или длительными стрессами. Также известно, что курение способствует снижению специфического иммунитета против ВПЧ.
Дисплазия шейки матки — это качественное изменение клеток плоского эпителия, которое указывает на возможное начало опухолевой трансформации.
Степени дисплазии шейки матки и терминология (CIN, LSIL, HSIL)
Различают несколько степеней дисплазии шейки матки по тяжести, что обычно выражается в числовых значениях от 1 до 3. Каждая степень отражает прогноз патологического процесса и позволяет выбрать соответствующий алгоритм лечения. Так, дисплазия 1 степени имеет низкий потенциал к малигнизации и в большинстве случаев самостоятельно регрессирует в течение нескольких лет без какого-либо вмешательства. В противоположность, дисплазия 3 степени в течение одного года обязательно трансформируется в рак и требует уже специализированного хирургического лечения.

Прогрессирование дисплазии шейки матки
В международной практике термин “дисплазия шейки матки” имеет различные синонимы. Наиболее широко распространена аббревиатура CIN – цервикальная интраэпителиальная неоплазия, что означает развитие неоплазии (новообразования) в пределах эпителиального пласта. В отличие от рака, CIN не обладает способностью к инвазивному росту и метастазированию. На этом этапе можно предотвратить развитие злокачественной опухоли.
В 1988 г. была создана новая терминология — «SIL» (squamous intraepithelial lesion), что означает «плоскоклеточное интраэпителиальное поражение». Специалисты отказались от некорректного при данной патологии слова «неоплазия» и заменили его на «поражение». Степени тяжести процесса выделили всего две: легкую LSIL и тяжелую HSIL:
1) LSIL (low grade squamous intraepithelial lesion) — плоскоклеточное интраэпителиальное поражение легкой степени. LSIL соответствует CIN 1 или дисплазии 1 степени.
2) HSIL (hight grade squamous intraepithelial lesion) — плоскоклеточное интраэпителиальное поражение тяжелой степени, что соответствует CIN 2 и CIN 3. Умеренная и тяжелая дисплазия объединены в одну категорию, поскольку требуют одинакового подхода к лечению, а различия в некоторых случаях достаточно субъективны. Термин «рак in situ» сейчас практически не используется, по новой классификации отнесен в группу тяжелых интраэпителиальных поражений плоского эпителия.
| Pap class System 1954 | Классификация ВОЗ 1956 | Классификация Bethesda 1988 |
| Class | Дисплазия/CIN (ЦИН — цервикальная интраэпителиальная неоплазия) | SIL (плоскоклеточное интраэпителиальное поражение) |
| Class 3 | Дисплазия 1 степени/CIN 1 | LSIL — плоскоклеточное интраэпителиальное поражение легкой степени |
| Дисплазия 2 степени/CIN 2 | Дисплазия 3 степени/CIN 3 | |
| Рак in situ (рак в пределах эпителиального пласта, без инвазивного роста) |
Диагностика
1. Мазок на цитологию

Первым методом в диагностике дисплазии шейки матки чаще всего является мазок на онкоцитологию . Это скрининговый метод для обследования большого количества женщин. Является самым простым и безопасным для женщины, однако не самым точным. Чувствительность метода составляет 60-70%, и только трехкратное исследование позволяет с высокой точностью определить или опровергнуть дисплазию эпителия. Кроме этого у молодых женщин часто бывают ложно-отрицательные результаты, когда дисплазия может быть пропущена; а у пожилых женщин часты ложно-положительные результаты, когда мазок показывает наличие дисплазии, в то время как более качественные методы ее исключают.
При определении LSIL в мазке необходимо только лишь активное наблюдение. Под этим диагнозом подразумеваются клеточные изменения с низким потенциалом опухолевой трансформации. К LSIL относятся различные дегенеративные изменения клеток при раздражении, воспалении или вирусном поражении. Гинеколог, получив такое заключение может порекомендовать проведение кольпоскопии с последующей точечной биопсией.
При наличии HSIL в мазке на цитологию проведение кольпоскопии с гистологическим подтверждением становится обязательным!
2. Кольпоскопия
Кольпоскопия — это метод осмотра наружной поверхности шейки матки с помощью специального микроскопа. Кольпоскопия является достаточно субъективным методом диагностики, сильно зависящим от опыта и умения врача. Кольпоскопические картины дисплазии шейки матки размыты и очень часто ее можно спутать с банальными физиологическими процессами, такими как плоскоклеточная метаплазия, вирусным поражением или лейкоплакией. Несмотря на это, кольпоскопия позволяет определить подозрительные места на шейке матки и взять биопсию — участок ткани для дальнейшего гистологического исследования.
К кольпоскопическим признакам дисплазии относятся: ацетобелый эпителий, йод-негативные зоны, изъеденность или нерегулярность эпителиального покрова, атипичные сосуды, мозаика, пунктация, контактная кровоточивость и др. Гинеколог должен оценить не только степень, но и скорость наступления тканевой и сосудистой реакции при обработке уксусной кислотой или йодом.
Цель кольпоскопии — это определить анатомическую локализацию зоны трансформации, что имеет решающее значение для дальнейшей тактики диагностики и лечения.
3. Биопсия
Биопсия является “золотым” стандартом диагностики дисплазии и рака шейки матки. Гистологическое исследование позволяет определить качество плоского эпителия и степень его созревания. Биопсия может быть точечной, получаемой с помощью специального инструмента — конхотома, или широкой (эксцизионной), получаемой с помощью электропетли.
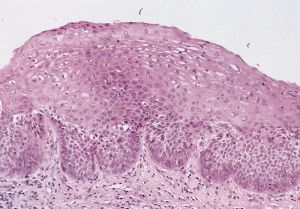
Изменения при дисплазии 1 степени обычно носят характер цитопатического действия вируса папилломы человека. В эту категорию так же относят остроконечную и плоскую кондиломы. Морфологические изменения при CIN 1 (LSIL) включают: нарушение стратификации плоского эпителия преимущественно в базальных отделах, нарушение поляризации клеток относительно базальной мембраны, единичные делящиеся клетки, незначительный дискариоз, а также признаки вирусного поражения — койлоцитарную атипию в поверхностных отделах эпителия, дискератоз, пара- и гиперкератоз эпителия.

Патологическая эпидермизация желез с CIN III
Морфологические изменения при CIN 2-3 (HSIL) носят уже неопластический характер, а цитопатическое действие вируса может проявляться слабо. Нарастает клеточная атипия, которая затрагивает весь пласт плоского эпителия с минимальными признаками созревания. Клетки активно делятся, замещая нормальный эпителий цервикальных желез, в ряде случаев пролиферирующий плоский эпителий может замещать выстилку цервикального канала. Характерно обилие как нормальных, так и патологических митозов.
Тяжелая дисплазия шейки матки отличается от рака отсутствием инвазивного роста.
Нужен ли тест на ВПЧ?
Тест на ВПЧ помогает в диагностике дисплазии шейки матки и выборе тактики лечения в сложных ситуациях.
ВПЧ тест рекомендуется делать женщинам после 25 лет, поскольку имеется большая вероятность, что инфекция уже длительное время персистирует в организме и могла вызвать какие-либо изменения в шейке. В более молодом возрасте при нормальном мазке на цитологию ВПЧ-тистирование не дает полезной информации.
С возрастом ВПЧ-тестирование приобретает все большую значимость. К примеру, при наличии 16 или 18 штаммов ВПЧ у 50 летней женщины можно с высокой вероятностью утверждать, что у нее уже имеется тяжелое интраэпителиальное поражение эпителия. Мазок на цитологию менее эффективен в данном случае. Женщине тот час может рекомендоваться диагностическая биопсия и выскабливание цервикального канала.
Лечение дисплазии шейки матки
Тактика лечения и ведения пациенток с дисплазией зависит от гистологического заключения, кольпоскопической картины, типа зоны трансформации, возраста и планирования беременности. Основными методами являются абляция (прижигание), или эксцизия (удаление тканей). Эти методы могут проводиться с помощью различных инструментов, использующих низкие или высокие температуры, электро-, лазеро- или радиоволновую энергию.
Лечение LSIL (CIN 1):
По западным протоколам LSIL необходимо динамически наблюдать. Так как LSIL обладает низким злокачественным потенциалом и часто регрессирует самостоятельно, женщине рекомендуется проходить цитологическое исследование не менее 2 раз в год. В отечественной медицине часто рекомендуют абляцию (прижигание), хотя это не всегда оправдано. С прижиганием связывают некоторое повышение риска невынашивания беременности. Однако, часть авторов, опровергает это.
Наиболее оптимальным является радиоволновая абляция Сургитроном. Патологический эпителий и подлежащая строма выпариваются радиоволнами, после чего пораженная зона эпителизируется заново. Минусом абляции является отсутствие материала для последующего гистологического исследования, плюсом — сохранение анатомического строения шейки матки и небольшое количество осложнений.
Лечение HSIL (CIN 2, CIN 3):
HSIL обладает высоким злокачественным потенциалом, поэтому в данном случае показано удаление патологически изменненых тканей. Обычно, рекомендуется широкая эксцизионная биопсия или конизация шейки матки — это конусообразное удаление тканей, включающая наружную часть шейки матки и ткани вокруг цервикального канала. Весь удаленный материал отправляется на гистологическое исследование для подтверждения и уточнения диагноза. В удаленном материале гистолог оценивает края резекции, так как важно, чтобы патологический эпителий был удален в пределах здоровых тканей. При наличии в краях резекции патологии, или глубоком поражении цервикального канала, а также наличии инвазивного роста может быть принято решение об ампутации шейки матки.
Изредка, если женщина молода и планирует беременность, допускается лечение HSIL абляцией. Это возможно только лишь в случае 1 или 2 типа зоны трансформации при кольпоскопии, когда гинеколог видит глазом все измененные ткани и может обеспечить полную их абляцию. Если зона трансформации смещена глубоко в цервикальный канал — показана только глубокая конизация или ампутация шейки матки.
В конце 20 века дисплазия эпителия охарактеризована решением экспертов Всемирной Организации Здравоохранения как сочетание трёх основных признаков:
- Атипическое развитие клеток эпителиальной ткани.
- Нарушение на стадии клеточной дифференцировки.
- Нарушение тканевой архитектоники.
Такое определение признаётся полным и точным. Дисплазия эпителия не ограничивается лишь клеточной атипией, носит глобальный характер. Комплекс элементов, составляющих эпителиальную ткань, подвергается патологической трансформации.
Предшествующие аспекты дисплазии
Часто возникновения диспластических процессов в эпителиальных тканях не первичны. Как правило, предшествующим процессом становится развитие на фоне длительно текущего воспаления, реактивной гиперплазии клеток эпителия, нарушением процессов регенерации повреждённых клеток. В ряде случаев вместо гиперплазии развивается атрофическое изменение эпителиальных тканей. Такое сочетание считается вполне закономерным, процессы дисплазии и атрофии показывают единые генетические закономерности и механизмы формирования. В запуске процессов принимают участие гены, несущие ответственность за процессы клеточного митоза, стимулирующие пролиферативную активность клеток эпителия. Немаловажную роль играет ген-супрессор, который останавливает размножение и дифференциацию клеток, запускает процесс клеточного апоптоза.
Активация указанных генов вызывает либо гиперплазию, либо атрофию клеточных элементов эпителия.
При гистологических и биохимических исследованиях поражённых тканей обнаружено изменение нормальной выработки и функционирования активных веществ, регулирующих рост и развитие клеток. Сюда относится фактор роста клеток, рецепторы и адгезивные молекулы, факторы синтеза онкогенных белков.
В отдельных случаях определение дисплазии при описании предраковых изменений эпителиальных тканей в клинической практике специалистами не используется. Для постановки диагноза характеризующего патологический процесс в ряде систем организма используются специальные термины типа «аденоматоз» либо «железистая гиперплазия».
Степени тяжести течения дисплазии
В медицинской практике распространённой считается классификация дисплазии, которая проводится по степеням.
- Слабая степень.
- Умеренная.
- Выраженная или тяжёлая.
- Атипическая гиперплазия.
Критерием определения степени служит интенсивность атипического процесса в эпителиальных клетках.
По мере нарастания степени тяжести отмечается развитие изменений:
- Увеличение размеров клеточного ядра эпителиоцитов.
- Полиморфизм ядер и всего эпителиоцита.
- Гиперхроматизм при окрашивании препаратов.
- Изменение структуры хроматина, который образует грубые комки.
- Увеличение числа ядрышек клетки и их величины
- Активизация митоза.
Течение эпителиальной дисплазии способно носить прогрессирующий характер, быть стабильным и регрессирующим. Динамические трансформации в структуре клеток напрямую зависят от продолжительности течения патологического процесса и степени интенсивности.
Наиболее легкая степень эпителиальной дисплазии часто обнаруживает благоприятный прогноз и в 100% случаев подлежит обратному регрессированию. Чем выше степень активности патологического процесса, тем больше процент вероятности ракового перерождения клеток. В виде крайней степени развития дисплазии можно рассматривать появление cancer in situ.
Дисплазия тяжёлой степени
Выраженную дисплазию принято называть интраэпителиальной неоплазией. Состояние в клинической практике расценивается как облигатно предраковое. Можно считать тяжёлую дисплазию начальной стадией патоморфологических изменений, которые постепенно трансформируются в злокачественное новообразование.
Гистологическая картина тяжёлой степени дисплазии показывает массу схожих черт с морфологией раковых клеток. Отличительной чертой признано отсутствие инвазии в прилежащие ткани. Это объясняет необходимость экстренного лечения и проведения ряда профилактических мероприятий при обнаружении у пациента признаков выраженной дисплазии. Лечение подобной стадии подразумевается обязательно хирургическим и носит радикальный характер. Пациент обязательно наблюдается у онколога.
Дисплазия плоского эпителия
Нарушения тканевой структуры при дисплазии многослойного плоского эпителия выражаются в утрате дифференциации различных слоёв эпителия. Верхние слои плоского эпителия бывают замещены клеточными структурами, характерными для базального слоя с нарушением процесса их созревания, дифференциации и ороговения.
Клинически дисплазия многослойного плоского эпителия проявляется в виде очаговых участков пролиферации с нарушением вертикальной дифференциации, гиперплазией клеток базального слоя, атипичным полиморфизмом клеток, нарушением нормального окрашивания и увеличением размера ядер. Верхние слои эпителия обнаруживают явления гипекератоза и дискератоза. Все описанные патологические структурные элементы в определённой степени замещают собой нормальные клеточные пласты.
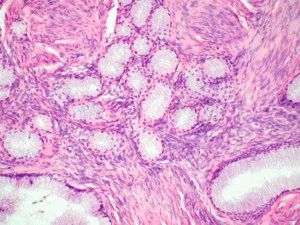
Дисплазия железистого эпителия
Для указанного типа дисплазии характерно нарушение клеточной структуры железистых протоков, атипическое развитие клеток, чрезмерно тесное расположение эпителиоцитов, усиление ветвистости протоков либо их уплощение. Возможно образование патологических разрастаний эпителиоцитов сосочкового слоя.
Дисплазия цилиндрического эпителия развивается часто в канале шейки матки. Способствовать развитию процесса могут нарушения гормонального баланса женщины, в частности, повышенное содержание в организме эстрогенов или прогестерона. Гормональный дисбаланс носит как эндогенный, так и экзогенный характер. Часто слабая атипия цилиндрического эпителия развивается в период вынашивания беременности, после родов, в результате приёма ряда гормональных препаратов. В таком случае характерным поражением будут мелкожелезистые гиперпластические образования. Нарушения пролиферации цилиндрического эпителия часто соседствуют с подобными нарушениями многослойного плоского эпителия. Это считается крайне важным критерием для лечения.
Дисплазия эпителия шейки матки
Самостоятельно лёгкая или умеренная форма не даёт субъективных клинических проявлений, в 10% случаев протекает бессимптомно. Как правило, симптомы обнаруживаются при присоединении воспаления, инфицирования бактериальной или грибковой флорой. Могут появиться симптомы, схожие с клиническими явлениями эндоцервицита – жжение, зуд, патологические выделения, иногда имеющие примесь крови.
Этиологические факторы, способствующие развитию диспластических процессов эпителия шейки матки, способны широко варьировать. Сюда относят механические воздействия и травмы, микроскопические дефекты, последствия воспалительных процессов, общий гормональный дисбаланс у женщины, снижение иммунной защиты, наличие в анамнезе беременностей, абортов и родов.
При благоприятном исходе дисплазия эпителия способна регрессировать самостоятельно.
Однако в ряде клинических вариантов дисплазия определяется лишь во время осуществления лабораторно-инструментальных процедур.
Диагностические исследования, способные выявить дисплазию:
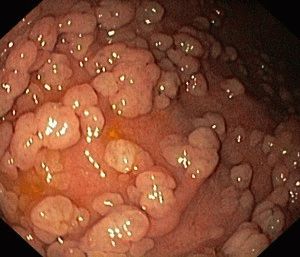
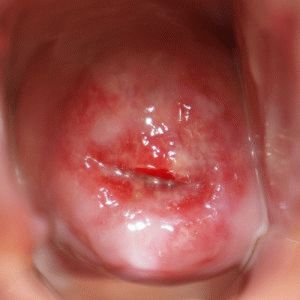
- Осмотр матки и шейки в гинекологических зеркалах. При осмотре обнаруживаются изменения, видимые невооружённым глазом. Изменяется окраска слизистой оболочки, разрастание эпителиальных слоев, наличие нехарактерных пятен на слизистой шейки матки, специфический блеск поражённых тканей.
- Кольпоскопия – осмотр с использованием специального оптического устройства, способного увеличивать рассматриваемый участок до 10 раз. Если шейку матки предварительно оросить раствором йодинола или Люголя, это позволит обнаружить дефекты эпителиальной ткани лёгкой степени, которые не видны невооружённым глазом.
- Гистологическое исследование позволит обнаружить характерные изменения структуры и пролиферативных функций клеток, описанные выше. Метод исследования считается наиболее достоверным и единственным, позволяющим определить степень тяжести процесса.
- Диагностика с помощью ПЦР-метода позволяет обнаружить онкогенные изменения в тканях и наличие в организме антител к вирусам. При проведении диагностических исследований необходимо помнить, что ряд инфекционных возбудителей способен давать во влагалищном мазке картину диспластического процесса. Учитывая это, обследование проводится максимально полным.
Лечение дисплазии
Перед назначением лечения в обязательном порядке проводится тщательное гистологическое исследование. От его результатов напрямую зависит выбор терапевтических методов.
Выбор метода лечения осуществляется врачом с учётом факторов:
- Возраст пациента.
- Степень выраженности диспластического процесса.
- Величина очага пролиферации.
- Наличие сопутствующих острых и хронических заболеваний.
- При лечении дисплазии эпителия матки учитывается возраст женщины, её потенциальная способность, желание к деторождению.
Часто применяются методы лечения:
- Назначение иммуномодулирующих лекарственных препаратов. Метод направлен на повышение иммунной активности организма и показан, когда дисплазия многослойного плоского эпителия занимает обширный участок слизистой или кожи. Учитывается склонность процесса к рецидивирующему течению.
- Хирургическое лечение осуществляется методами:
- Криогенная деструкция поражённого участка многослойного плоского эпителия с применением жидкого азота;
- Радиоволновой метод деструкции;
- Лазерная терапия с помощью углекислоты или аргона;
- Хирургическое иссечение очага поражения с помощью стандартного скальпеля.
В ряде случаев, когда возраст пациента молодой и дисплазия не превышает первой или второй степени тяжести, возможно избрать тактику выжидания. Такой метод избирается, когда очаг поражения имеет не слишком большие размеры. Высока степень вероятности того, что дисплазия сможет регрессировать самостоятельно без медицинского вмешательства. Каждые 3 месяца необходимо проводить диагностическое обследование.
Если наблюдается прогрессирование степени процесса при двукратном обследовании, ставится вопрос применения хирургических способов лечения.
Лечение тяжёлой степени осуществляется онкологом с помощью одного из хирургических методов. Прежде чем приступать к радикальному устранению проблемы, назначается курс противовоспалительного лечения, проводится полная санация поражённого очага. В ряде случаев методы способствуют уменьшению степени тяжести, даже полной регрессии патологического процесса.

Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.

Умеренная дисплазия шейки матки относится к разновидности интраэпителиальной неоплазии. Это весьма распространенное гинекологическое заболевание, для которого характерно возникновение нетипичных клеток в глубоких клеточных структурах маточной шейки. Главная опасность такой патологии заключается в большой вероятности развития рака при прогрессировании болезни и отсутствии лечения. По статистике развитию дисплазии чаще всего подвергаются женщины детородного возраста (с 25-ти лет).
Согласно классификации ВОЗ (1995 г.) в медицине выделяют три степени цервикальной интраэпителиальной неоплазии (CIN), которые различаются в зависимости от роста атипических клеток и имеют соответствующие обозначения:
- CIN I (слабая);
- CIN II (умеренная);
- CIN III (выраженная) – наиболее опасная степень тяжести.
«Умеренной» принято считать дисплазию II степени, при обнаружении которой наблюдаются поражения до 2/3 толщины плоского эпителия. При этом клеточные ядра увеличиваются в размерах, нарушается взаиморасположение клеток, существенно меняется ядерно-цитоплазматическое соотношение, возникают патологические митозы. Примерно в 40 % случаев заболевание регрессирует, однако при определенных неблагоприятных условиях и сниженном иммунитете болезнь переходит в последнюю (ІІІ) стадию. Прогрессирование процесса характеризуется обширным поражением многослойного эпителия шеечного канала, что указывает на развитие внутриэпителиального рака. По медицинской статистике вероятность диагностирования интраэпителиального рака у пациенток с выраженной дисплазией шейки матки примерно в 20 раз выше, нежели у женщин со здоровой (неповрежденной) шейкой.
Умеренная дисплазия шейки матки является довольно серьезным, но вполне излечимым заболеванием, если вовремя его выявить. Такая патология выражается в быстром размножении мутировавших клеток, находящихся в эпителиальных слоях шейки матки. Сегодня в медицине любую стадию между здоровым состоянием женского организма и раковым заболеванием принято называть термином «цервикальная интраэпителиальная неоплазия».
Диагноз «Умеренная дисплазия шейки матки» имеет код по мкб 10 N87.1 и относится к классу 14 ‒ «Болезни мочеполовой системы» в Международной классификации болезней 10-го пересмотра.
Степень дисплазии определяется на основании сложности заболевания, т. е. в зависимости от патологических изменений на каждом из слоев: поверхностном, промежуточном, базальном. При переходе патологии на базальный слой пациентке ставится самый опасный диагноз – «рак шейки матки». Из-за несвоевременной диагностики РШМ в мире ежегодно умирает около 4-5 тыс. на 100 тыс. женщин.
Понятие предраковых заболеваний шейки матки впервые появилось в 1947 г. и объединило патологии, которые характеризуются атипизмом эпителия маточной шейки без инвазии. Изучая влияние дисплазии любой степени тяжести на развитие рака шейки матки, Richart впервые ввел в медицинскую практику термин «cervical intraepithelial neoplasia» (в пер. «цервикальная интраэпителиальная неоплазия»). В исследовательских работах ученого было указано, что при легкой степени дисплазия вполне обратима и не требует интенсивной терапии. Однако в современной медицине «предраковым состоянием» принято считать дисплазию любой степени тяжести.
 [1], [2], [3], [4], [5], [6], [7], [8]
[1], [2], [3], [4], [5], [6], [7], [8]
Код по МКБ-10
Причины умеренной дисплазии шейки матки
Умеренная дисплазия шейки матки – это поражения структуры слизистой второй степени, которая является «промежуточной» между первой и третьей. Поэтому для положительных результатов лечения патологические изменения в шейке матки необходимо обнаружить как можно раньше. Терапия будет нацелена на подавление папилломавируса, а значит, и на предотвращение карциномы ‒ злокачественной опухоли, которая может развиться у женщины со ІІ степенью дисплазии в течение 3-х лет.
Каковы же основные причины умеренной дисплазии шейки матки? Принято считать, что данную патологию могут спровоцировать следующие факторы:
- экзогенные (внешние) – инфицирование организма женщины различными вирусами (герпеса, хламидиоза, папилломы, ВИЧ), а также развитие гонореи, трихомоноза, уреа- или микоплазмоза;
- эндогенные (внутренние) – иммунодефицит и различные нарушения гормонального фона;
- бактериальный вагиноз;
- слишком раннее начало половой жизни и частая смена сексуальных партнеров;
- наследственная предрасположенность;
- воспалительные заболевания органов малого таза (хронические);
- длительное использование противозачаточных средств;
- аборты и ранние роды (до 18-ти лет) с травмированием шейки матки;
- многодетность;
- наличие в анамнезе запущенной эрозии, дисплазии влагалища/вульвы;
- болезни желез внутренней секреции;
- злоупотребление алкоголем и курением;
- дефицит фолиевой кислоты;
- регулярное пренебрежение личной гигиеной.
Предположение о непосредственном воздействии вируса папилломы человека (HPV) на развитие рака шейки матки выдвинул Hausen в 1970-х гг. Главный путь передачи данного вируса ‒ половой. К онкогенным генотипам папилломавируса относятся: 16, 18 (вызывают 2/3 всех случаев развития карциномы), а также 31, 33, 45 и др.
Диагностирование умеренной дисплазии может проводиться только в условиях медучреждения, под контролем врача-гинеколога, с использованием специальных инструментов. Ранняя диагностика дисплазии ШМ основана на цитологическом исследовании мазков, разработанном Папаниколау. Такое исследование позволяет в точности определить расположение измененных участков слизистой шейки матки.
 [9], [10], [11], [12]
[9], [10], [11], [12]
Патогенез
Умеренная дисплазия шейки матки развивается вследствие гиперплазии (увеличения в размерах и активного размножения) базальных клеток плоского эпителия. Такой процесс приводит к нарушению созревания и атипии – неправильному строению клеток, в особенности ядер. На данной стадии поражается 1/2-1/3 часть толщины эпителия, на котором видны митозы. Пораженная часть представлена овальными, вытянутыми, видоизмененными клетками (имеющими крупные ядра с ядрышками и грубую структуру хроматина).
Патогенез умеренной дисплазии часто связан с инфицированием ВПЧ (преимущественно 16-м или 18-м штаммами). Можно говорить о двух основных стадиях развития ВПЧ: репродуктивной инфекции (данная стадия обратима) и интегративной инфекции (ДНК папилломавируса встраивается в геном инфицированных клеток, а это приводит к опухолевой трансформации). В связи с активной репродукцией ВПЧ в инфицированных клетках образуется «агрессивный» эстроген 16α-гидроксиэстрон, и создаются благоприятные условия для развития опухолевого процесса. Надежные критерии, по которым можно наиболее точно определить прогноз заболевания, на данный момент не изучены.
 [13], [14], [15], [16], [17], [18]
[13], [14], [15], [16], [17], [18]
Симптомы умеренной дисплазии шейки матки
Умеренная дисплазия шейки матки не имеет определенной симптоматики, и эта особенность значительно усугубляет течение патологического процесса. Приблизительно у 10 % женщин отмечается абсолютно скрытое течение болезни на всех стадиях, вплоть до ее злокачественного перерождения. Поэтому большая роль в своевременном обнаружении патологии отводится регулярному посещению врача-гинеколога и плановому проведению Рар тестов.
Симптомы умеренной дисплазии шейки матки смазаны и обычно сводятся к болевым ощущениям, возникающим во время сексуального контакта, появлению кровянистых выделений или белей после полового акта. Из симптоматики можно отметить также тянущую боль в пояснице и внизу живота. Температура тела при этом не повышается, за исключением случаев присоединения воспалительных процессов и вторичных инфекций.
При присоединении микробной инфекции на фоне умеренной дисплазии могут возникнуть следующие симптомы:
- зуд и раздражение слизистой;
- ощущение жжения во влагалище;
- кровяные (иногда ‒ гнойные) выделения с характерным запахом;
- обильные и продолжительные кровотечения при менструации;
- возникновение кровотечений вне менструации;
- тянущие болевые ощущения внизу живота.
Первые признаки
Умеренная дисплазия шейки матки протекает почти бессимптомно, клиническая картина смазана. Женщины с дисплазией в 90 % случаев даже не подозревают о таких проблемах со здоровьем.
Первые признаки дисплазии появляются лишь на более поздних стадиях развития заболевания. Чаще всего – это дискомфорт и тянущая боль внизу живота. При присоединении какой-либо инфекции могут наблюдаться симптомы в виде влагалищных кровянистых выделений после полового акта либо использования тампонов, что является, пожалуй, единственно явным признаком патологического процесса.
Иногда отмечаются жжение и зуд (особенно при микробной инфекции влагалища), схожие на симптомы кольпита/цервицита. У больной могут наблюдаться обильные выделения (бели) из половых путей разного цвета и запаха.
При вышеуказанных признаках или наличии дискомфорта внизу живота, появлении тянущих болей, жжения, зуда и т. п. женщине необходимо сразу же обследоваться у врача-гинеколога. Своевременное диагностирование дисплазии поможет врачу применить эффективные терапевтические методы для лечения коварного недуга и устранения его последствий.
 [19], [20], [21]
[19], [20], [21]
Осложнения и последствия
Поскольку умеренная дисплазия шейки матки относится к разновидности предраковых состояний, то последствия патологии предсказуемы: вторая степень заболевания может перейти в третью. Это означает, что самым опасным последствием дисплазии будет развитие злокачественной опухоли.
По медицинской статистике, в 43 % дисплазия II степени проходит самостоятельно после «освобождения» организма пациентки от ВПЧ. Примерно в 35 % случаев наблюдается продолжительное стабильное течение патологического процесса. У 70 % женщин выздоровление происходит примерно через 2 года с момента установки диагноза.
Своевременное диагностирование дисплазии, комплексное лечение в сочетании с исключением провоцирующих факторов приводит к положительным результатам. Неадекватное лечение либо полное отсутствие терапии может вызвать развитие грозных осложнений, т. е. трансформирование дисплазии в рак. При дисплазии II степени вероятность развития опухолевого процесса равна 5-7 %. Способствовать перерождению патологии в злокачественную опухоль могут вирусные инфекции (папиллома- или цитомегаловирусная, герпетическая и др.), воспалительные процессы хронического характера, а также иммунодефицитные состояния (например, ВИЧ-инфицирование).
Основная опасность перехода дисплазии в рак состоит в незаметном, практически бессимптомном протекании этого процесса. Возникая из атипичных, раковые клетки начинают многократно делиться и распространяться в глубокие слои слизистой шейки, а также на близлежащие участки ткани. Прогрессирование опухолевого процесса приводит к распространению раковых клеток через системный кровоток в костную ткань и внутренние органы. При таком процессе наблюдается появление отдаленных метастазов по всему организму.
Умеренная дисплазия шейки матки ‒ коварное заболевание, которое требует эффективных мер терапии, вплоть до применения самых радикальных методов, включая хирургические (на последних стадиях – удаление матки из-за высокого риска возникновения злокачественных клеток).
Осложнения данной патологии связаны, прежде всего, с возможностью перерождения второй стадии заболевания в третью, что чревато онкопроцессами. В результате неустраненности провоцирующих факторов возможен рецидив – т. е. повторное развитие дисплазии, которое чаще всего происходит на фоне вторичных патологий. В таком случае терапия должна быть более активной, нежели при первичном лечении дисплазии.
Инфекционные осложнения имеют место при хирургическом лечении дисплазии, вследствие чего снижаются местные защитные свойства слизистой. Для предотвращения инфекций женщине необходимо тщательно соблюдать правила личной гигиены, а также воздерживаться от половых контактов, как минимум, месяц после проведенного курса лечения.
После хирургического вмешательства встречается осложнение в виде кровотечения. Необходимо отметить возможность образования рубцов и последующие сложности при родах в результате плохой растяжимости рубцовой ткани. Из-за непроходимости цервикального канала на фоне восходящей инфекции (эндометрита или хронического сальпингита) могут наблюдаться гормональные проблемы (в частности, нарушения менструального цикла) и развитие бесплодия.
Осложнения встречаются при несвоевременном выявлении дисплазии, отсутствии комплексного лечения и ежегодных профилактических осмотров, а также при генетической предрасположенности женского организма к онкологии, совокупности ЗППП, выраженном иммунодефиците.
Современная гинекология располагает эффективными методами диагностирования и лечения дисплазии ІІ степени тяжести, благодаря которым удается вовремя выявить патологию и предотвратить перерождение заболевания в третью степень и рак.
 [22], [23], [24]
[22], [23], [24]
Диагностика умеренной дисплазии шейки матки
Умеренная дисплазия шейки матки ежегодно диагностируется у 10 млн. женщин во всем мире. При традиционном гинекологическом осмотре с использованием зеркал дисплазию II степени можно диагностировать лишь предварительно: визуально она проявляется в виде изменений окраса слизистой и своеобразных белых пятен на ней.
Точная диагностика умеренной дисплазии шейки матки осуществляется на основании гинекологического забора мазков для ПАП-теста и особого анализа клеток на онкоцитологию. Такие методы диагностики позволяют стопроцентно выявить т. наз. «атипичные» клетки – многоядерные, больших размеров и без четкой формы.
Из других методик диагностирования дисплазии можно выделить:
- кольпоскопию (позволяет лучше визуализировать ткани шейки, чтобы выявить аномальные зоны);
- забор мазка для определения наличия и типирования ВПЧ;
- биопсию с проведением гистологического исследования (считается наиболее эффективным методом диагностирования дисплазии).
Самым информативным можно считать гистологическое исследование образцов ткани в результате проведения конизации и биопсии ШМ с выскабливанием цервикального канала.
 [25], [26], [27], [28]
[25], [26], [27], [28]
Анализы
Установить диагноз «умеренная дисплазия шейки матки» можно только на основании результатов сданных анализов. Важно отметить, что при дисплазии существенных изменений в анализах крови и мочи не наблюдается. Поэтому более эффективными будут являться другие виды анализов, в частности, исследования, которые направлены на выявление ВПЧ.
Анализы для диагностирования умеренной дисплазии:
- ПАП-тест (цитологический мазок по Папаниколау) – считается «золотым» стандартом диагностики дисплазии; достоверность данного теста достигает 80 %;
- анализ с поверхностного слоя шейки матки на ВПЧ;
- иммуноферментный анализ (позволяет определить онкобелок Е7);
- дополнительные бактериологические исследования.
При подозрении на опухолевый процесс женщине могут назначить иммуногистохимию с онкомаркерами.
По результатам теста Рар в цитологическом материале выявляют интраэпителиальные изменения. Латинскими буквами обозначают явные отклонения от нормы: например, аббревиатура LSIL означает, что поражения эпителия незначительны, а показатель HSIL свидетельствует об умеренной степени CIN II и развитии карциномы в начальной стадии.
Более показательны медицинские исследования по гистологии (так называемой «цервикальной биопсии ткани») и конизации (биопсии конуса).
Доктор может назначить пациентке анализы с целью определения концентрации разных гормонов в крови (гормональный гомеостаз), поскольку одним из ключевых факторов, провоцирующих развитие дисплазии ШМ, является длительный прием противозачаточных таблеток. Некоторые из оральных контрацептивов вызывают гормональные нарушения и тем самым являются своеобразной предпосылкой развития предраковой патологии. Оценка гормонального дисбаланса проводится на основании сдачи анализа крови на выявление концентрации прогестерона, эстрогена и свободного тестостерона. Анализ экскреции (выведения гормонов через мочу) позволяет более конкретно оценить гормональные сбои в организме.
 [29], [30], [31], [32]
[29], [30], [31], [32]
Инструментальная диагностика
Чтобы поставить диагноз «умеренная дисплазия шейки матки» (ЦИН II), необходимо провести исследования, которые бы подтвердили распространение патологического процесса на 2/3 глубины слоя эпителия, т. е. помогли бы установить вторую степень тяжести заболевания.
Помимо сбора анамнеза, инструментальная диагностика является одним из первичных способов определения болезни. Общий осмотр пациентки (скрининговый метод) заключается в цитологическом обследовании шейки матки с использованием гинекологических зеркал (Пап-тест).
Если у пациентки выявлены подозрения на патологические изменения в структуре шейки, врач назначает дальнейшее наблюдение (углубленную диагностику). Дальнейший этап обследования предполагает проведение кольпоскопии совместно с прицельной биопсией шейки матки и биопсию эндоцервикса.
Кольпоскопия является визуальным методом, который в 80-90 % случаев с точностью определяет патологию. Из «плюсов» данного вида исследования можно отметить простоту применения, из «минусов» ‒ низкую специфичность, из-за чего нельзя спрогнозировать развитие процесса и тем самым снизить процент смертности от инвазивных форм РШМ.
Следует отметить, что с помощью гистологического метода исследования также невозможно спрогнозировать прогрессию дисплазии маточной шейки. Самый информативный метод – это гистология препарата, проведенная в результате конизации с выскабливанием цервикального канала.


