Гайморит что за болезнь
Содержание
- 1 Содержание
- 2 Классификация [ править | править код ]
- 3 Предрасполагающие факторы [ править | править код ]
- 4 Симптомы [ править | править код ]
- 5 Виды синуситов [ править | править код ]
- 6 Диагностика синуситов [ править | править код ]
- 7 Прогноз [ править | править код ]
- 8 Лечение синуситов [ править | править код ]
- 9 Профилактика [ править | править код ]
- 10 Виды гайморита
- 11 Причины возниковения
- 12 Симптомы
- 13 Диагностика
- 14 Лечение
- 15 Гайморит: что это за болезнь
- 16 Виды гайморита
- 17 Как выглядит воспаление гайморовых пазух схема, фото
- 18 Причины появления гайморита
- 19 Причины частого гайморита
- 20 Симптомы
- 21 Диагностика
- 22 Как лечить гайморит
- 23 Лекарственные препараты при гайморите
- 24 Промывание полостей методом «кукушка»
- 25 Хирургическое лечение
- 26 Осложнения
- 27 Профилактика
- 28 Видео: гайморит, как определить и вылечить самостоятельно
- 29 Заключение
| Синусит | |
|---|---|
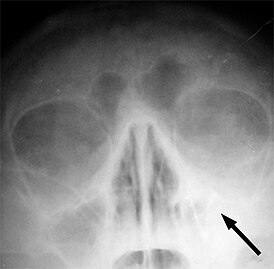 Рентгеновский снимок пазух больного гайморитом (стрелкой обозначено затемнение в области верхнечелюстной пазухи, указывающее на присутствие в ней жидкости) |
|
| МКБ-10 | J 01 01. , J 32 32. |
| МКБ-10-КМ | J01.90 , J01 и J01.9 |
| МКБ-9 | 461 461 , 473 473 |
| МКБ-9-КМ | 461 [1] [2] и 461.9 [1] [2] |
| DiseasesDB | 12136 |
| MedlinePlus | 000647 |
| eMedicine | emerg/536 |
| MeSH | D012852 |
Синуси́т (новолат. sinusitis , от лат. sinus — пазуха и лат. -itis — суффикс, означающий воспаление; синонимы: синуи́т, ри́носинусит) — воспаление слизистой оболочки одной или нескольких придаточных пазух носа. Может возникнуть как осложнение при остром насморке, гриппе, других инфекционных заболеваниях, а также после травм лицевой области. Синусит могут вызывать как вирусы, так и бактерии. Основными симптомами является тяжесть в околоносовой или лобной области, боль при резких движениях головой, густые выделения из носа, повышенная температура. У детей следует подозревать развитие синусита, если после стихания явлений насморка через несколько дней вновь поднимается температура и появляются густые выделения из носа. Диагноз синусит чаще всего ставится именно у детей в возрасте 3-15 лет [ источник не указан 973 дня ] . Лечение синусита включает дренаж пазух и антимикробную терапию, вирусные синуситы не требуют применения антибиотиков. [3]
Содержание
Классификация [ править | править код ]
По характеру течения:
- Острые 750 374 диагноза в год [4] ;
- Хронические 1 863 757 диагнозов в год [5] ..
По этиологическому фактору:
Септический и асептический
По месту локализации выделяют:
- Гайморит (синусит верхнечелюстной пазухи) — воспаление слизистой оболочки верхнечелюстной придаточной пазухи;
- Фронтит (синусит лобной пазухи) — воспаление слизистой оболочки лобной придаточной пазухи;
- Этмоидит — воспаление слизистой оболочки ячеек решётчатой кости;
- Сфеноидит — воспаление слизистой оболочки клиновидной пазухи.
В случае вовлечения в воспалительный процесс всех пазух одной половины лица заболевание имеет название — гемисинусит, а обеих половин лица — пансинусит. [7]
Предрасполагающие факторы [ править | править код ]
- Врождённые нарушения развития анатомических структур полости носа.
- Полипозные разрастания в воздушных проходах.
- Аллергические риниты.
- Искривление носовой перегородки.
- Острая респираторная вирусная инфекция (ОРВИ).
Симптомы [ править | править код ]
- Появляются неприятные ощущения в носу и околоносовой области, переносице или над глазом, которые постепенно усиливаются. Боли менее выражены утром, к вечеру нарастают. Постепенно боль «теряет» определённое место, и у пациента начинает болеть голова. Если процесс односторонний, то боли отмечаются с одной стороны.
- Затруднение носового дыхания. У пациента заложен нос. Голос приобретает гнусавый оттенок. Как правило, заложены обе половины носа. Затруднение носового дыхания постоянное или с небольшими облегчениями. Возможна попеременная заложенность правой и левой половин носа.
- Насморк. В большинстве случаев у больного наблюдаются слизистые (прозрачные) или гнойные (желтые, зеленые) выделения из носа. Этого симптома может не быть, если сильно заложен нос, так как затруднён отток из пазухи (об этом упоминалось выше).
- Повышение температуры тела до +38° C и выше. Как правило, этот симптом наблюдается при остром гайморите. При хроническом процессе температура тела повышается редко.
- Общая слабость. Выражается также в утомляемости, пациенты отказываются от пищи, у них нарушается сон.
- Частое чихание, может болеть горло.
Виды синуситов [ править | править код ]
Гайморит [ править | править код ]
Гайморит (максиллит) — воспаление верхнечелюстной (гайморовой) придаточной пазухи носа, возникает как осложнение при остром насморке, гриппе, кори, скарлатине и других инфекционных заболеваниях.
Придаточные пазухи носа представляют собой образование в виде небольших пещерок, имеющих сообщение с полостью носа. Другое название этого образования — гайморова пазуха, или гайморов синус (новолат. sinus Highmori [8] ).
Основной причиной возникновения гайморита является инфекция — бактерии или вирусы проникают в гайморову пазуху через полость носа, через кровь, а чаще всего из-за патологических процессов в периапикальных областях верхних зубов и вызывают воспалительный процесс.
Диагностика гайморита проводится путём осмотра врача, а также на основании симптомов. Одним из основных симптомов гайморита является тянущая боль, которая возникает при наклоне туловища вперед. Подтверждение диагноза производится на основании рентгеновского снимка [9] .
Гайморит лечится назначением антибиотиков широкого действия, промыванием антисептиками носа. Также врачи назначают для лечения сосудосуживающие препараты. Если же гайморит вызван аллергией, то назначаются антигистаминные средства [10] .
Виды гайморита [ править | править код ]
- Инфекционный
- Вазомоторный
- Аллергический
По способу проникновения инфекции:
- Гематогенный
- Назальный
- Одонтогенный
- Травматический.
Этмоидит [ править | править код ]
Острый этмоидит с поражением костных стенок наблюдается преимущественно при скарлатине. Неблагоприятные условия оттока из-за отека слизистой оболочки могут привести к образованию эмпиемы. Заболевание передних клеток решетчатого лабиринта протекает обычно одновременно с поражением гайморовой и лобной пазух, а задних — с воспалением клиновидной пазухи.
При затруднённом оттоке гноя воспалительный процесс может распространяться на глазничную клетчатку. В подобных случаях отекают веки, а глазное яблоко отклоняется кнаружи (эмпиема передних решетчатых клеток) или выпячивается и отклоняется кнаружи (эмпиема задних решетчатых клеток).
Хронические этмоидиты бывают катаральные и гнойные. Утолщение слизистой может сопровождаться развитием грануляций и полипозных перерождений не только в самих клетках, но и в среднем ходе и на средней раковине.
Сфеноидит [ править | править код ]
Сфеноидит встречается редко и обычно обусловлен распространением воспалительного процесса из решетчатого лабиринта — его задних клеток.
Головная боль чаще всего локализуется в области темени, в глубине головы и затылка, глазнице. При хронических поражениях боль ощущается в области темени, а при больших размерах пазух может распространяться и на затылок. При одностороннем сфеноидите наблюдается односторонний боковой фарингит.
Иногда больные жалуются на быстрое снижение зрения, что связано с вовлечением в процесс перекреста зрительных нервов. Хронический сфеноидит может протекать и со слабовыраженной симптоматикой. Большое значение в диагностике сфеноидита имеет рентгенологическое исследование.
Фронтит [ править | править код ]
Фронти́т — воспаление лобной придаточной пазухи носа. Причины те же, что и при воспалении гайморовой пазухи. Протекает значительно тяжелее, чем воспаление других придаточных пазух носа. Недостаточное дренирование лобной пазухи, обусловленное гипертрофией средней раковины, искривлением носовой перегородки, способствует переходу острого фронтита в хроническую форму. Чаще наблюдается у мужчин в связи с повышенным травматизмом носовой перегородки.
Отличается болью в области лба, особенно по утрам. Боль нередко невыносимая, приобретает неврологический характер. В тяжёлых случаях — боль в глазах, светобоязнь и снижение обоняния. Головная боль стихает после опорожнения пазухи и возобновляется по мере затруднения оттока.
При остром гриппозном фронтите температура тела повышена, иногда изменён цвет кожных покровов над пазухами, отмечаются припухлость и отечность в области лба и верхнего века, являющиеся следствием расстройства местного кровообращения (коллатеральный отек).
Иногда воспалительный процесс переходит на надкостницу и кость с её некрозом и образованием секвестров, свищей. При некрозе задней стенки пазухи могут развиться экстрадуральный абсцесс, абсцесс головного мозга или менингит.
Гаймороэтмоидит [ править | править код ]
Гаймороэтмоидит — это воспалительное заболевание лабиринта решетчатой слизистой и гайморовой пазухи. Болезнь может протекать в хронической и острой формах. Хронический гаймороэтмоидит отличается более сглаженными симптомами и, обыкновенно, труднее лечится. Острая форма болезни имеет ярко выраженные симптомы. Лечение гаймороэтмоидита подразумевает комплексный подход. Этмоидит — это воспаление слизистой в ячейках решетчатой пазухи. Эта болезнь протекает довольно тяжело. Однако при своевременном и адекватном лечении прогноз благоприятный. При отсутствии лечения возможны различные осложнения, в том числе и опасные для жизни.
Возможные причины возникновения патологии:
- вирусная инфекция
- проникновение вредоносных микроорганизмов
- грибковая инфекция
- аллергические реакции
- травмы
Часто именно эти факторы являются причинами развития данного заболевания. Однако также возникновению гаймороэтмоидита может сильно поспособствовать наличие запущенного кариеса в зубах верхней челюсти. Воспаление распространяется к верхнечелюстной пазухе, что может запустить развитие гайморита и этмоидита при ослаблении общей резистентности организма.
Заболевание наиболее часто возникает в том случае, когда организм и иммунная система ослаблены.
Диагностика синуситов [ править | править код ]
Диагноз ставится на основании данных анамнеза, клинического обследования и результатов дополнительных методов исследования, в частности рентгенографии, целью которой является выявление затемнений в пораженных пазухах носа или компьютерной томографии придаточных пазух носа, а также риноскопии, в процессе которой выявляются изменения в слизистой полости носа и полипы [11] .
Прогноз [ править | править код ]
Условно благоприятный, при своевременно начатом адекватном лечении заболевание излечивается без последствий, трудоспособность полностью восстанавливается. В случае отсутствия адекватной медицинской помощи возможно развитие опасных для жизни осложнений.
Лечение синуситов [ править | править код ]
Главные цели лечения синуситов — эрадикация (устранение) инфекции, снижение выраженности и длительности симптомов и предотвращение осложнений. Достигается это путём обеспечения дренажа пазух и системного применения антибактериальных препаратов с обязательным учётом чувствительности к ним микроорганизмов.
Дренаж пазухи может быть обеспечен консервативными и хирургическими методами. Наиболее агрессивному лечению подвергаются пациенты палат интенсивной терапии с синуситом во избежание серьёзных септических осложнений.
Хирургическая пункция пазух применяется с целью удаления густого гнойного содержимого пазух. Задача хирургического дренажа — очистить пазухи от гноя и получить материал для посева на чувствительность к антибиотикам. Хирургический дренаж должен применяться в случаях, когда консервативные методы не дают эффекта, симптомы сохраняются длительно, либо при осложнениях синусита. Другим показанием к пункции пазухи является сложность с выбором антибиотика, низкая результативность антибактериальной терапии. В этом случае можно более точно подобрать препарат, к которому у микробов не будет устойчивости.
Симптоматическая терапия [ править | править код ]
Симптоматическая и вспомогательная терапия включает:
- Увлажнение воздуха в комнате.
- Обильное питьё.
- Запрет на курение.
- Сбалансированное питание.
- Ненаркотические анальгетики.
Антигистаминные средства не рекомендованы, и их положительный эффект не был доказан при синуситах. Местные сосудосуживающие препараты (оксиметазолин и т. п.) могут быть использованы для уменьшения отечности слизистой оболочки. Длительность их применения не должна быть более 3 дней во избежание рикошетного отека.
15—21-дневные курсы местных стероидов способны уменьшить симптомы в сравнении с плацебо. [12] [13] . Системные стероиды не показали пользы при синуситах. Для уменьшения ринореи (выделений из носа) может использоваться ипратропия бромид 0,06 % местно. Выполняют промывание носа антисептическими растворами (например, мирамистином, фурацилином, натрия гипохлоритом [14] ).
Антимикробная терапия [ править | править код ]
Риносинуситы, вызванные вирусами, не требуют применения антибиотиков. Стандартные препараты для лечения вирусных синуситов включают топические стероиды, деконгестанты, муколитики и солевые интраназальные растворы (спреи).
Антимикробная терапия является основой лечения бактериальных синуситов. Выбор антибиотика зависит от того, является ли синусит острым, хроническим или возвратным. При этом должны учитываться его эффективность, стоимость и вероятность побочных эффектов [3] .
В клинически диагностированных случаях острых синуситов немногочисленные данные рандомизированных контролируемых исследований подтверждают эффективность антибиотиков [15] . Особенно значительна роль антибиотикотерапии в лечении синусита верхнечелюстной пазухи (гайморита), подтверждённого рентгенографическими и бактериологическими исследованиями.
Основываясь на обзоре литературы, Kaper et al сделали заключение, что ни одно исследование не показало в достаточной мере, отличается ли эффективность антибиотикотерапии в случае повторного острого риносинусита в сравнении с таковой у больных первичным острым синуситом. Таким образом, авторами было сделано заключение, что назначение антибиотиков в случаях повторного синусита должно основываться на тех же критериях, что и при острых эпизодах этой болезни [16] .
Антибиотики показаны при синуситах с подозрением на их бактериальную природу, включая синусит тяжёлой степени, или включающий лобные, этмоидальные и клиновидную пазухи, из-за большего риска осложнений при данных локализациях [17] . Пенициллины, цефалоспорины и макролиды показывают одинаковую эффективность [15] . Многие специалисты рекомендуют 10—14-дневный курс амоксициллина 500 мг 3 раза в день в качестве терапии первой линии [18] . При назначении антибиотика обязательно должна учитываться чувствительность флоры и её устойчивость к данному препарату.
Рейтинг эффективности антибиотиков при бактериальных синуситах примерно следующий [19] :
- Левофлоксацин, моксифлоксацин и амоксициллин/клавуланат — более 90 %.
- Амоксициллин в высоких дозах, цефподоксим проксетил, цефиксим, цефуроксим аксетил и триметоприм-сульфаметоксазол — 80—90 %.
- Клиндамицин, доксициклин, цефпрозил, азитромицин, кларитромицин и эритромицин — 70—80 % эффективности.
- Цефаклор — 50—60 %.
Хирургическое лечение [ править | править код ]
Пункция (прокол) делается с целью удаления из пазухи густого гнойного содержимого и введения антибактериальных препаратов. После прокола в пазуху устанавливают дренажные катетеры, через которые можно делать промывание пазухи ежедневно.
Резекция заднего конца средней раковины — показана в некоторых случаях сфеноидита.
Также при лечении гайморита используется эндоскопическая техника — FESS-хирургия [en] ). Это позволяет минимизировать повреждения тканей и сократить срок реабилитации пациента [ источник не указан 102 дня ] .
Профилактика [ править | править код ]
Профилактика синуситов должна быть направлена на лечение основного заболевания (грипп, острый насморк, корь, скарлатина и другие инфекционные заболевания, поражение зубов), устранение предрасполагающих факторов (искривление носовой перегородки, атрезии и синехии в полости носа и др.).

Гайморитами называют воспалительные процессы в верхнечелюстных пазухах носа. Гайморовы пазухи занимают всю полость кости верхней челюсти. Гайморит является одной из разновидностей синуситов — воспалений синусов, т.е. пустых полостей костей, образующих лицо человека. В основе заболевания лежит воспаление слизистой оболочки, покрывающей внутренние стенки пазух, иногда болезнь проникает в костную ткань.
Виды гайморита
В зависимости от причин заболевания, механизма и течения болезни гаймориты делятся на несколько видов или типов.
Острый гайморит
Острый гайморит — быстроразвивающаяся форма болезни, которая, как правило, является следствием острых респираторных заболеваний: ОРВИ, простуды, обычного насморка, а также воспалений корней передних зубов верхней челюсти. Механизм заболевания одинаков: возбудители болезни через тонкие каналы, которыми синусы соединены с носом, или через костную ткань челюсти проникают в гайморовы пазухи. Организм начинает вырабатывать лимфоциты — особые клетки иммунной системы, которые призваны обезвреживать опасные микроорганизмы. В пазухах скапливается слизь, которая через каналы стекает в нос. Если слизь закупоривает каналы, она скапливается в пазухах, начинает давить на стенки, вызывая еще большее воспаление.
Если слизь без преград покидает места воспаления, болезнь проходит без осложнений. При закупорке каналов начинаются проблемы:
- повышенная температура;
- затрудняется дыхание;
- при прикосновениях болит верхняя челюсть вокруг носа;
- человек плохо спит ночью;
- чувствуется недомогание, усталость;
- снижается работоспособность;
- отекает лицо.
Хронический гайморит
В некоторых случаях воспаление гайморовых пазух принимает хроническую форму: как правило, это происходит после одной или нескольких попыток лечения острого гайморита. Хроническое воспаление придаточных пазух может быть обусловлено наличием других заболеваний, не связанных с органами ЛОР или травмирующими факторами. Симптомы воспаления периодически стихают и обостряются:
- повышается температура тела, не превышающая 38 градусов;
- появляются и пропадают головные боли, возникающие при наклоне головы;
- из носа текут сопли желтого, желто-зеленого оттенков;
- ухудшается обоняние — больной не чувствует запаха пищи;
- постоянно отекает лицо;
- без причины идут слезы и появляется конъюктивит.
Гнойный гайморит
Гнойный гайморит — осложнение, вызванное неверным лечением или попыткой самостоятельного лечения острых форм болезни. Причиной заболевания чаще всего являются простуды, инфекционные и вирусные болезни, которые человек недолечил или перенес "на ногах". Гнойный гайморит вызывают скопления болезнетворных бактерий в гайморовых пазухах. Главная опасность этого заболевания — возможность поражения костных тканей лица, это серьезно осложнит лечение и растянет его на неопределенный срок.
Двухсторонний гайморит
Наиболее тяжело протекает и поддается излечению двусторонний гайморит — одновременное воспаление слизистой оболочки в синусах, расположенных с двух сторон от носа. Причиной заболевания наиболее часто являются микроорганизмы, проникшие в синусы из ротовой полости или органов дыхания, пораженные возбудителями — бактериями, грибками и вирусами. Чаще двусторонний гайморит проявляется в острой форме, перетекая в хроническую при неэффективном лечении.
Болезнь легко диагностируется по следующим признакам:
- интоксикацией всего организма: резкое повышение температуры, рвота, боли в суставах и мышцах;
- вялостью, апатией, потерей трудоспособности;
- отечностью лица с двух сторон;
- болезненностью области гайморовых пазух при прощупывании пальцами;
- повышенным слезоотделением;
- выделением большого количества соплей.
Аллергический гайморит
Заболеванию аллергическим гайморитом подвержены люди, страдающие от негативной реакции иммунной системы организма на внешние раздражители: цветочную пыльцу, пыль, тополиный пух и даже воду. Аллерген, проникая в придаточные пазухи, вызывает усиленную выработку лейкоцитов, которые, скапливаясь в синусах, закупоривают каналы, и воспаляют слизистую оболочку.
Для аллергического гайморита характерны:
- головные боли;
- слабость и апатия;
- боли в районе глаз и скул;
- повышение температуры;
- непроходимость носа.
Катаральный гайморит
Катаральным гайморитом чаще всего болеют дети и подростки. Он возникает после попадания вреднх бактерий в гайморовые пазухи, когда опухают слизистые оболочки носовой полости. При этом сужается канал, через который выводится слизь. Катаральный гайморит — наиболее легкая форма воспаления, которая при своевременном лечении проходит быстро и без последствий. Люди, перенесшие катаральный гайморит, отмечают:
- отсустствие аппетита;
- отечность век, лица;
- изменение цвета соплей;
- повышеную температуру;
- появление головных болей и ощущение давления вокруг носа;
- ломота во всем теле, боль в мышцах.
Полипозный гайморит
Полипозный гайморит развивается при появлении в носовых пазухах полипов, перекрывающих каналы для удаления слизи из синусов. Полипы в пазухах — аномальные болезненные разрастания, появляющиеся на слизистой оболочке в результате быстрого деления клеток. Медики не выработали точной причины образования полипов, считая, что они появляются в результате воздействия одного или нескольких негативных факторов: наследственности, травм, перенесенных вирусных или бактериолигоческих заболеваний.
Больные жалуются на признаки, характерные для большинства форм гайморита: повышенную температуру, выделение соплей; ухудшение общего состояния, притупления вкуса и обоняния, заложенность носа.
Одонтогенный гайморит
Болезни зубов влияют на здоровье органов ЛОР, доказательство тому — одонтогенный гайморит, который появляется у людей, не следящих за своими зубами. Корни 4, 5 и 6 зубов в вехней челюсти находятся очень близко к стенкам гайморовых пазух или прорастают внутрь. Зубная болезнь, поражая зубную коронку и корень, заражает слизистую оболочку синусов, "выпуская" гной внутрь пазухи. Слизь, скапливаясь в пазухе, закупоривает канал — развивается гайморит.
Причины возниковения
Гайморовы пазухи — природный барьер против инфекций, возбудителей болезни и других негативных факторов, которые находятся в воздухе, Поэтому основной причиной заболевания гайморитом является попадание на слизистую оболочку инфекций, аллергенов, грибков. Возбудители воспалительных процессов могут попасть в гайморовы пазухи через кровь.
Ухудшить работу слизистых оболочек может ослабление иммунной системы человека: причинами выделения недостаточного количества лейкоцитов являются постоянные заболевания простудой, ОРВИ, ринитами, аллегрические реакции, неправильное лечение болезней.
Человек может быть носителем стафилококка — разновидность вредной бактерии, которая какое-то время может не причинять вреда своему хозяину: с ней успешно справляется иммунитет. Как только иммунная защита слабнет — стафилококк начинает свою губительную работу.
Основными причинами, вызывающими гайморит, можно выделить:
- травмы гайморовых пазух, нарушающие слизистую оболочку;
- неграмотное или неполное излечение насморка или простудного заболевания;
- попадание в носоглотку болезнетворных бактерий, грибков и вирусов;
- ожоги слизистых оболочек синусов вредными химическими веществами;
- недостаточное увлажнение воздуха в закрытых помещениях;
- перенесенные инфекционные заболевания: ОРЗ, грипп;
- неправильное строение органов носоглотки;
- физическая травма перегородки носа;
- появление новообразований (аденоиды, полипы);
- аллергические реакции на различные раздражители;
- заболевания ВИЧ, СПИД, туберкулез;
- некоторые методы лечения (радиационное облучение);
- появление злокачественных и доброкачественных опухолей.
Медицинский факт: одной из основных причин возникновения гайморита является частое использование капель для лечения ринита. В результате чрезмерно частого применение лекарства в синусах образуется большое количество слизи в гайморовых пазухах, вызывающее закупорку каналов в носовую полость.

Симптомы
Появление нескольких тревожных симптомов по отдельности или одновременно должны насторожить больного: запустить развитие гайморита — значит потерять лучшее время для лечения и нажить множество осложнений вплоть до воспаления оболочки головного мозга.
Болевые ощущения чаще всего появляются в районе носа и вогруг него: утром болевые ощущения слабее, к ночи усиливаются. Боль приобретает нарастающий характер: интесивность — разная, от нескольких дней до пары часов. Через какое-то время боли перестают ощущаться в конкретных местах и появляется головная боль.
Температура
Повышение температуры — реакция организма на появление возбудителей болезни, которые вызвали такое явление, как общая интоксикация — отравление организма. При острой форме заболевания температура повышается до 38 градусов и выше. Хроническое течение гайморита может не вызывать высокой температуры или ее повышение до 37-37,8 градусов. На показатель температуры влияют состояние иммунной системы, особенности организма и возраст заболевшего, наличие других заболеваний.
Сопли
Явный признак гайморита — обильное выделение соплей. На разных стадиях заболевания сопли могут менять оттенок:
- на начальной стадии болезни выделяются белые сопли — при попадании инфекции слизистая оболочка активно вырабатывает защитную жидкость — слизь белого или полупрозрачного оттенка;
- развитие воспаления вызывает выделение соплей зеленого цвета, который подскажет врачу, что гайморит находится в острой стадии;
- добавление к зеленому цвету желтого оттенка свидетельствует о появлении гноя и необходимости срочного медицинского вмешательства.
Следы и сгустки крови в соплях — сигнал опасности, свидетельствующий о тяжелой форме гайморита, которая может привести к самым непредсказуемым последствиям, если вовремя не начать лечение. Кровь может появить при травме хайморовых пазух, болезненных изменениях оболочки и костных тканей.
Гайморит развивается на фоне других признаков:
- заложен нос;
- давление в переносице, увеличивающееся, когда человек наклоняет голову;
- утрата трудоспособности;
- апатия и быстрая утомляемость;
- озноб;
- боли в областях вокруг носа, глаз, скул; десен;
- головная боль разной интенсивности;
- отсутствие аппетита;
- утрачивается обоняние и вкус;
- появляется слезотечение;
- неприятный запах изо рта и носа.
Диагностика
Диагностировать гайморит с высокой вероятностью может врач-отоларинголог, при невозможности попасть на консультацию к профильному специалисту нужно записаться на прием к терапевту.
Методы диагностики
Диагностика заболевания производится при помощи:
- анамнеза: анализа данных, которые сообщил заболевший, записей из истории болезней, наружного осмотра пациента, прощупывания болезненных областей на лице;
- исследования при помощи инструментальных методов — компьютерной и магнитной томографии, рентенограммы, ультразвукового оборудования, биопсии пазух, фиброоптической эндоскопии, диафаноскопии;
- лабораторного исследования анализов: крови, выделений из носа.
Выявить аномалию в придаточных пазухах полволяет диафаноскоп — медицинский инструмент, "просвечивающий" верхнюю челюсть. Конечная часть трубки прибора содержит мощный источник света — очень яркую лампочку. В специальной затемненной комнате врач вводит инструмент в рот пациенту, направляет свет на верхнее небо и просматривает "просветившиеся" гайморовые пазухи.
Фиброоптическая эндоскопия — метод исследования, при котором осмотр носоглотки больного производят через эндоскоп, оптический прибор, позволяющий осмотреть органы с их увеличением. Современные эндоскопы обладают функциями забора тканей и содержимого носа для анализа.
Биопсия — проникновение в носовые пазухи при помощи специальной игы и прием слизи для анализа прямо из места воспаления.
Помощь профильных врачей
Если диагностика выявит признаки полипозного гайморита, то больному придется проконсультароваться с иммунологом, пульмонологом и аллергологом во избежание возможных осложнений: лечение проводится только хирургическим путем. Консультация аллерголога будет необходима в случае выявления аллергического гайморита.
Для успешного лечения одонтогенной формы заболевания потребуется помощь стоматолога: для устранения главного раздражающего фактора придется залечить или удалить корни пораженных зубов.
Лечение
Залог успешного лечения — своевременное обращение за квалифицированной медицинской помощью. Не надейтесь на то, что "само пройдет", не терпите боль до последнего — запишитесь на прием к врачу. Болеутоляющие препараты, которые можно купить в аптеке, не избавят от болезни — просто ослабят боль.
Терапия
Лечение острого гайморита заключается в снятии отечности слизистой оболочки пазух и освобождении каналов для прохода слизи: врачом назначаются сосудосуживающие лекарства местного действия, например, нафазолин. Больной принимает препарат не более 5 дней. Для того, чтобы сбить высокую температуру, выписывают различные жаропонижающие средства, если у больного продолжаются ломота и боль в мышцах, другие признаки интоксикации — назначают антибиотики общего или местного действия.
Главной задачей при лечении хронических синуситов является устранение причин: недолеченных ЛОР-заболеваний, болезней зубов, неправильно сросшейся носовой перегородки, аденоидов. Если болезнь обостряюется — обострения снимают сосудосуживающимися лекарствами местного действия.
Для очистки носовых пазух используют промывание, которое медики называют "кукушкой": лежащему на спине пациенту через носовые каналы вводят дезинфицирующий раствор. Свое название процедура получила из-за просьбы проводящего процедуру медика повторять слово "ку-ку" — это делается для того, чтобы раствор не попадал в дыхательные пути. Ощущение от процедуры — как от погружения в воду с медленным "вдыханием" воды.
Физиотерапия
Физиотерпевтические процедуры назначают пациентам, у которых наметился прогресс в лечении: каналы пазух чисты, температура спала. Одним из таких методов является прогревание: оно проводится при помощи синей лампы. Прогревания и ингаляции можно делать самостоятельно дома, подышав над кастрюлей с картошкой, накрывшись одеялом, или приложив к области возле носа горячее вареное яйцо.
Для больных, излечивающихся от гайморита, полезна спелеотерапия — лечение воздухом карстовых или соляных шахт, пещер: в таком воздухе нет микроорганизмов, он насыщен углекислым газом.
Хирургия
Для лечения запущенных форм гайморита, а также для удаления полип и других новообразований применяют хирургические методы лечения.
Пункцию или прокол пазухи делают специальной иглой для диагностики и извлечения гнойных масс.
Гайротомия — хирургическая операция по вскрытию придаточных пазух для очистки их от инородных тел, скоплений гноя, расширения канала или создания дополнительного пути отвода слизи. Гайротомию назначают:
- при тяжелых формах гнойных воспалений;
- при обнаружении полипов, разрастаний тканей слизистой оболочки синусов;
- для удаления частей корней зубов, пломб.
Делать или не делать?
При назначении лечения врач, конечно, учитывает пожелания пациента и при малейшей возможности избежать вмешательства назначит консервативное лечение. Однако стоит прислушаться к настойчивому совету специалиста сделать пункцию носовой пазухи. Страх перед проколом чаще всего основывается на рассказах-страшилках друга, знакомого или родственника: "мне делали пять раз", "дырка не зарастала месяц, хотя доктор сказал, что через три дня зарастет".
В большинстве случаев операция по проколу гайморовых пазух происходит без осложнений, а ранка заживает через неделю другую в зависимости от организма человека. Пункция позволит врачу поставить более точный диагноз, быстро и своевременно очистить синус, удалив гной, ускорить излечение.
Профилактика
Для того, чтобы избежать воспаления в придаточных пазухах, нужно выполнять несколько простых правил:
- полностью излечивать насморк, простудные, вирусные и микробные заболевания;
- тщательно следить за гигиеной зубов, своевременно обращаться к стоматологу при появлении кариеса, болезней десен;
- избегать нахождения в пыльных, задымленных помещениях;
- по возможности избегать источников аллергии, посетить аллерголога, принимать антигистаминные препараты, назначенные врачом;
- есть больше свежих овощей и фруктов, купить в аптеке и принимать витаминные комплексы для поддержания естественного иммунитета;
- с этой же целью можно начать закаляться — постепенно, без крайностей вроде обливания холодной водой на зимнем морозе;
- избегать контактов с больными людьми или пользоваться медицинскими масками;
- в случае, если заболел член семьи — выделить ему отдельную посуду, полотенце;
- не злоупотреблять каплями от ринита;
- пить больше воды;
- промывать нос раствором морской солью или при помощи специальных нозальных спреев.
Людям, склонным к заболеванию гайморитам, нужно поменьше бывать на холодном воздухе, избегать купания в бассейнах с хлорированной водой, раздражающей слизистую оболочку носовых пазух.
Если человек уже подхватил насморк, то промывания соляным раствором — хорошее средство предупреждения закупорки каналов придаточных пазух. Пользуйтесь рецептами бабушек: закапывайте в ноздри растворы настоек ромашки, календулы — природных уничтожителей источников заболевания.
Справка: нельзя самостоятельно прогревать придаточные пазухи при остром гайморите: высокая температура только "подстегнет" развитие болезни и осложнит дальнейшее лечение.
Заболевания ЛОР-органов распространены среди взрослых и детей в возрасте от 3 лет. Опасность заключается в присутствии риска развития осложнений. Обычный насморк при ненадлежащем лечении приводит к воспалению оболочек носовых пазух и постоянному закладыванию носа. При появлении тревожных симптомов, возникает вопрос: гайморит что это? Важно знать особенности недуга, клинические проявления и своевременно начать грамотную терапию.
Гайморит: что это за болезнь
Дыхательные пути человека имеют сложное строение. Одними из анатомических составляющих являются носовые пазухи, представляющие собой полости в лицевом отделе черепа. Полые образования отвечают за воздухообмен, обоняние, в также выполняют защитную и резонаторную функции.
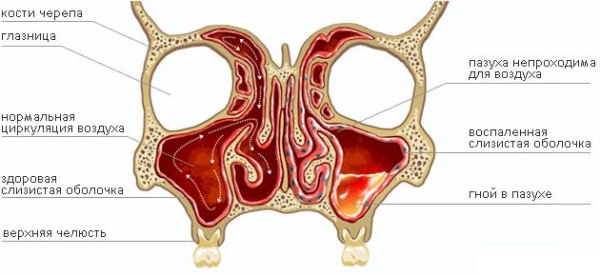
Воспалительные процессы в пазухах носа называются синуситами. Элементарное представление о том, что такое гайморит, дает название заболевания. Это синусит, при котором воспаление локализуется в верхнечелюстных полостях, имеющих название гайморовы пазухи. При заболевании поражается слизистая оболочка, выстилающая полость, в тяжелых случаях – подслизистый слой и костная ткань. Чтобы избежать развития опасных состояний, необходимо диагностировать болезнь на начальной стадии и приступить к лечению.
Специфику терапевтических мероприятий определяет вид гайморита в зависимости от факторов, следствием которых стало развитие воспаления.
Виды гайморита
Что это за болезнь гайморит дает представление и классификация патологии. Выделяют различные виды в зависимости от первопричины состояния, характера и особенностей течения. Пути вторжения инфекционного агента в гайморовы пазухи определяют следующие виды заболевания:
- Риногенный (возникает как осложнение насморка, бактериальной, вирусной, грибковой инфекции).
- Гематогенный (инфекция разносится током крови при тяжелых формах пневмонии, тифа, дифтерии).
- Одонтогенный (заражение происходит от больных зубов верхней челюсти).
- Травматический.
- Аллергический.
Одонтогенный гайморит подразделяется на подвиды с перфорацией и без. Перфоративный возникает вследствие образования свища, который служит входными воротами инфекции. Неперфоративная форма развивается как осложнение длительных воспалительных процессов, запущенного кариеса и пренебрежения гигиеной ротовой полости.
По месту локализации различают следующие виды гайморита:
- двухсторонний (поражаются обе пазухи);
- односторонний (правосторонний или левосторонний гайморит диагностируется в большинстве случаев);
- пристеночный;
- диффузный.
Заболевание классифицируют по клиническим признакам и особенностям течения. По данным параметрам выделяют следующие формы:
- катаральная (экссудативная);
- продуктивная (сопровождается аномальным разрастанием тканей).
Экссудативный гайморит характеризуется наличием выделений, которые могут быть слизистыми, серозными, гнойными. Экссудат скапливается в пазухах при нарушенном оттоке, что обуславливает воспаление в полости и появление характерных симптомов. Катаральный гайморит диагностируется в 6 из 10 случаев заболевания.
Выделяют отечную форму катарального гайморита, признаком которой является выраженный отек. Дыхание при этом крайне затруднено. Патология имеет острое или хроническое течение. В ряде случаев отмечается рецидивирующий тип заболевания с эпизодами более 2 раз за год.
Как выглядит воспаление гайморовых пазух схема, фото
Гайморовы пазухи – парные полости, располагающиеся по обе стороны от носа. Пазуха представляет собой полое образование в черепной коробке, стенки которой покрыты слизистой оболочкой. Образование сообщается с носовым ходом при помощи небольшого просвета в общей стенке.

так выглядит гайморит
На рентгеновских снимках больного воспаление слизистой оболочки гайморовых пазух и скопившаяся масса визуализируются как субтотальное затемнение, по степени которого можно судить о стадии заболевания. Чем гуще тень на снимке, тем обильнее скопившиеся выделения. В запущенных случаях видно тотальное затемнение, свидетельствующее о большом количестве гнойного содержимого.
Причины появления гайморита
Заболевание распространено среди лиц различных возрастных групп. Часто диагностируется в холодное время года. Подвержены болезни лица со сниженным иммунным статусом, искривленной носовой перегородкой, несостоятельностью слизистой верхних дыхательных путей. Причинами развития воспаления гайморовых пазух могут являться:
- Бактериальная инфекция (стафилококки, стрептококки, пневмококки, микобактерия).
- Вирусная инфекция. Споры грибков. Затяжные ринофарингиты.
- Аномалии строения носовой перегородки.
- Атрофия слизистого эпителия носовых ходов (может развиться в результате нахождения в условиях пониженной влажности воздуха, вредного производства).
- Запущенные стоматологические заболевания.
- Травмы. Полипы. Аденоидные наросты.
- Выраженные аллергические реакции.
- Новообразования. Нарушения функции железистого эпителия.
Внимание! Неконтролируемое применение сосудосуживающих назальных средств нарушает функции слизистой оболочки носовых ходов вплоть до развития атрофических состояний. Процесс приводит к возникновению тяжелых воспалительных заболеваний ввиду отсутствия полноценной защитной реакции.
Причины частого гайморита
Ослабленный иммунитет – основная причина, провоцирующая патологию. Ненадлежащее лечение простудных и вирусных болезней приводит к истощению защитных сил организма и открывает ворота инфекции. В результате болезнь рецидивирует.
Регулярные атаки аллергенов истощают защитные силы организма. Вялотекущие инфекции, атрофические изменения, наросты и новообразования при отсутствии адекватной терапии также создают иммунологическую нагрузку, и приводят к повторению эпизодов.
Симптомы
Клиническая картина зависит от формы и течения болезни. Яркая симптоматика наблюдается при острой форме. При хроническом течении проявления менее выражены, но также имеют специфический характер. Острый воспалительный процесс проявляется следующими симптомами:
- Повышение температуры тела (от субфебрильных значений до лихорадочных состояний);
- Повышенная утомляемость. Затруднение носового дыхания. Головная боль.
- Боль в области пазух, часто с иррадиацией в переносицу, виски, около глазничную область.
- Выделения из носа различного характера. Покраснение и припухлость век.
- Ощущение распирания в местах скопления экссудата. Гнусавость. Неприятный запах из носа.
Повышение температуры тела регистрируется не во всех случаях. Показатель зависит от возраста больного, реактивности иммунной системы, первопричины развития воспаления. Симптоматику во многом определяет вид заболевания. Аллергическая форма редко сопровождается повышением температуры. Состояние характеризуется выраженной отечностью, заложенностью носа.
Внимание! Специфическая боль – яркий симптом болезни. В утренние часы беспокоит редко, нарастает постепенно в течение дня. Возникает в области пораженной пазухи (или обоих), переносицы, над бровями, около глаз и значительно усиливается при наклоне корпуса или головы.
Заболевание редко протекает без соплей. Выделения могут быть слизистого, серозного, гнойного характера. Отток обычно затруднен, особенно при отечной форме.
При неблагоприятном течении развивается хроническая форма, признаками которой являются:
- сниженная работоспособность;
- головная боль;
- нарушение обонятельной функции;
- повторяющиеся риниты;
- нарушение носового дыхания;
- неприятный запах выдыхаемого воздуха.
При разнообразии клиники заболевание может слабо проявляться. Не всегда беспокоят явная заложенность носа, обильные выделения. Но регулярные характерные боли и гнусавость обычно присутствуют.
Диагностика
Диагноз ставится врачом отоларингологом на основании осмотра больного. Для уточнения назначают рентген придаточных носовых пазух. При наличии противопоказаний к рентгенологическому обследованию, возможно применение метода ультразвуковой диагностики. Этот вариант менее информативен по сравнению с основным методом. Также проводятся лабораторные исследования: анализы крови и мочи, посев из полости носа на бактериальную флору.

обследование и диагностика гайморита врачом
Как лечить гайморит
Разобравшись в понятии гайморит, что это такое, пациент должен осознать, что лечение состоит из комплекса мероприятий, направленных на устранение причины состояния, облегчение симптоматики и предупреждение рецидивов. Для лечения заболевания применяют:
- медикаментозный курс;
- физиотерапевтические процедуры;
- промывание носовых пазух;
- дыхательная гимнастика;
- хирургическое лечение.
Для выздоровления необходимо соблюдать врачебные рекомендации и не нарушать лечебный режим. В большинстве случаев достаточно лечения в домашних условиях, при тяжелых формах требуется госпитализация с принятием решения о необходимости хирургического вмешательства. Курс терапии и восстановления длится 45 – 60 дней.
Лекарственные препараты при гайморите
В основе лекарственной терапии лежит антибактериальный курс. Назначаются антибиотики широкого спектра действия для приема внутрь или в инъекционной форме, а также местные антибактериальные средства. Врач назначает антибиотики следующих групп:
- пенициллины (комбинации амоксициллина и клавулановой кислоты);
- макролиды (кларитромицин);
- цефалоспорины (цефуроксим, цефибутен, цефазолин, цефтриаксон).
Из антибактериальных средств возможно применение фторхинолонов (офлоксацин, ципрофлоксацин). Детям препараты данного ряда не назначают.
Чтобы лечение антибиотиками было эффективным рекомендуется предварительно сдать бактериальный посев для выявления возбудителя. Это позволит прицельно подобрать лекарственный препарат. Симптоматическими препаратами для лечения патологии являются:
- Местные сосудосуживающие средства (ксилометазолин, оксиметазолин).
- Муколитики (ацетилцистеин, карбоцистеин).
- Антигистаминные средства (супрастин, диазолин, тавегил).
- Местные антибактериальные и противовоспалительные препараты (полидекса, флуимуцил-антибиотик).
- Глюкокортикостериоды (дексаметазон, гидрокортизон).
Антигистаминные препараты необходимы для устранения отека слизистой оболочки и раскрытия носовых ходов. Гормоны назначают местно для снятия воспаления, в тяжелых случаях при выраженном воспалительном процессе возможно использование системных форм.
Промывание полостей методом «кукушка»
Процедура промывания носа при гайморите «кукушка» представляет собой гидровакуумтерапию, применение которой дает возможность избежать прокола при воспалительных процессах в верхнечелюстной придаточной полости. Скопления выделений вымываются из пазух, слизистая постепенно восстанавливается, облегчается носовое дыхание.
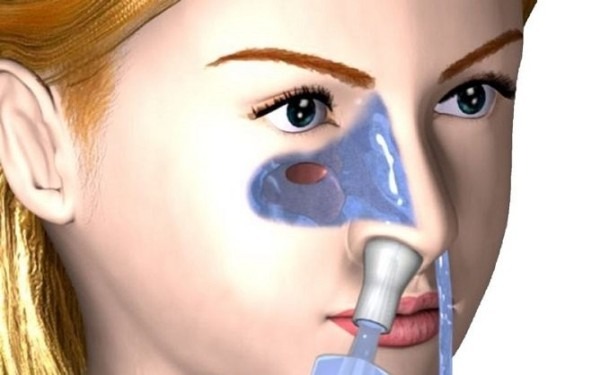
промывание носовых пазух методом кукушка при гайморите
Промывание проводиться с помощью двух мягких катетеров. Один из них предназначен для доставки раствора (его можно заменить шприцем без иглы объемом 20 мл), а другой – для выведения выделений. Промывают поочередно левую и правую ноздри. Проводят по 5 сеансов на каждую.
Внимание! Перед началом процедуры нужно устранить отек, воспользовавшись сосудосуживающими местными средствами, для обеспечения беспрепятственного прохода раствора.
Для промывания используют следующие антибактериальные растворы:
- фурацилин;
- мирамистин;
- диоксидин;
- хлоргексидина водный раствор.
Возможно применение растворов натрия хлорида, а также антибиотиков. В домашних условиях можно промывать нос раствором соды (половина чайной ложки на стакан воды). Образующаяся при растворении щелочь способствует разжижению и выведению слизи.
Свое название метод получил благодаря необходимости во время промывания постоянно произносить: ку-ку, ку-ку. Это препятствует забросу жидкости в глотку. После проведения процедуры необходимо очистить носовые ходы от оставшейся слизи и ввести противомикробные лекарственные средства (например, Изофра, Полидекса).
Хирургическое лечение
Хирургическое вмешательство применяется при тяжелых, запущенных случаях, а также при неэффективности иных способов лечения. Проводят следующие виды операций:
- Прокол пазухи (пункция).
- Метод Люка-Колдуэлла (проникновение в полость из точки на верхней челюсти).
- Интраназальная антростомия (проникновение к полости через боковую носовую стенку).
- Эндоскопия (прогрессивный метод с применением видеокамеры и оптоволокна).
После операции проводится медикаментозная терапия. После окончания курса лечения необходимо регулярно проходить осмотр у отоларинголога.
Осложнения
Если гайморит не лечить, возникает большой риск развития осложнений. Острая форма часто переходит в хроническое течение. Инфекция может распространяться ниже по дыхательным путям, вызывать отиты и менингиты, поражать глазные орбиты, приводить к образованию абсцессов.
В более тяжелых случаях заражение распространяется на другие системы организма, поражая почки, сердце, суставные ткани. Серьезным осложнением является заражение крови (сепсис).
Профилактика
Чтобы не допустить развития заболевания нужно вести здоровый образ жизни и внимательно относиться к собственному здоровью. Всегда легче предупредить болезнь, чем вылечить. Предупредить воспалительные процессы в придаточных полостях помогут следующие мероприятия:
- своевременное лечение инфекционных заболеваний;
- соблюдение правил гигиены;
- укрепление организма;
- выявление аллергена (в случае аллергического вида);
- удаление новообразований;
- исправление анатомических дефектов.
Укрепить собственные защитные функции помогут здоровый образ, рациональное питание, умеренная физическая активность, регулярные прогулки на свежем воздухе. Поддержать организм помогут и витаминно-минеральные комплексы. При предрасположенности к заболеваниям ЛОР-органов рекомендуется заниматься дыхательными практиками, дышать морским и хвойным воздухом.
Видео: гайморит, как определить и вылечить самостоятельно
Заключение
Чем раньше заметить тревожные симптомы и приступить лечению, тем больше шансов на полное выздоровление. Важно знать о признаках гайморита, что это за болезнь, как с ней бороться, предотвратить осложнения и рецидивы. Необходимо принимать меры по профилактике заболевания, своевременно решать проблемы со здоровьем. Грамотная тактика комплексной терапии обеспечит скорейшее возвращение к полноценному ритму жизни.


