Гипотиреоз и бесплодие
Содержание
- 1 Норма
- 2 Гипотиреоз и бесплодие
- 3 Тиреотоксикоз и бесплодие
- 4 Тиреоидит
- 5 Диагностика
- 6 Лечение бесплодия при патологии щитовидки
- 7 Заключение
- 8 Нормальная физиология щитовидной железы
- 9 Гормоны в норме
- 10 Воздействие гормонов щитовидной железы на организм
- 11 Классификация гипотиреоза
- 12 Гипотиреоз и бесплодие
- 13 Как лечится гипотиреоз и бесплодие у женщин?
- 14 Профилактика бесплодия, связанного с гипотиреозом
- 15 Распространенность
- 16 Виды гипотиреоза
- 17 Механизм нарушения репродуктивной функции при гипотиреозе
- 18 Выявление патологии и ее профилактика
- 19 Диагностика
- 20 Лечение
- 21 Наблюдение за пациенткой
У многих эндокринологических пациентов отмечается бесплодие. Секреция всех гормонов контролируется гипоталамо-гипофизарной системой, щитовидка тесно связана с этим комплексом. Это один из главных эндокринных органов, который контролирует работу всего организма. Под влиянием тиреоидных гормонов созревают яйцеклетки, происходит их оплодотворение, имплантация эмбриона в матку. Поэтому гипотиреоз и бесплодие у женщин имеют очень тесную связь.
Норма
Нормы гормонов щитовидной железы указывают на адекватную работу системы гипофиз-гипоталамус.
Таблица 1. Норма гормонов щитовидной железы.
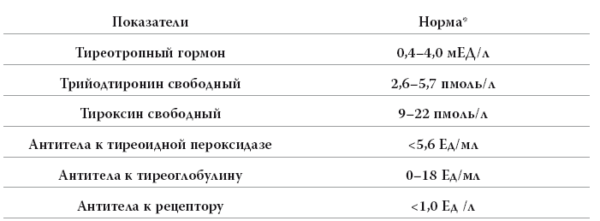
В норме в крови преобладает тироксин или Т4, а периферические ткани тироксин преобразуют в трийодтиронин (Т3). Именно этим гормоном обусловлены эффекты щитовидной железы, поскольку он более биологически активен.
Основная часть Т4 в крови связана с белком – тироксин-связывающим глобулином. Его нужно исследовать при выявлении бесплодия.
ТТГ – тиреотропный гормон, синтезируется гипофизом, регулирует секрецию щитовидки. Если его значения повышены, то это может говорить о недостаточности активности щитовидной железы, в итоге возникает бесплодие у женщин и мужчин.
Антител к тиреоидной пероксидазе ТПО в норме быть не должно. Именно ТПО образует Т4 и Т3 в железе.
Тиреоглобулин – белок, который хранит в себе йод и принимает участие в синтезе тироксина и трийодтиронина.
Если в крови повышены антитела к рецепторам ТТГ, то тиреотропный гормон не может нормально влиять на орган-мишень – щитовидную железу.
Роль железы
Функции щитовидной железы весьма обширны. Она принимает участие во всех видах обмена, контролирует продукцию других гормонов, в том числе зачатие и беременность. Нужно выделить следующие ее функции:
- адекватный рост, физическое, умственное и психическое развитие;
- формирование скелета;
- все виды обмена: жировой, белковый, углеводный;
- действие на гипофиз с возникновением обратной связи посредством тиреотропина;
- влияние на сердечно-сосудистую систему;
- регуляция половой функции у мужчин и женщин;
- половое созревание детей;
- контроль за уровнем холестерина;
- основной обмен и температура тела.
Гипотиреоз и бесплодие
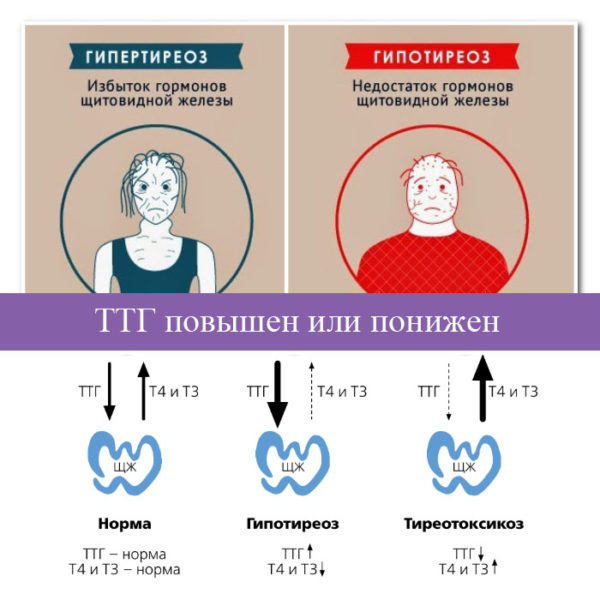
Поскольку от щитовидной железы зависит белковый и стероидный обмен, то дисфункция органа приведет к развитию патологических состояний. Когда возникает гипотиреоз, то происходят такие процессы:
- синтез белков замедлен;
- «опасные» липопротеиды повышаются;
- все ткани снижают потребление кислорода;
- основной обмен падает в среднем на 45%;
- соединительная ткань накапливает большое количество гиалуроновой кислоты, которая притягивает много воды.
Все эти механизмы прямым или косвенным образом влияют на репродуктивную систему, вероятность забеременеть, ведь без правильной продукции гормонов зачатие не представляется возможным.
Дефицит ТТГ и бесплодие тесно связаны за счет изменения обменных процессов, эффектов воздействия половых гормонов, нарушения овуляции и менструального цикла.
Тирозин и трийодтиронин влияют на синтез эстрадиола, тестостерона. Происходит искажение продукции, транспорта, метаболизма и эффектов половых гормонов. Снижен тестостерон и эстрадиол как результат дефицита секс-связывающего глобулина.
Поскольку повышена продукция рилизинг-гормонов, то чрезмерно синтезируется как тиреотропин, так и пролактин. Гиперпролактинемия является дополнительным фактором развития бесплодия как у мужчин, так и у женщин.
Гипотиреоз опасен бесплодием еще из-за одного механизма: снижена продукция Т4, что негативно отражается на синтезе дофамина, который регулирует нормальное поступление лютеинизирующего гормона в кровь для развития овуляции и наступления беременности.
Встречается субклинический гипотиреоз. Эта патология может приводить к бесплодию у женщин, особенно при ее прогрессировании до клинически значимого состояния. Характеристика субклинического гипотиреоза – норма Т3 и Т4, но немного повышен ТТГ. Именно в этот период необходимо начинать лечение.
Причины развития гипотиреоза
Стать причиной недостаточной функции щитовидки (гипотиреоза) могут такие факторы:
- врожденные дефекты генов синтеза ТТГ;
- опухолевые заболевания, травматические повреждения, кровоизлияния зоны гипофиза;
- терапии радиоактивным йодом;
- хронический аутоиммунный тиреоидит;
- удаление щитовидки полностью или ее части;
- врожденные аномалии развития железы;
- острая нехватка йода в пище;
- дефект в генах, обусловливающих синтез тироксина и трийодтиронина;
- использование медикаментов, токсичных для железы;
- инфекционные поражения гипоталамо-гипофизарной системы.
Симптомы развития гипотиреоза
Заподозрить гипотиреоз при незначительных гормональных колебаниях достаточно сложно. Обнаружить патологию возможно лишь при проведении анализов на уровень гормонов щитовидной железы. Однако, при выраженном нарушении фона развиваются симптомы:
- увеличение массы тела;
- постоянное ощущение зябкости;
- изменение липидного спектра крови;
- отеки кожи лица, отпечатки зубов по краям языка;
- ухудшение обоняния, слуха, осиплость голоса;
- нарушение памяти;
- заторможенность;
- одышка, снижение артериального давления, боли в груди;
- диспептические явления – тошнота, запоры;
- сухость кожных покровов;
- анемичный синдром;
- ломкость волос, ногтей, алопеция;
- изменения менструального цикла;
- отсутствие овуляции.
В том случае, если у ребенка развивается гипотиреоз или он рождается уже с недостатком гормонов щитовидной железы, то возникает кретинизм. Болезнь характеризуется задержкой физического и полового созревания. Такие дети отстают и в интеллектуальном плане. Врожденный гипотиреоз часто сопровождается бесплодием.
Под нарушением цикла при гипотиреозе понимаются такие синдромы:
- аменорея – абсолютное отсутствие овуляции;
- полименорея – месячные наступают чаще чем раз в 25 дней, довольно частый признак гипотиреоза;
- гиперменорея – менструация со значительной потерей крови;
- меноррагия – продолжительность выделений более 7 дней;
- дисфункциональные маточные кровотечения – не связанные с менструацией выделения крови из половых путей.
У мужчин бесплодие при гипотиреозе обусловдено гиперпролактинемией, которая развивается опосредованно, является причиной нарушения продукции спермы.
Тиреотоксикоз и бесплодие

Тиреотоксикоз характеризуется повышенным содержанием тиреоидных гормонов. Чаще патология поражает женщин. Гиперфункция щитовидной железы (гипертиреоз) приводит к бесплодию. Существует несколько этиопатогенетических факторов развития гипертиреоза:
- патологий щитовидной железы с усиленной продукцией Т3 и Т4 – болезнь Грейвса-Базедова, токсический многоузловой зоб;
- деструкция клеток с массивным выбросом йодтиронинов в кровь;
- передозировка L-тироксина;
- секретирующая опухоль гипофиза, способствующая повышению уровня ТТГ, в ответ на что щитовидка синтезирует большое количество Т3 и Т4.
Тиреотоксикоз или гипертиреоз способен вызвать бесплодие, поскольку происходит дисфункция яичников и надпочечников. У женщин развивается аменорея. У мужчин снижается уровень тестостерона. Если беременность наступает, то неконтролируемый тиреотоксикоз может привести к выкидышу.
Симптомы тиреотоксикоза, или Базедовой болезни:
- тахикардия;
- дефицит веса;
- мышечная слабость;
- чрезмерная потливость;
- тремор рук;
- облысением;
- повышение артериального давления;
- транзиторные параличи;
- отсутствие меснтруации.
Тиреоидит
Аутоиммунный тиреоидит и бесплодие также имеют тесную связь, поскольку он является причиной развития гипотиреоза. Состояние представляет собой группу гетерогенных нарушений щитовидки, основное звено патогенеза которых заключается в деструкции ткани органа за счет атаки собственной иммунной системы.
Со временем аутоиммунное заболевание щитовидной железы приводит к гормональным дисфункциям из-за развития тиреотоксикоза или гипотиреоза, поэтому многие пациенты с таким диагнозом имеют проблемы с фертильностью.
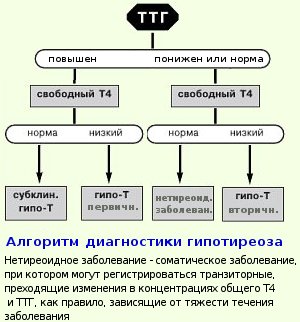
Диагностика
В основе диагностических мероприятий при бесплодии лежит осмотр пациента. Необходимо определить тип телосложения, индекс массы, тип оволосения. Обязательным является гинекологический осмотр. Врач назначает анализ гормонального фона. Обязательно следует проверить:
- уровнь общего т4, связанного и концентрацию свободного т4;
- Т3 свободный;
- антитела к тиреопероксидазе
- определение ТТГ;
- антитела в тиреоглобулину;
- антитела к рецепторам железы.
Эти исследования функции щитовидки помогут диагностировать бесплодие. Кроме того, проверяют половые гормоны, рилизинг-вещества в крови.
Таблица 2. Интерпретация анализа при гормональных нарушениях щитовидной железы.
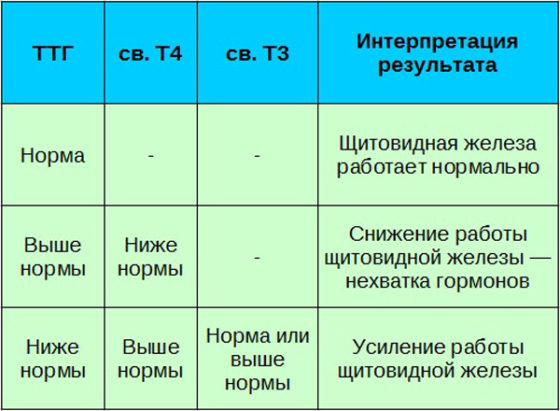
Первые признаки развития гормональной дисфункции щитовидной железы выявить практически невозможно. Это значит, что изменения, произошедшие в организме, еще не начали затрагивать репродуктивную систему человека.
Изучение гормонов щитовидной железы необходимо проводить абсолютно всем девушкам на этапе планирования беременности, а также тем женщинам, которые отмечают у себя нарушения менструального цикла. Сначала проводится изменение уровня ТТГ, поскольку именно он дает первичную информацию о состоянии щитовидки.
Если результат превышает норму, то есть необходимость изучения концентрации свободного и общего Т4. Общий включает в себя биологически активный гормон и связанный с белками.
При измененном уровне гормонов пациентам назначается УЗИ органа, определение антител к его ткани, при необходимости выполняется биопсия образований, если таковые есть.
Лечение бесплодия при патологии щитовидки
Основа лечения гипотиреоза – замещение тиреоидного гормона. Проводится терапия левотироксином натрия – L-тироксин, Эутирокс. Лечение гипотиреоза подразумевает ежедневный прием левотироксина в дозе, которая зависит от уровня ТТГ. Учитываются такие показатели, как:
- возраст;
- наличие коморбидных состояний;
- масса тела;
- клинические проявления.
 Прием препарата осуществляют на голодный желудок, желательно пить его в одни и те же часы. Между его употреблением и другими препаратами должно пройти минимум 4 часа. Начальная доза обычно составляет 50 микрограмм, которая постепенно увеличивается или уменьшается под контролем ТТГ.
Прием препарата осуществляют на голодный желудок, желательно пить его в одни и те же часы. Между его употреблением и другими препаратами должно пройти минимум 4 часа. Начальная доза обычно составляет 50 микрограмм, которая постепенно увеличивается или уменьшается под контролем ТТГ.
Если женщине удалось забеременеть, то заместительная терапия продолжается. Беременной женщине нельзя отказываться от экзогенных гормонов, чтобы развитие ребенка соответствовало норме. После родов определяют необходимость дальнейшего приема.
Правильное назначение терапии способствует восстановлению менструального цикла у женщин, у мужчин улучшается качество спермы, активность сперматозоидов. При недостатке йода обязателен прием йодсодержащих препаратов.
При тиреотоксикозе рекомендован прием тиреостатика Мерказолила, Тирозола. Кроме этого, терапия гипертиреоза включает такие методики:
- применение радиоактивного йода – разрушение клеток щитовидной железы, за счет чего снижается продукция гормонов;
- удаление или частичная резекция.
Использование двух последних методик влечет за собой развитие гипотиреоза. При лечении радиоактивным йодом планирование беременности рекомендовано отложить как минимум на полгода с целью восстановления организма. В последующем недостаток Т4 восполняют препаратами.
Заключение
Бесплодие из-за щитовидной железы возникает довольно часто. Поскольку чаще болееют представительницы слабого пола, то сочетание нарушения щитовидной щелезы и бесплодия у женщин более типично. Как гипотиреоз, так и гипертиреоз (тиреотоксикоз) приводят к несостоятельности репродуктивной функции и отсуствию зачатия. Своевременное лечение обеспечит нормализацию функции щитовидной щелезы и возможность иметь ребенка.
Заболевания щитовидной железы (ЩЖ)— наиболее частая группа эндокринных патологий. Распространённость среди женщин в 10 раз превышает уровень заболеваемости у мужчин. Начало патологии приходится на молодой возраст. Если гипотиреоз своевременно не диагностируется и не лечится, развиваются тяжёлые осложнения.
Скрытая дисфункция ЩЖ, обусловленная недостатком йода лёгкой степени, вызывает изменения менструального цикла и уменьшает вероятность зачатия и вынашивание беременности. Одна из разновидности нарушения функций ЩЖ — гипотиреоз. Это клиническое состояние, обусловленное стойким дефицитом тиреоидных гормонов.
Нормальная физиология щитовидной железы
ЩЖ состоит из перешейка, соединяющего две её доли. Располагается перед трахеей, охватывая её верхнюю часть. Продуцирует:
Т3 и Т4 – гормоны, основным компонентом которых является йод. Суточная потребность в нём:
- у взрослого — 150 мкг;
- у беременной или кормящей женщины — 250 мкг.
Синтез тироксина и трийодтиронина контролируется гормонами гипофиза:
- тиреотропным (ТТГ) – по принципу обратной связи тиреоидные гормоны, в свою очередь, подавляют выработку ТТГ, тем самым сохраняя равновесие в гипофизарно-тиреоидной системе;
- фолликулостимулирующим (ФЛС);
- лютеинизирующим (ЛГ);
- пролактином.
В свою очередь, работу этих гормонов контролирует гипоталамус.

Гормоны в норме
Щитовидная железа синтезирует ежесуточно около 100 мкг Т4, и в небольшом количестве Т3. Последний образуется в основном из Т4 при участии определённых ферментов. Этот процесс происходит вне щитовидной железы.
Большая часть Т4 (99,9%) находится в связанном с транспортными белками состоянии. Только 0,03% тироксина циркулирует в свободном виде. Связанный Т4 не может быстро выводиться из плазмы крови за счёт крупных молекул белка. Поступает в клетки только свободный Т4 – благодаря своим размерам он проникает через стенки капилляров.
Т3 на 99% также связан с белками, его свободная форма составляет 0,3%.

Воздействие гормонов щитовидной железы на организм
Тиреоидные гормоны регулируют функцию всех органов и систем человека. При гипотиреозе, возникшем в подростковом возрасте, развиваются нарушения менструального цикла в виде:
- гипоменструального синдрома (скудные месячные) – в 67% случаев;
- гиперполименореи (обильные месячные) – в 33%.
Помимо менструальной функции, гормоны ЩЖ обеспечивают в организме нормальное развитие на протяжении всего полового созревания:
Классификация гипотиреоза
Широко распространён первичный гипотиреоз, связанный с поражением непосредственно тканей ЩЖ. Его причиной является аутоиммунный тиреоидит (АИТ).
Вторичный гипотиреоз развивается при отсутствии контроля гормонами гипофиза.
Третичный гипотиреоз возникает при нарушениях в работе гипоталамуса, в результате чего прекращается взаимодействие гипофиза и щитовидной железы.

Первичный гипотиреоз
Первичный гипотиреоз при аутоиммунном тиреоидите часто диагностируется у молодых женщин. Иммунная система организма воспринимает клетки щитовидной железы как инородные, и вырабатывает антитела, которые их уничтожают. Уровень гормонов, соответственно, снижается из-за гибели клеток.
В последнее время, согласно некоторым источникам, существует мнение, что антитиреоидные антитела могут являться самостоятельным фактором бесплодия. Это связано с тем, что они могут напрямую воздействовать на клетки половой системы, и, в первую очередь, яичников. В связи с этим отдельно выделяют аутоиммунное бесплодие, которое отмечается при наличии высокого уровня антитиреоидных антител в крови.
Классификация первичного гипотиреоза
Первичный, как наиболее часто встречающийся и самый изученный гипотиреоз, подразделяется на:
- Субклинический – изолированное повышение ТТГ при нормальном свободномТ4. Симптомы отсутствуют. Это не клинический, а лабораторный феномен.
- Манифестный – сочетание повышения ТТГ и снижения свободного Т4. Возможно проявление симптомов. Может быть компенсированным и декомпенсированным, от чего зависит выраженность клинической картины.
- Осложнённый (полисерозиты, сердечная недостаточность, кретинизм, микседема).
В настоящее время в качестве диагнозов фугируют только эти понятия: субклинический и манифестный гипотиреоз. Они указывают на недостаток гормонов и имеют чёткие общепринятые лабораторные нормативы.
Симптомы для верификации диагноза
Симптомы заболевания для верификации диагноза гипотиреоза не имеют значения. Это связано с тем, что проявления гипотиреоза многообразны и одновременно никогда не выявляются. К симптомам гипотиреоза относятся:
- отёки голеней, стоп;
- ожирение;
- выраженная сухость кожи;
- сонливость днём;
- заторможенность;
- зябкость;
- сниженная температура тела;
- снижение памяти и внимания;
- анемия;
- выпадение волос;
- депрессия.
Это лишь часть проявлений гипотиреоза. Они не являются специфическими, поскольку могут сопровождать многие патологические состояния. При наличии гипотиреоза, подтверждённом лабораторными анализами, женщина может обнаружить у себя некоторые из этих симптомов. Но в большинстве случаев, особенно в молодом возрасте, проявлений болезни нет.
Гипотиреоз и бесплодие
Как указывалось выше, щитовидная железа воздействует на многие органы и системы и их нормальное функционирование. Рассмотрим основные механизмы возникновения бесплодия у женщин при гипотиреозе.
Глобулин, связывающий половые гормоны
Одна из многочисленных функций гормонов железы — стимуляция образования глобулина, связывающего половые гормоны (ГСПГ). Этот процесс происходит в печени. Синтезированный с участием тиреоидных гормонов белок связывает эстрадиол, тестостерон и их производные.
При гипотиреозе уровень этого протеина снижается. Одновременно:
- уменьшается уровень общего тестостерона и эстрадиола;
- повышается количество биологически активного тестостерона.
Повышение уровня мужских половых гормонов у женщин:
- угнетает менструацию и овуляцию;
- приводит к развитию маскулинизации (появление вторичных мужских половых признаков – избыточного количества волос на теле, огрубение голоса, изменения фигуры по мужскому типу).
Кроме того, при снижении ГСПГ нарушается инактивация эстрогенов с образованием их менее активных форм. Как результат, происходит:
- Повышение уровня эстрогенов.
- «Поломка» механизма обратной связи в регулировании секреции гонадотропинов — фолликулостимулирующего (ФСГ) и лютеинизирующего (ЛГ) гормонов. Они являются ключевыми гормонами в процессах овуляции и менструации.
По этим причинам при длительном некомпенсированном гипотиреозе развивается:
Пролактин
Длительное дисфункция железы повышает уровень пролактина – это также приводит к бесплодию. Повышенный синтез молочного гормона в сочетании с гипотиреозом вызывает:
- снижение выработки эстрогенов и прогестерона;
- торможение процессов овуляции (она отсутствует на протяжении нескольких менструальных циклов, и зачатие не происходит);
- нарушение развития эндометрия и изменение состава секрета шейки матки;
- снижение тонуса фаллопиевых труб.
По этим причинам даже созревшая яйцеклетка не всегда может оплодотвориться и прикрепиться к слизистой матки.
При высоком содержании пролактина стимулируется также выработка молока — могут появиться выделения из молочных желёз:
- при надавливании на ареолу – в небольших количествах;
- в некоторых случаях – обильное и самопроизвольное вытекание молока.
Любое появление молока при отсутствии беременности — признак патологии эндокринной системы, требующий детального обследования.
Яичники
Гормоны ЩЖ оказывают прямое стимулирующее воздействие на рецепторы к Т3 и ТТГ, которые обнаружены в яичниках. Они влияют на:
- секрецию прогестерона и эстрадиола в жёлтом теле;
- способность яйцеклетки к оплодотворению;
- выживаемость эмбриона.
При гипотиреозе это влияние снижается, что является одной из причин бесплодия. Таким образом, при длительном манифестном гипотиреозе возникает бесплодие из-за нарушения овуляции.
При субклиническом гипотиреозе происходит овуляция и оплодотворение, но существует высокий риск невынашивания беременности (выкидыша). Особенно при аутоиммунном тиреоидите, когда в организме есть антитела к тиреоглобулину.
Как лечится гипотиреоз и бесплодие у женщин?
Если устранить причину гипотиреоза, восстановится нормальное состояние щитовидной железы, появится способность к развитию нормальной беременности. При гипотиреозе используется заместительная терапия. Дозировка гормональных препаратов подбирается индивидуально, в зависимости от:
- тяжести нарушения функции железы;
- длительности заболевания;
- веса женщины и её возраста;
- имеющейся патологии сердца (препараты вызывают тахикардию – учащённое сердцебиение).
Цель такого лечения — достичь, а затем поддерживать нормативные показатели тироксина. Длительность лечения зависит от давности патологии. Репродуктивная функция и у женщин, и у мужчин со временем полностью восстанавливается. Но принимать заместительную терапию во многих случаях приходится в течение всей жизни.
Параллельно проводится стимуляция овуляции специальными препаратами. Это лечение может занять длительное время и требует тщательного подхода ко всем процедурам. Схематически оно заключается в следующем: стимулируют рост фолликулов до определённой отметки, затем вводится инъекционно гормон ХГЧ (хорионический гонадотропин человека), чтобы яйцеклетка могла выйти из яичника. ХГЧ часто называют гормоном беременности: он регулирует гормональные процессы в женском организме в период вынашивания плода.
Все эти процедуры проводятся только в том случае, если не нарушена проходимость труб — существует опасность развития внематочной беременности.
Профилактика бесплодия, связанного с гипотиреозом
Помимо этих врачебных манипуляций, женщине необходимо прикладывать определённые усилия самостоятельно:
- наладить правильное питание;
- пересмотреть образ жизни;
- устранить лишний вес и гиподинамию;
- избавиться от хронических стрессов.
Если беременность планируемая, то для её нормального течения и исключения патологии необходимо обследование эндокринной системы. Если этого не сделано, и забеременеть не удалось на протяжении года (что является нормальным сроком для наступления беременности у здоровой женщины), рекомендуется срочно обратиться к врачу и выяснять причину.

Это необходимо сделать и в том случае, когда появились какие-то изменения в организме без особых на то причин:
- резкое увеличение веса;
- выпадение волос;
- нарушение регулярности менструаций;
- слабость и утомляемость;
- сонливость, снижение трудоспособности.
Профилактика гипотиреоза включает контроль уровня йода. Ущерб здоровью наносит не только недостаток его в организме, но и переизбыток. Поэтому употребление различных биоактивных добавок с йодом не рекомендуется при его нормальном содержании в организме.
Важно помнить, что гипотиреоз и бесплодие связаны, и процесс зачатия зависит не только от репродуктивной, но и от эндокринной системы.
Сайт предоставляет справочную информацию исключительно для ознакомления. Диагностику и лечение заболеваний нужно проходить под наблюдением специалиста. У всех препаратов имеются противопоказания. Консультация специалиста обязательна!
Гипотиреоз – это клинический синдром, обусловленный стойким дефицитом гормонов щитовидной железы в организме.
Распространенность
Заболевания щитовидной железы — самая распространённая эндокринная патология у женщин репродуктивного возраста. Общая распространенность проявившегося гипотиреоза составляет 0,2-2%, невыявленного — примерно 7-10% среди женщин и 2-3% среди мужчин. Среди женщин старшего возраста распространённость различных форм гипотиреоза достигает 12% и более. У женщин страдающих бесплодием диагноз гипотиреоза выставляется, по данным зарубежных исследователей, в широком процентном диапазоне – от 2-х до 34%.
Виды гипотиреоза
 В зависимости от уровня поражения регуляции деятельности щитовидной железы гипотиреоз подразделяют на:
В зависимости от уровня поражения регуляции деятельности щитовидной железы гипотиреоз подразделяют на:
• первичный — вызванным органическим или функциональным поражением самой щитовидной железы
• вторичный – вызванный отсутствием стимулирующего влияния гормонов гипофиза – ТТГ
• третичный – причиной дефицита гормонов щитовидной железы служат нарушения в системе гипоталамус — гипофиз. Отсутствие стимулирующего влияния ТРГ вызывает дефицит ТТГ, что снижает активность щитовидной железы.
У женщин репродуктивного возраста чаще встречается первичный гипотиреоз, развившийся вследствие разрушения самой щитовидной железы, обусловленной аутоиммунным воспалением. При аутоиммунном поражении имеет место чрезмерная активность иммунной системы направленная против тканей собственного организма. Реже дефицит гормонов щитовидной железы наблюдается после операций на щитовидной железе и лечении радиоактивным йодом. Центральный гипотиреоз (вторичный и третичный) в большинстве случаев сочетается с недостаточностью других гормонов гипофиза.
Уровень потребления йода — важный фактор, влияющий на распространенность тиреоидной патологии. Все дело в том, что гормоны щитовидной железы содержат в своем составе атом йода, потому при его отсутствии будет снижен синтез данного гормона. Выраженный и длительный йодный дефицит приводит к йододефицитному гипотиреозу, высокой распространенности зоба, нарушением развития вплоть до кретинизма. Мягкий и умеренный йодный дефицит, как правило, не приводит к развитию гипотиреоза за исключением лиц с врождёнными дефектами синтеза тиреоидных гормонов.
Классификация первичного гипотиреоза по степени тяжести основывается, прежде всего, на данных лабораторной диагностики с учётом клинических проявлений:
1. Субклинический (когда явных проявлений дефицита гормонов щитовидной железы не наблюдается, однако лабораторные данные выявляют изменения)- при данном виде гипотиеоза наблюдается повышение концентрации ТТГ в крови с одновременным понижением свободного Т4 — в пределах нормы. Клинически течение, бессимптомное или проявляется лишь неспецифическими симптомами.
2. Манифестный (с клиническими проявлениями) — концентрация ТТГ в крови возростает, концентрация же свободного Т4 – снижается. Клинически характеризуется симптомами гипотиреоза, однако возможно и бессимптомное течение.
3. Осложнённый – проявляется яркой клинической картиной гипотиреоза, с осложнениями в виде: выраженного нарушения обмена веществ, сердечной недостаточности, кретинизма, микседемы (симптом гипотиреоза, характеризующийся специфической отечностью) комы и др.
Механизм нарушения репродуктивной функции при гипотиреозе
 Дефицит тиреоидных гормонов приводит к изменению процессов синтеза, транспорта, обменных процессов и периферических эффектов половых гормонов. Тиреоидные гормоны стимулируют выработку в печени специального белка, который связывает половые гормоны — эстрадиол, тестостерон и 5-дигидротестостерон. Для гипотиреоза характерно снижение уровня данного печеночного белка в крови, что ведет к увеличению уровня биологически активного тестостерона, Как известно, тестостерон – это мужской половой гормон, который пагубно влияет на женские половые органы (подавляет овуляцию, менструации) и вызывает во внешности изменения, характерные для мужчины – избыточное оволосенение, изменение фигуры и поведения.
Дефицит тиреоидных гормонов приводит к изменению процессов синтеза, транспорта, обменных процессов и периферических эффектов половых гормонов. Тиреоидные гормоны стимулируют выработку в печени специального белка, который связывает половые гормоны — эстрадиол, тестостерон и 5-дигидротестостерон. Для гипотиреоза характерно снижение уровня данного печеночного белка в крови, что ведет к увеличению уровня биологически активного тестостерона, Как известно, тестостерон – это мужской половой гормон, который пагубно влияет на женские половые органы (подавляет овуляцию, менструации) и вызывает во внешности изменения, характерные для мужчины – избыточное оволосенение, изменение фигуры и поведения.
Дефицит гормонов щитовидной железы нарушает инактивацию эстрогенов с образованием их менее активных форм, что приводит к повышению уровня эстрогенов и нарушению адекватного механизма обратной связи в регуляции секреции гонадотропинов (ФСГ, ЛГ). А ведь гонадотропины – это ключевые гормоны в регуляции циклических процессов овуляции и менструации. Именно благодаря вышеизложенным причинам длительный гипотиреоз закономерно приводит к бесплодию. Если у женщин с гипотиреозом фертильность сохраняется, они составляют группу высокого риска невынашивания беременности, нарушения развития плода и акушерских осложнений, особенно в 1 триместре беременности, когда щитовидная железа плода ещё не функционирует, а весь эмбриогенез обеспечивается тиреоидными гормонами беременной женщины.
При длительном дефиците гормонов щитовидной железы повышается уровень пролактина, что вызывает бесплодие, связанное с данным феноменом. Для данной формы гормональных нарушений характерны — секреция молока, отсутствие овуляции и менструации. Механизм развития бесплодия вследствие повышения уровня пролактина подробно описан в статье «Гиперпролактинемия как причина бесплодия».
Основной причиной гипотиреоза у молодых женщин — аутоиммунный тиреоидит (АИТ) — органоспецифическое аутоиммунное заболевание щитовидной железы. При данном заболевании иммунная система воспринимает клетки ткани щитовидной железы как инородные, и начинает методично их уничтожать. Закономерным результатом такого поражения щитовидной железы становится снижение уровня вырабатываемых ею гормонов. Клинически принято выделять малые и большие признаки АИТ.
Большие признаки АИТ:
 • первичный гипотиреоз (манифестный или стойкий субклинический
• первичный гипотиреоз (манифестный или стойкий субклинический
• наличие антител к ткани щитовидной железы. Определяется посредством проведения серологических анализов крови.
• ультразвуковые признаки аутоиммунной патологии. При УЗИ выявляется равномерное снижение акустической плотности ткани щитовидной железы.
Лишь при выявлении всех больших симптомов выставляется окончательный диагноз — аутоиммунный тиреоидит, в противном случае диагноз носит лишь вероятностный характер.
В настоящее время роль антител к ткани щитовидной железы как причины бесплодия и невынашивания беременности представляет интерес для исследователей и клиницистов. Под носительством антител к ткани щитовидной железы понимают выявление последних при нормальной структуре и функции щитовидной железы. Наличие антител к ткани щитовидной железы не сопровождающееся нарушением ее функции не требует какого-либо лечения. Однако доказано, что риск спонтанного прерывания беременности при наличии у женщины антител к ткани щитовидной железы возрастает в 2-4 раза. Высока вероятность данного осложнения в I триместре беременности. В дальнейшем у женщин с привычным (несколько спонтанных абортов в прошлом) невынашиванием этот риск повышается по мере увеличения срока беременности.
Аутоиммунное поражение щитовидной железы может способствовать появлению аутоиммунной патологии в репродуктивной системе. Чаще высокий уровень антител к ткани щитовидной железы выявляют у женщин с бесплодием и эндометриозом. Почти треть женщин с преждевременной яичниковой недостаточностью страдает аутоиммунными болезнями щитовидной железы. Своевременная коррекция гипотиреоза – является необходимым условием восстановления репродуктивной функции у женщин с синдромом поликистозных яичников.
Адекватная функция щитовидной железы имеет большое значение для повышения эффективности лечения бесплодия в программе ЭКО (экстракорпоральное оплодотворение) и ПЭ (перенос эмбриона). Потому, важнейшей задачей акушеров-гинекологов и эндокринологов является выявление нарушений функции щитовидной железы у женщин с нарушениями репродуктивной функции. Тщательная диагностика заболеваний щитовидной железы требуется женщинам, которым для достижения беременности планируют проведение стимуляции овуляции или программы ЭКО и ПС.
Выявление патологии и ее профилактика
Исследования, необходимые для выявления нарушений функции щитовидной железы (ТТГ, АТ-ТПО) включены в обязательную программу обследования бесплодных супружеских пар. Коррекцию нарушений репродуктивной функции у женщин с гипотиреозом следует начинать с восполнения дефицита гормонов щитовидной железы и проводить регулярную оценку функции щитовидной железы на фоне беременности. Всем женщинам, проживающим в регионах даже лёгкого и умеренного йодного дефицита, на этапе планирования беременности показано проведение йодной профилактики (препараты калия йодида — 200 мкг/сутки или витаминоминеральные комплексы с йодом). Индивидуальную йодную профилактику необходимо проводить на протяжении всей беременности и периода грудного вскармливания. Носительство антител к ткани щитовидной железы не является противопоказанием к проведению йодной профилактики, однако при её проведении необходим регулярный контроль работы щитовидной железы в течение всей беременности.
Диагностика
Клинические проявления манифестного гипотиреоза.
• «маскообразное» лицо
• отёчные конечности – отеки холодные не зависят от времени суток
• ожирение
• понижение температуры тела. Пациентки постоянно жалуются на зябкость
• замедление речи
• охрипший голос
• сонливость
• заторможенность
• парестезии — нарушение чувствительности на определенных участках тела
• снижение памяти
• поредение волос на голове
• гиперкератоз кожи локтей
• анемия – снижение гемоглобина крови
• дискинезия желчевыводящих путей – нарушение работы желчного пузыря
• депрессия и т.п.
Лабораторно инструментальная диагностика
 Субклинический гипотиреоз — это не клинический, а лабораторный феномен. Выявить данную форму недостаточности щитовидной железы можно лишь по результатам анализа крови. Проводить исследования для оценки состояния щитовидной железы необходимо всем женщинам (скрининг), страдающим нарушениями менструального цикла, бесплодием и спонтанными абортами (выкидыш).
Субклинический гипотиреоз — это не клинический, а лабораторный феномен. Выявить данную форму недостаточности щитовидной железы можно лишь по результатам анализа крови. Проводить исследования для оценки состояния щитовидной железы необходимо всем женщинам (скрининг), страдающим нарушениями менструального цикла, бесплодием и спонтанными абортами (выкидыш).
Тест первого уровня — определение уровня ТТГ (тиреотропный гормон, секретируется гипофизом). В норме, при нормальном уровне гормонов щитовидной железы концентрация в крови ТТГ составляет 0,4-4,0 м Е/л. Если концентрация ТТГ находится в пределах этих границ, то данного показателя достаточно для т ого, чтобы исключить у пациентки гипотиреоз. Выявление уровня ТТГ свыше 10 мЕ/л характерно для первичного гипотиреоза. При выявлении уровня ТТГ в приделах верхней границы нормы (4-10 мЕ/л) для диагностики субклинического гипотиреоза производится дополнительное исследование — определение концентрации свободного Т4.
Определение уровня общего Т4 (связанный с транспортными белками + свободный биологически активный гормон), имеет меньшее диагностического значение в выявлении гипотиреоза на ранних стадиях. Это связано с тем, что на уровень общего Т4 влияет множество факторов – в том числе колебания уровня транспортных белков крови. Определение уровня Т3 с целью диагностики гипотиреоза не показано, т.к. обычно этот показатель изменяется одновременно с изменением уровня Т4, но нередко Т3 остаётся в пределах нормы при сниженном Т4.
Чаще при вторичном и третичном гипотиреозе определяют одновременно сниженные уровни ТТГ и свободного Т4. В подавляющем большинстве случаев обнаружения этих изменений у пациенток с макроаденомами гипофиза и/или после операций в гипоталамо-гипофизарной области достаточно для постановки этого диагноза.
Лечение
 При гипотиреозе любой этиологии (причины появления патологии) показана заместительная терапия левотироксином натрия в индивидуально подобранной дозе. Препарат следует принимать натощак, в одно и то же время суток и минимальным интервалом в 4 часа до или после приёма других лекарственных средств. Начальная доза и длительность достижения полной заместительной дозы назначается индивидуально, в зависимости от возраста, массы тела и сопутствующих хронических заболеваний. Молодым женщинам начальная доза назначается в 50 мкг левотироксина натрия, с постепенным повышением до полной заместительной в течение 2-х недель.
При гипотиреозе любой этиологии (причины появления патологии) показана заместительная терапия левотироксином натрия в индивидуально подобранной дозе. Препарат следует принимать натощак, в одно и то же время суток и минимальным интервалом в 4 часа до или после приёма других лекарственных средств. Начальная доза и длительность достижения полной заместительной дозы назначается индивидуально, в зависимости от возраста, массы тела и сопутствующих хронических заболеваний. Молодым женщинам начальная доза назначается в 50 мкг левотироксина натрия, с постепенным повышением до полной заместительной в течение 2-х недель.
Целю назначения заместительной терапии первичного гипотиреоза – снижение уровня ТТГ в пределах значений 0,5-1,5 м Е/л. При манифестном гипотиреозе левотироксин натрия назначают из расчёта 1,6-1,8 мкг/кг массы тела (около 100 мкг).
Необходимость в назначении заместительной терапии при субклиническом гипотиреозе является сомнительной. Во время беременности для лечения манифестного и субклинического гипотиреоза назначается одинаковое лечение, но вне беременности терапия подбирается врачом эндокринологом в каждом конкретном случае индивидуально. Однако, имеются прямые показания в необходимости лечения женщин с субклиническим гипотиреозом, когда планируется беременность в ближайшее время, также у пациенток с бесплодием или невынашиванием беременности. Особенное внимание уделяется женщинам при выявлении в крови высокого уровня антител к ткани щитовидной железы, при выявлении увеличения в объёме щитовидной железы. Начальная доза левотироксина натрия при субклиническом гипотиреозе вне беременности может быть несколько ниже, чем при манифестном гипотиреозе, и составляет обычно около 1 мкг/ кг массы тела.
Целью заместительной терапии центрального (вторичного) гипотиреоза является снижение и поддержание уровня тироксина крови в верхней трети нормальных значений этого показателя.
 Особое внимание уделяется женщинам с компенсированным гипотиреозом, которым с целью достижения беременности назначается стимуляция овуляции или программа ЭКО и ПЭ. При беременности потребность в тиреоидных гормонах возрастает примерно на 50%, поэтому у женщин с компенсированным гипотиреозом дозу левотироксина натрия следует увеличить сразу, как только констатирована беременность, на 50 м кг/сутки.
Особое внимание уделяется женщинам с компенсированным гипотиреозом, которым с целью достижения беременности назначается стимуляция овуляции или программа ЭКО и ПЭ. При беременности потребность в тиреоидных гормонах возрастает примерно на 50%, поэтому у женщин с компенсированным гипотиреозом дозу левотироксина натрия следует увеличить сразу, как только констатирована беременность, на 50 м кг/сутки.
При гипотиреозе, впервые выявленном во время беременности, сразу назначают полную заместительную дозу левотироксина натрия как при манифестной, так и при субклинической форме. Критерием адекватности заместительной терапии гипотиреоза на фоне беременности является поддержание низконормального (менее 2 мЕд/л) уровня ТТГ и уровня свободного Т4 на уровне верхней границы нормы. Контроль уровня ТТГ и свободного Т4 проводят каждые 8-10 недель. После родов дозу левотироксина натрия снижают до обычной заместительной (1,6-1,8 мкг/кг массы тела).
Наблюдение за пациенткой
Автор: Ткач И.С. врач, хирург офтальмолог


