
В огромном разнообразии дерматитов особое место занимают пиодермии, которые наиболее часто встречаются у детей первого года жизни, ведь защитные силы организма таких малышей еще не сформированы, а кожа очень тонкая, нежная и обладает повышенной проницаемостью.
Пиодермия – это гнойно-воспалительный процесс на коже, вызываемый болезнетворными бактериями (стафилококками и стрептококками). По мнению врачей, пиодермия у детей, во многих случаях является следствием недостаточного или неграмотного ухода. Особенно часто патология встречается у новорожденных детей, где на долю пиодермии приходится 50 % от всех воспалительных поражений кожного покрова.
Ежегодно в Тюменский областной кожно-венерологический диспансер обращается более 500 пациентов с пиодермией, из них от 50 до 70% составляют дети до 7 лет.
Среди детей старшего возраста пиодермия тоже не редкость. Медики связывают это с присутствием патогенных организмов в среде, которая нас окружает, возбудители находятся в воздухе пыльных помещений, оседают на одежду и кожу человека и при любых благоприятных условиях проникают в организм и начинают свою разрушительную деятельность. Давайте выясним, какие факторы провоцируют развитие пиодермии, и узнаем все о характерных проявлениях болезни и методах лечения.
Главной причиной возникновения пиодермий является несоблюдение гигиенических правил: бактерии могут легко проникнуть в ранку или расчес от комариного укуса, через любое повреждение кожного покрова.
У новорожденных детей кожа тонкая, нежная и обладает щелочной реакцией, благоприятной для размножения микроорганизмов. Иммунитет у младенцев еще слаб, кожа плохо приспособлена к перепадам температуры и чувствительна к воздействию внешних раздражителей. Функции потовых желез не отлажены, и они могут легко стать входными воротами для любых инфекций. К тому же кожа младенца легко травмируется и через опрелости и ранки патогенная микрофлора проникает в организм.
У детей постарше, факторами, провоцирующими проявления пиодермии, являются:
— переохлаждение или перегревание организма
— нарушение обмена веществ
— заболевания пищеварительной системы
— авитаминоз, несбалансированное питание
— несоблюдение правил личной гигиены
— физическое переутомление, стрессы
— склонность к аллергическим реакциям
Существенную роль в возникновении гнойно-воспалительного поражения кожи играют и внешние факторы: переохлаждение или перегревание кожного покрова, повышенное потоотделение, использование в быту различных химических средств, мелкие травмы кожи – все это может создавать благоприятные условия для возникновения пиодермии.
Пиодермия может возникнуть у ребенка любого возраста, так как воспаление кожи с образованием гнойничков и засохших корочек начинается с проникновения внутрь стафилококковой или стрептококковой инфекции.
Все виды пиодермии чрезвычайно заразны, и передача инфекции возможна как от человека к человеку, так и через предметы гигиены и личного пользования: белье, посуду, личные туалетные принадлежности. Поэтому в детских учреждениях, где выявлен случай этой болезни, объявляется карантин.
Симптомы и признаки
При любом виде пиодермии симптоматика будет сходной в одном: образование на коже гнойничков, которые самопроизвольно вскрываются, образуя рыхлые корочки. По мере подсыхания корочки отпадают, оставляя розовое или синюшнее пятно, приобретающее со временем нормальную окраску.
Вне зависимости от вида бактериальной флоры и места расположения, пиодермия практически всегда сопровождается:
— покраснением и отечностью пораженных участков кожи;
— образованием разных размеров пузырьков, наполненных желтоватой гнойной
— образованием мокнущих корочек;
— тенденцией к распространению по здоровым участкам кожи;
— иногда кожным зудом.
Течение пиодермии у детей младшего возраста при отсутствии лечения может привести к тяжелым осложнениям. Обширные поражения кожи приводят к общей интоксикации организма, провоцируют задержку развития, болезненные ощущения, слабость, потерю аппетита, лихорадочные состояния.
Ребенок становится беспокойным, плохо спит, часто плачет. Эрозивные поражения кожи увеличивают риск присоединения вторичных инфекций и грозят заражением крови. Ребенок стремится расчесать зудящие высыпания, что ведет к дальнейшему распространению инфекции и обширным поражениям кожного покрова.
Основные места локализации
Наиболее часто детская пиодермия распространяется по следующим участкам кожи:
— Лицо – чаще всего располагается возле рта, так как ребенок часто пробует на вкус любые предметы, сосет палец, или просто трет подбородок. Грязные руки и повышенное слюноотделение являются идеальными условиями для проникновения бактерий в трещины кожи. Участки возле губ, подбородок и щеки – это основные места для пиодермии. Гораздо реже корочки располагаются на лбу и возле глаз.
— Руки – тоже являются зоной риска из-за многочисленных ранок, через которые проникают бактерии.
— У младенцев пиодермия чаще всего поражает складки кожи, ягодицы, спину.
Редко пиодермия локализуется на животе, бедрах и ступнях, волосистой части головы, шее.
Чтобы прервать воспалительный процесс и избежать осложнений, необходимо своевременно обратиться к врачу, пройти полный курс лечения, а также ни в коем случае нельзя самостоятельно удалять гнойничковые образования и заниматься самолечением.
Лечение заболевания обязательно должно проходить под наблюдением врача, который определит вид заболевания, назначит необходимые анализы для выявления возбудителя и определения его устойчивости к медицинским препаратам, после чего будет назначено адекватная терапия.
Рекомендации по профилактике
Гнойничковая инфекция у малыша появляется только при нарушении гигиенических правил, поэтому меры профилактики позволяют полностью защитить ребенка от пиодермии.
Важнейшей профилактической мерой у грудных детей служит тщательный контроль состояния кожи ребенка, ежедневные купания и обработки пупочной ранки, опрелостей рекомендованными педиатром средствами.
Родители должны следить за тем, чтобы младенец был всегда сухим, вовремя менять ему пеленки и подгузники, протирать участки кожи с опрелостями или потничкой.
В обязательном порядке поддерживается чистота помещения, в котором находится ребенок, включая регулярные дезинфицирующие обработки поверхностей, удаление пыли, загрязнений.
Детям постарше все повреждения кожи сразу же обрабатывать перекисью водорода, раствором фукорцина или бриллиантовой зелени, только так можно предотвратить проникновение в ранку бактерий.
В случае заражения члена семьи необходимо полностью изолировать его от контактов со здоровыми людьми, особенно детьми.
Соблюдение простых правил гигиены позволит предотвратить возникновение пиодермии у детей, а своевременное обнаружение начала заболевания и вовремя начатое лечение послужит залогом того, что болезнь не примет тяжелые формы.
Детские кожные заболевания весьма разнообразны, однако многие из них имеют схожие симптомы, и иногда постановка правильного диагноза является сложной задачей даже для опытных специалистов. Именно поэтому нельзя полагаться на собственную интуицию и заниматься самолечением. Причины кожных заболеваний весьма разнообразны – проявления острых и хронических инфекционных болезней, аутоиммунные состояния, наследственность, изменения нервной системы, гипо- и гипервитаминозы, паразитарные поражения кожи и другие. Как лечить кожные заболевания? Это зависит от диагноза, точно определяющего вид кожной болезни, а иногда и совокупность нескольких дерматозов.
При попытке дать представление о многообразии и структуре заболеваний такого сложного и самого большого органа человека, как кожа, становится очевидным, что единой принятой классификации в современной дерматологии до сих пор не существует. Поэтому мы попытаемся систематизировали все детские дерматозы, разделив их на две большие группы: кожные поражения и высыпания инфекционного и неинфекционного характера. В каждой группе выделим ряд разделов в соответствии с доминирующей причиной того или иного кожного заболевания. Нижеприведенная классификация не претендует на полноту и построена в интересах данной статьи, при этом она призвана дать обзор ключевых детских дерматологических заболеваний.
Кожные высыпания и поражения инфекционного происхождения у детей
Выделим в этой группе несколько разделов:
- сыпь при острых вирусных и бактериальных инфекционных заболеваниях;
- пиодермии, или гнойничковые заболевания кожи при инфицировании стрептококками, стафилококками, псевдомонадами и другие;
- микозы, или поражения участков кожного покрова патогенными грибами;
- хронические инфекционные заболевания кожи, вызываемые микобактериями и боррелиями – туберкулез, клещевой бруцеллез (болезнь Лайма) и лепра.
На некоторых из них остановимся подробнее, другие рассматривать не будем по причине их редкости и специфичности.
Экзантемы острого инфекционного происхождения
Кожные высыпания, или сыпи, врачи именуют экзантемами (древнегр. exanthema). Итак, в дерматологии различают 6 инфекционных болезней детской кожи. Они классифицированы в медицине в соответствии с установленной нумерацией:
- Корь (РНК-вирус рода морбилливирусов);
- Скарлатина (бета-гемолитический стрептококк группы А);
- Краснуха (тогавирус);
- Ветряная оспа, инфекционный мононуклеоз (вирусы герпеса 3,4 типов), энтеровирусы Коксаки и ECHO;
- Инфекционная эритема (парвовирус В19);
- Детская розеола — внезапная экзантема, или трехдневная лихорадка (вирусы герпеса 6,7 типов).
Дифференциация указанных, так называемых, первичных экзантем – тех, которые появились не в результате предыдущих высыпаний на коже или ее повреждениях – представлена ниже в двух таблицах, где по картине сыпи можно предварительно склониться к тому или иному диагнозу заболевания:
Таблица 1. Клиническая картина инфекционных болезней с сыпью
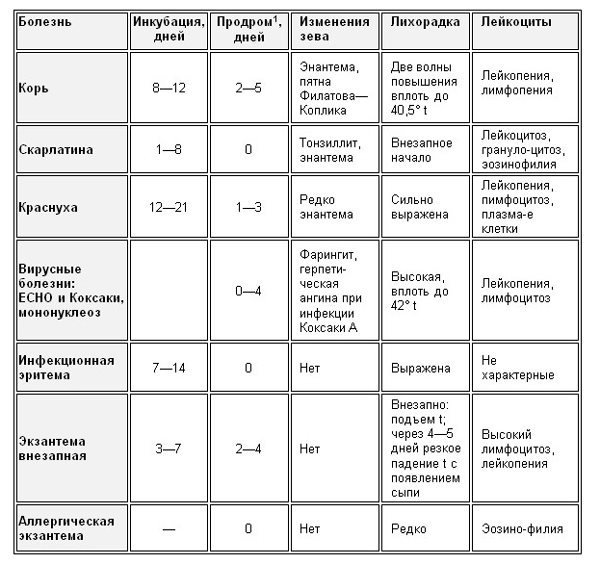
Примечание:
1 Продром – период заболевания между инкубацией инфекции и непосредственно самой болезнью.
Таблица 2. Картина экзантемы и ее локализация
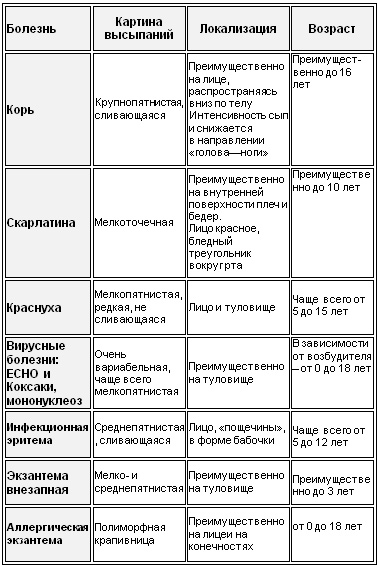
Хотя вышеперечисленные острые инфекционные заболевания сопровождаются экзантемами – сыпью – все же она может проявляться и при хронических инфекциях, и при неинфекционных заболеваниях кожи. При этом в случаях с разными инфекциями экзантемы проявляются по-разному: при одних (корь, ветрянка, скарлатина и т.д.) они присутствуют обязательно и выражено, при других (краснуха, мононуклеоз и др.) – проявляются не всегда.
Гнойничковые заболевания кожи у детей
Гнойничковые поражения кожного покрова у детей, или пиодермии, являются очень частым явлением в детской дерматологии. Почти все они вызываются стафилококками и стрептококками, сопутствующими жизнедеятельности детей практически повсюду – в воздухе, домашней пыли, речной воде, песочнице, на одежде и коже. Достаточно небольшого повреждения кожи – ссадины, царапины, микротравмы, трещины – и бактерии без труда проникают внутрь эпидермиса. Если у ребенка сильный иммунитет, то, вероятно, ничего не произойдет, но при гиповитаминозе, переохлаждении, переутомлении, нарушениях функционирования сальных и потовых желез, эндокринной системы следует ожидать тех или иных проявлений пиодермии, а именно:
- Фолликулита , гнойничкового воспаления волосяной воронки или всего фолликула;
- Фурункулеза , локального гнойно-некротического воспаления волосяного фолликула и окружающей ткани, которое может приобрести хронический характер;
- Карбункулеза , багрово-красного, горячего при прикосновении, гнойно-некротического воспаления целой группы волосяных фолликулов, с расположением в коже и подкожной клетчатке, имеющего несколько гнойно-некротических стержней;
- Гидраденита , гнойного воспаления потовых желез, часто в подмышечных впадинах;
- Импетиго , поверхностных, легко вскрывающихся пузырьково-гнойничковых высыпаний с воспалительным венчиком, локализованных преимущественно на лице и открытых участках конечностей;
- Сухой стрептодермии , поверхностных розоватых шелушащихся округлых пятен, покрывающихся мелкопластинчатыми чешуйками, проявляющихся чаще всего на лице, но также на коже спины, ягодиц, рук и ног, и оставляющих после себя временную депигментацию кожи;
- Эктимы , глубокого язвенного воспаления кожи размером до нескольких сантиметров с возвышающимися краями и гнойным мягким дном, покрытым сухой коркой.
При лечении вышеизложенных кожных заболеваний у детей помимо специфической антибактериальной терапии почти всегда показаны процедуры УВЧ и УФО, а также лазеротерапия. Гнойничковые заболевания кожи делят на три основные группы: стафилодермии, стрептодермии и стрептостафилодермии – в зависимости от возбудителя, которые в свою очередь подразделяются на поверхностные и глубокие формы.
Наиболее частые микозы у детей
Поражения участков кожного покрова патогенными грибами классифицируются на основе рода и вида грибов, а также по локализации – например, принадлежности к таким придаткам кожи, как ногти и волосы, и по глубине и широте поражения кожных тканей и их ответной реакции на патогенные грибки. Таким образом, в детской дерматологии различают:
- Кератомикозы , где центральное место занимает отрубевидный, или разноцветный, лишай, который вызывается грибом Рityrosporum orbicularis. Изначально он локализуется в сально-волосяных фолликулах в форме желтовато-бурых точек, которые вначале сливаются и образуют сантиметровые четко очерченные пятна, а затем пятна повторяют этап роста точек и превращаются в крупные очаги поражения кожи: размером с ладонь;
- Дерматофитии , в виде микозов стоп (Trichophyton mentagrophytes, Trichophyton rubrum), эпидермофитии (Epidermophyton floccosum), микроспории (Microsporum canis, Microsporum ferrugineum), трихофитии (Trichophyton violaceum, Trichophyton tonsurans, Trichophyton mentagrophytes, Trichophyton verrucosum), фавусов (Trichophyton schonleinii);
- Кандидоз , вызывается дрожжеподобными грибками Саndida albicans, чем и обусловлено данное название заболевания кожи и слизистых оболочек, часто проявляется в виде стоматита, воспалений углов рта, отечности губ. При слабой иммунной системе у детей может развиться в хроническую генерализованную форму с проявлением в виде гранулем в разных частях тела;
- Глубокие микозы , в виде бластомикозов (Blastomyces dermatitidis, Clenosporella loboi), споротрихозов (Sporotrichum schenckii) и хромомикозов (Hormodendron) – в России встречаются достаточно редко, но с учетом открытости границ и любви соотечественников к путешествиям, эти виды микозов имеют тенденцию к учащению;
- Псевдомикозы , в виде эритразмы (Corynebacterium minutissum) или актиномикоза (Actinomyces israeli), возбудителями которых являются и не грибы, и не бактерии, а микроорганизмы, занимающие промежуточное положение между ними, детская кожа поражается ими крайне редко.
Лечение каждого вида микоза основывается на тщательной диагностике и сугубо индивидуально, но, само собой, требует применения специфических противогрибковых препаратов.
Вирусные дерматозы у детей
Хотя некоторые острые вирусные заболевания, вызывающие кожные высыпания у детей, были рассмотрены выше, здесь кратко остановимся на некоторых наиболее частых проявлениях вирусов семейства Herpesviridae, то есть герпеса, разумеется, за исключением тех из них, которые не вызывают поражения центральной нервной системы:
- Простой герпес , вызывающий пузырьковые образования на слизистой и коже в области рта и носа, относится к первому из восьми типов герпеса (Herpes simplex virus 1, или HSV-1), хотя иногда поражения могут вызываться вирусом второго типа (HSV-2). Его рецидивирующая форма, называемая герпетиформной экземой Капоши, встречается у детей, больных атопическим дерматитом или экземой, и проявляется повышением температуры до 39-40 o С и высыпанием пузырьков в пораженных местах кожи;
- Бородавки , которые подразделяются на обычные, или вульгарные, подошвенные, плоские и остроконечные. Они вызываются вирусом папилломы человека (Human Papillomavirus, или HPV), у детей встречаются плоские (HPV-3), обычные (HPV-2,3) и реже – подошвенные бородавки (HPV-1,2,4). Заболевание передается прямым кожным контактом при наличии микротравм кожи, но только при сниженном клеточном иммунитете.
Иногда иммунитет справляется с этим вирусом самостоятельно и бородавки проходят, как и появились, иногда – требуется соответствующее квалифицированное лечение у дерматолога. В любом случае: заговорами у бабок и колдунов, прикладыванием жаб и лягушек этот вирус не вылечить. В ряде случаев может потребоваться комплексное длительное лечение или даже хирургическое вмешательство.
Поражения кожи неинфекционного происхождения у детей
В группе детских кожных заболеваний неинфекционного происхождения мы также выделим несколько разделов, это
- Поражения кожи паразитарного характера, вызываемые насекомыми и другими паразитами;
- Аллергодерматозы у детей на фоне пищевой, медикаментозной и другой непереносимости, сывороточной болезни, интоксикации, а также аллергия неустановленного происхождения;
- Кожные высыпания у детей на фоне изменений нервной системы;
- Болезни сальных и потовых желез у детей;
- Гипо- и гипервитаминозы;
- Поражения соединительной ткани у детей в результате системных заболеваний (дерматомиозита ювенального, красной волчанки, склеродермии линейной и др.);
- Наследственные заболевания кожи у детей (ихтиоз, кератодермия, буллезный эпидермолиз, болезнь Реклингхаузена).
Итак, рассмотрим заболевания избирательно и иллюстративно.
Поражения кожи детей паразитарного характера
Наиболее распространенные детские паразитарные заболевания кожного покрова вызываются вшами и клещами. Риск заболеваемости ими значительно повышается после поступления детей в детские дошкольные заведения, школы, спортивные секции, детские лагеря и другие, регулярно действующие крупные социальные группы.
Приведем некоторые заболевания в порядке частоты заболеваемости:
- Педикулез , вызывается головной (Pediculus Humanus Capitis), платяной (Pediculus Humanus Corporis) или лобковой (Phtyrus Pubis) вшами и проявляется в виде зуда различной интенсивности от укусов насекомых (в зависимости от разновидности паразита), которые питаются кровью своего хозяина, откладывая и приклеивая яйца к волосам или складкам одежды. Распространено заблуждение, что вшами можно заразиться от животных – это не так, поскольку эти паразиты могут жить исключительно на теле человека;
- Чесотка , вызывается внутрикожным паразитирующим чесоточным клещом Sarcoptes scabiei hominis черепахообразной формы и проявляется за счет проделывания самками этого паразита в эпидермисе ходов и вентиляционных отверстий для доступа кислорода к отложенным в коже личинкам, которые затем выбираются на ее поверхность;
- Демодикоз , обусловлен наличием в устьях волосяных фолликул клещей угревой железницы Demodex folliculorum. Вероятно, что само заболевание вызывают не данные паразиты, а микроорганизмы, которые они заносят в более глубокие отделы фолликулов и сальных желез, что сопровождается появлением розовых угрей и гранулем. Это предположение основано на том, что клещи Demodex folliculorum часто обнаруживаются на абсолютно здоровой или излишне жирной коже;
- Лейшманиоз кожный , вызывается простейшими одноклеточными жгутиковыми микроорганизмами лейшманиями (Leishmania tropica). Это редкое для России, «импортное» заболевание, которое привозится отдыхающими в странах Средиземноморья, Ближнего и Среднего Востока, Средней Азии и Закавказье, им можно заразиться от больного человека, мелких грызунов и москитов. Единственным утешением при этом заболевании является тот факт, что после излечения у детей остается стойкий иммунитет на всю жизнь.
Лечение указанных видов поражений кожи паразитарного специфично и значительно разнится как по срокам, так и по характеру применения тех или иных лекарственных средств.
Аллергическая сыпь у детей
Аллергодерматозы различной природы встречаются в нашем обществе все чаще и чаще, этому способствует множество причин, среди которых:
- наследственность,
- инфекционные заболевания,
- патологически стерильные условия быта или разведение грязи и сырости в квартире,
- неправильное питание с множеством искусственных добавок,
- регулярный контакт с различными химическими соединениями: бытовой химией, косметикой, парфюмерией, выхлопными газами и пр.,
- постоянный радио- и электромагнитный фон: сотовые телефоны, бытовая электроника, высоковольтные линии и пр.,
- заболевания желудочно-кишечного тракта, печени, эндокринной, иммунной и нервной систем.
Приведем несколько наиболее распространенных причин возникновения аллергической сыпи у детей:
- Контактный дерматит , бывает химической (например, соприкосновение с бытовой химией), физической (перепады температур, механическое и лучевое воздействие и пр.) и биологической природы (фотодерматит, когда аллергены активируются под воздействием солнечного света). Если контакт с раздражителями не повторяется регулярно, то такие дерматиты либо проходят самостоятельно, либо после применения местных лекарственных средств;
- Атопический дерматит (АД) , сегодня проявление симптомов этого заболевания в возрастной период до 7 лет составляет 80%, конечно, это не означает, что 4 из 5 детей больны им в хронической форме. Наследственность играет в этом заболевании решающую роль: при обоюдном здоровье родителей – риск болезни ребенка составляет 20%, если этим заболеванием страдает один из родителей – до 50%, если оба – до 80%. В дерматологии выделяется три фазы развития заболевания: младенческая – до 3 лет, детская – до 7 лет, взрослая – от 8 лет. Клиническая картина в этих возрастных категориях несколько отличается, однако постоянным симптомом является приступообразный зуд. Лечение АД очень длительное;
- Токсидермия , ее отличием от контактного дерматита заключается в получении раздражителя не через кожу, а посредством вдоха, через желудочно-кишечный тракт или путем введения лекарственных средств. Лечение основано на удалении раздражителя из организма.
- Крапивница , характеризуется высыпанием зудящих и жгущих волдырей на поверхности кожи или слизистой оболочке, ее причинами могут выступать природные раздражители (растения, насекомые), а так же холод или солнечный свет, пищевые продукты или лекарства. Лечение направлено в первую очередь на устранение антигена.
- Синдром Лайелла , тяжелое токсическое заболевание с кожной аллергической реакцией на лекарственные препараты: на сульфаниламиды и антибиотики (преимущественно), противосудорожные, противовоспалительные и противотуберкулезные средства. Выражается образованием обширных пузырей, эрозий на коже и слизистых оболочках, в отслойке и некрозе эпидермиса. Лечится исключительно стационарно.
- Экзема , хроническое рецидивирующее заболевание сопровождающееся зудом, жжением, сыпью, причинами которого могут быть как разнообразные внешние, так и внутренние факторы. В развитии экземы ключевую роль играет генетическая расположенность к аллергии.
Кожные высыпания у детей на фоне изменений нервной системы
Неинфекционным заболеваниям кожи, как правило, характерно несколько разных причин возникновения, но в данной группе превалирует нейрогенная природа болезней.
- Кожный зуд , или ощущение потребности в расчесывании кожи, предположительно, видоизмененное чувство боли, сопровождающееся слабым раздражением нервных рецепторов на коже, или результат биологических ядов при укусах насекомых, при подъеме на большую высоту и раздражении барорецепторов. Механизм зуда не изучен до конца, но он может быть и навязчивой идеей, и объективной потребностью успокоить рецепторы.
- Нейродермит и Лишай Видаля , хроническое воспалительное заболевание кожного покрова с выраженными покраснениями и утолщениями кожного покрова и склонностью к образованию папул (узелков) на его поверхности в местах. Диффузный (нелокализованный) нейродермит почти невозможно отличить от атопического дерматита, особенно на заключительной стадии последнего.
- Детская почесуха , или пруриго, или строфулюс, обычно развивается у детей в возрасте от полугода до 5 лет и является следствием аллергического статуса родителей. Проявляется в виде ярко-розовых отечных элементов в виде уртикария (как при крапивнице), трансформирующихся в зудящие «узелки» (папулы) с «сумочками» (везикулами) на вершине. Толчком к ее появлению часто становится введение прикорма или перевод ребенка на искусственное питание, а также глисты, заболевания желудочно-кишечного тракта, лекарственные средства.
- Псориаз , хроническое кожное заболевание нейрогенного и аутоиммунного характера, проявляющееся в форме равномерной папулообразной сыпи, которая постепенно сливается в плоские крупные красно-розовые бляшки, покрывающиеся рыхлыми серебристо-белыми чешуйками. Отдельные виды псориаза, хотя и редко, но все же встречаются у детей.
Болезни сальных и потовых желез у детей
Среди заболеваний придатков кожи, к которым относятся сальные железы, волосы и ногти, особо следует выделить четыре:
- Себорея , или расстройство салообразования, которое заключается в изменении химического состава кожного сала и сопровождается усиленной или пониженной функцией сальных желез, обычно проявляется в период полового созревания, а так же при неправильном питании, гигиене, различных заболеваниях. При сухой себорее ее возбудителем может являться Pityrosporum ovale;
- Угри обыкновенные , или акне, чаще всего являются логическим развитием себореи и имеют хронический гнойно-воспалительный характер воспаления сальных желез. Механизм их возникновения заключается в закупорке протоков сальных желез в результате чего застоявшееся сало начинает разлагаться и питать различные, преимущественно кокковые бактерии, образуя багрово-синюшные узлы с черными точками. Несвоевременное лечение приводит после самопроизвольного вскрытия угрей к образованию рубцов;
- Потница , возникает при гиперфункции потовых желез, перегревании или при неправильной гигиене и проявляется в высыпании розово-красных миллиметровых узелков и пятен на шее, вверху грудной клетки, внизу живота и в естественных кожных складках. В целом, безобидное заболевание, вылечиваемое устранением дефектов гигиены при помощи марганцовки, талька с цинком, настоев лечебных трав, но при затяжном характере может служить благоприятной основой для стафилококковых и стрептококковых инфекций.
- Гипергидроз , в отличие от потницы не выражается высыпаниями и возникает на фоне эмоциональных нагрузок, системных заболеваний (туберкулез, ревматизм и т.д.), плоскостопия и пр., и обычно проявляется в виде ладонно-подошвенного и гипергидроза крупных складок. Один из методов лечения состоит в поочередном принятии горячих и холодных ванночек с отварами из буквицы лекарственной, листьев грецкого ореха, шалфея, череды, ромашки и дубовой коры, а также в присыпании пудрой с оксидом цинка, уротропином, тальком, жжеными квасцами и лимонной эссенцией.

К следующей группе заболеваний кожи у детей, встречающихся сравнительно часто и имеющих значение для детских коллективов, следует отнести гнойничковые заболевания кожи.
В зависимости от возбудителя различают следующие группы гнойничковых заболеваний кожи: стрептодермии, стафилодермии и заболевания смешанной этиологии.
Необходимо отметить, что независимо от возбудителя, на течение и исход заболевания оказывает большое влияние состояние всего организма ребенка в целом и условия его жизни.
Импетиго. К заболеваниям кожи, вызванным стрептококками, в первую очередь следует отнести поверхностное поражение кожи, которое носит название импетиго.
При импетиго вначале на инфицированном участке кожи появляется едва возвышающееся над ее поверхностью красное пятно, которое довольно быстро превращается в характерный для этого заболевания пузырек размером от булавочной головки до 10-копеечной монеты. Эти пузырьки, наполненные прозрачным или мутноватым, бледно-желтым содержимым, окружены тонкой розоватой каемкой. Они быстро подсыхают в тонкую корочку оранжевого цвета. Спустя несколько дней корки отпадают и оставляют после себя розоватые пятна, обведенные по периферии тонкой полоской беловатого рогового покрова. Эти пятна могут держаться в течение более или менее продолжительного времени.
Импетиго сопровождается зудом, и дети, расчесывая кожу, сдирают корки; под корками остается обнаженная мокнущая поверхность, на которой в свою очередь опять образуются корки. Эволюция каждого элемента — 5-7 дней. Сыпь обычно локализуется на лице, волосистой части головы, конечностях, реже на туловище. Она появляется вначале в одном месте, а затем образуются новые очаги в различных местах, особенно при несоблюдении гигиенических правил и отсутствии надлежащего лечения.
Иногда пузырьки с гнойным содержимым принимают большие размеры (до величины половины грецкого ореха), и тогда импетиго называется буллезным. Содержимое пузырьков при этой форме бывает серозно-мутное, иногда сукровичное, в окружности отмечается гиперемированная кайма.
При линейной локализации возле углов рта импетиго носит название angulus infectiosus, или perleche, иначе заеда. У угла рта на гиперемированной коже образуется плоский маленький пузырек с незначительным количеством жидкости. Пузырек через некоторое время лопается, и в спайке углов рта можно отметить маленькие эрозии и трещины, кровоточащие и болезненные. Течение заеды обычно длительное.
Часто к стрептогенному импетиго присоединяется вторичное инфицирование стафилококками, тогда содержимое пузырьков делается мутным, они быстро превращаются в пустулы и засыхают в толстые корки желтого или темно-бурого цвета. Импетиго имеет наклонность к обширному распространению: малейшая травма, укус насекомых, расчесы, мацерация могут давать повод к образованию абсцессов и фурункулов. Обычно это заболевание сопровождается припуханием лимфатических узлов.
Импетиго — болезнь заразная и легко передается через полотенце, игрушки, при поцелуях. Ребенка, больного импетиго, не следует допускать в здоровый коллектив, его помещают в изолятор, а при отсутствии последнего отдают матери для амбулаторного лечения. Во избежание переноса инфекции здоровые участки кожи у больных детей протирают водкой или бензином, руки часто моют, ногти коротко обрезают. Заживает импетиго без рубца.
Кроме первичного импетиго, встречается и вторичное, когда инфекция присоединяется к другим зудящим дерматозам: чесотке, почесухе, экземе.
Дифференцировать импетиго приходится с ветряной оспой, при которой обычно отсутствует воспалительный венчик в окружности высыпных элементов, а также и с импетигинозной стадией экземы.
Прогноз при импетиго благоприятный, лишь иногда у ослабленных грудных детей с плохой сопротивляемостью при плохом уходе и нерациональном питании (отсутствие грудного молока) возможны затяжные формы стрептодермии, напоминающие септическое заболевание.
Лечение при импетиго сводится к назначению: 1) внутрь белого-стрептоцида; 2) местно применяется 10% стрептоцидная, 5-10% синтомициновая или пенициллиновая мази. Иногда хорошие результаты дают 10% ихтиоловая мазь и 5% ихтиоловая паста на цинковой основе, а также риваноловые мази и паста.
При возникновении свежих пузырьков рекомендуется смазывание 1% раствором анилиновых красок в 70° спирте.
В случаях, когда заболевание упорно не поддается лечению, следует использовать подкожные инъекции пенициллина в 0,5% растворе новокаина.
При наличии большого количества корок на волосистой части головы хороший эффект достигается при наложении масляных повязок на 12-24 часа или из подсолнечного масла, предварительно прокипяченного. После удаления корок рекомендуется смазывание 1% спиртовым раствором анилиновых красок с последующим применением индифферентных мазей. Часто мыть и купать детей при импетиго не рекомендуется. Здоровую кожу протирают спиртом пополам с водой или бензином.
Пузырчатка. К гнойничковым заболеваниям кожи относится и пузырчатка новорожденных, которая характеризуется появлением в первые дни и недели жизни на нормальной или слегка покрасневшей коже пузырьков величиной от булавочной головки до горошины, а иногда и больше. Пузырьки вначале напряжены, полушаровидны, болезненны, частью окружены воспалительным ободком; содержимое их вначале серозное, впоследствии принимает гнойный характер.
Пузырьки засыхают, образуя корочки, или лопаются, оставляя после себя эрозированные участки, заживающие без рубцов.
Иногда при обильном высыпании происходит слияние пузырьков и в дальнейшем образуются обширные эрозии. При отсутствии инфицирования эрозии бледнеют и эпителизируются, оставляя после себя пигментацию.
Вызывается пузырчатка новорожденных стрепто- и стафилококками, которые могут быть обнаружены в содержимом пузырей. Инфицирование обычно происходит в родильном доме (от матери или ухаживающего персонала).
Болезнь продолжается 1-2 недели, реже до 3 недель и заканчивается выздоровлением.
Локализация пузырчатки новорожденных на груди, спине, животе и только иногда на конечностях ребенка отличает это заболевание от сифилитической пузырчатки, при которой процесс разыгрывается на подошвах и ладонях и лишь позднее может переходить на туловище.
Лечение применяют следующее: внутрь дают белый стрептоцид, смазывают пузыри 1% раствором анилиновых красок в 70° спирте и вслед за этим 10% белой стрептоцидной, синтомициновой или пенициллиновой мазью, 10% стрептоцидной или синтомициновой эмульсией; применяют также 10% ихтиоловую мазь и 5% ихтиоловую пасту; показаны ванны из кипяченой воды (горячей и холодной) с марганцовокислым калием (вода в ванне после прибавления марганцовокислого калия должна быть слабо розового цвета); пеленки должны быть стерильные или проглаженные с обеих сторон горячим утюгом. Кожу осторожно обсушивают прикладыванием стерильных пеленок. В более тяжелых случаях пузырчатки, принимающей затяжной характер, применяют инъекции пенициллина и трансфузии крови.
Эксфолиативный дерматит близок к пузырчатке новорожденных, встречается в первые недели жизни ребенка.
Это заболевание также начинается с образования пузырей, которые увеличиваются, сливаются и лопаются, оставляя после себя обнаженные кровоточащие участки, покрытые частично роговым слоем в виде лоскутов. Эрозированные участки могут служить входными воротами для инфекции, в результате которой иногда развиваются септические процессы, не всегда дающие благоприятный исход. В содержимом пузырей обнаруживаются стрептококки и стафилококки. Лечение то же, что и при пузырчатке новорожденных, но инъекции пенициллина показаны с первых дней заболевания.
Множественные абсцессы кожи . У грудных детей, ослабленных перенесенными инфекциями, а также у детей с хроническими заболеваниями желудочно-кишечного тракта, у страдающих гипотрофией и атрофией отмечаются множественные абсцессы кожи, так называемый псевдофурункулез, которые вызываются стафилококками. В некоторых случаях потница, отмечаемая в грудном возрасте, может повести к образованию множественных абсцессов. Заболевание начинается с появления в подкожной клетчатке узелка, который постепенно увеличивается, размягчается и превращается в абсцесс. Кожа вначале имеет нормальную окраску, а в дальнейшем принимает красный или багрово-синий оттенок. Множественные абсцессы располагаются изолированно или маленькими группами и могут долго не вскрываться. При вскрытии абсцесса из него часто вытекает в обильном количестве зеленовато-желтый густой гной. Образовавшаяся после вскрытия полость спадается и в короткое время заживает, оставляя после себя небольшие поверхностные рубчики. Абсцессы протекают с нормальной температурой, вызывая лишь изредка небольшие повышения ее. Не все абсцессы появляются одновременно. У больного ребенка можно видеть абсцессы в разных стадиях развития.
Наряду с описанными абсцессами наблюдаются мелкие рассеянные пустулы. Множественные абсцессы локализуются на голове, в частности на затылке, спине, ягодицах, и могут распространяться по всему телу.
Этиологическим моментом в возникновении абсцессов являются стафилококки, гнездящиеся в наружной части выводящих протоков потовых желез.
Прогноз при хорошем уходе за ребенком обычно благоприятный. В затяжных случаях могут наблюдаться осложнения в виде септических процессов.
Истинный фурункулез . У детей как грудного, так и старшего возраста наблюдаются иногда явления истинного фурункулеза. В подкожной клетчатке отмечается наличие воспалительного узелка, связанного с волосяным мешочком и сальной железой. В окружности этого узелка появляется болезненный, нерезко ограниченный инфильтрат, иногда сопровождающийся отеком. Кожа над воспалительным узелком резко гиперемирована. В дальнейшем в фолликулах и окружающей ткани развивается некротический гнойный процесс — образуется фурункул. Кожа над ним напряжена, истончена и принимает синюшный оттенок. В центре отмечается флюктуация. При вскрытии выделяется гной и через некоторое время отходит плотный стержень. При отторжении стержня обнаруживается язвочка, которая постепенно заполняется грануляциями и заживает, оставляя после себя синюшный, позднее белый рубец.
Фурункулез может сопровождаться повышением температуры и припуханием близлежащих лимфатических узлов. Чаще фурункулез наблюдается на местах, подвергающихся давлению: на ягодицах у грудных детей и на спине и затылке у старших. У детей с пониженной сопротивляемостью и хроническими расстройствами питания распространенный фурункулез может в дальнейшем дать глубокие абсцессы с образованием флегмон и преимущественной локализацией на спине и голове.
При вскрытии абсцесса выделяется большое количество гноя, содержащего стафилококки; нередко наблюдается отслойка подкожной клетчатки на большом протяжении, на месте разреза отмечается большая язва с подрытыми краями. Заживление идет медленно и заканчивается рубцеванием.
Флегмоны обычно вызывают ухудшение общего состояния ребенка и в дальнейшем могут привести к развитию септических процессов с метастазами в различные органы.
Таким образом, прогноз в подобных случаях не всегда благоприятный и должен ставиться крайне осторожно.
Лечение при описанных выше гнойных процессах стафилококкового происхождения применяют как общее для поднятия сопротивляемости организма ребенка, так и местное — медикаментозное. На первом плане стоит правильное рациональное вскармливание. Детям с расстройствами питания и пищеварения назначают полноценное питание, витамины, рыбий жир, а при необходимости и женское молоко. Не менее важное значение имеет режим; больной ребенок должен чаще пользоваться свежим воздухом, его следует время от времени держать на руках, применять в кроватке гамак с целью устранения давлений матраца и подушки. Ванны рекомендуется делать из кипяченой воды с прибавлением марганцовокислого калия. Белье ребенка, в частности пеленки, — обязательно надо кипятить и проглаживать горячим утюгом с обеих сторон. Фурункулы, абсцессы, флегмоны следует широко вскрывать и накладывать на них стерильные повязки. При множественных абсцессах, если имеется достаточное количество кипяченых и хорошо проглаженных пеленок и другого белья, повязки можно не накладывать.
В дальнейшем лечение то же, что и при импетиго.
Внутрь назначают белый стрептоцид и небольшие дозы серы. При распространенном процессе хорошие результаты получаются от подкожных инъекций пенициллина в дозах 90 000-120 000 ед в сутки в 0,5% растворе новокаина; инъекции делают 3 раза в сутки в дозе 30 000-40 000 ед на инъекцию в течение 5-10 дней, в зависимости от тяжести процесса и состояния ребенка.
Применяют также трансфузии крови и ее ингредиентов (плазма/ эритроцитарная масса), внутримышечные инъекции крови, а у детей старше 2 лет — аутогемотерапию. Иногда хорошие результаты даёт физиотерапия (ультрафиолетовые лучи и УВЧ).
Профилактика гнойничковых заболеваний . Основное значение имеет правильное вскармливание ребенка, полноценное питание с достаточным количеством витаминов. Очень важен ежедневный туалет ребенка, ванны 2 раза в неделю, прогулки на свежем воздухе. Следует коротко стричь ребенку ногти, кипятить и гладить его белье. При диспептическом стуле и поносах необходимо подмывание теплой водой и смазывание жиром, при зудящих дерматозах — предохранение от расчесов (наложение шинок на область локтевых суставов).
При появлении гнойничковых заболеваний в детских учреждениях больных детей следует изолировать. Сестер и нянь, больных гнойничковыми заболеваниями, нельзя допускать к уходу за детьми.