Гормоны для овуляции
Содержание
- 1 Причины отсутствия овуляции
- 2 В каких случаях нужна стимуляция и когда ее не проводят
- 3 Методы стимулирования овуляции
- 4 Виды гормонов, отвечающие за овуляцию
- 5 Чем опасно отклонение от нормы показателей гормонов
- 6 Правила сдачи анализов
- 7 Какими препаратами восстанавливают гормональный фон
- 8 Симптомы гормонального бесплодия
- 9 Формы ановуляторного бесплодия
- 10 Лечение ановуляции
- 11 Гормоны, влияющие на наступление овуляции
- 12 Фолликулостимулирующий гормон
- 13 Лютеинизирующий гормон
- 14 Нормы ЛГ
- 15 Эстрадиол
- 16 Пролактин
- 17 Прогестерон
- 18 Андрогены: тестостерон, дегидроэпиандростерон
- 19 Устранение ановуляторных циклов
- 20 Правила сдачи анализов
- 21 Лечение ановуляции
Все чаще женщины обращаются к гинекологу с проблемами с зачатием. Но медицина не стоит на месте, постоянно развивается, поэтому желанная беременность может наступить после лечения специальными препаратами, стимулирующими овуляцию. 
Причины отсутствия овуляции
Чаще всего невозможность забеременеть связана с отсутствием овуляции как таковой или с ее неправильным течением. Причин этому может быть несколько:
- Заболевания органов малого таза инфекционно-воспалительного характера (хронический сальпингоофорит, поликистоз яичников, кисты и т.д.).
- Слишком маленький вес женщины, как правило, менее 48 кг, при котором происходит недостаточная выработка половых гормонов, что приводит к отсутствию овуляции и аменорее.
- Гормональные изменения в организме на фоне стрессов, при чрезмерном весе (когда индекс массы тела более 25), при некоторых заболеваниях щитовидной железы (гипо- или гипертиреоз) и др.
- Длительный прием пероральных контрацептивов. В этом случае организм перестает самостоятельно вырабатывать гормоны, и для полного восстановления этой способности порой необходимо несколько месяцев.
- Чрезмерные физические нагрузки также могут негативно повлиять на овуляцию, особенно если они связаны с приемом синтетических добавок спортивного питания. Эти препараты очень негативно сказываются на женской репродуктивной системе.
В каких случаях нужна стимуляция и когда ее не проводят
Стимуляция овуляции возможна, когда пара в течение года не может зачать ребенка.  Если возраст женщины 35+, то этот период может быть уменьшен до полугода. В любом случае необходима тщательная диагностика (желательно обоих партнеров) для выявления истинных причин бесплодия и принятия решения о стимуляции.
Если возраст женщины 35+, то этот период может быть уменьшен до полугода. В любом случае необходима тщательная диагностика (желательно обоих партнеров) для выявления истинных причин бесплодия и принятия решения о стимуляции.
В частности, проводятся следующие диагностические исследования:
- Сбор анамнеза пациентки, в котором учитываются ее возраст, наличие/отсутствие абортов и беременностей, выкидышей, хронические заболевания, ношение внутриматочной спирали т.д.
- Проверяется проходимость маточных труб. Для этого используются неоперативные и оперативные методики. К первым относят метросальпингографию (рентгеновское исследование). Разновидностью является ультразвуковая метросальпингография, когда при помощи контрастного вещества и ультразвуковой аппаратуры смотрят проходимость труб. Эти способы не универсальны, имеют свои недостатки, такие как вредность излучения и возможные погрешности результата. Для более точной диагностики используют лапароскопию – оперативное исследование, но дающее наиболее достоверные результаты.
- Обычное ультразвуковое исследование, которое может показать возможные воспалительные процессы, поликистоз, различные новообразования и иные патологии женской репродуктивной системы.
- В некоторых случаях овуляторные сбои могут происходить в связи с гормональными нарушениями, поэтому сдать кровь на определение количества женских половых гормонов является обязательным условием. Одновременно рекомендуется провести исследования активности щитовидной железы, так как этот орган оказывает непосредственное влияние на женскую фертильность.
- Спермограмма партнера также должна быть проведена, так как иногда причиной отсутствия беременности может быть недостаточная подвижность и жизнеспособность сперматозоидов.
- Тест на совместимость партнеров. Если результаты будут неблагоприятные, врач может предложить искусственное оплодотворение.
Методы стимулирования овуляции
Стимуляция овуляции возможна при помощи медикаментозной терапии (аптечные препараты), а также с использованием народных рецептов и нетрадиционных методов лечения.
Аптечные препараты для стимуляции овуляции
Витамины и микроэлементы
Стимуляция овуляции невозможна без приема витаминных комплексов и полезных микроэлементов. К истинно «женским» витаминам относятся Е, А, В (обязательна фолиевая кислота), С. Дополнительно рекомендован витамин Д, особенно для женщин, проживающих в местностях, в которых солнечные дни – редкость.

Стимуляция созревания фолликула витамином Е
Витамин А помогает созреванию фолликулов и регулирует количество цервикальной жидкости.
Витамины группы В рекомендуется принимать как на стадии планирования беременности, так и во время нее, так как они не только продлевают лютеиновую фазу цикла, способствуют росту эндометрия и созреванию яйцеклеток, но и во время беременности устраняют токсикоз, препятствуют выкидышам и помогают здоровому развитию плода.
Витамин Е стимулирует созревание желтого тела, «поддерживает» саму овуляцию и повышает выработку прогестерона, что особенно полезно при недостаточности этого гормона.
Витамин С способствует нормализации гормонального фона, а также служит средством, препятствующим развитию ДНК-аномалий у будущего плода.
Также при подготовке к беременности желательно следить за достаточным поступлением в организм полиненасыщенных жирных кислот Омега-3. В наибольшей концентрации они содержатся в жирной рыбе, синтетическом рыбьем жире, а также в льняном и оливковом маслах.
К средствам для стимуляции овуляции относятся также препараты, содержащие селен, цинк и железо.
Специализированные таблетки, стимулирующие овуляцию.
Клостилбегит – препарат, предназначенный для усиленного созревания фолликулов. Этот эффект способен вызвать многоплодную беременность. Интересен тот факт, что фармакологическое действие препарата до конца не изучено, так как изначально он разрабатывался в качестве противозачаточного средства. Но эффект оказался обратным, поэтому в настоящее время Клостилбегит успешно используется для лечения бесплодия, причем обоих партнеров.  Приниматься препарат может не самостоятельно, а со вспомогательными средствами. Классическая схема такова:
Приниматься препарат может не самостоятельно, а со вспомогательными средствами. Классическая схема такова:
- 5-9 дни цикла по 1 таблетке Клостилбегита в день (при условии приема только одного средства);
- если параллельно назначается Пурегон, то Клостилбегит начинают принимать с 3-го дня цикла и заканчивают на 7-й. С 8-го дня цикла начинают пить Пурегон. При этом необходим постоянный контроль УЗИ. Как только фолликул достигает 18 мм в диаметре, указанные препараты отменяют и назначают Прегнил, который поддерживает созревание яйцеклеток. После этого наступает благоприятное время для зачатия.
Стимуляция овуляции народными средствами
Одновременно с медикаментозной терапией или в качестве самостоятельного лечения могут использоваться методы народной медицины. Самый распространенный из них – фитотерапия (лечение травами).
- Шалфей – используется тогда, когда отсутствие овуляции связано с недостатком эстрогенов.
- Боровая матка – применяется при недостатке прогестерона. Препятствует выкидышам.
- Красная щетка – может использоваться одновременно с шалфеем или боровой маткой.
- Широко применяются также подорожник, лепестки розы, алоэ.
Плюсы фитотерапии – относительная безопасность и низкая стоимость, минусы – длительность лечения. Следует помнить что фитотерапия – это все же лечение, а травы – лекарства, поэтому консультация врача обязательна.
Больше про стимуляцию овуляции народными методами читайте ТУТ. 
Нетрадиционная терапия
- Лечебные грязи также стимулируют овуляцию, они рекомендованы в тех случаях, когда присутствуют заболевания воспалительного характера. Лечебные грязи снимают воспаление (особенно эффективны они при хронических заболеваниях), восстанавливают нарушенные репродуктивные функции.
- Стимуляция овуляции иглоукалыванием – довольно спорное направление медицины, однако существует много случаев, когда воздействие на аккупунктурные точки давало положительный эффект в лечении бесплодия. Сложность этого метода заключается в том, что потребуется немало времени для поиска профессионала, который специализируется на лечении женского бесплодия при помощи иглоукалывания.
Все указанные способы восстановления овуляторной функции эффективны. Однако нельзя использовать их наобум. Консультация врача необходима, как и прохождение обширной и всесторонней диагностики обоих партнеров.
Перед зачатием малыша женщина должна вычислить подходящий для этого день. Он наступает примерно в середине цикла – это овуляция. Бывают ситуации, когда яйцеклетка не покидает пределы фолликула. Причиной такого процесса является сбой гормонального фона. Важно понимать физиологию своего организма и знать название гормона, отвечающего за овуляцию.
Виды гормонов, отвечающие за овуляцию
Выделить один конкретный гормон, который регулирует овуляцию, нельзя. Сбой нарушает функционирование репродуктивной системы. И уровень гормонов, и качество овуляции зависит от многочисленных факторов.
Фолликулостимулирующий гормон
Продуцируется ФСГ единожды в каждые 3-4 часа. От уровня этого гормона напрямую зависят функциональные возможности яичников. Под воздействием фолликулостимулирующего гормона изменяется показатель эстрогенов: чем меньше производится ФСГ, тем больше содержание эстрогена.
p, blockquote 4,0,0,0,0 —>

p, blockquote 5,0,0,0,0 —>
Стадии менструального цикла зависят от гормонального фона. За неделю до овуляции значение эстрогенов снижается. Перед и во время созревания яйцеклетки синтез ФСГ усиливается, провоцируя увеличение толщины маточных стенок. При резком пополнении организма ФСГ происходит выход яйцеклетки. Уровень ФСГ постоянно изменяется, а вместе с ним и цикл. Содержание гормона при наступлении овуляции увеличивается.
Лютеинизирующий гормон
Гипофиз отвечает за производство лютеинизирующего гормона гонадотропного типа. Основная задача этого соединения – стимулировать выработку яичниками эстрогенов. При созревании фолликулы приводят к активному синтезу эстрогенов. Эстрадиол оказывает максимальное влияние на созревание и выход яйцеклетки, это вещество вырабатывают гранулезные клетки. Повышение содержания этого гормона провоцирует гипофиз для синтеза ЛГ.
p, blockquote 7,0,0,0,0 —>
 В определенный момент концентрация лютеинизирующего гормона становится критической, в результате чего яйцеклетка выходит. Этот процесс высвобождает яйцеклетку и превращает фолликул в желтое тело. Увеличение уровня ЛГ можно определить по анализу мочи, на этом основан принцип экспресс-тестов на проверку овуляции.
В определенный момент концентрация лютеинизирующего гормона становится критической, в результате чего яйцеклетка выходит. Этот процесс высвобождает яйцеклетку и превращает фолликул в желтое тело. Увеличение уровня ЛГ можно определить по анализу мочи, на этом основан принцип экспресс-тестов на проверку овуляции.
p, blockquote 8,0,1,0,0 —>
После того, как яйцеклетка покинула пределы фолликула, желтое тело (временная железа) поддерживает свои функции за счет лютеинизирующего гормона на протяжении 14 дней. Если произошло оплодотворение, то лютеиновую фазу обеспечивает гормон ХГЧ. При наличии проблем с зачатием специалисты определяют пропорциональную зависимость ЛГ от ФСГ.
Пролактин
В женском организме за производство этого гормона отвечает передняя доля гипофиза, он оказывает влияние на лактацию, главным органом-мишенью выступают молочные железы. Тем не менее отклонение нормального содержания пролактина во время зачатия ребенка вызывает бесплодие.
p, blockquote 10,0,0,0,0 —>
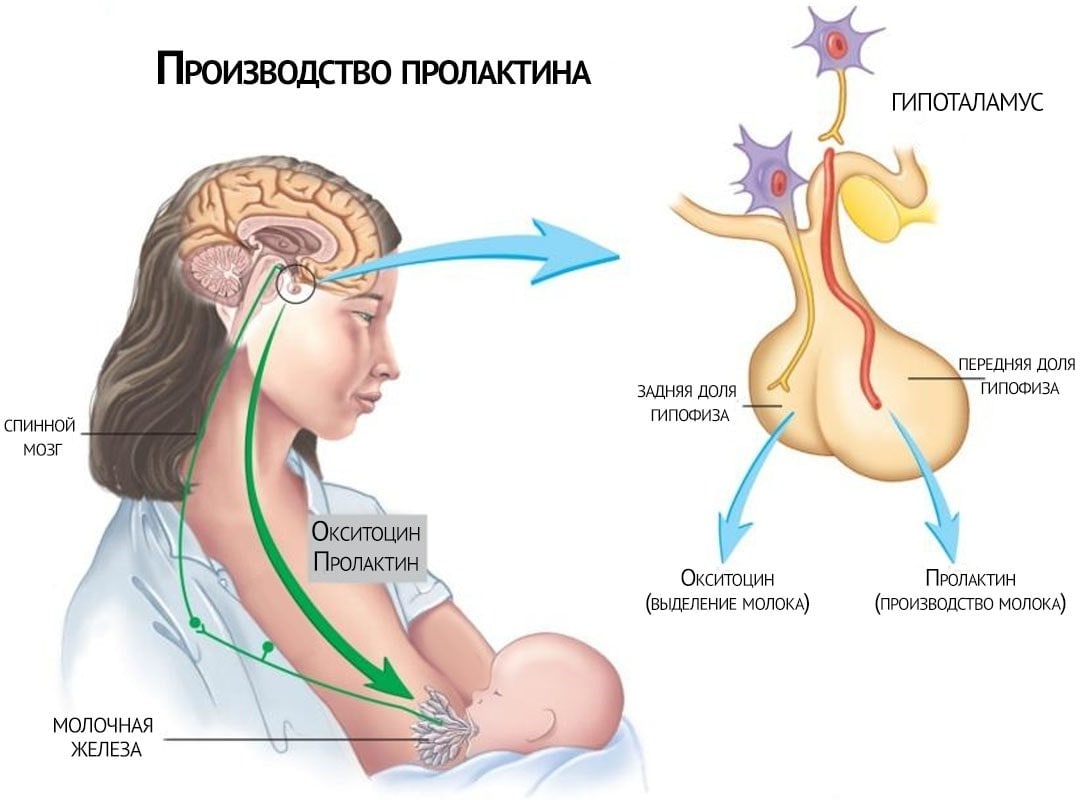 Пролактин затормаживает созревание яйцеклетки за счет подавления производства ФСГ, а также гонадотропного рилизинг фактора, прогестерона и эстрадиола. Эти условия делают процесс овуляции невозможным.
Пролактин затормаживает созревание яйцеклетки за счет подавления производства ФСГ, а также гонадотропного рилизинг фактора, прогестерона и эстрадиола. Эти условия делают процесс овуляции невозможным.
Для нормализации менструального цикла применяются средства для уменьшения содержания пролактина. В процессе терапии восстанавливается выработка гонадотропинов, нормализируется уровень ЛГ и ФСГ, активируется развитие фолликулов и процесс созревания яйцеклетки.
Эстрадиол
Этот гормон изменяет фигуру у представительниц прекрасного возраста в молодом возрасте, приводит к развитию фолликула до этапа овуляции. Без эстрадиола зачать ребенка невозможно. Гормон готовит репродуктивную систему к будущей беременности. Это проявляется в утолщении маточных стенок, что увеличивает вероятность успешного закрепления эмбриона на слизистых оболочках.
p, blockquote 13,0,0,0,0 —>
Эстрадиол регулирует кровоток и расширяет сосуды возле матки. При беременности гормон изменяет структуру органов репродуктивной системы.
Прогестерон
Прогестерон действует после овуляции, он оказывает влияние на возможность прикрепления оплодотворенной яйцеклетки к слизистым поверхностям матки. В женском организме он выполняет следующие задачи:
- расслабляет мышечную ткань матки;
- увеличивает молочные железы;
- увеличивает пространство матки для нормального вынашивания растущего плода;
- контролирует выработку материнского молока до рождения ребенка;
- провоцирует накопление полезных веществ;
- участвует в образовании структурных элементов эмбриона;
- утолщает стенки матки во время овуляции, что увеличивает вероятность успешного закрепления оплодотворенной яйцеклетки.
p, blockquote 15,0,0,0,0 —>
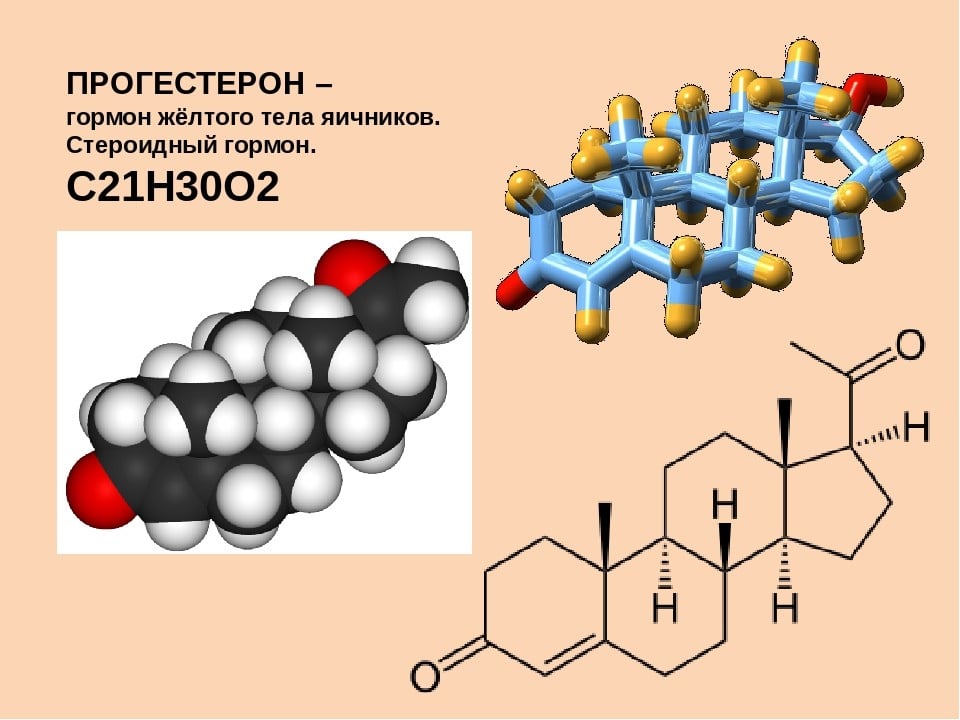 В народе прогестерон называют «гормоном беременных». Во многом это обусловлено свойствами соединения регулировать важные процессы во время вынашивания ребенка. При наличии клинических проявлений необходимо на третий день после овуляции сдавать анализы на прогестерон.
В народе прогестерон называют «гормоном беременных». Во многом это обусловлено свойствами соединения регулировать важные процессы во время вынашивания ребенка. При наличии клинических проявлений необходимо на третий день после овуляции сдавать анализы на прогестерон.
Чем опасно отклонение от нормы показателей гормонов
Гормоны отвечают за самые важные процессы, протекающие в нашем организме. Поэтому гормональные изменения провоцируют у женщин серьезные осложнения, к примеру, отсутствие овуляции. К самым распространенным относятся следующие проявления:
- При уменьшении уровня фолликулостимулирующего гормона у женщин отмечают бесплодие. Это становится причиной нарушения цикла менструации и отсутствия овуляции. Плюс ко всему, нарушение указывает на наличие опасного заболевания репродуктивной системы, одним из таких является поликистоз. Патологическое состояние нарушает созревание фолликулов и вызывает повышенное производство эстрогенов. Овуляция в этом случае, как и зачатие ребенка, становится невозможной. Нехватка ФСГ провоцирует сбои цикла, скудные выделения при менструации, изменение размеров молочных желез. Часть женщин жалуются на ухудшение самочувствия, сопровождаемое депрессией и отсутствием полового влечения.
- Снижение ЛГ наблюдается уже после рождения ребенка. Чаще всего это происходит у женщин в период лактации. Проблема приводит к нарушениям в репродуктивной системе, которые проявляются в невозможности формирования яйцеклеток. У нерожавших женщин этот процесс считается патологическим и нуждается в незамедлительном лечении. После диагностических мероприятий специалист назначает средства, повышающие уровень ЛГ. Медикаменты представляют собой свечи или таблетки. Лютеинизирующий всплеск до наступления овуляции свидетельствует о ближайшем выходе яйцеклетки.
- Уменьшение уровня эстрадиола клинических проявлений не имеет. Патологическое состояние раскрывается после нескольких неуспешных попыток зачать ребенка. Низкий уровень этого гормона провоцирует увеличение содержания мужского гормона – тестостерона. Данный процесс останавливает развитие яйцеклетки и образование фолликула. Повышенный уровень эстадиола является нормальным состоянием только при беременности, ведь это защитная реакция, направленная на сохранение плода. Остальные случаи, при которых содержание этого гормона завышено, считаются патологичными.
- Недостаток прогестерона связан с воспалительным процессом в репродуктивной системе или наличием в яичниках патологических образований. Такое состояние возникает по причине продолжительного применения лекарственных препаратов. Проблема оказывает влияние на овуляции и регулярность цикла менструации. Если оплодотворение произошло, то вероятность закрепления яйца к стенке матки очень низка. Нехватка гормона может сказываться и на беременности.
Гормоны в комплексе оказывают влияет на стадию овуляции, поэтому при первых признаках гормонального сбоя необходимо прибегнуть к соответствующему лечению.
Правила сдачи анализов
В медицинском учреждении специалист назначит ряд диагностических мероприятий. Самыми информативными и точными будут лабораторные методы исследования. Для максимальной эффективности следует соблюдать некоторые правила:
- перед сдачей анализов нельзя употреблять пищу минимум 3 часа, разрешается пить очищенную негазированную воду;
- за 2 дня необходимо отказаться от использования любых гормональных средств;
- за 24 часа до диагностики исключаются психоэмоциональные и физические напряжения;
- за 3 часа нужно ограничить себя в курении.
p, blockquote 19,0,0,0,0 —>
 В зависимости от результатов исследования лечащий врач выбирает наиболее целесообразный план лечения. Если диагностика показала, что гормоны в норме, а овуляции всё же нет, тогда проблема заключается в более серьезных нарушениях.
В зависимости от результатов исследования лечащий врач выбирает наиболее целесообразный план лечения. Если диагностика показала, что гормоны в норме, а овуляции всё же нет, тогда проблема заключается в более серьезных нарушениях.
Какими препаратами восстанавливают гормональный фон
План лечения составляет гинеколог вместе с эндокринологом. При этом учитывают причину, которая привела к нарушению гормонального фона, а также второстепенные факторы, к ним относятся:
- возраст;
- особенности питания;
- активность половой жизни;
- клинические проявления;
- болезни.
p, blockquote 21,0,0,0,0 —>
Препараты для восстановления гормонального фона можно разделить на гормональные и негормональные. Первые обладают высокой эффективностью, но вызывают побочные эффекты и имеют противопоказания, вторые более щадящие, однако такая терапия может затянуться.
p, blockquote 22,0,0,0,0 —>
Фитоэстрогены – это вещества природного происхождения, они являются одним из ключевых элементов в составе растений. По своей структуре напоминают человеческие эстрогены. Препараты с фитоэстрогенами назначают в том случае, когда женщине противопоказаны гормональные средства. К самым эффективным можно отнести:
- Ременс. Устраняет недостаток эстрогена, регулирует психоэмоциональное состояние женщины, устраняет болевые ощущения.
- Климаксан. Одно из самых эффективных и безопасных медикаментов во время климактерического синдрома, при котором возникают головные боли, приливы, чрезмерная потливость и раздражительность.
- Трибестан. Главным компонентом средства выступает экстракт растения якорцев. В своем составе имеет стероидные сапонины, улучшает функционирование репродуктивной системы.
- Эстровэл. Пополняет содержание эстрогенов в организме, улучшает психофизическое состояние.
p, blockquote 23,0,0,0,0 —>
 Терапия с использованием препаратов с половыми гормонами считается заместительной. Как правило, специалист назначает лечение циклами, оно продолжается до полного восстановления менопаузы. Отличную результативность показывают медикаменты, в составе которых присутствуют следующие гормоны:
Терапия с использованием препаратов с половыми гормонами считается заместительной. Как правило, специалист назначает лечение циклами, оно продолжается до полного восстановления менопаузы. Отличную результативность показывают медикаменты, в составе которых присутствуют следующие гормоны:
- Прогестерон («Эротон», «Оксипрогестерон», «Прогестин»);
- Эстроген («Октэстрол», «Димэстрол», «Сигетин», «Диэтилстильбэстрол»).
Самостоятельно назначать использование таких средств категорически запрещено, поскольку при неправильном приеме есть высокая вероятность побочных эффектов, вплоть до полной потери репродуктивных способностей.
Симптомы гормонального бесплодия
Главным проявлением гормонального дисбаланса являют длительные безрезультатные попытки зачать ребенка. Тем не менее, существуют другие не менее характерные клинические проявления:
- нарушение менструального цикла;
- задержки;
- ановуляция;
- тяжелые проявления ПМС;
- регулярные циститы;
- дискомфорт в груди;
- грязно-коричневые выделения;
- образование стрий и угрей, выпадение волос, гипертрихоз.
p, blockquote 26,0,0,0,0 —>
Даже при исследовании проявлений специалист может определить какой из гормонов вызывает проблемы. Именно поэтому сбор анамнеза – важный этап диагностики.
Формы ановуляторного бесплодия
Врожденная форма патологии возникает в результате мутации генетического материала. Приобретенная возникает по причине возникновения опасных заболеваний, к ним относятся:
- анорексия;
- синдром Шиена;
- нарушение психоэмоционального фона;
- повышенная физическая активность.
p, blockquote 28,0,0,0,0 —>
Самостоятельной формой выступает гиперпролактемия. По статистике, при гормональном бесплодии на эту разновидность приходится 40% случаев. Повышенное производство пролактина приводит к возникновению вторичного бесплодия.
Лечение ановуляции
Гиперинсулинемия лечится путем контроля за собственным весом. Наладить самочувствие и вернуть овуляцию помогут такие препараты, как Сиофор и Метформин. Уровень андрогенов способны уменьшить Диане-35, Дексаметазон и Ципротероном.
p, blockquote 30,0,0,0,0 —>
Для увеличения производства ФСГ, а также ЛГ курс лечения дополняется Кломидом, Клостиобегитом или Серофеном. Прием кломифен цитрата способствует восстановлению овуляции в 75% случаев, а успешное зачатие наблюдалось у 3-4 женщин из 10. Применение Клостилбегита следует начинать на 5 день цикла. Специалисты рекомендуют проводить максимум 5 курсов.
p, blockquote 31,0,0,0,0 —>
Гонал-Ф и Пурегон – это препараты, которые применяются для стимуляции синтеза фолликулостимулирующего гормона. Необходимо контролировать развитие фолликулов, чтобы уменьшить вероятность гиперстимуляции яичников. Заниматься самолечением крайне опасно для здоровья, поскольку дозировки и частоту приема может определить только лечащий врач. При этом он учитывает противопоказания, побочные эффекты и особенности патологического процесса у пациентки.
p, blockquote 32,0,0,0,0 —>
 В составе лекарственного средства Меногон содержатся ФСГ и ЛГ в одинаковом пропорциональном соотношении. Прием медикамента увеличивает содержание эстрогенов, активирует развитие фолликулов и нормализирует овуляцию. Препараты с хорионическим гонадотропином провоцируют созревание и выход яйцеклетки, такими являются Овитрель и Прегнил. Эффективность терапии повышается при:
В составе лекарственного средства Меногон содержатся ФСГ и ЛГ в одинаковом пропорциональном соотношении. Прием медикамента увеличивает содержание эстрогенов, активирует развитие фолликулов и нормализирует овуляцию. Препараты с хорионическим гонадотропином провоцируют созревание и выход яйцеклетки, такими являются Овитрель и Прегнил. Эффективность терапии повышается при:
- рациональном питании;
- умеренных физических упражнениях;
- приеме витаминов и полезных минералов;
- ограничении употребления спиртных напитков и курения.
p, blockquote 33,0,0,0,0 —>
Регулирование менструального цикла и восстановление овуляции нуждается в комплексном лечении. При этом необходимо соблюдать установленную дозировку и продолжительность курса.
Клетка выходит из фолликула всего за одно мгновение, а ряд взаимосвязанных процессов, предшествующих этому периоду и последующих после выхода яйцеклетки, называется овуляторным периодом.
Поскольку на овуляцию влияют гормоны, нарушение их баланса влечет ановуляцию и как следствие – бесплодие.
- Гормоны, влияющие на наступление овуляции
- Фолликулостимулирующий гормон
- Лютеинизирующий гормон
- Нормы ЛГ
- Эстрадиол
- Пролактин
- Прогестерон
- Андрогены: тестостерон, дегидроэпиандростерон
- Устранение ановуляторных циклов
- Правила сдачи анализов
- Лечение ановуляции
Гормоны, влияющие на наступление овуляции
Зачатие и вынашивание ребенка наступает благодаря взаимосвязанной работе гипоталамуса, гипофиза, яичников. Одной из их функций является координация выработки гормонов – биологически активных органических веществ. Они регулируют обменные процессы и влияют на работу органов.

Алгоритм запуска овуляторного процесса у женщины:
- увеличение фолликулов под воздействием фолликулостимулирующего гормона (ФСГ). При этом наблюдается рост одного или нескольких доминирующих фолликулов;
- увеличение лютеинизирующего гормона в крови, его стимулирующее воздействие на синтез эстрогенов и подавление секреции ФСГ. Как следствие – угасание роста фолликулов, не являющихся доминирующими;
- накопление эстрогенов, увеличение секреции ФСГ, ЛГ;
- резкий рост прогестерона, ЛГ, наступление овуляции;
- образование желтого тела, продукция прогестерона;
- при отсутствии беременности – подавление секреции гонадотропинов стероидами.
Необходимым условием наступления овуляции является рост фолликулов. За этот процесс в организме женщины отвечают гормоны.

Фолликулостимулирующий гормон
ФСГ продуцируется передней долей гипофиза, где затем происходит его накопление. Его выброс в кровь наблюдается каждые 1–4 часа. При низком уровне половых гормонов ФСГ увеличивается, а при высоком – угнетается.
ФСГ влияет на созревание фолликулов в яичниках, подготавливает их к воздействию ЛГ, способствует увеличению концентрации эстрогена.
Благодаря воздействию ФСГ происходит фолликулиновая фаза, необходимая для созревания яйцеклетки. Под его воздействие увеличивается уровень эстрадиола, а перед наступлением овуляции резкий рост ЛГ с ФСГ провоцирует выход яйцеклетки.
Если фолликулы не вырастают до необходимого размера – 18–24 мм, овуляция не наступает.
Определить момент выхода яйцеклетки можно с помощью метода фолликулометрии. Это наблюдение за ростом фолликула с 8–10 дня после начала менструального цикла с помощью УЗИ (интервал – 2 дня).
Доминант визуализируется на 10 день, его размеры при этом достигают 12–15 мм. Под воздействием ФСГ доминат растет со скоростью 3 мм в сутки, а остальные фолликулы регрессируют. При нормальном уровне ФСГ, ЛГ и эстрадиола на 12–14 день после начала месячных наступает овуляция, средняя продолжительность которой – 1,5 суток.
При ее отсутствии женщина сдает анализы на уровень ФСГ. Результаты оцениваются согласно нормам:
| День после менструации | Значение уровня ФСГ, мМЕ/мл |
| Период менструального кровотечения, 1–6 | 3,5–12,5 |
| Фолликулиновая фаза, 3–14 | |
| Овуляторная фаза, 13–15 | от 4,7 до 21,5 |
| 15 – начало нового менструального цикла | 1,7–7,7 |
| Менопауза | 25,8–134,8 |
Лучшие сроки сдачи анализа для определения созревания фолликула – 5–8 день менструального цикла.
Лютеинизирующий гормон
За выработку гонадотропного лютеинизирующего гормона овуляции (ЛГ) отвечает гипофиз. Его основная задача – стимулирование продукции эстрогенов яичниками.
ЛГ является сложным белком гликопротеина. Его составляющая альфа-субъединица повторяет компоненты ФСГ и хорионического гормонов. Бета-субъединица определяет действие ЛГ. Она состоит из 121 аминокислоты, последовательность которых та же, что и в ХГЧ. Ее активность зависит от количества гонадотропин-рилизинг гормона, за выработку которого отвечает гипоталамус.
Созревая, фолликулы стимулируют выработку эстрогенов. Наиболее сильное воздействие на процесс созревания и выхода яйцеклетки оказывает эстрадиол, продуцируемый гранулезными клетками фолликулов. Именно его повышение активизирует гипоталамус, стимулирует гипофиз на высвобождение ЛГ и ФСГ.

При этом концентрация ЛГ увеличивается настолько, что запускает процесс выхода яйцеклетки. Вследствие этого процесса яйцеклетка высвобождается, а остаточный фолликул становится желтым телом.
Резкий рост ЛГ в моче позволяет определить период овуляции с помощью теста. Положительный результат на полоске свидетельствует о вероятности наступления овуляции. Период появления на протяжении 24–48 часов.
Образованная после выхода яйцеклетки временная железа внутренней секреции (желтое тело) поддерживается лютеинизирующим гормоном еще 2 недели. При наступлении беременности лютеиновая фаза будет поддерживаться гормоном ХГЧ.
При выяснении причин трудностей с зачатием анализируют соотношение ЛГ и ФСГ.
Нормы ЛГ
Существуют нормативные показатели:
| Период после менструации, день | Уровень ФСГ, мМЕ/мл |
| 1–6 | 2,4–12,6 |
| 2–15 | |
| 13–15 | от 14 до 96 |
| 15 | 1–11,4 |
| Менопауза | 7,7–59 |
После полового созревания уровень ЛГ – гормона, отвечающего за овуляцию, должен быть выше ФСГ в 1,5–2 раза. Соотношение гормонов 1:1 допустимо для девочек на стадии полового созревания.
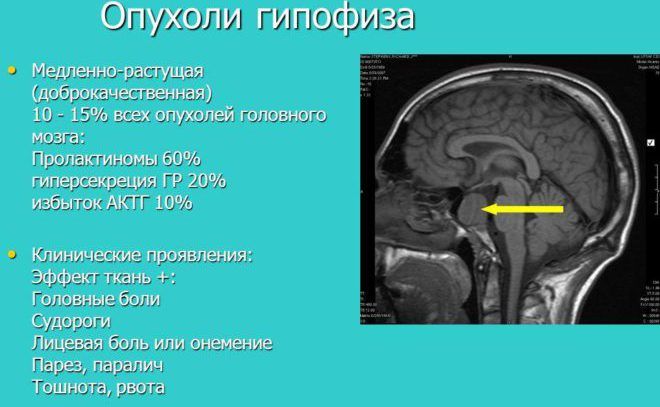
При превышении ЛГ относительно ФСГ более чем в 2,5 раза означает возможное развитие патологии:
- синдрома поликистозных яичников;
- истощения яичников;
- возникновение опухоли гипофиза;
- гиперстимуляции яичников.
Эти состояния значительно снижают вероятность созревания фолликула, выхода яйцеклетки и наступления зачатия.
Эстрадиол
Из группы эстрогенных стероидных гормонов большее влияние на функционирование репродуктивной системы у женщины оказывает эстрадиол. Его продукция происходит преимущественно яичниками, некоторое количество вырабатывается корой надпочечников, еще небольшая доля получается как результат преобразования андрогенов, жировой ткани.
Эстрадиол не оказывает прямого влияния на овуляцию, однако, регулирует менструальный цикл, подготавливает слизистую оболочку матки к внедрению оплодотворенной яйцеклетки.
Уровень эстрадиола в крови зависит от времени суток, фазы менструального цикла женщины. Пик роста эстрадиола взаимосвязан с секрецией ЛГ. Он припадает на 15–18 часов, 24–2 часа. Уровень эстрадиола минимален у женщин детородного возраста в начале менструального цикла, а максимальная его концентрация – за 24–36 часа до овуляции.
Небольшие количества эстрогена стимулируют рост ФСГ, необходимого для роста фолликулов, без которых выход яйцеклетки будет невозможен. Большое количество эстрогена блокирует рост ФСГ, но стимулирует рост ЛГ для наступления овуляции.

Пролактин
В организме женщины пролактин вырабатывается передней долей гипофиза и отвечает за процесс лактации, его органом-мишенью являются молочные железы. Однако отклонение от нормы уровня пролактина в период планирования ребенка приводит к бесплодию.
Пролактин тормозит созревание и выход яйцеклетки посредством подавления секреции ФСГ и гонадотропного рилизинг фактора (ГнРФ), снижения выработки уровня эстрадиола и прогестерона. При таких условиях становятся невозможными процессы созревания яйцеклеток, наступления овуляции.
Чтобы нормализовать овуляторный цикл, используются препараты для снижения уровня пролактина. В результате восстанавливается секреция гонадотропинов, приходят в норму гормоны ФСГ и ЛГ, становится возможным рост фолликулов и выход яйцеклетки.
Прогестерон
Большая часть прогестерона вырабатывается яичниками, малое количество – надпочечниками. После зачатия прогестерон продуцируется желтым телом, плацентой. Основное его предназначение – подготовка организма к беременности, но уровень прогестерона в крови также влияет на наступление или отсутствие овуляции.
В первой фазе менструального цикла прогестерон в силах подавлять, так и стимулировать овуляцию. Его норма в 1–14 дни цикла – 0,31–2,23 нмоль/л. Если уровень прогестерона ниже или выше референсных значений, овуляция подавляется.
При выходе яйцеклетки количество гормона увеличивается в 10 раз.
Анализ на определение уровня прогестерона рекомендуется сдавать на 22 день менструального цикла.
Андрогены: тестостерон, дегидроэпиандростерон
При увеличении уровня андрогенов у женщины происходит блокирование овуляции. Состояние, вызванное увеличением гормона надпочечника ДГЭА-С и тестостерона, продуцируемого яичниками, называют гиперандрогенией.
Заболевание носит наследственный характер, но проявляет себя не в каждом поколении. Вероятность наследственной передачи болезни – 20–25%.
Наиболее распространенная причина избытка андрогенов у женщин – нарушение инсулинорезистентности и баланса ЛГ, ФСГ. Уровень ЛГ может превышать ФСГ в 5 раз (при норме превышения в 1,5 раз), вызывая снижение уровня эстрогенов, блокирование овуляции.
Ановуляторные циклы при гиперандрогении являются причиной бесплодия и требуют комплексного обследования для назначения медикаментозной терапии.

Устранение ановуляторных циклов
Если женщине возраста до 35 лет на протяжении года не получается зачать ребенка, врач ставит диагноз «бесплодие». После 35 лет этот период сокращается до 6 месяцев.
Перед устранением ановуляции, необходимо удостовериться, что отсутствуют другие нарушений в женском организме, таких как трубная непроходимость, эндометриоз. При планировании беременности важным условием начала терапии является прохождение полного обследования половым партнером.
Для выявления причин задержки роста фолликулов и отсутствия выхода яйцеклетки назначается сдача анализов. Уровень гормонов зависит от дня менструального цикла, поэтому лабораторное обследование крови необходимо проводить в период, обозначенный лечащим врачом.

Правила сдачи анализов
Перед сдачей анализов необходимо:
- отказаться от приема пищи на протяжении 2–3 часов перед процедурой. Допускается употребление чистой негазированной воды;
- прекратить прием гормональных препаратов за 2 суток до исследования. Если это невозможно, проконсультироваться с врачом, предупредить сотрудника лаборатории о факте приема лекарств;
- за сутки до обследования исключить физические, эмоциональные нагрузки;
- отказаться от курения минимум за 3 часа до исследования.
Выбор протокола стимуляции овуляции гормональными препаратами зависит от результатов анализов.

Лечение ановуляции
При гиперинсулинемии рекомендуется контролировать вес. Индекс массы тела не должен превышать 30. Нормализовать инсулинорезистентность при отсутствии овуляции помогают препараты – Метформин, Сиофор.
При повышенном уровне андрогенов в крови рекомендовано принимать препараты: Дексаметазон, Диане-35, Ципротероном.
С целью увеличения продукции ЛГ и ФСГ назначается кломифен цитрат (Клостилбегит, Кломид, Серофен). Нормализация овуляции при приеме препарата наблюдалась в 60–85% случаев, а беременность наступала у 30–40% пациенток. Курс лечения Клостилбегитом проводится с 5 по 9 день цикла. Всего можно проводить не более 5 курсов терапии.
Для стимуляции выработки ФСГ назначается препарат Пурегон, Гонал-Ф. При этом необходим мониторинг роста фолликулов для недопущения гиперстимуляции яичников. Доза препарата назначается только врачом.
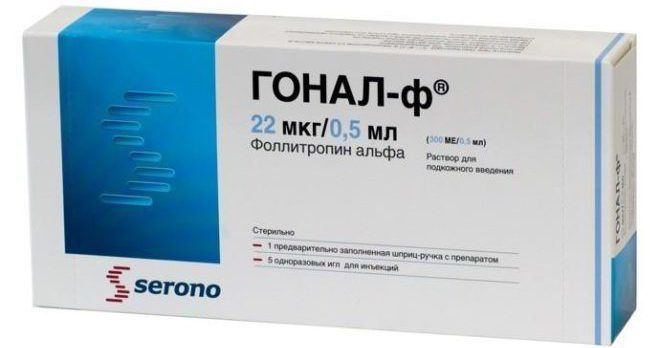
Препарат Меногон содержит гормоны ЛГ и ФСГ. Их соотношение – 1:1. Влияет на повышение уровня эстрогенов в крови, стимулирует рост фолликулов.
Триггерами (пусковыми механизмами) выхода яйцеклетки из фолликула являются лекарственные средства с использованием хорионического гонадотропина человека (Прегнил, Овитрель). Однократное введение препаратов предотвращает регрессию фолликулов после их увеличения до необходимого размера.
Во время медикаментозного лечения вспомогательными методами борьбы с ановуляцией и дисбалансом гормонов являются: витаминотерапия, умеренные физические нагрузки, отказ от курения, здоровое питание.
Отсутствие овуляции требует комплексного подхода к лечению. Ответить на вопрос, какие гормоны лучше принимать при отсутствии овуляции, могут только специалисты в области гинекологии и эндокринологии на основании анализов, поскольку бесконтрольное употребление гормоносодержащих лекарств может привести к истощению или разрыву яичников.


