Грудь после удаления рака
Содержание
- 1 Виды операций
- 2 Как понять, какую выполнять операцию?
- 3 Подготовка к операции
- 4 Этапы операции
- 5 Зачем удалять лимфатические узлы?
- 6 Последствия хирургического лечения
- 7 Восстановительный период после оперативного вмешательства
- 8 Лечение в периоде реабилитации
- 9 Реконструктивные операции
- 10 Прогноз выживаемости
- 11 Ирина (имя изменено), 47 лет
- 12 Александра, 39 лет
- 13 Катерина (имя изменено), 42 года
- 14 Юлия, 46 лет
- 15 Вы победили, что дальше?
- 16 Начало реабилитации после мастэктомии
- 17 Компрессионный рукав после мастэктомии
- 18 Экзопротезы и специальное белье после мастэктомии
- 19 Время для силиконового протеза
- 20 Что запрещено после мастэктомии
- 21 Рацион и режим питания после мастэктомии
- 22 Спорт, дача, море после удаления молочной железы
- 23 Сроки реабилитации после мастэктомии
- 24 Дать пространство эмоциям: помощь психолога после мастэктомии
Рак молочной железы – вторая по встречаемости онкологическая патология среди молодых девушек и женщин планеты. Важным этапом в лечении является удаление грудных желёз, проводимое комплексно с лучевой, гормональной и химиотерапией. Диагноз рака грудных желёз для девушек звучит страшно, пугает сама патология, а также необходимость удаления груди и косметический дефект. Операция способствует удалению патологических раковых клеток из организма и защищает от метастатических поражений.
Виды операций
Все известные хирургические техники подразделяются на два больших подвида: операции с частичным удалением молочной железы (органосохраняющие) и операции радикальные, с полным удалением грудной железы. Последние называются мастэктомией.
Хирургическое вмешательство с сохранением органа
Такой оперативный метод предполагает иссечение непосредственно опухоли, по возможности минимально затрагивая здоровые ткани грудной железы. Инвазивные вмешательства выполняются, если рак обнаружен на ранних стадиях – первая стадия и вторая. Размеры опухолевого образования не превышают пяти сантиметров. Обязательно нужно убедиться в отсутствии метастатических очагов. Подобные операции помогают уменьшить физическую и психологическую травму девушек. Создан ряд методик хирургических вмешательств:
- Лампэктомия. Методика выходит на первый план, если обнаруживается единичная небольшая опухоль в пределах одного сегмента молочной железы. Проводится тщательная диагностика, а врачи не должны сомневаться в отсутствии поражения лимфатических узлов и других органов. Хирург выполняет небольшой дугообразный надрез. В практике часто используется электрический скальпель, так как уменьшается кровопотеря, а швы лучше сопоставляются, это способствует возникновению незаметного рубца. Выполняется доступ к операционному полю и иссекается онкологическое образование. Одновременно оперирующий врач удаляет небольшое количество близлежащей здоровой ткани для профилактики рецидива. Лампэктомия позволяет сохранить грудь, что психологически важно для девушек молодого возраста. Эмоциональный настрой сильно влияет на реабилитацию. Осложнением выполнения этой оперативной методики становится деформация железы и изменение её объёма. Рецидивы болезни не исключены. После проведения хирургии назначается лучевая терапия, чтобы удалить неосновные очаги заболевания, если опухоль успела распространиться по организму.
- Квадрантэктомия. Удаляется квадрант железы, её четвёртая часть, где обнаружился рак. Авторское название – операция по Блохину. По сравнению с лампэктомией, это травматичное вмешательство. При необходимости иссекаются поражённые подмышечные лимфатические узлы. После операции назначается лучевая терапия.
- Субтотальное удаление железы с резекцией лимфоузлов. Среди органосохраняющих методик является самой тяжёлой. Выбирая описанную тактику, хирург должен удалить треть, а иногда половину молочной железы. Вдобавок, удаляется малая грудная мышца и группа лимфатических узлов. В указанном случае иссекаются подмышечные и подключичные узлы. Применяется при отсутствии метастазов в соседние и отдалённые структуры и органы.
- Криомаммотомия. Новейший и молодой метод. Повсеместно не применяется. Врач делает частичный надрез, потом к опухоли проводит зонд. Температура на конце зонда составляет минус сто двадцать градусов по Цельсию. Образование замерзает, становится шарообразным и приклеивается к зонду. Хирург просто вытаскивает конструкцию через разрез.
Радикальные операции
Хирургический метод заключается в полном удалении железы, окружающих мышц и регионарных лимфоузлов. Считается главным, если рак обнаружен на поздних стадиях либо ряд очагов различной локализации определяется в груди. Проводится при маленьком объёме молочной железы, даже если образование имеет небольшой размер. Оставшейся ткани будет недостаточно для закрытия дефекта. При отсутствии возможности проведения лучевой терапии, которая показана при органосохраняющих вмешательствах, проводятся радикальные. Применяются при локализации рака возле соска и при росте опухоли внутрь протока. Список методов:

- Простая мастэктомия. Хирург удаляет железу целиком. Близлежащие мышцы и локальные лимфоузлы сохраняются. Убирают лимфатический узел, если он обнаруживается непосредственно в тканях самой железы. Проводят такую операцию при внутрипротоковом типе роста образования. Иногда имеет значение профилактическое вмешательство у групп с высоким риском возникновения онкологии груди.
- Мастэктомия по Холстеду и Урбану. Два вида инвазивных вмешательств, в ходе которых выполняется полное удаление железы с последующим удалением большой и малой грудных мышц на стороне поражения. При выполнении методики по Холстеду удаляют клетчатку подлопаточного пространства, где часто бывают мелкие очаги распространения опухоли. Выполнение по Урбану дополняется удалением группы лимфоузлов возле груди.
- Мастэктомия по Пейти. Модифицированное оперативное вмешательство, при котором резецируют молочную железу и малую грудную мышцу, но сохраняют клетчатку и большую грудную мышцу.
- Радикальная операция или ампутация молочной железы. Врач выполняет полный объём операции с удалением груди, грудных мышц, клетчатки и проводится полная лимфодиссекция. Это самый тяжёлый вид оперативной методики для женщины и хирурга. Возникает много осложнений, восстановительный период протекает длительно и тяжело. Подобное вмешательство остается методом выбора, если опухоль проросла в мышцы.
- Билатеральная мастэктомия. Операция проводится при диагностировании рака в одной железе и высокой вероятности возникновения в противоположной. Если женщина имеет склонность к патологии ввиду наследственности, возможно профилактическое удаление груди. Всем известный пример – голливудская актриса Анджелина Джоли, выполнившая двухстороннее удаление груди из-за высокого риска развития онкологической патологии.
Как понять, какую выполнять операцию?
Решение принимается совместно врачом и женщиной. Хирург должен рассказать обо всех вариантах, возможных осложнениях и последствиях хирургического лечения пациентке, которой будет проводиться терапия. Информацию нужно донести в полном объёме. Пожелания пациентки учитываются при вопросе о выполнении органосохраняющей либо радикальной операции. Врач должен опираться на следующие факторы:
- Стадию заболевания, когда диагностирована онкологическая патология.
- Локализацию опухоли, какой объём железы поражён, насколько близко находится к соску.
- Оценку размеров и объёма самой молочной железы для решения вопроса о протезировании, реконструктивной операции.
- Возраст пациентки. Органосохраняющие операции предпочтительно проводить молодым девушкам.
- Тяжесть состояния и наличие сопутствующих заболеваний.
- Желание женщины.
Подготовка к операции
Женщина обратилась к врачу, провели соответствующую диагностику в виде маммографии, биопсии опухоли, сданы анализы и вот, установлен диагноз. Пациентка направляется на плановую операцию. За день-два до вмешательства нужно госпитализироваться, где начинается подготовка к оперативному вмешательству.
В стационаре проводят стандартные процедуры: анализ крови, мочи, эзофагогастродуоденоскопию, рентген органов грудной клетки и снятие электрокардиограммы сердца. Оценив результаты проведённых исследований и удостоверившись в отсутствии противопоказаний к хирургическому вмешательству, врач дополнительно должен уточнить, не принимала ли женщина каких-либо лекарственных препаратов. Особенно интересуют антиагреганты – препараты, которые влияют на свёртываемость крови и вызывают кровотечение во время процедуры. Сюда относятся аспирин, гепарин, варфарин.
В вечер перед операцией нежелательно есть, это осложнит работу анестезиологов из-за непроизвольного выброса содержимого желудка в пищевод при попытке интубации. Операцию в таком случае переносят на другое время. Предварительно вводятся антибактериальные средства для профилактики инфекции.
Этапы операции
Удаление молочной железы при раке длится до двух часов. Накануне проводится премедикация пациентки. Утром женщина доставляется в операционную, укладывается в особое положение на стол, руку на стороне поражения кладут перпендикулярно на подставку, отведя от тела. Анестезиолог даёт общий наркоз.
В зависимости от выбранного метода лечения хирург выполняет постепенное удаление тканей. Любой лимфоузел, часть опухоли и других тканей отправляются в лабораторию на исследование. До получения результатов ушить рану нельзя, присутствует вероятность, что придется изменить объём хирургического вмешательства.
Зачем удалять лимфатические узлы?
Лимфоузлы – анатомические структуры, через которые протекает лимфатическая жидкость. В них происходит очищение лимфы от чужеродных веществ. Это и патогенные микроорганизмы, и токсины, сюда попадают раковые клетки, оторвавшиеся от первичного опухолевого очага. Такие клетки – источник распространения опухоли по организму, лежащий в основе метастазирования.
Во время операции забираются кусочки лимфатических узлов различной локализации и отправляются в гистологическую лабораторию на анализ, где или подтвердят наличие атипичных раковых клеток, или опровергнут. От этого зависит объём вмешательства. В клинической практике встречается немало случаев, когда хирург шел на один объём операции, а после получения результатов экстренно приходилось расширять объём удаляемых структур. В основном при раке молочной железы поражаются подмышечные и подключичные лимфоузлы.
По окончании основного хирургического этапа устанавливается дренаж для оттока образующейся жидкости. Если в дренаже появилась кровь либо гной – это сигнал врачу о развивающемся кровотечении либо инфекции. Потребуется принять необходимые меры для устранения возникшего состояния и для проведения повторной операции. Завершается оперативное вмешательство ушиванием раны.
Последствия хирургического лечения
Операция по удалению груди технически сложна. Удаляется значительный массив тканей, пересекаются кровеносные и лимфатические сосуды, нервы, убираются лимфоузлы. Возникают осложнения:
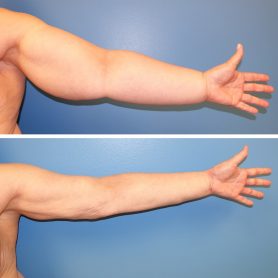
- Лимфедема – скопление лимфатической жидкости в области рубца, когда новые сосуды не успевают сформироваться после пресечения старых. Жидкость впитывается в повязки, которые регулярно меняются.
- Лимфостаз – застой лимфы. Нарушается отток лимфы из верхней конечности. В пределах нормы считается увеличение диаметра руки менее трёх сантиметров. Большее увеличение требует проведения соответствующего лечения.
- Нагноение раны и возникновение инфекции. Для профилактики инфекций до операции и в первые часы после назначается антибиотик. Регулярно проводятся перевязки с обработкой послеоперационных швов.
- Грудные мышцы прикрепляются к плечевой кости и участвуют в движении руки. При их удалении возникают проблемы с подвижностью верхней конечности. Как правило, происходит адаптация, нарушение носит временный характер. В редких случаях осложнение остается навсегда.
- Нарушение чувствительности грудной железы. Состояние связано с тем, что нервы проходят подкожно, и избежать их повреждения невозможно. В результате чувствительность груди, соска исчезает. Может проявляться болезненными покалываниями.
- Нарушение чувствительности руки. Возникает из-за повреждения нервных пучков.
Восстановительный период после оперативного вмешательства
Постельный режим соблюдается в течение первых двух суток, потом разрешается вставать. Нужно быть осторожной в послеоперационный период и не совершать резких движений. Не стоит пытаться встать сразу после операции, в таком случае разойдутся швы, и возникнет кровотечение. Швы снимают через одну-две недели.
Всего реабилитация после операции занимает в среднем месяц, но показатель варьируется. Это зависит от тяжести состояния и выбранной методики операции.
Пациентке, перенесшей мастэктомию, запрещаются некоторые моменты. Нельзя мыться до снятия швов, а купаться в водоёмах можно и вовсе после истечения двух месяцев со дня проведения операции. Исключаются физические нагрузки, резкие движения, подъём тяжестей. Инъекции проводятся со стороны здоровой молочной железы. Нужно беречься от воздействия тепла и ультрафиолетовых лучей.
Для профилактики осложнений, в частности, лимфостаза, нужно тщательно следить за чистотой рук и избегать всевозможных повреждений. При наличии царапины нужно продезинфицировать это место. Связано это с тем, что удаляются лимфатические узлы, которые являются барьером для инфекций. При отсутствии этих структур быстрее возникает инфекционное заболевание даже при незначительных повреждениях. Рекомендуется носить специальные эластические бандажи с целью уменьшения отёков, делать массаж для нормализации оттока лимфы. Нежелательно спать на боку со стороны удалённой молочной железы.
После снятия швов разрешается давать организму физическую нагрузку. Важно разрабатывать руку, чтобы вернулась чувствительность, и не образовалась контрактура.
В течение года после операции каждые три месяца рекомендуется посещение врача. Если вдруг женщина почувствовала появившиеся симптомы в области руки на стороне удалённой железы, то к врачу нужно обратиться как можно скорее, чтобы вовремя в медицинском учреждении оказали помощь. Это побледнение, онемение, увеличение отёка, появление слабости, поднялась температура или возникла боль.
Лечение в периоде реабилитации
Хирургический этап является основным методом лечения. Чтобы дополнить его и уничтожить раковые клетки, которые могли сохраниться после операции, назначается химиотерапия или лучевая терапия. Лечение после операции называется адъювантным.
Если диагностирована чувствительность опухоли к гормонам, то назначается вдобавок гормональная терапия.
Реконструктивные операции
Цель этого типа операции в придании телу после мастэктомии эстетического вида. Применяется для всех женщин, но особенно важным этапом является в лечении молодых пациенток. Для них удаление груди – это сильный стресс, приводящий к серьёзным психологическим проблемам в жизни, вплоть до депрессии и суицида.

Реконструкция молочных желёз выполняется после окончания основного лечения. Врач выслушивает пожелания пациентки, учитывает анатомические особенности и определяет тип оперативного вмешательства. Такие операции выполняют не в один день, так как требуется несколько этапов. Для начала устанавливают временные импланты, они заполняются жидкостью и постепенно растягивают кожу. Можно прибавлять объём. Впоследствии они заменяются на новые импланты. В современное время есть три основных метода:
- Установка импланта солевого происхождения.
- Силиконовый имплант.
- Закрытие дефекта аутотканью (собственные ткани организма).
Важно помнить, что хирургическое лечение сопровождается лучевой терапией. Лучевое излучение воздействует на кожу: кожные покровы истончаются, сильно пигментируются, сокращаются из-за образования рубцов, и возникает распространённый ожог с последующей деформацией кожи.
Реконструктивные операции не менее тяжелы, чем лечебные. Предлагается другое решение проблемы – найти подходящий экзопротез. Для его использования нужен специальный ортопедический фиксирующий бюстгальтер. Также можно найти и купальные костюмы для женщин, перенесших операцию по удалению груди.
Прогноз выживаемости
Рак молочной железы – это не приговор. Важное значение в лечении играет эмоциональное состояние женщины. Научно доказано, что пребывание в депрессивном состоянии ухудшает регенеративные процессы организма, появляются новые болезни, усугубляющие течение реабилитации.
Существуют методы лечения, которые помогают избавиться от болезни. Успешность терапии зависит от той степени, на которой выявлен рак. При раке 1 степени пятилетняя выживаемость составляет девяносто процентов. При диагностировании опухоли 2 степени выживаемость снижается уже до семидесяти пяти процентов. При 3 и 4 степенях прогноз хуже: выживаемость не превышает пятидесяти процентов. К сожалению, не во всех случаях медицина даёт гарантированный результат. Иногда возникают рецидивы болезни. Это связано с наличием метастазов, которые не были распознаны или позднее проявились. Периоды ремиссии бывают длительными. Метастатически поражаются лимфатические узлы, печень, кости, лёгкие.
Женщинам с раком груди кроме химиотерапии нередко делают и мастэктомию — операцию по удалению молочной железы. Иногда вырезают только опухоль, но некоторым приходится удалять грудь полностью.
Четыре женщины, перенесшие радикальную мастэктомию, рассказали «Бумаге», как операция изменила их отношение к себе, почему они решили не вставлять импланты и как на это отреагировали их близкие.
Ирина (имя изменено), 47 лет
Программистка из Москвы
— У меня двое детей, благополучная семья, я очень спортивная. И к врачам ходила в основном с травмами. У меня была порвана плечевая мышца, и я сначала лечила плечо, потом нашла что-то в груди, и врачи мне сказали, что это, скорее всего, синяк. Но на всякий случай сделали пробу. Это было в декабре 2016 года. И вдруг звонят из поликлиники и говорят, что мне нужно срочно прийти. И так настаивают.
Долго не могла поверить в то, что мне рассказывают, не могла вникнуть в смысл слов «атипичные клетки». Потом уже поговорила с хирургом, он сказал, что диагноз не вызывает ни малейших сомнений, вопрос только в том, какой это вид и какая схема лечения. Помню состояние абсолютной паники и растерянности: что делать, куда пойти? Паника длилась, наверное, неделю.
На работе сказали, что оплатят мое лечение в Герцена (Московский научно-исследовательский онкологический институт имени Герцена — прим. «Бумаги»). Операция прошла 4 августа 2017 года. Сначала я была настроена сразу же сделать одномоментную реконструкцию, потому что просто не представляла, как жить без груди. У меня была паника от картинок, которые я видела в интернете: смотрела на них и рыдала.
Но хирург сказал, что не рекомендует делать одномоментно: у меня третья стадия с метастазами — реконструкция пострадает при лучевой терапии. Технически реконструкцию можно делать спустя полгода после терапии. Я была настроена восстанавливать грудь, но только своим лоскутом (метод восстановления, при котором вместо имплантов используют собственные ткани пациентки: часть мышцы с передней брюшной стенки или лоскут со спины — и перемещают в область груди — прим. «Бумаги»). Однако потом была уже утомлена прошедшим лечением: восемь химий — это очень тяжело. Если после первой химии я была «не в форме» первые два дня, то после восьмой — десять дней совсем никакая.
Это настолько злобное лечение, что организм еще не восстановлен. Понимание этого тормозит меня делать что-то с грудью. И на предложение сделать самую дорогую операцию хирург сказал, что она мне не подходит. И потом, очень много деталей, о которых узнаешь, только вникнув в тему. Например, я перенесла лучевую и потеряла большой вес. Мне сказали, хорошо, что я не сделала имплант: при потере 15 кг и изменении тела он мог бы оказаться на спине.

Мне рекомендуют делать именно импланты, но я не хочу: надеюсь снова заниматься плаванием и айкидо, а [при физических нагрузках] они могут травмироваться, порваться внутри. И вопрос в их долговечности. Что с ними будет через 10 лет, через 20? Я человек нестарый, меня напрягает, что эта штука будет жить внутри меня долгое время. Скорее всего, операцию делать не стану.
Когда у меня была шестая или седьмая химия, в палату привезли женщину, которая не стала делать радикальную мастэктомию. Сейчас у нее метастазы по всему телу. Сколько ей осталось и что можно сделать? Смотреть на нее больно и страшно. Я для себя решила, что это подсказка свыше: [вот] что произойдет, если пожалею убрать грудь.
Было страшно до последнего, даже не могла смотреть на себя в зеркало после операции. Сейчас привыкла. Муж говорил, что для него это абсолютно неважно, но это не те слова, которые я хотела услышать. Когда было совсем тяжело, звонила по телефону горячей линии. И хочу сказать, что сотрудники отрабатывают свою миссию прекрасно. Когда я была на грани отчаяния, слышала [от них] слова, которые, наверное, и хочет услышать человек в такой момент.
Вдруг я поняла, что не одна. Девчонки из группы поддержки рассказывали, что это [удаление груди] как раз фигня, что из всех аспектов лечения он наименее травматичный.
Сейчас хожу в бассейн и до сих пор не могу раздеться при всех: прячусь и переодеваюсь отдельно. Не могу раздеться при муже, хотя он уверяет, что это не имеет никакого значения. Это имеет значение.
С операцией справилась, но длинное лечение сильно меняет мировоззрение. Теперь я ценю себя, жизнь приобрела яркие цвета. Больше не психую из-за немытого пола, непоглаженного белья — хрен с этим. Год не могла это делать и поняла, что [члены семьи] и так проживут; не буду готовить ужин из трех блюд — сварят себе пельмени.
Главное, мне хотелось бы перестать бояться рецидива. Никто не может объяснить, почему это произошло со мной. И образ жизни, и диета — всё было. Я не пила, не курила, родила детей, кормила их сама — не попадаю в группу риска. Один из факторов, почему я не иду на импланты: некоторые онкологи говорят, что это увеличивает риск рецидива. Свою прежнюю форму восстановлю: я человек целеустремленный. Но как мне перестать бояться, ч��о мне опять поставят такой диагноз, не знаю.
Александра, 39 лет
Работает в социальной сфере в Москве
— В ноябре 2015 года мне поставили диагноз «рак груди», а в конце года сделали полную мастэктомию левой груди. Сейчас у меня ремиссия.
Моя бабушка болела раком груди; из-за этой болезни умерла мама, когда мне было 16 лет. Тогда я жила в онкоцентре на Каширке (Национальный медицинский исследовательский центр онкологии Блохина, РОНЦ — прим. «Бумаги»). Я всегда была «онконастороженной»: всю жизнь боялась заболеть — до психических срывов (и ходила к психологу, который пытался сгладить этот страх). Тем не менее болезнь не миновала, хотя я регулярно наблюдалась.
Сначала мне диагностировали фиброаденому (доброкачественная опухоль — прим. «Бумаги»), но в итоге это оказался рак. Опухоль обнаружил муж. На следующий день мы поехали в маммологический центр на обследование, но я знала: это диагноз, рак.
Мне диагностировали вторую стадию, и я понимала, что нужно сделать всё радикально, убрать [молочные железы] по максимуму. Мысли, что я теряю грудь и буду испытывать какие-то неудобства или страдания, не было. Просто сгруппировалась и дала себе установку: надо держаться за жизнь.
Я мама 13-летнего ребенка, у меня семья. Муж сразу сказал: «Саша, даже звука не произноси о реконструкции. Ты мне нужна живая: с грудью, без груди, кривая, косая — неважно, лишь бы ты была здесь, с нами».
Девочки, с которыми лежала в больнице и с которыми сейчас общаюсь, не видели себя без груди и решились на реконструкции. Но [реконструкция] — это операция не без последствий. Лечение было очень тяжелым, организму требуется много сил, чтобы это выдержать. И для себя решила, что не готова к этому ни физически, ни морально. Реконструкция — это шестичасовая операция с наркозом, двухнедельный вынос из жизни, который я не могу себе позволить. Стоит ли грудь таких мучений? Для меня нет.
Комплексов и дискомфорта у меня нет, спокойно смотрю на себя в зеркало. У меня вставлен протез, я ношу красивое нижнее белье, замечательно чувствую себя на море в купальниках. Понятно, что не могу надеть какое-нибудь декольте или что-то еще, но этим можно пожертвовать. Чем больше живу, тем больше понимаю, что реконструкция мне не нужна.
Вообще, во мне нет сентиментальности, я даже не плакала [из-за болезни]. Единственное, сказала мужу: «Игорь, ну е-мое, в 38 лет!». А потом видела женщин, заболевших онкологией и в 38, и в 28, и в 20 лет. Я не зациклена на себе, смотрю вокруг и понимаю: есть девчонки-героини, которые столько прошли. А я? Ну прооперировалась, прошла курс химиотерапии, прохожу обследование. Какое отсутствие груди, какие комплексы? В мыслях — только выжить, идти вперед, дожить до совершеннолетия ребенка, дай бог, выучить ее. Была бы возможность, я бы и вторую грудь убрала к чертовой матери.
Катерина (имя изменено), 42 года
Специалистка по нетрадиционной медицине из Москвы
— Когда узнала про диагноз, конечно, была в шоке. Но у меня даже вопросов не возникает, [почему это произошло]. В моем случае [причиной] заболевания стала психосоматика. Как мы обычно: нигде не болит — и ладно, а эмоции не так важны в жизни. Оказалось, что очень важны.
У меня была небольшая опухоль в груди, и она меня не беспокоила. В то время я помогала подруге [с ее депрессией], у которой муж умер от рака в 42 года. И вдруг начала думать, а что у меня там [в груди]? Меня это стало беспокоить даже не физически, а эмоционально. Пошла к врачу, и мне моментально поставили диагноз, анализ всё подтвердил, хотя ни боли, ничего не было. Диагностировали вторую стадию.
Когда мне до операции сказали, что возможно полное удаление, я ударилась в рев и в слезы. Но потом [врачи] сказали: «Да нет, обойдемся резекцией (частичным удалением груди — прим. «Бумаги»)». Мы еще думали, в какую сторону сделать шов, как буду прятать его под купальником.
На операционном столе выяснилось, что у меня внутрипротоковый рак, и грудь удалили полностью. Мне было очень тяжело, и процесс по выходу из этого состояния был очень тяжелым. У меня была и химиотерапия, и лучи, но думаю, что держусь за счет нетрадиционной медицины: биоэнергетики, биодинамики, работы с собой, вырисовывания своих эмоций, еще я мандалы рисую.
У меня была дикая депрессия, непрекращаемый поток слез. И если бы не мои подруги, которые вытягивали меня из этого состояния, не знаю, чем бы всё закончилось. Рука после операции не действовала, не могла поднять чашку с водой. Сейчас более или менее, могу выполнять бытовые задачи.
Муж удаление груди воспринял спокойнее меня. Так сложилось, что у нас родственники, у которых находили рак, все умирали. И поэтому потеря груди, а не жены была для него меньшим злом, он прямо об этом говорил. Но меня это мало успокаивало.
Пока не знаю, буду ли делать пластическую операцию, год делать ее нельзя. Переживания смягчились. Но это не я такая умная красавица — просто мне помогли.
Для меня грудь связана с сексуальностью, а женщина без груди — это уже не женщина. Поэтому потеря груди — это потеря и сексуальности, и красоты, вообще всего. Но сейчас понимаю, что в лифчике, например, не видно, что я без груди. Поэтому для посторонних людей ничего не поменялось. Отсутствие груди видно в интимном моменте, в бане. Но в баню мне сейчас всё равно нельзя. Есть такие фитнес-центры, где не общий душ, а кабиночки, я в такой ходила. Но тема пляжа для меня еще не решенная.
Плюсы реконструкции: у меня будет грудь, и меня перестанет беспокоить этот вопрос. А минусы: неизвестно, как себя поведет рука, и брать лоскут живота… Импланты мне не подходят, потому что я буду ощущать в своем теле что-то инородное. И еще очень пугает воздействие наркоза на мозг: потом от него долго отходишь, способность к биоэнергетике понижается — это меня останавливает.
Юлия, 46 лет
Работала на заводе в Петербурге
— О диагнозе узнала случайно: в апреле прошлого года мылась в душе и нашла у себя уплотнение. Обратилась к гинекологу, а она даже смотреть меня не стала, сказала: идите к хирургу, к терапевту и, вообще, куда хотите. Сделала УЗИ, и врач сказала, что это очень похоже на опухоль. В итоге я пошла в онкодиспансер на Удельной, где мне дали направление в Песочное (НМИЦ онкологии имени Петрова в поселке Песочное — прим. «Бумаги»).
Там все хирурги в один голос сказали, что это опухоль. Сейчас у меня третья стадия, я прошла кучу обследований, и ни одно не выявило саму опухоль, только метастазы. Было обидно удалять грудь, понимая, что опухоли там может и не быть, что она может оказаться в совершенно другом месте. Но биопсия показала, что метастазы именно от молочной железы.
Был вариант резекции, но поскольку непонятно, в каком месте находится опухоль, наобум вырезать какую-то часть [было неэффективно]. А где гарантия, что она не в другом месте? Заведующая отделением сказала, что если для вас это не принципиально важно, то лучше убрать грудь целиком. Мы с мужем посоветовались и решили, что будем удалять полностью.
Любая женщина не готова расстаться со своей грудью, мне было жалко до последнего. Но я себя уговаривала, что это поможет выжить. Что если не сделаю этого, то опухоль, возможно, останется — и тогда придется всё начинать сначала.
Муж до последнего не верил в происходящее. Он у меня человек немногословный, за эти месяцы «постарел». Дети — у меня два мальчика, уже взрослые — поначалу даже не поняли, что произошло. Младшему мы сначала не говорили [подробностей], слово «рак» даже не произносили.
Реконструкцию, скорее всего, делать не буду: не считаю нужным подвергать свой организм дополнительной нагрузке. Всё это не так просто, как рассказывают: нужна серьезная подготовка — не месяц и не два, будет больно, невозможно добиться абсолютной симметрии, то есть нужно и вторую грудь оперировать. Я считаю, что с таким заболеванием, как рак, чем меньше вмешательств, тем лучше. Но, может, изменю свое мнение года через три-четыре.
У меня в семье одни мужчины, поэтому не даю слабины. Все эти мысли, что я инвалид, стараюсь от себя гнать, чтобы не плакать и не расстраиваться. Когда одета, вроде как ничего, но когда раздеваюсь, тяжело. Не могу раздеться при муже, показать ему это всё. Он говорит: «Что ты глупостями занимаешься? Что ты прячешься?». Но я пока не могу себя пересилить.
Поначалу отдыхала. А потом поняла, что если буду лежать, то сойду с ума: у меня все мышцы ослабли, осанку держать не могла. С апреля по январь, когда проходила химиотерапию, не было такой минуты, чтобы не думала о диагнозе. Дошло до того, что с ноября перестала спать. А после операции — как отрезало, будто организм сказал: «Всё, у меня нет рака».
Сейчас из-за лучевой терапии мне нельзя заниматься спортом, но с сентября пойду в бассейн: руку нужно всё время разрабатывать. Я созваниваюсь с женщиной, [которой тоже сделали мастэктомию], она ходит в бассейн и говорит: «Иду в туалет и переодеваюсь там в купальник, никто ничего не замечает». Конечно, при всех это будет не очень легко, но когда переживаешь такую болезнь, очень многое меняется в мироощущении. Если мне будет негде переодеться, буду переодеваться при всех, потому что это нужно для моего здоровья. Кто что подумает — это мало меня интересует. Может, задумаются и пойдут к врачу. Произошедшее со мной сподвигло знакомых пойти обследоваться.
За помощь в подготовке материала «Бумага» благодарит благотворительную программу «Женское здоровье»
Рак молочной железы – злокачественное новообразование в области груди. Среди всех онкологических заболеваний он занимает лидирующие позиции. Согласно статистике, более 1 500 000 женщин по всему миру страдают от этой патологии.
Ежегодно в мире регистрируют примерно 1 250 000 новых случаев рака груди, из них 54 000 в России.
Реабилитолог Эмми Вант из штата Иллинойс, США в журнале Physical Therapy Journal писала: «Сегодня реабилитация после удаления раковой опухоли – быстро растущая область в медицине. И это неудивительно – число выживших после онкологии увеличивается с каждым годом. По данным ВОЗ, показатель пятилетней выживаемости после рака молочной железы в мире составляет 89%, десятилетней – 82%, пятнадцатилетней – 77%. Только в США примерное число раковых больных составляет 13 млн. и число пациентов с этим недугом растет. Учитывая раннюю диагностику, своевременное лечение, растет число победивших рак. Значит, и необходимость реабилитационных мер будет также увеличиваться»
Что включает в себя реабилитация после оперативного лечения рака молочной железы (РМЖ) нам рассказали специалисты ФГБУ «НМИЦ онкологии им. Н.Н. Блохина» МЗ РФ и некоммерческой службы «Ясное утро».
Вы победили, что дальше?

Врач-реабилитолог, к.м.н., завотделением реабилитации Ольга Обухова и врач-реабилитолог Марина Хуламханова ГБУ «НМИЦ онкологии им. Н.Н. Блохина» МЗ РФ:
— План лечения каждой пациентки определяется на консилиуме с участием хирурга, химиотерапевта и радиолога.
К лечению РМЖ относится локальное лечение (операция, лучевая терапия) и системное лечение (химиотерапия, гормонотерапия, таргетная терапия).
Операция по удалению молочной железы называется мастэктомия. Это, как правило, только часть комплексного лечения, которое назначают женщинам с диагнозом РМЖ.
Ее цель — предотвратить распространение онкологического процесса. Удаление груди у женщин достигается путем полного удаления ткани самой железы, окружающей ее подкожно-жировой клетчатки и лимфатических узлов.
Операция является травматичным фактором для организма, но общее самочувствие восстанавливается довольно быстро. Уже к вечеру после операции (по согласованию с лечащим врачом) можно присаживаться в постели, а на вторые сутки вставать. Если самочувствие позволяет, можно аккуратно передвигаться по палате и самостоятельно ходить в туалет. На 3-4 сутки после операции самочувствие становится нормальным.
Срок госпитализации после проведения операции составляет в среднем 10-21 день.
Начало реабилитации после мастэктомии


Перед выпиской из стационара пациенткам дают рекомендации по дальнейшему лечению и контрольному наблюдению.
Реабилитация начинается сразу после операции и включает лечебную физкультуру, массаж, физиотерапию различного объема, психотерапию, и, позднее, после снятия швов, ношение правильно подобранного протеза и белья.
Оперативное лечение того или иного объема (органосохранное или полное удаление молочной железы) нередко приводит к послеоперационным осложнениям и функциональным нарушениям — уменьшению объема движений в верхней конечности на стороне операции, отеку (лимфостазу) верхней конечности и грудной клетки, болевому синдрому, нарушению осанки, слабости, дисфункции мягких тканей, боли, быстрой утомляемости.
Проведение полноценной реабилитации у таких пациенток способствует ускорению процесса заживления послеоперационной раны; уменьшению отека в области операции; улучшению оттока лимфы; восстановлению проводимости в нервных структурах, пострадавших от травмы, компрессии; уменьшению болевого синдрома; профилактика развития и устранение уже сформированной тугоподвижности и контрактуры. Для достижения этого проводится специальный массаж, назначается специально разработанный комплекс лечебной физкультуры и разрешенные таким больным физиопроцедуры.
Компрессионный рукав после мастэктомии

Компрессионная терапия является основой лечения и профилактики лимфедемы («застоя лимфы»). Подобрать правильную модель компрессионного трикотажа поможет только врач – реабилитолог. Компрессионное белье в короткие сроки принесет облегчение женщине: снимет отеки, уменьшит болевой синдром, тем самым повысит качество жизни. Во время плавания в бассейне и лечебной гимнастики ношения компрессионного рукава обязательно. Но к компрессионной терапии есть некоторые противопоказания: рожистое воспаление, появление сильных болей.
Экзопротезы и специальное белье после мастэктомии

Экзопротезы представляют собой искусственные накладки из мягких материалов. Они имитируют форму и размер настоящей груди пациентки. Экзопротезы подбираются индивидуально для каждой женщины и носятся постоянно после разрешения лечащего врача. Правильно подобранный экзопротез придаст женщине уверенности, а также станет лечебно-профилактическим средством быстрой постоперационной адаптации.
Экзопротез компенсирует весовой дисбаланс, предупреждая вторичные деформации тела, как искривление позвоночника, опущение плеч, нарушение осанки. Стоит отметить также важность специального белья, которое зафиксирует экзопротез. Специальные бюстгальтеры носятся вместе с экзопротезами. Они обеспечивают безопасность и комфорт при ношении экзопротезов.
Бретельки специальных лифчиков имеют подкладки, расширены в области плеча, не врезаются в кожу, снижают давление на плечи, предотвращая лимфедему. Белье должно плотно облегать, чтобы при движении и наклонах протез не менял положения.
Время для силиконового протеза
Конечно, пациенток волнует вопрос, когда они смогут приобрести силиконовые протезы. В первые дни после операции не рекомендовано их ношение.
Женщинам, проходящим лучевую и химиотерапию, противопоказаны силиконовые протезы. В этот период повышается чувствительность рубцов и кожи вокруг швов, усиливается потоотделение. Силиконовые накладки плохо впитывают влагу, поэтому могут натирать и вызывать воспаление. Мы рекомендуем тканевые протезы, которые не раздражают кожу и ускоряют восстановление.
На сегодняшний день возможно проведение реконструктивных операций (одномоментных или отсроченных) с использованием силиконовых эндопротезов. Тактику такого лечения необходимо обсуждать со своим лечащим врачом.
Что запрещено после мастэктомии
Существует множество рекомендаций по профилактике осложнений после операции. Лучше проконсультироваться со специалистом по этому поводу в каждом конкретном случае.
Назовем лишь некоторые:
НЕЛЬЗЯ: мерить давление на руке со стороны операции, носить кольца, плотные браслеты, часы, рукава на резинках, сумки на локтевом сгибе, плече, поднимать более 2 кг рукой на стороне операции.
НЕЛЬЗЯ: спать на руке со стороны операции.
НЕЛЬЗЯ: брать кровь, проводить инфузии на руке со стороны операции.
Рацион и режим питания после мастэктомии
Не существует достоверно изученных диет, которые бы были рекомендованы женщинам после лечения РМЖ. Однако некоторые продукты лучше исключить из рациона: жирную пищу, консерванты, алкоголь. Считается, что введение в рацион омега-3 жирных кислот (рыбьего жира), селена и витамина Д в суточных дозировках помогает легче переносить противоопухолевую терапию.
Советы по реабилитации западных специалистов.
Журнал WebMd в реабилитации делает основной акцент на правильном питании и движении. В конце 2018 года журнал опубликовал основные правила подбора рациона для пациенток после мастэктомии:
Справиться с потерей аппетита, тошнотой, слабостью после операции поможет питание маленькими порциями. Избегайте в первое время твердой пищи, лучше включить в диету йогурт, кефир.
Женщинам после мастэктомии необходим белок, строительный материал, «помощник» в восстановлении сил и борьбе с инфекцией.
Белком богато нежирное мясо. Несмотря на полезность сыра, орехов, чрезмерное увлечение ими чревато развитием панкреатита.
Антиоксиданты защищают клетки от повреждений. Они содержатся в брокколи, чернике, моркови, печени, манго, помидорах, абрикосах.
Западные и российские врачи утверждают, что все полезно, но в меру. Злоупотребление недопустимо, т.к. может наступить эффект, обратный желаемому!
Известно также, что нет панацеи от рака. Лечить онкологию значит наблюдаться у доктора и строго соблюдать его рекомендации.
Спорт, дача, море после удаления молочной железы
Занятия спортом полезны для физического и психического состояний женщин после завершения лечения. Особенно подходит плавание и аквааэробика, скандинавская ходьба. Избегайте виды спорта, где используются повторяющиеся энергичные, противодействующие чему-либо движения рукой на стороне операции (теннис и т. д.), сильные температурные колебания (лыжи, коньки). Также лучше исключить травмоопасные виды спорта, баскетбол, волейбол, борьбу.
После удаления молочной железы с разрешения врача обязательно нужно заниматься физкультурой. Набор веса – шанс возвращения РМЖ. Начинать стоит с прогулок.
Основной комплекс ЛФК:
1. Перед гимнастикой обязательно разогрейте мышцы:
1) Сидя руки на коленки, сжимаем как можно сильнее пальцы в кулак, затем разжимаем, расслабляемся и повторяем 5-7 раз.
2) Сидя, руки согнуты в локтях, пальцы расслаблены: ладони поворачиваем тыльным боком вверх, затем ладошки плавно поднимаем и опускаем 7-10 раз.
3) Кисти рук на плечи, плавно приподнимаем и опускаем локти, 7-10 раз.
4) Прижимаем руки к корпусу, плавно из поднимаем и опускаем, 7-10 раз.
2. После окончания разогрева — основной комплекс.
1) Поочередно напрягаем и расслабляем мышцы руки. В фазе напряжения стараемся задерживаться хотя бы 3-4 секунды.
2) Выпрямляем руку перед собой, затем отводим в сторону, опускаем. При вытягивании — вдох, при опускании – выдох.
3) Кисти на плечи, плавно делаем круговые движения по часовой стрелке, потом — против.
4) Запястья заводим за спину, медленно потягиваемся лопатками назад.
5) Руки опущены, поочередно проделываем круговые движения плечевым суставом, сначала по часовой стрелке, потом — против.
6) Сидя пытаемся приподнимать руку с прооперированного бока. На первых занятиях ей можно помогать другой рукой.
7) Делаем наклон тела в бок прооперированной стороны, задерживаемся на пару секунд в таком положении и возвращаемся в исходную позицию. При наклоне делается выдох, при выпрямлении – вдох.
8) Опираемся спиной на стену, приподнимаем руки и пытаемся развести их в стороны.
9) Приложившись спиной к стене поднимаем руку с оперированной стороны вверх и немного задерживаемся в таком положении. С каждым разом стараемся дотянуться этой рукой немного выше, чем на предыдущем занятии.
При выполнении работы по дому, в саду или другой работы, при которой возможны даже минимальные повреждения, используйте перчатки. Старайтесь избегать любой травмы руки на стороне операции (удары, порезы, солнечные или другие ожоги, спортивные повреждения, укусы насекомых, царапины). Травматизация кожных покровов оперированной руки опасна инфицированием и развитием рожистого воспаления.
Касаясь отдыха на море, смены климата (поездка на юг) — обсуждайте с лечащим врачом, потому что это решается индивидуально и только после завершения лечения.
Сроки реабилитации после мастэктомии
Длительность реабилитации зависит от функциональных нарушений, которые возникают после операции.
Во время реабилитации важна хорошая психологическая поддержка семьи и друзей. Это помогает женщине быстро адаптироваться к новой жизненной ситуации.
В онкологии очень важно после проведения лечения регулярные контрольные обследования по назначению врача.
После первичного лечения рекомендовано проводить осмотр от 1 до 4 раз в год (в зависимости от конкретной клинической ситуации) в течение первых 5 лет, далее – ежегодно.
Дать пространство эмоциям: помощь психолога после мастэктомии

Психолог «НМИЦ онкологии им. Н.Н. Блохина» МЗ РФ Галина Ткаченко:
— Вряд ли найдется хоть один человек, который спокойно воспримет известие об онкологическом заболевании. Слезы, страх, депрессия, отчаяние – это нормальная реакция. Однако, если лечение закончено, врач говорит, что вы здоровы, но по своим ощущениям вы этого не чувствуете, необходимо обратиться к психологу. Еще один повод для встречи со специалистом – сложности с адаптацией к привычной жизни. Если что-то мешает вам жить качественно: вы страдаете бессонницей, постоянно думаете о болезни, испытываете чувство тревоги и страха за свое будущее, не можете справиться с депрессией, не нужно стесняться или бояться разговоров с психологом.
Психолог службы «Ясное утро» Любовь Черкасова:
— К нашим специалистам, онкопсихологам, обращаются еще и до лечения. Сначала мы разбираемся, какая эмоциональная реакция человека на новость о диагнозе. У каждого выражается по-своему. Кто-то в шоке от услышанного и предстоящего лечения, операции. Кто-то уходит в себя, замыкается, а кто-то говорит, что это не могло случиться с ним. При любой реакции надо дать место эмоциям, дать человеку возможность выразить свои чувства, одним словом — дать пространство эмоциям.
Когда эмоциональный компонент разряжен, переходим к информационной составляющей. Психолог уточняет, что пациент знает о своей болезни, методах лечения, дополняет его знания. Если болезнь обнаружена на начальных стадиях, и поддается лечению, мы говорим, что сейчас 21 век, если выполнять все рекомендации медиков, есть хорошая перспектива.
После эмоций переходим к страхам. Страхи разные: а вдруг не поможет, а вдруг поможет, но потом будет рецидив? Все страхи выговариваем. Всегда отмечаем, что важно все обсуждать с лечащим врачом, все вопросы ему задавать, а не искать ответы и рецепты в Интернете.
Говорим о ценностях, которые были до вторжения болезни. Это может быть все, что угодно – творчество, увлечения, профессиональная деятельность. Даже мелочевки важны – например, человек любил до болезни печь торты или ценил утреннюю чашку кофе. Любая деталь, самая простая и на первый взгляд ничтожная, станет потом тем крючком, за который будем тянуть человека к жизни. (Это касается и постоперационного времени).
После излечения нередко у людей наступает апатия или депрессия. Чем это вызвано? Частая ситуация: пациент воображал себе, что когда услышит радостное сообщение врача о ремиссии или исцелении, то будет прыгать на одной ножке, закатит пир, пригласит всех на бал. А ничего! Пассивная реакция. «Ну да, хорошо и больше ничего. Почему такое происходит, куда делись мои чувства», — думает человек.
Ничего удивительного: эмоциональные ресурсы были истощены, растрачены на предыдущих этапах. Эмоциональная система вымоталась. Нужна пауза, и организм ее включает. Это нормально, поэтому надо дать этому состоянию быть! Некоторые пациенты на этом этапе боятся впасть в клиническую депрессию. И нам помогут те крючки, о которых мы говорили до начала лечения – вспоминаем вещи, дела, интересы, которые приносили радость. Пожалуйста, музыка, чтение, прогулки. Пусть не смущает и такая банальность, как еда. Да, она тоже может доставить радость, поднять настроение (конечно, только выбираем то, что разрешено врачом после операции).
Приведу одно из упражнений, к которому часто прибегаю:
Оно состоит из 8 вопросов, выполняем его несколько раз в день:
- Что я вижу
- Что я слышу
- Что я осязаю
- Что я обоняю
- Какой вкус во рту
- Что я чувствую
- Чтобы я хотел делать, если бы не было ограничений (в первую очередь, материальных)
- Что я буду делать сейчас на самом деле
Это помогает распознать себя, установить громкость эмоций, настроить на поиск «что делать», «где искать себя».
В среднем работа с психологом – 1 год. Это включает консультации до лечения, во время и после. Бывает, что пациенты возвращаются, например, работать со страхом рецидива. А бывает, что «выпустили» в жизнь, и пациент нашел новые интересы или развил старые, и больше не появляется.
Родственники и близкие друзья, конечно, могут поддержать человека с диагнозом рак, победившего онкологию. Важно бережное, теплое отношение. И помните, что до лечения и после нашему родному важно чувствовать себя нужным и полезным. Это надо поддерживать и развивать. Его нельзя изолировать или избегать, оставлять наедине со своими мыслями, вопросами.
Текст: Александра Грипас


