Инфекционный мононуклеоз симптомы
Содержание
- 1 Содержание
- 2 История [ править | править код ]
- 3 Эпидемиология [ править | править код ]
- 4 Этиопатогенез [ править | править код ]
- 5 Симптомы [ править | править код ]
- 6 Осложнения [ править | править код ]
- 7 Лечение [ править | править код ]
- 8 Общие сведения
- 9 Как передается мононуклеоз?
- 10 Причины появления инфекционного мононуклеоза у детей
- 11 Мононуклеоз» у взрослых
- 12 Инфекционный мононуклеоз, симптомы
- 13 Хронический мононуклеоз
- 14 Диагностика заболевания
- 15 Инфекционный мононуклеоз, лечение
- 16 Определение болезни. Причины заболевания
- 17 Симптомы инфекционного мононуклеоза
- 18 Патогенез инфекционного мононуклеоза
- 19 Классификация и стадии развития инфекционного мононуклеоза
- 20 Осложнения инфекционного мононуклеоза
- 21 Диагностика инфекционного мононуклеоза
- 22 Лечение инфекционного мононуклеоза
- 23 Прогноз. Профилактика
| Инфекционный мононуклеоз | |
|---|---|
 |
|
| МКБ-10 | B 27.0 27.0 |
| МКБ-10-КМ | B27.0 , B27.9 и B27 |
| МКБ-9 | 075 075 |
| МКБ-9-КМ | 075 [1] [2] |
| DiseasesDB | 4387 |
| MedlinePlus | 000591 |
| eMedicine | emerg/319 med/1499 med/1499 ped/705 ped/705 |
| MeSH | D007244 |
Инфекцио́нный мононуклео́з (mononucleosis infectiosa, боле́знь Фила́това, анги́на моноцита́рная, лимфобласто́з доброка́чественный) — острое вирусное заболевание, которое характеризуется лихорадкой, поражением зева, лимфатических узлов, печени, селезёнки и своеобразными изменениями состава крови.
Содержание
История [ править | править код ]
На инфекционную природу этого заболевания указал ещё Н. Ф. Филатов в 1887 году, который первым обратил внимание на лихорадочное заболевание с увеличением лимфатических узлов и назвал его идиопатическим воспалением лимфатических желез. Описанное заболевание долгие годы носило его имя — болезнь Филатова. В 1889 году немецкий учёный Эмиль Пфайффер (нем.) русск. описал аналогичную клиническую картину заболевания и определил его как железистую лихорадку с поражением зева и лимфатической системы. С введением в практику гематологических исследований были изучены характерные изменения состава крови при этом заболевании, в соответствии с которыми американские учёные Т. Спрэнт и Ф. Эванс назвали заболевание инфекционным мононуклеозом. В 1964 году М. А. Эпштейн и И. Барр выделили из клеток лимфомы Бёркитта герпесоподобный вирус, названный в их честь вирусом Эпштейна — Барр, который позднее с большим постоянством обнаруживали при инфекционном мононуклеозе.
Эпидемиология [ править | править код ]
Источником инфекции является больной человек, в том числе со стёртыми формами болезни, и вирусоноситель. От больного человека к здоровому возбудитель передаётся воздушно-капельным путём, чаще всего со слюной (например, при поцелуе, отсюда название «поцелуйная болезнь», при использовании общей посуды, белья, постели и т. п.), возможна передача инфекции при переливании крови. Заражению способствуют скученность и тесное проживание больных и здоровых людей, поэтому нередки вспышки заболевания в общежитиях, интернатах, лагерях, детских садах.
Мононуклеоз называют также «болезнью студентов», так как клиническая картина заболевания развивается в подростковом и молодом возрасте. Около 50 % взрослого населения переносят инфекцию в подростковом возрасте. Максимальная заболеваемость у девочек отмечается в возрасте 14-16 лет, у мальчиков — в 16-18 лет. К 25-35 годам у большинства людей в крови выявляют антитела к вирусу инфекционного мононуклеоза. Однако у ВИЧ-инфицированных возобновление активности вируса может наступать в любом возрасте.
Этиопатогенез [ править | править код ]
Возбудитель — ДНК-геномный вирус Эпштейна — Барр рода Lymphocryptovirus подсемейства Gammaherpesvirinae семейства Herpesviridae. Вирус способен реплицироваться, в том числе в В-лимфоцитах; в отличие от других вирусов герпеса он не вызывает гибели клеток, а напротив, активирует их пролиферацию. Вирионы включают специфические антигены: капсидный (VCA), ядерный (EBNA), ранний (ЕА) и мембранный (МА) антигены. Каждый из них образуется в определённой последовательности и индуцирует синтез соответствующих антител. В крови больных инфекционным мононуклеозом сначала появляются антитела к капсидному антигену, позднее вырабатываются антитела к ЕА и МА. Возбудитель малоустойчив во внешней среде и быстро гибнет при высыхании, под действием высокой температуры и дезинфектантов.
Инфекционный мононуклеоз — только одна из форм инфекции вирусом Эпштейна — Барр, который также вызывает лимфому Беркитта и носоглоточную карциному. Его роль в патогенезе ряда других патологических состояний недостаточно изучена.
Симптомы [ править | править код ]
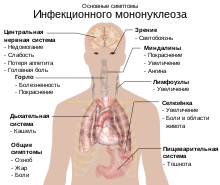
Инкубационный период может достигать 21 дня, обычно составляет около недели. Период болезни до двух месяцев. В комплексе или выборочно (в разное время) могут проявляться следующие симптомы:
- слабость;
- катаральный трахеит, бронхит;
- частые головные боли, мигрень, головокружения;
- боль в мышцах и суставах (чаще всего в результате лимфостаза);
- повышение температуры тела;
- боли в горле при глотании (ангина);
- воспаление и увеличение лимфатических узлов, их болезненность (чем больше узел, тем большее давление может оказываться на чувствительные нервные окончания) (без медикаментозного вмешательства в течение болезни на протяжении длительного периода времени (несколько месяцев/лет) наблюдается не только качественное увеличение уже воспалённых лимфоузлов, но и увеличение их числа, например, вялотекущее преобразование одного узла в цепочку из трёх);
- увеличение печени и/или селезёнки;
- появление в крови атипичных мононуклеаров, увеличение доли одноядерных элементов (лимфоциты, моноциты);
- увеличение чувствительности к ОРВИ и прочим респираторным заболеваниям;
- частые поражения кожного покрова вирусом Herpes simplex virus («простой герпес» или Вирус простого герпеса первого типа), обычно в области верхней или нижней губы.
Заболевание может также протекать в атипичной форме, характеризующейся отсутствием или, напротив, чрезмерной выраженностью какого-либо из основных симптомов инфекции (например, появление желтухи при желтушной форме мононуклеоза). Кроме того, следует различать острую и хроническую форму заболевания.
Как только ярко выраженные симптомы первичной инфекции исчезают, они чаще всего не появляются вновь. Хотя однажды инфицированный пациент становится носителем вируса на всю жизнь. [6]
Осложнения [ править | править код ]
Как правило, болезнь проходит бесследно, однако возможны достаточно серьёзные осложнения.
Неврологические осложнения редки, могут включать в себя энцефалит, судороги, синдром Гийена-Барре, периферическую нейропатию, вирусный менингит, миелит, парез черепно-мозговых нервов, психоз. Энцефалит может дебютировать в виде мозжечковой дисфункции или протекать в виде генерализованной быстропротекающей нейроинфекции (по типу энцефалита, вызванного вирусом простого герпеса), однако в большинстве случаев выздоровление наступает самостоятельно.
Гематологические осложнения могут включать:
Легкая преходящая гранулоцитопения или тромбоцитопения возникает примерно у 50 % больных. Тяжелые случаи, связанные с бактериальной инфекцией или кровотечениями, развиваются реже.
Разрыв селезёнки может иметь тяжелые последствия. Причиной его является увеличение селезёнки и отек её капсулы, максимальных значений который достигает на 10-21 день с момента заболевания. Лишь у половины больных с этим состоянием отмечались травмы живота. Как правило, разрыв сопровождается болевым синдромом, однако иногда развивается безболезненная гипотензия.
Осложнения со стороны дыхательной системы редки, включают обструкцию верхних дыхательных путей из-за глоточной или паратрахеальной лимфаденопатии; обычно хорошо лечится кортикостероидами. Протекающие бессимптомно интерстициальные лёгочные инфильтраты возникают, как правило, у детей и обычно диагностируются по результатам рентгена.
Осложнения со стороны печени включают повышение уровня аминотрансфераз (в 2-3 раза от нормы, с возвращением к норме в течение 3-4 недель); возникают примерно у 95 % больных. В случае развития желтухи или более серьёзного повышения печёночных ферментов требуется исключение других причин гепатита.
Лечение [ править | править код ]
Специфическая терапия не разработана. Лечение симптоматическое, общеукрепляющее. Из-за риска разрыва селезёнки рекомендовано ограничение физической нагрузки в первые 1-1,5 месяца. Рекомендуется одеваться теплее. При осложнениях требуются антибиотики (для борьбы с бактериями при ослабленном иммунитете).

Общие сведения
Инфекционный мононуклеоз — что это такое?
О том, что это за болезнь, как она протекает и лечится и посвящена данная статья. Мононуклеоз – это острое вирусное расстройство (Код по МКБ 10: B27), которое сопровождается увеличением селезенки и печени, нарушением работы ретикулоэндотелиальной системы, изменением лейкоцитов и лимфаденопатией.
Что за болезнь мононуклеоз, как указывает Википедия, впервые рассказал миру в 1885 году русский ученый Н.Ф. Филатов и первоначально назвал ее идиопатическим лимфаденитом. В настоящий момент известно, что ее вызывает вирус герпеса 4-го типа (вирус Эпштейна-Барра), оказывающий влияние на лимфоидную ткань.
Как передается мононуклеоз?
У большинства родственников и у самих заболевших зачастую возникают вопросы: «На сколько заразен мононуклеоз, заразен ли он вообще и как можно заразится?» Инфекция передается воздушно-капельным путем, изначально закрепляется на эпителии ротоглотки, а потом попадает в регионарные лимфоузлы после транзита через кровяное русло. Вирус сохраняется в организме в течение всей жизни, а при понижении естественных защитных сил заболевание способно рецидивировать.
Что такое инфекционный мононуклеоз и как лечится у взрослых и у детей более подробно можно узнать после прочтения данной статьи полностью.
Можно ли повторно заболеть мононуклеозом?
Один из часто задаваемых вопросов «Может ли повториться заражение мононуклеозом?» Заразиться повторно мононуклеозом нельзя, так как после первой встречи с инфекцией (неважно, возникло заболевание или нет) человек становится ее носителем на всю жизнь.
Причины появления инфекционного мононуклеоза у детей
Наиболее предрасположенными к этой болезни являются дети младше 10 лет. Вирус Эпштейна-Барра циркулирует чаще всего в закрытом коллективе (детский сад, школа), где и происходит заражение воздушно-капельным способом. При попадании в открытую среду вирус быстро гибнет, поэтому инфицирование происходит только при достаточно тесных контактах. Возбудитель мононуклеоза определяется у больного человека в слюне, поэтому он способен передаваться также при чихании, кашле, поцелуях, использовании общей посуды.
Стоит упомянуть, что данная инфекция регистрируется в 2 раза чаще у мальчиков, чем у девочек. Некоторые пациенты переносят вирусный мононуклеоз бессимптомно, однако являются носителями вируса и потенциально опасны для здоровья других. Выявить их можно только проведя специальный анализ на мононуклеоз.
Вирусные частицы проникают в кровоток через дыхательные пути. Инкубационный период имеет среднюю продолжительность 5-15 суток. В ряде случаев, как сообщает интернет-форум и некоторые пациенты, он может длиться до полутора месяцев (причины этого явления неизвестны). Мононуклеоз является достаточно распространенным заболеванием: до 5-летнего возраста более половины детей заражаются вирусом Эпштейна-Барра, однако у большинства он протекает без серьезной симптоматики и манифестации заболевания. Инфицированность среди взрослого населения колеблется в разных популяциях в пределах 85-90% и лишь у некоторых пациентов данный вирус проявляется симптомами, на основании которых ставят диагноз инфекционный мононуклеоз. Возможно возникновение следующих особых форм заболевания:
- атипичный мононуклеоз – его признаки у детей и взрослых связаны с более сильной выраженностью симптомов, чем обычно (например, температура может подниматься до 39,5 градусов или заболевание может протекать вовсе без температуры); диета должна быть обязательным компонентом лечения при этой форме из-за того, что атипичный мононуклеоз обладает склонностью вызывать тяжелые осложнения и последствия у детей;
- хронический мононуклеоз, описанный в одноименном разделе, рассматривается как последствия ухудшения работы иммунной системы больного.
У родителей часто возникает вопросы о том, сколько держится температура при описываемой инфекции. Длительность данного симптома может значительно варьировать в зависимости от индивидуальных особенностей: от нескольких дней до полутора месяцев. При этом вопрос о том, принимать при гипертермии антибиотики или нет, должен решать лечащий врач.
Также достаточно распространенный вопрос: «принимать Ацикловир или нет?» Ацикловир входит во многие официально утвержденные схемы лечения, однако последние исследования доказывают, что такое лечение не влияет на течение заболевания и никак не улучшает состояние заболевшего.
Лечение и симптомы у детей (чем лечить мононуклеоз и как лечить у детей) также подробно описаны в передаче Е.О. Комаровского «Инфекционный мононуклеоз». Видео от Комаровского:
Мононуклеоз» у взрослых
У лиц старше 35 лет данное заболевание развивается редко. Зато атипичные признаки болезни и хронический мононуклеоз, имеющие потенциально опасные последствия, наоборот, встречаются в процентном соотношении чаще.
Лечение и симптомы у взрослых принципиальных отличий от таковых у детей не имеют. Более подробно о том, чем лечить и как лечить у взрослых, описано ниже.
Инфекционный мононуклеоз, симптомы
Симптомы мононуклеоза у детей
До настоящего времени не разработаны методы специфической профилактики от заражения описываемым вирусом, поэтому если ребенку не удалось избежать контакта с зараженным, родителям нужно тщательно следить за состоянием ребенка на протяжении последующих 3 месяцев. При отсутствии появления в указанный срок признаков заболевания можно утверждать, что заражения либо не произошло, либо иммунитет подавил вирус и заражение протекало бессимптомно. Если же появились признаки общей интоксикации (повышенная температура, озноб, сыпь, слабость, увеличились лимфоузлы, то следует незамедлительно обратиться к педиатру или инфекционисту (к вопросу о том, какой врач лечит мононуклеоз).
Симптомы вируса Эпштейна-Барра у детей на начальной стадии заболевания включают общее недомогание, катаральные явления и слабость. Затем возникает першение в горле, субфебрильная температура, покраснение и отек слизистых ротоглотки, заложенность носа, увеличение миндалин. В ряде случаев встречается молниеносная форма развития инфекции, когда симптомы появляются внезапно, а их выраженность быстро усиливается (сонливость, лихорадка до 39 градусов в течение нескольких дней, озноб, усиленное потоотделение, слабость, боли в мышцах и горле, головная боль). Далее наступает период основных клинических проявлений инфекционного мононуклеоза, при котором наблюдается:
- увеличение в размерах печени и селезенки;
- сыпь на теле;
- зернистость и гиперемия окологлоточного кольца;
- общая интоксикация;
- увеличение лимфоузлов.
Сыпь при мононуклеозе обычно появляется в начальном периоде заболевания, одновременно с лимфаденопатией и лихорадкой, и располагается на руках, лице, ногах, спине и животе в виде мелких красноватых пятен. Данное явление не сопровождается зудом и не требует лечения, оно проходит самостоятельно по мере выздоровления пациента. В случае, если у пациента, принимающего антибиотики, сыпь начала зудеть, это может указывать на развитие аллергии, так как при мононуклеозе кожная сыпь не чешется.
Самым важным симптомом описываемой инфекции считается полиаденит, возникающий из-за гиперплазии ткани лимфатического узла. Часто на миндалинах появляются островковые наложения светлого налета, который легко удаляется. Также увеличиваются периферические лимфоузлы, особенно шейные. При повороте головы в сторону они становятся достаточно заметными. Пальпация лимфоузлов чувствительна, но не болезненна. Реже увеличиваются абдоминальные лимфоузлы и, сдавливая регионарные нервы, они провоцируют развитие симптомокомплекса «острый живот». Данное явление способно привести к постановке неверного диагноза и проведению диагностической лапаротомии.
Симптомы мононуклеоза у взрослых
Вирусный мононуклеоз у лиц старше 25-30 лет практически не встречается, так как данная субпопуляция уже, как правило, имеет сформированный иммунитет к возбудителю заболевания. Симптомы вируса Эпштейна-Барра у взрослых, если заболевание все же развилось, ничем не отличаются от таковых у детей.
Гепатоспленомегалия у детей и взрослых
Как указывалось выше, для описываемого заболевания характерна гепатоспленомегалия. Печень и селезенка чрезвычайно чувствительны к вирусу, в результате увеличение печени и селезенки у ребенка и взрослого наблюдаются уже в первые дни болезни. Вообще причины гепатоспленомегалии у ребенка и взрослого включают разнообразные вирусные, онкологические заболевания, а также болезни крови и системную красную волчанку, поэтому в данной ситуации необходимо всестороннее обследование.
Симптомы больной селезенки у человека:
- увеличение размеров органа, которое можно выявить при пальпации и УЗИ;
- болезненность, чувство тяжести и дискомфорт в левых отделах живота.
Болезнь селезенки провоцирует ее увеличение настолько, что паренхима органа способна разорвать собственную капсулу. Первые 15-30 дней наблюдается непрерывное увеличение размеров печени и селезенки, а когда температура тела нормализуется, происходит возвращение их размеров к нормальным показателям.
Симптомы разрыва селезенки у взрослых и детей, основанные на анализе историй болезней пациентов:
- потемнение в глазах;
- тошнота и рвота;
- вспышки света;
- слабость;
- головокружение;
- усиливающаяся абдоминальная боль разлитого характера.
Чем лечить селезенку?
При увеличении селезенки показано ограничение физических нагрузок и постельный режим. Если все же был диагностирован разрыв органа, то необходимо срочное его удаление.
Хронический мононуклеоз
Продолжительное персистирование вируса в организме редко проходит бессимптомно. Учитывая, что при скрытой вирусной инфекции возможно появление самых разнообразных болезней, нужно четко выделить критерии, позволяющие диагностировать хронический вирусный мононуклеоз.
Симптомы хронической формы:
- перенесенная в течение полугода тяжелая форма первичного инфекционного мононуклеоза или ассоциированная с большими титрами антител к вирусу Эпштейн-Барра;
- увеличение содержания частиц вируса в пораженных тканях, подтвержденное методом антикомплементарной иммунофлуоресценции с антигеном возбудителя;
- подтвержденное гистологическими исследованиями поражение некоторых органов (спленомегалия, интерстициальная пневмония, увеит, гипоплазия костного мозга, персистирующий гепатит, лимфаденопатия).
Диагностика заболевания
С целью подтверждения мононуклеоза обычно назначаются следующие исследования:
- анализ крови на наличие антителквирусу Эпштейна-Барра;
- биохимический и общий анализы крови;
- УЗИ внутренних органов, в первую очередь печени и селезенки.
Основными симптомами заболевания, на основании которых ставят диагноз, являются увеличенные лимфоузлы, тонзиллит, гепатоспленомегалия, лихорадка. Гематологические изменения являются вторичным признаком болезни. Картина крови характеризуется повышением СОЭ, появлением атипичных мононуклеаров и широкоплазменных лимфоцитов. Однако следует учитывать, что указанные клетки могут появляться в крови только спустя 3 недели после инфицирования.
При проведении дифференциальной диагностики необходимо исключить острый лейкоз, болезнь Боткина, ангину, дифтерию зева и лимфогранулематоз, которые могут иметь похожие симптомы.
Широкоплазменные лимфоциты и атипичные мононуклеары
Мононуклеары и широкоплазменные лимфоциты – что это такое и одно ли это и тоже?
Зачастую между этими понятиями ставят знак равенства, однако с точки зрения морфологии клетки между ними есть существенные различия.
Широкоплазменные лимфоциты – это клетки с большой цитоплазмой и тяжистым ядром, которые появляются в крови при вирусных инфекциях.
Мононуклеары в общем анализе крови появляются преимущественно при вирусном мононуклеозе. Атипичные мононуклеары в крови представляют собой большие клетки с разделенной границей цитоплазмой и большим ядром, содержащим мелкие ядрышки.
Таким образом специфическим признаком для описываемого заболевания является только появление атипичных мононуклеаров, а широкоплазменных лимфоцитов при нем может и не быть. Стоит помнить также что мононуклеары могут быть симптомом и иных вирусных заболеваний.
Дополнительная лабораторная диагностика
Для максимально точной постановки диагноза в затруднительных случаях используют более точный анализ на мононуклеоз: изучают значение титра антител к вирусу Эпштейна-Барра или назначают исследование ПЦР (полимеразная цепная реакция). Расшифровка анализа крови на мононуклеоз и общий анализ (у детей или у взрослых имеет сходные параметры оценки) крови с указанным относительным количеством атипичных мононуклеаров позволяет с высокой долей вероятности подтвердить или опровергнуть диагноз.
Также пациентам с мононуклеозом назначают ряд серологических исследований на предмет выявления ВИЧ-инфекции (кровь на ВИЧ), так как она может провоцировать увеличение концентрации мононуклеаров в крови. При выявлении симптомов ангины рекомендуется посетить ЛОР-врача и провести фарингоскопию для определения этиологии расстройства.
Как не заразиться от больного ребенка взрослым и другим детям?
Если в семье находится инфицированный вирусным мононуклеозом, не заразиться другим членам семьи будет сложно из-за того, что после полного выздоровления пациент продолжает периодически выделять вирус в окружающую среду и остается его носителем на всю оставшуюся жизнь. Поэтому в помещении больного в карантин нет необходимости: если остальные члены семьи не инфицируются в период болезни родственника, с большой долей вероятности можно сказать, что заражение произойдет позднее.
Инфекционный мононуклеоз, лечение
Чем лечить и как лечить вирус Эпштейна-Барра у взрослых и детей?
Лечение инфекционного мононуклеоза у детей, а также симптоматика и лечение вируса Эпштейна-Барра у взрослых не имеют принципиальных различий. Подходы и препараты, используемые для терапии в большинстве случаев идентичны.
Специфического лечения описываемого заболевания не существует, нет также и общей схемы лечения или противовирусного препарата, который смог бы эффективно бороться с вирусом. Как правило заболевание лечится в амбулаторно, в тяжелых клинических случаях пациента помещают в стационар и назначают постельный режим.
К показаниям к госпитализации относятся:
- развитие осложнений;
- температура выше 39,5 градусов;
- угроза асфиксии;
- признаки интоксикации.
Лечение мононуклеоза проводится по следующим направлениям:
- назначение жаропонижающих препаратов (для детей используются Парацетамол или Ибупрофен);
- использование местных антисептических лекарств для лечения мононуклеозной ангины;
- локальная неспецифическая иммунотерапия препаратами ИРС 19 и Имудон;
- назначение десенсибилизирующих средств;
- витаминотерапия;
- при обнаружении поражения печени рекомендуют желчегонные препараты и гепатопротекторы, назначается специальная диета (лечебная стол-диета №5);
- возможно назначение иммуномодуляторов(Виферон, Анаферон, Имудон, Циклоферон) совместно с противовирусными лекарствами для получения наибольшего эффекта;
- антибиотикипри мононуклеозе (таблетки Метронидазола) назначаются, как профилактика развития микробных осложнений при наличии интенсивного воспаления ротоглотки (пенициллиновый ряд антибиотиков при инфекционном мононуклеозе не назначается из-за высоко вероятности появления тяжелой аллергии);
- во время приема антибиотиковсовместно используют пробиотики (Наринэ, Аципол, Примадофилус);
- в случае развития тяжелой гипертоксической формы болезни при риске асфиксии показан 7-дневный курс Преднизолона;
- при выраженном отеке гортани и развитии сложностей с дыханием рекомендуется постановка трахеостомыи перевод пациента на искусственную вентиляцию легких;
- если диагностируется разрыв селезенки, проводится спленэктомияв экстренном порядке (последствия разрыва селезенки без оказания квалифицированной помощи могут быть летальные).
Что такое мононуклеоз инфекционный? Причины возникновения, диагностику и методы лечения разберем в статье доктора Александрова П.А., инфекциониста со стажем в 11 лет.

Определение болезни. Причины заболевания
Инфекционный мононуклеоз (болезнь Филатова, железистая лихорадка, «поцелуйная болезнь», болезнь Пфейера) — острое инфекционное заболевание, вызываемое вирусом Эпштейна-Барр, который поражает циркулирующие В-лимфоциты, нарушая клеточный и гуморальный иммунитет. Клинически характеризуется синдромом общей инфекционной интоксикации различной степени выраженности, генерализованнной лимфаденопатией, тонзиллитом, увеличением печени и селезенки и выраженными специфическими изменениями гемограммы.
Этиология
Заболевание впервые описано в 1884 году Филатовым и в 1889 году Пфейером. В 1964 году выделен возбудитель болезни (Майкл Энтони Эпштейн и Ивонна Барр).
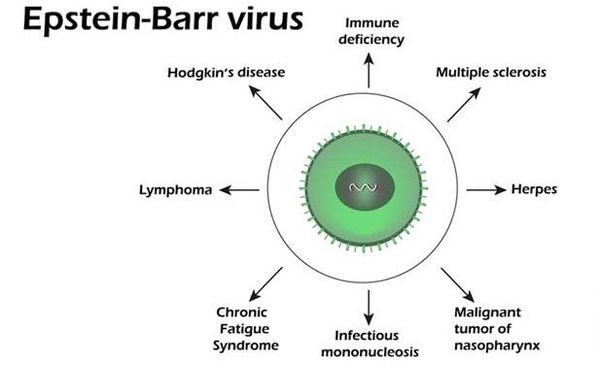
Вирус относится к царству вирусов, семейству герпесвирусов, подсемейству гамма-вирусов, вид — вирус Эпштейна-Барр (4 тип). Является В-лимфотропным вирусом, имеющим сродство и тропность к СД-21. Содержит двухцепочечную ДНК, нуклеокапсид заключён в липидсодержащую оболочку. Содержит несколько главных антигенов — капсидный (VCA), ядерный (EBNA), ранний (EA), мембранный (MA). Может длительно (пожизненно) персистировать в организме. Играет этиологическую роль в развитии лимфомы Беркитта и назофарингеальной карциномы у лиц с ослабленным иммунитетом (преимущественно у жителей Африканского континента). Вирус малоустойчив к действию температуры свыше 60℃, ультрафиолетовому излучению, дезинфицирующим средствам, малоустойчив к действию низких температур и высушиванию. [3] [4]
Эпидемиология
Источник инфекции — больной человек манифестными и стертыми формами заболевания, но преимущественно — вирусоносители, не имеющие никаких явных признаков заболевания (как клинически, так и лабораторно).
- воздушно-капельный (аэрозольный);
- контактный (посредством слюны — «болезнь поцелуев»);
- гемоконтактный (парентеральный, половой);
- вертикальный (трансплацентарный).
Вирус может выделяться до 18 месяцев после первичного инфицирования, преимущественно со слюной, далее возможность выделения значительно снижается и зависит от конкретных условий, в которых происходит жизнедеятельность организма инфицированного (заболевания, травмы, приём препаратов, снижающих иммунитет). Максимальная частота инфицирования приходится на возраст 10-18 лет, причём чем ранее оно происходит (за исключением раннего детского возраста), тем менее выраженные клинические проявления соответствуют проявлению заболевания. Повышение заболеваемости происходит в зимне-весенний период и связано как со снижением общей резистентности организма, сплоченностью коллективов, так и в значительной степени с повышением гормонального фона и романтического влечения молодых людей. К 25 годам маркеры инфицирования вирусом имеют более 90% населения планеты (т. е. являются ВЭБ-инфицированными), причём подавляющее большинство без каких-либо явных проблем со здоровьем, что, по-видимому, следует считать абсолютно нормальным состоянием человеческого организма соответствующих возрастных категорий. Иммунитет стойкий (защищает от повторных заражений и обострений), летальность низкая. [3] [4]
Симптомы инфекционного мононуклеоза
Инкубационный период от 4 до 15 дней, по некоторым данным — до 1 месяца.
- общей инфекционной интоксикации;
- органных поражений (генерализованная лимфаденопатия);
- тонзиллита (является главным при типичной форме заболевания);
- гепатолиенальный (увеличение печени и селезёнки);
- изменения гемограммы (синдром «мононуклеоза»);
- экзантемы (чаще при использовании антибиотиков);
- нарушения пигментного обмена (желтуха);
- госпитальной абстиненции.
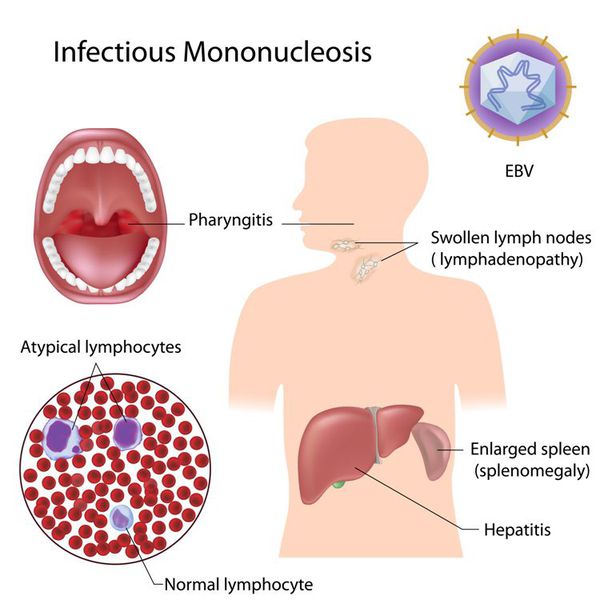
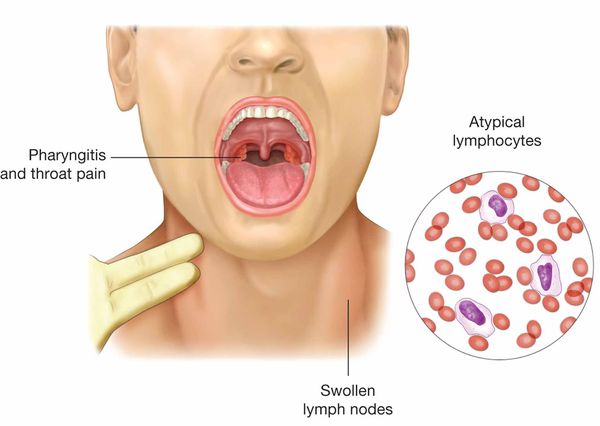
Начало заболевания постепенное (т. е. основной синдром появляется позже 3-х суток от начала клинических проявлений). Постепенно появляется и нарастает лихорадка с повышением температуры тела до 38-39 ℃, продолжающаяся до 3-х недель и более, слабость, отсутствие аппетита. Миалгии не характерны. Симметрично увеличиваются лимфоузлы разных групп, преимущественно заднешейные, переднешейные, затылочные, у некоторых больных также вовлекаются подмышечные, локтевые, паховые, внутрибрюшные (мезаденит). Характерной особенностью является их малоболезненность, мягкоэластичность, отсутствие изменений покрывающей покровной ткани. Увеличение размеров сохраняется до 1 месяца и более и зачастую приводит к значительным дифференциально-диагностическим трудностям. После определенного начального периода в типичных случаях развивается острый тонзиллит (лакунарный, язвенно-некротический) с обильными белыми, грязно-серыми творожистыми налётами, легко крошащимися и снимающимися шпателем и растираемыми на стекле. Боли в горле носят умеренный характер.
В некотором проценте случаев развивается периорбитальный отёк, проявляющийся двусторонним преходящим отёком век. Практически всегда происходит увеличение селезёнки, которая характеризуется гладкостью, эластичностью, чувствительностью при пальпации. Достигая иногда больших размеров, селезенка может разорваться. Нормализация её величины происходит не ранее 4 недель от начала болезни, может затягиваться на несколько месяцев. С чуть меньшей частотой происходит и увеличение печени, сопровождающееся нарушением её функции и развитием гепатита различной степени выраженности (доброкачественного течения). [3] [4] [6]
При неверном истолковании симптоматики и применении антибиотиков аминопенициллинового ряда в 70-80% появляется сыпь (может быть пятнистая, пятнисто-папулёзная, ярко-красная, с тенденцией к слиянию, различной локализации, без явной этапности появления). При инфицировании в раннем детском возрасте течение заболевания обычно асимптомное или малосимптомное и чаще проходит под маской лёгкого ОРЗ.
При адекватном иммунном ответе течение заболевания обычно доброкачественно и заканчивается формированием вирусоносительства, при полном отсутствии симптоматики и лабораторных изменений. В редких случаях врожденных или приобретенных иммунодисфункций, иммунодепрессивных заболеваний, приёме цитостатических препаратов может формироваться или развиваться по типу реактивации т. н. «хронический мононуклеоз», протекающий циклично с периодами обострений и ремиссий. В клинической картине данного заболевания фигурируют практически все синдромы острого процесса, но являются гораздо менее выраженными, чаще при отсутствии тонзиллита и выхода на первый план абстинентного синдрома. Ввиду того, что данное состояние не является самостоятельным заболеванием, а лишь следствием имеющегося основного иммунопатологического процесса, его следует подразумевать не как мононуклеоз, а хроническую активную Эпштейн-Барр вирусную инфекцию и соответственно подходить к обследованию и лечению с учётом этой позиции.
Доказана возможность трансплацентарной передачи ВЭБ при первичном инфицировании у беременных и развитие врождённой ВЭБ-инфекции у новорожденного, проявляющейся в виде полиорганного поражения внутренних органов, частота и тяжесть в зависимости от сроков. [1] [3] [4]
Патогенез инфекционного мононуклеоза
Входные ворота — слизистая оболочка ротоглотки и верхних дыхательных путей. Размножаясь в клетках эпителия, вирус вызывает их разрушение, далее происходит выброс в кровь новых вирионов ВЭБ и медиаторов воспаления, что обуславливает вирусемию и генерализацию инфекции, в т. ч. накопление вируса в лимфоидной ткани ротоглотки и слюнных железах, развитие интоксикационного синдрома. Ввиду тропности ВЭБ к СД-21 B-лимфоцитов, вирус внедряется в них, однако не разрушает, а заставляет пролиферировать, т. е. действует как В-клеточный активатор. Развиваются нарушения клеточного и гуморального иммунитета, что ведет к выраженному иммунодефициту, в результате чего происходит наслоение бактериальной флоры (гнойный тонзиллит). С течением времени активируются Т-лимфоциты (СД-8), обладающие супрессорной и цитотоксической активностью, появляются атипичные мононуклеары, что приводит к угнетению вируса и переходу заболевания в фазу неактивного носительства. ВЭБ обладает рядом свойств, позволяющих ему в определенной мере ускользать от иммунного ответа, что особенно ярко проявляется при хронической активной инфекции.
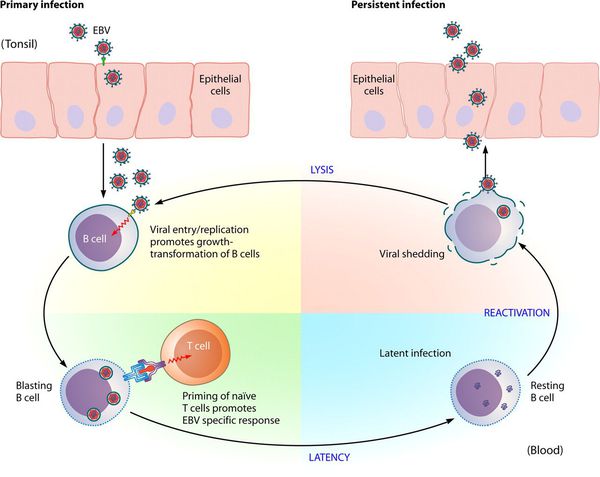
В некоторых случаях при дефектной (отсутствии, неполной) Т-реакции пролиферация В-лимфоцитов приобретает неконтролируемое течение, что может привести к развитию лимфопролиферативного заболевания (лимфомы). [2] [4] [5]
Классификация и стадии развития инфекционного мононуклеоза
1. По клинической форме:
- желтушная (при развитии выраженного поражения печени);
- экзантемная (при применении антибиотиков аминопенициллинового ряда);
- специфическая (выпадение одного из синдромов, например, полное отсутствие тонзиллита);
- стёртая (маловыраженная клиника);
- бессимптомная (полное отсутствие клинической симптоматики);
2. По течению:
3. По степени тяжести:
Осложнения инфекционного мононуклеоза
- разрыв селезенки (бывает редко при значительном увеличении селезёнки и ударах этой области);
- синдром Дункана (редкий Х-сцепленный лимфопролиферативный синдром, проявляется рецидивирующими мононуклеозоподобными симптомами, сопровождаемыми развитием гепатита, нефрита, гемофагоцитарным синдромом, интерстициальной пневмонией, гемоваскулитом. Чаще всего при прогрессировании заканчивается летально);
- асфиксия у детей (при надгортанном стенозе и резком увеличении лимфоидного кольца ротоглотки);
- аутоиммунная гемолитическая анемия;
- энцефалит, менингоэнцефалит;
- синдром Гийена-Барре (аутоиммунный полиневрит);
- паралич Бэлла (мимической мускулатуры);
- лимфомы (лимфома Беркитта — наиболее частая опухоль у детей Африканского региона, связанная с ВЭБ, неходжкинские лимфомы, болезнь Ходжкина);
- назофарингеальная карцинома. [2][5][6]
Диагностика инфекционного мононуклеоза
Лабораторная диагностика
- развернутый клинический анализ крови (вначале лейкопения, затем гиперлейкоцитоз, абсолютная и относительная нейтропения, лимфоцитоз, моноцитоз. Характерна небольшая преходящая тромбоцитопения. Наиболее специфичным признаком заболевания является появление атипичных мононуклеаров — это измененные крупные Т-лимфоциты с дольчатым ядром. Диагностическим считается их количество 10% и более);
- общеклинический анализ мочи (изменения малоинформативны, указывают на степень интоксикации);
- биохимические анализы крови (повышение АЛТ и АСТ, иногда — общего билирубина. Следует понимать, что повышение АЛТ и АСТ является частью проявления заболевания и не всегда плохо — это защитная реакция организма, проявляющаяся в усилении энергетической продукции);
- серологические реакции (наибольшее значение в современной практике имеют методы выявления антител различных классов к антигенам ВЭБ методом ИФА и нуклеиновых кислот самого возбудителя в реакции ПЦР (крови!). Особо стоит отметить, что обнаружение лишь антител класса G к ядерным, капсидным и ранним протеинам вируса при отсутствии антител класса М (и тем более характерных клинических и общелабораторных признаков ВЭБ-инфекции) не является причиной для постановки диагноза активной (персистирующей) ВЭБ-инфекции и назначения дорогостоящего лечения, чем грешат многие недобросовестные «дельцы» от медицины. Используемые ранее методы, основанные на реакциях агглютинации, таких как реакция Гофф-Бауэра, ХД/ПБД (Хенгенуциу-Дейхера/Пауля-Буннеля-Давидсона) в настоящий момент не используются в цивилизованном мире как малоинформативные, трудоёмкие и низкоспецифичные, оставляя нам лишь наследие в виде красивых звучных названий.
Лечение инфекционного мононуклеоза
Место и лечебно-охранительный режим зависят от степени тяжести процесса и наличия или отсутствия осложнений. Больные с лёгкими формаами заболевания вполне могут проходить лечение дома, средней тяжести и более тяжелые — в инфекционном стационаре, по крайней мере, до нормализации процесса и появления тенденций к выздоровлению.
Показано назначение стола № 15 (общий стол) при лёгких формах или № 2 по Певзнеру (жидкая и полужидкая молочно-растительная пища, не содержащая экстрактивных веществ, богатая витаминами, мясные нежирные бульоны и т. п.), обильное питьё до 3 л/сут. (теплая кипяченая вода, чай).
Рекомендовано ограничение физической активности (при тяжёлых формах — строгий постельный режим).
Достаточно дискутабельным является вопрос о специфическом воздействии на ВЭБ при остром заболевании. Этиотропная терапия показана лишь больным средней (с тенденцией к затяжному течению и осложнениям) и выраженной формами заболевания. Ввиду того, что её возможности достаточно ограничены отсутствием высокоэффективного средства прямого противовирусного действия (применяются препараты на основе ацикловира и производных, оказывающих лишь частичное влияние на ВЭБ) и нередким развитием герпесвирусного гепатита, их назначение должно быть взвешено и обосновано в каждом конкретном случае. Применение иммуномодуляторов в разгар заболевания следует считать нецелесообразным, т. к. их действие является неспецифичным, малопрогнозируемым и при развитии иммунопатологического гиперпролиферативного процесса при ВЭБ-инфекции может привести к непредсказуемым последствиям. Напротив, в фазе выздоровления их приём может ускорить процесс возвращения иммунного гомеостаза в нормальное русло.
При развитии бактериальных осложнений (тонзиллит) показан приём антибиотиков (исключая аминопенициллиновый ряд, сульфаниламиды, левомицетин, т. к. могут вызвать развитие высыпаний, угнетают кроветворение). В некоторых случаях их назначение может быть оправдано при выявлении резчайшего иммунодефицита (абсолютная нейтропения) даже при отсутствии явного гнойного процесса.
Патогенетическая терапия включает все основные звенья общего патопроцесса: снижение повышенной температуры тела, поливитамины, гепатопротекторы по показаниям, дезинтоксикация и т. п.
При тяжелых формах возможно назначение глюкокортикостероидов, проведение комплекса реанимационных мероприятий. [1] [3] [4]
Прогноз. Профилактика
За переболевшими инфекционным мононуклеозом устанавливается медицинское наблюдение сроком 6 месяцев (в случаях тяжелого течения — до 1 года). В первый месяц каждые 10 дней показан осмотр инфекциониста, сдача клинического анализа крови с лейкоцитарной формулой, АЛТ. Далее при нормализации показателей осмотр раз в 3 месяца до окончания срока наблюдения, включая анализы крови, 2-кратное тестирование на ВИЧ и УЗИ органов брюшной полости в конце периода наблюдения.
В связи с риском развития осложнений требуется ограничение физической активности, занятий спортом на срок до 6 мес. (в зависимости от тяжести перенесенного заболевания), запрет на выезд в страны и регионы с жарким климатом до 6 мес. (в зависимости от данных лабораторных тестов).
В плане профилактики первичного инфицирования и развития хронического заболевания (учитывая всеобщий характер инфицированности) можно рекомендовать лишь ведение здорового образа жизни, исключение употребления наркотиков и рискованного сексуального поведения, занятие физкультурой и спортом. [1] [2] [3]
Специфической профилактики не существует, ведутся эксперименты с вакциной.
>


