Кольпит у женщин что это
Содержание
- 1 Что это такое?
- 2 Причины кольпита у женщин
- 3 Симптомы кольпита, фото
- 4 Атрофический кольпит
- 5 Неспецифический кольпит
- 6 Трихомонадный кольпит
- 7 Методы диагностики
- 8 Как лечить кольпит у женщин?
- 9 Народные средства
- 10 Возможные осложнения
- 11 Профилактика
- 12 Описание болезни
- 13 Причины кольпита
- 14 Кольпит в детском возрасте
- 15 Аллергический кольпит
- 16 Инфекционные кольпиты
- 17 Симптомы
- 18 Вагинит во время беременности
- 19 Диагностика
- 20 Лечение
- 21 Осложнения
- 22 Профилактика
- 23 Кольпит, что это такое
- 24 Причины кольпита у женщин
- 25 Симптомы кольпита у женщин
- 26 Диагностика кольпита
- 27 Лечение кольпита
- 28 Лечение атрофического кольпита
- 29 Схема лечения кольпита
- 30 Кольпит и беременность
Самый распространённый возраст, когда встречается кольпит у женщин — репродуктивный. Обычно влагалище половозрелых женщин защищено от вагинальных инфекций кислой средой и неповрежденной слизистой оболочкой. Но чувствительная среда, которая в значительной степени защищает от болезнетворных микроорганизмов, может быстро выйти из равновесия из-за антибиотиков, чрезмерной гигиены или дефицита эстрогенов.
Когда этот естественный механизм защиты влагалища нарушается, бактерии, грибки и прочие патогенные микроорганизмы легко могут вызвать такое воспаление. Они часто передаются во время полового акта и при воздействии окружающей среды во влагалище, когда оно наиболее восприимчиво к инфекции.

Что это такое?
Кольпит, вагинит — это воспаление слизистой влагалища. Как правило, таким заболеванием страдают женщины среднего возраста.
Виновниками кольпита могут стать микробы, вирусы и грибы рода кандида. Лечение кольпита назначается в зависимости от типа его возбудителя и нацелено на устранение патогенных микроорганизмов и нормализации здоровой микрофлоры слизистой влагалища.
Причины кольпита у женщин
Вызывать развитие воспалительного процесса в разном возрасте могут различные причины:
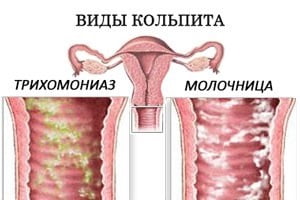
- В репродуктивном возрасте у женщин чаще выявляются специфические кольпиты, имеющие инфекционную природу. Преобладает трихомонадный вид болезни, который передается половым путем. Несколько реже встречается бактериальный и кандидозный кольпиты, причинами которых становится, преимущественно, гормональные сбои при вынашивании ребенка.
- У женщин после менопаузы чаще всего наблюдается неспецифический кольпит, вызывает который стафилококк и стрептококк. Однако, имеет место быть и кандидозный, и трихомонадный, и иные виды кольпита. Но развиваются они при наличии дополнительных факторов риска.
- В детском возрасте болезнь развивается преимущественно на фоне попадания во влагалище микрофлоры желудочно-кишечного тракта. Провокаторами становятся стрептококки, стафилококки и даже острицы.
Итак, в любом возрасте, причинами развития болезни становятся: либо собственная условно-патогенная микрофлора, либо инфекционные микроорганизмы, относящиеся к группе грибков вирусов или бактерий.
Симптомы кольпита, фото
Клиническая картина заболевания довольно разнообразная и во многом определяется видом возбудителя и формой течения.
Основными признаками кольпита у женщин считаются:
- жжение, зуд во влагалище;
- возможны краснота и отечность половых губ;
- ноющие или тянущие боли внизу живота;
- выделения обладают неприятным запахом
- болезненность во время коитуса;
- дизурические расстройства (учащенное и болезненное мочеиспускание);
- повышение температуры;
- количество вагинальных выделений значительно увеличивается, характер которых различный (творожистые, гноевидные, гомогенные молочные, пенящиеся, кровяные или с примесью крови).
В случае острого кольпита все проявления ярко-выраженные: жжение и зуд значительные, тяжесть внизу живота наводит на мысль о проблемах с внутренними органами, выделения обильные. При тяжелом течении заболевания возможно значительное повышение температуры, до 38 и выше градусов. Как правило, такая картина характерна для специфического кольпита (гонорейного или трихомонадного).
При хроническом кольпите картина менее яркая, симптоматика стерта. Заболевание течет длительно, с периодическими обострениями. Выделения становятся умеренными, серозными или серозно-гнойными.
При осмотре на кресле в зеркалах выявляются отек, гиперемия и «рыхлость» слизистой влагалища. На слизистой заметны петехиальные и точечные кровоизлияния, возможно появление красноватых узелков (инфильтратов) и эрозивных участков. В запущенных случаях в воспалительный процесс вовлекается шейка матки, что приводит к цервициту или псевдоэрозии.
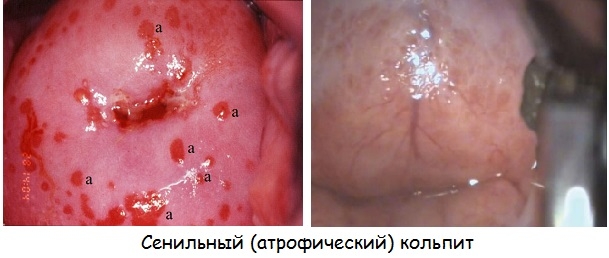
Атрофический кольпит
Болезнь характерна для постменопаузального периода, кроме того, она может развиться у женщин с искусственно вызванной менопаузой. Вследствие сокращения уровня эстрогенов возникает симптомокоплекс, который проявляется зудом, сухостью, дискомфортными ощущения в области влагалища, болезненностью при половом акте, кровянистыми выделениями после половых контактов.
Атрофический кольпит (он же сенильный), как правило, развивается из-за эстрогенного дефицита, который влечет снижение секреции желез влагалища и истончение слизистой оболочки органа.
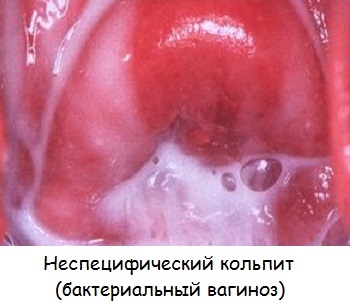
Неспецифический кольпит
Что такое вагинит неспецифического типа? Главный стимулирующий фактор болезни – нарушение микрофлоры половых органов. Когда количество патогенных бактерий превалирует, начинается неспецифический кольпит.
Заболеванию могут способствовать:
- патологии эндокринной системы типа ожирения, сахарного диабета, недостаточной работы яичников;
- атрофические процессы, сосудистые изменения в слизистой влагалища в период менопаузы;
- опущение влагалищных стенок, другие анатомические изменения вульвы;
- игнорирование женщиной правил гигиены;
- инфекционные болезни, которые подавляют иммунитет женщины;
- механическое, химическое или термическое травмирование слизистой влагалища;
- прием антибиотиков;
- аллергические реакции, спровоцированные гигиеническими средствами, контрацептивами;
- сбои на гормональном уровне.
Трихомонадный кольпит
Данная форма заболевания вызывается трихомонадами, которые передаются половым путем. Бытовой путь заражения трихомонадами, как предпочитают думать некоторые пациентки, невозможен, так как возбудитель быстро погибает во внешней среде. Симптоматика трихомонадного кольпита настолько выраженная, что диагноз не представляет затруднений. Характерны значительные бели, носящие очень неприятный запах. Выделения, как правило, пенистые и имеют желтоватый оттенок.
В случае присоединения неспецифической микрофлоры выделения становятся зелеными. Инфекция очень быстро распространяется, поражая шейку матки, саму матку и уретру, что проявляется дизурическими расстройствами и болями внизу живота. Половые акты неприятны и даже болезненны, сопровождаются выделениями с примесью крови.
Методы диагностики
Обследование при вагините состоит из нескольких типов исследования. Это позволяет получить наиболее полную клиническую картину, выявить возбудителя воспалительного процесса и составить схему проводимого лечения.
Лабораторные методы исследования. При осмотре гинеколог производит забор образцов выделений из влагалища, шейки матки, цервикального канала, уретры. Эти материалы направляются для выполнения диагностики в лабораторию. Там выясняется природа возбудителя, его устойчивость к различным лекарственным препаратам.
- Бакпосев на гонококк.
- Бакпосев на определение культуры возбудителя.
- По результатам бакпосева появляется возможность выявить резистентность и восприимчивость к различным лекарственным препаратам и группам антибиотиков.
- Общий анализ крови, мочи для определения уровня иммунной реакции.
- Анализ крови на ВИЧ и сифилис для исключения этих патологий из списка возможных причин.
- Онкоцитологическое исследования позволяет исключить вероятность наличия новообразований.
- Колькоскопия, в ходе которой исследуется бактериальный состав, кислотность, запах выделений.
Объективные методы исследования. В эту группу объединены те диагностические методики, которые не требуют проведения дополнительных анализов.
- Осмотр наружных половых органов на предмет наличия высыпаний, язв, воспалений. Дополнительно осуществляется осмотр желёз преддверия влагалища и оцениваются выделения на наружных половых органах.
- Исследование органов малого таза осуществляется во время периода наиболее выраженных выделений. Для его проведения не стоит проводить гигиенических процедур минимум за 12 часов до осмотра.
- Бимануальное исследование, как и ректальное, позволяет оценить состояние стенок влагалища, проверить наличие уплотнений.
- Осмотр стенок влагалища и шейки матки, выполняемый с использованием специального гинекологического зеркала.
Дополнительно может выполняться анализ на ИФА и ПЦР с целью определения типа возбудителя. Но ввиду сложности проведения подобного исследования, оно применяется в спорных случаях.
Как лечить кольпит у женщин?
В основном лечение кольпита сводится к уничтожению возбудителей заболевания и восстановлению микрофлоры.
Для лечения кольпита женщине назначают антибактериальные, противовирусные, противогрибковые лекарственные препараты: «Вокадин» и «Тержинан». «Вокадин», это таблетки, их вводят глубоко во влагалище. Необходимо ввести две таблетки в течение суток за неделю. Если кольпит перешёл в хроническую форму, то достаточно одной таблетки перед сном, но лечение растягивается на две недели. «Тержинан» тоже выпускают в таблетках. Их перед введением во влагалище их надо опустить в воду на полминуты, чтобы они размокли. Хватит одной таблетки, применяемой перед сном. Срок лечения составляет десять дней.
Лечение кольпита и назначаемые препараты определяют в зависимости от инфекции, которое вызвало заболевание.
- Если виновны трихомонады, то врач выписывает «Метронидазол». В таком случае лечиться необходимо женщине и её половому партнёру, чтобы не заразиться повторно.
- Если причиной кольпита были грибки, то применяют лекарственные средства: «Кетоконазол», «Клиндамицин», «Флуконазол». Когда заболевание вызвала гонорейная палочка, то назначают следующее лекарство: «Тетрациклин», «Цефиксим», «Цефтриаксон».
Бактериальное лечение уничтожает микрофлору влагалища, после лечения её требуется восстановить. Для восстановления микрофлоры применяют «Линекс» и свечи «Бифидумбактерин». Срок лечения определяет врач.
Лечение кольпита требует соблюдение определённой диеты. Из меню следует убрать все соленья, копчёности и острые блюда. Их место займут овощи, фрукты и молочные продукты. От тесной близости с мужчинами также следует отказаться. Необходимо больше уделять внимание гигиене промежности.
Народные средства
Список народных средств, которые отлично влияют на лечение кольпита:
- Залить 50 г сухих измельченных листьев мать-и-мачехи литром кипятка, настаивать 1 час, затем процедить. Настой используется для спринцеваний при хроническом воспалении влагалища, сопровождающимся болями (также готовится отвар из листьев ежевики сизой).
- Лист мать-и-мачехи — 2 части, лист крапивы двудомной — 1 часть, трава зверобоя продырявленного — 1 часть, трава тимьяна обыкновенного — 2 части, корневище аира — 2 части, кора крушины ломкой — 1 часть. Две столовые ложки полученной смеси поместить в термос и залить 2 стаканами кипятка. Оставить на ночь, а утром процедить и принимать по полстакана 3 раза в день.
- Отвар ромашки: в литр воды добавляют 2 столовые ложки цветков ромашки и в течение 15 минут кипятят. Затем отвар охлаждают, процеживают через марлю и используют для проведения спринцевания два раза в день в течение двух недель (также готовится и отвар из календулы).
- Трава тысячелистника — 20 г, листья шалфея лекарственного — 20 г, кора дуба черешчатого — 40 г, лист розмарина лекарственного — 20 г. Все смешать, залить тремя литрами воды и прокипятить. Применять два раза в день для спринцевания.
- Соцветие ромашки аптечной — 25 г, цветки мальвы лесной — 10 г, листья шалфея лекарственного — 15 г, кора дуба черешчатого — 10 г. Две столовые ложки полученной смеси залить литром кипятка. Применять для спринцевания и вагинальных тампонов.
Для лечения воспалений влагалища и шейки матки, которые вызваны трихомониазом, патогенными грибами и различными бактериальными инфекциями, используют 3-процентный раствор прополиса, смешанный с 96%-ным этиловым спиртом. Лечение продолжается 7—10 дней, препарат применять 1 раз в день.
Возможные осложнения
Почему не стоит запускать недуг? При игнорировании симптомов кольпита у женщин возникает множество опасных последствий:
- хроническая форма сложнее лечится медикаментозными средствами;
- провоцирование таких заболеваний мочеполовой системы, как уретрит и цистит;
- у девочек отсутствие лечения чревато срастанием внутренних или внешних половых губ.
Многие женщины считают кольпит легким недугом, который может пройти без лечения. Однако при игнорировании симптомов он перейдет в вялотекущую форму. Признаки станут менее выраженными, однако это совсем не указывает на процесс выздоровления. При первых же симптомах нужно отправляться к гинекологу, чтобы узнать причину и назначить лечение.
При полном отсутствии лечения возможно появление цервицита — воспаления шейки матки. Также не исключено возникновение эндометрита (воспаления слизистой матки) и сальпингоофорита (заболевания придатков). Такие патологии способны привести к бесплодию и повышают риск появления внематочной беременности.

Профилактика
Стопроцентной защиты от кольпита нет. Старайтесь избегать заражения патогенами, например, с помощью презервативов во время полового акта, душа до и после.
Вы можете постараться не нарушать естественную среду влагалища. Так же, как плохая гигиена может увеличить вероятность вагинита, слишком частое мытье с мылом, длительные ванны с пеной, влагалищные души или интимные спреи могут навредить. Влагалище имеет очень хорошие средства защиты от инфекций и чрезмерная гигиена тела может нарушить этот защитный механизм и посодействовать возникновению кольпита.
Также обеспечьте правильную туалетную гигиену: при очищении от фекалий движения должны быть исключительно спереди назад. Не вытирайте стул от заднего прохода к влагалищу. Если вы заметили какие-то симптомы, немедленно обращайтесь к гинекологу.
Кольпит – распространенное заболевание, которому подвержена исключительно прекрасная половина человечества. И затрагивает оно довольно интимную область, а именно – область влагалища. Как показывает статистика, кольпит (в гинекологии также известный под названием вагинит) в той или иной форме переносили 60% женщин. Таким образом, данное заболевание можно считать самым распространенным среди гинекологических заболеваний.
Описание болезни
Что это за болезнь, и как она возникает? На первый взгляд, все очень просто. Внутренняя полость влагалища достаточна глубока, увлажнена и никак не отделена от окружающей среды. Таким образом, она представляет собой идеальное место для размножения болезнетворных микроорганизмов.
Тем не менее, в норме этого не происходит. Слизистая оболочка вагины у здоровых женщин обычно не подвергается воспалению, вызванному инфекцией. Как же объясняется данный феномен? Дело в том, что у вагины есть микроскопические защитники. Это бактерии, относящиеся к типу лактобактерий, а, точнее говоря, палочки Дедерлейна. Они заселяют слизистую оболочку влагалища примерно на 97%. Сами они достаточно безобидны и не вызывают воспалительных процессов.

Фото: Kateryna Kon/Shutterstock.com
При этом их взаимодействие с организмом женщины можно назвать выгодным для обеих сторон. В процессе жизнедеятельности палочки Дедерлейна вырабатывают ионы водорода, повышая кислотность слизистой оболочки. А большинство других бактерий не способно жить в кислой среде. Также палочки Дедерлейна выделяют перекись водорода и ряд других опасных для других микроорганизмов веществ. Таким образом, палочки Дедерлейна избавляются от конкурентов и, в то же время приносят пользу женскому организму.
Еще одна функция полезной микрофлоры – выработка некоторых витаминов, необходимых для жизнедеятельности слизистой оболочки вагины. Тем не менее, нельзя сказать, что во влагалище отсутствуют другие представители микрофлоры. Всего во влагалище обитает до 40 видов микроорганизмов. Правда, их численность невелика.
Но и численность палочек Дедерлейна также подвержена колебаниям. При определенных условиях их может стать меньше, чем обычно, и они не смогут выполнять свою защитную функцию. В результате слизистая оболочка влагалища будет заселена патологической микрофлорой, что послужит началом процесса ее воспаления – кольпита.
Какие бактерии чаще всего вызывают кольпит? Это:
- стрептококкки,
- стафилококки,
- кишечная палочка,
- микоплазмы,
- гарднереллы,
- синегнойная палочка.
Возникновение кольпита иногда может быть связано и с вирусной инфекцией. В большинстве случаев вирусных кольпитов возбудителем является вирус герпеса, реже слизистая оболочка поражается цитомегаловирусом или вирусом паппиломы.
Причины кольпита
Уменьшение численности полезной микрофлоры влагалища связано с нарушениями благоприятных условий для ее существования. Эти нарушения могут быть вызваны различными факторами:
- ухудшение кровообращения в области малого таза,
- изменение гормонального фона,
- недостаток витаминов и микроэлементов в организме женщины,
- проникновение агрессивных микроорганизмов,
- аллергические реакции,
- травмы поверхности влагалища (при половом акте либо неправильном введении гинекологических инструментов),
- нарушение кровоснабжения тканей слизистой оболочки,
- массивные кровотечения (например, после родов или абортов).
Именно эти факторы и являются определяющими в развитии кольпита. В большинстве случаев кольпит влагалища не является заразным заболеванием. Как правило, он возникает из-за ослабления иммунитета или гормональных нарушений в организме женщине. В результате численность палочек Дедерлейна во влагалище уменьшается, и его заселяет патогенная микрофлора, которая уже присутствовала на ее слизистой оболочке. Это могут быть как бактерии, так и грибки рода Кандида, вызывающие особую разновидность кольпита – молочницу. Это заболевание называется так из-за того, что выделения из влагалища, наблюдаемые при этой болезни, напоминают свернувшееся молоко.
Во время менструаций количество полезных бактерий также может уменьшаться. Однако эти колебания временны и после окончания менструаций количество бактерий должно возвращаться в пределы нормы.
Факторы, благоприятствующие развитию кольпита:
- неправильная диета;
- недостаточное соблюдение женщиной правил личной гигиены;
- прием определенных препаратов, в частности, антибиотиков;
- чрезмерно частые ополаскивания полости влагалища;
- применение внутриматочных спиралей и спермицидных гелей;
- прочие гинекологические заболевания (например, миома, эндометрит);
- недостаток витамина А, благоприятно влияющего на состояние слизистых оболочек;
- болезни щитовидной и поджелудочной желез, надпочечников;
- снижение иммунитета, из-за чего организм становится более уязвимым по отношению к различным патогенным микроорганизмам;
- длительное лечение гормональными противовоспалительными средствами;
- заболевания системы кроветворения.
Если с недостаточным соблюдением женщиной правил гигиены все более-менее понятно, то как быть с обратной ситуацией, когда фактором, способствующим возникновению заболевания, является чрезмерная забота о гигиене? Да, так тоже бывает. Дело в том, что частые ополаскивания также могут вызвать уменьшение количества полезной микрофлоры в вагине. Это говорит о том, что во всем надо соблюдать меру.
Прием антибактериальных препаратов, например, в ходе курса лечения респираторных заболеваний, также способен вызвать вагинит (кольпит). Объясняется это тем, что многие антибиотики воздействуют не только на патогенную микрофлору, но и на микроорганизмы, обитающие на слизистой оболочке влагалища. В результате количество палочек Дедерлейна сокращается. Впоследствии их численность может не восстановиться, а их место займут патогенные микроорганизмы.
Кольпит в детском возрасте
У девочек, не достигших возраста полового созревания, это заболевание также может встречаться. Причина заключается в том, что детский организм больше подвержен влиянию различных инфекций – кори, дифтерии, скарлатины. Возбудители данных болезней способны достичь половых органов и вызвать их воспаление. Кроме того, до возраста полового созревания влагалище содержит недостаточное количество полезной микрофлоры. Также следует учесть то обстоятельство, что слизистая оболочка вагины в детском возрасте довольно тонка. Нередко у девочек воспаление вагины совмещается с воспалением вульвы. Это заболевание носит название вульвовагинита.
Аллергический кольпит
Данный тип кольпита возникает из-за воздействия на слизистую оболочку влагалища определенного аллергена. Это может быть компонент мази, свечей или же материал презерватива. При этом аллерген запускает определенные биохимические реакции в тканях, которые приводят к отеку и воспалению слизистой влагалища.
Инфекционные кольпиты
Следующие виды заболеваний, передающихся половым путем, могут сопровождаться вагинитом:
- уреаплазмоз,
- гонорея,
- генитальный герпес,
- хламидиоз.
Кольпиты, вызываемые возбудителями, передающимися половым путем, называются специфическими. Если же вагинит вызван микроорганизмами, уже присутствовавшими на слизистой оболочке влагалища, то он именуется неспецифическим.
Кандидозный кольпит
Данное заболевание также носит название молочницы. Он вызывается патогенными грибками рода Кандида, поэтому еще одно его наименование – кандидоз. Следует иметь в виду, что эти грибки обитают не только на слизистой оболочке влагалища, но и в прямой кишке и в ротовой полости. Следовательно, они могут быть перенесены оттуда в вагину после орального и анального секса. Особенно часто причиной кандидоза становится курс антибиотикотерапии. Дело в том, что грибки не чувствительны к большинству антибиотиков, поэтому при использовании антибиотиков уменьшается количество различных бактерий на слизистой оболочке влагалища, в том числе, и палочек Дедерлейна. В результате грибки начинают свободно размножаться, не встречая никакой конкуренции.
Трихомонадный вагинит
Хотя обычно вагинит не является заразным, существует и ряд исключений. Прежде всего, это относится к трихомонадному кольпиту, который вызывается особыми простейшими организмами – трихомонадами. Как правило, возбудителями являются влагалищные трихомонады, однако ими могут быть и трихомонады других видов.
При этом, наряду с воспалением слизистой оболочки влагалища, может наблюдаться воспаление шейки матки и уретры.
Вагинит при хламидиозе
Также в некоторых случаях воспаление влагалища может вызываться и хламидиями, которые практически всегда передаются половым путем. При этом типе заболевания инфекция может распространяться по другим женским репродуктивным органам и органам мочеиспускания, поражать уретру, мочевой пузырь или эндометрий.
Симптомы
Основными признаками заболевания являются аномальные влагалищные выделения, зуд или жжение. Сильные боли при вагините возникает редко. Неприятные ощущения в области половых органов могут усиливаться во время менструаций, мочеиспускания, физической активности, при половом акте. При атрофическом кольпите к ощущениям зуда и жжения может присоединиться ощущение сухости.
Выделения могут быть различных видов – гнойные, пенистые, кровяные, источать неприятный запах. При трихомонадном вагините наблюдаются пенистые выделения зеленоватого цвета со зловонным запахом. Выделения при молочнице выглядят как беловатая масса, напоминающие свернувшееся молоко, имеют преимущественно кислый запах или же могут вообще не иметь запаха. При атрофической форме кольпита наблюдаются сероватые выделения, имеющие неприятный запах.
Аномальные выделения могут наблюдаться различное время – от нескольких дней до нескольких лет (при хроническом кольпите). Также в некоторых случаях могут наблюдаться покраснение и отек половых органов, гиперемия стенок влагалища, их болезненность при осмотре.
Повышенная температура при вагините встречается нечасто. Как правило, это является признаком гнойных процессов во влагалище. При этом температура редко превышает субфебрильные значения. Также для многих разновидностей кольпита характерно учащенное мочеиспускание.
Вагинит во время беременности
Во время беременности происходит глобальное изменение гормонального фона у женщины. Это отражается и на состоянии вагины. В результате риск возникновения кольпита увеличивается во много раз. Между тем, лечение кольпита у женщин в этот период затруднено – во многом из-за того, что далеко не все лекарственные препараты могут использоваться во время беременности. Особенно это касается первого триместра.
Однако лечение кольпита в период беременности необходимо, так как заболевание может распространяться и затронуть матку. Кроме того, возбудители заболевания могут попасть в околоплодные воды, вызвать заражение эмбриона и привести к досрочному завершению беременности.
Диагностика
Для диагностики кольпита могут использоваться различные методы. Но основным из них является мазок из влагалища. На его основе проводится бактериологический анализ, позволяющий выявить возбудителя и цитологическое исследование, позволяющее определить характер поражения тканей (обычно проводится при атрофическом варианте заболевания).
Кроме того, может использоваться гинекологический осмотр при помощи специальных зеркал. В том случае, если воспаление настолько сильно, что вызывает у пациентки болезненные ощущения, то может проводиться предварительное обезболивание. Если обычного гинекологического осмотра недостаточно, проводится кольпоскопия – осмотр влагалища при помощи специальных оптических приспособлений – кольпоскопов.
Необходимыми также являются общий и биохимический анализы крови и мочи, анализ крови на гормоны.
Некоторые заболевания женских половых органов, например, киста яичников, могут быть причиной изменения гормонального баланса. Поэтому нередко при вагините назначается УЗИ (для исследований полости яичников и матки). Другие виды исследований включают определения уровня кислотности (pH) влагалища, ректальный осмотр.
Для определения стратегии лечения гинекологу необходимо установить, страдает ли женщина какими-либо сопутствующими заболеваниями, определить границы распространения воспаления, характер структурных изменений в слизистой оболочке.
Перед сдачей анализов не рекомендуется заниматься самостоятельным лечением заболевания, так как это обстоятельство может затруднить определение типа возбудителя.
Лечение
Чем лечить и как лечить заболевание? Основные методы терапии – медикаментозные. Они включают антибактериальные и противогрибковые препараты, предназначенные для уничтожения бактерий и грибков – возбудителей заболевания. Могут применяться как таблетированные препараты, так и препараты местного применения. Их можно использовать в различных лекарственных формах, но чаще всего используются вагинальные суппозитории (свечи), растворы для спринцевания. Также могут применяться тампоны, смоченные в лекарственном растворе.
Для промывания влагалища используются растворы хлоргексидина, слабый раствор перманганата калия, отвары лекарственных трав с противовоспалительной и антимикробной активностью – шалфея, ромашки, календулы.
В большинстве случаев не рекомендуется проводить спринцевание более 3 дней подряд, чтобы не нанести серьезный ущерб полезной микрофлоре влагалища.
Сейчас в продаже можно найти разнообразные свечи, лечащие кольпит. Наиболее популярные свечи, используемые при вагините – Тержинан, Вокадин, Пимафуцин, Клион-Д, Метронидазол, Генферон, Нитазол.
Диета при лечении кольпита является вспомогательным методом. Следует исключить из рациона продукты, способные повысить щелочную реакцию слизистой оболочки влагалища. Подобные действием обладают острые блюда и алкоголь.
Также нередко назначаются противовоспалительные препараты, позволяющие снять отек и воспаления. На время проведения терапии желательно отказаться от половых связей.
После успешного прохождения курса лечения антибиотиками необходимы меры по восстановлению нормальной микрофлоры влагалища. Для этой цели применяются препараты-пребиотики. Для проверки эффективности лечения в течение курса терапии может проводиться периодический анализ мазков. У женщин мазки берутся на 3 день после окончания менструаций, у девочек и женщин старше 55 – после завершения лечения.
Атрофический кольпит – что это и как лечить
Этот вариант кольпита возникает преимущественно в пожилом возрасте после наступления менопаузы. В это время уровень гормонов в организме женщины снижается, в результате чего происходит уменьшение количества лактобактерий на слизистой оболочке влагалища. Однако нельзя сказать, что это исключительно возрастной тип заболевания. Нередко атрофический кольпит наблюдается и у женщин среднего возраста и даже у молодых женщин. В данном случае причиной может быть прием определенных гормональных препаратов, либо операции по удалению матки или яичников.
Лечение производится таблетками и свечами, содержащими эстрогены. В состав свечей обычно входит эстриол, а в состав таблеток – эстрадиол. Также в состав свечей могут входить лактобактерии, предназначенные для восстановления нормальной микрофлоры влагалища.
Осложнения
Вагинит опасен не сам по себе, а теми последствиями, к которым он может привести. Если не вылечить болезнь вовремя, то патогенные микроорганизмы могут переселиться в другие отделы репродуктивной системы женского организма – матку, трубы и придатки. Поэтому необходимо иметь информацию о симптомах заболевания и методах его лечения у женщин.
Наиболее легкими осложнениями являются нарушения менструального цикла и аменорея. Но нередко возникают такие заболевания, как воспаление шейки матки, эндометрит, воспаление и закупорка маточных труб и придатков. А это, в свою очередь, грозит женщине бесплодием либо возникновением таких явлений, как внематочная беременность.
Но даже если этого не происходит, то острый кольпит может перейти в хроническую форму. Кольпит хронический вылечить гораздо труднее, особенно это касается трихомонадной формы заболевания.
Вагинит может вызвать также другой вид осложнений – появление фистул – полостей во влагалище, ведущих в полость прямой кишки, а также абсцессы тканей влагалища. Эти осложнения обычно лечатся хирургическим путем.
Профилактика
Вагинит – это очень распространенное гинекологическое заболевание. Но означает ли это, что его невозможно избежать?
Разумеется, это не так. Вполне можно избежать заболевания, необходимо лишь соблюдать несложные правила личной гигиены. Также следует регулярно посещать гинеколога, поскольку вовремя замеченный вагинит легче поддается излечению, нежели запущенный.
Следует также избегать беспорядочных половых связей, нетрадиционного секса (анальный или оральный секс и последующий за ним вагинальный могут стать причиной заражения вагины болезнетворными микроорганизмами). При половой близости рекомендуется использовать презервативы.
Нередко причиной заболевания становится неправильное применение женщинами туалетной бумаги после акта дефекации. Необходимо вытирать анальное отверстие в направлении от влагалища к спине, а не наоборот, поскольку в противном случае возможно занесение во влагалище потенциально опасной микрофлоры.
Само собой разумеющимся условием является соблюдение правил личной гигиены. Основным правилом является регулярное ополаскивание полости влагалища теплой кипяченой водой
Следует также следить за тем, чтобы рацион женщины был бы сбалансирован, и в пище присутствовали бы все необходимые для здоровья витамины. В первую очередь, это относится к витамину А, благоприятно воздействующему на различные слизистые оболочки организма, в том числе, и на слизистую оболочку влагалища.
Витамин А в большом количестве содержится в следующих продуктах:
- бобовые
- помидоры
- шпинат
- морковь
- бахчевые культуры
- фрукты
Не стоит увлекаться самолечением при помощи антибиотиков во время острых респираторных заболеваний или прочих инфекций, вне зависимости от их локализации – желудочно-кишечный тракт, мочевыделительная система, кожа, и т.д. Инфекционные заболевания сами по себе способствуют снижению иммунитета, а применяемые во время их лечения антибиотики могут уничтожить и другой защитный барьер влагалища – полезную микрофлору. Необходимо помнить, что курс лечения антибиотиками должен назначаться врачом с учетом всех возможных рисков и противопоказаний.
Женщины репродуктивного возраста по тем или иным причинам часто сталкиваются с проблемами по части гинекологии. Медицинская статистика говорит, что хотя бы однажды каждая вторая женщина сталкивалась с таким заболеванием, как кольпит. Рассмотрим причины его возникновения, симптомы кольпита, способы диагностики и схемы лечения, а также выясним какое влияние может оказать эта патология на организмы беременной женщины и будущего ребенка.
Кольпит, что это такое
Кольпит у женщин представляет собой воспалительный процесс, развивающийся на слизистой оболочке влагалища. Только в единичных случаях кольпит является одиночным изолированным воспалительным процессом. В большинстве случаев это патологическое состояние протекает одновременно с воспалением слизистых наружных половых органов (с вульвитом), канала маточной шейки (с эндоцервицитом) и/или верхних оболочек мочеиспускательного канала (с уретритом). По сути кольпит можно считать одной глобальной проблемой, состоящей из множества проблем поменьше. К кольпиту можно отнести не только пресловутый вагинальный кандидоз (типичную молочницу), но и более опасные для здоровья ЗППП (которые являются венерическими), поражающие слизистые слои влагалища, тем самым провоцируя в них развитие воспалительных процессов различного масштаба.
Причины кольпита у женщин
Развитие заболевания происходит по причине попадания во влагалище различных патогенных микроорганизмов (остриц, гонококков, трихомонад, уреаплазм, протей, гарднерелл, кишечной палочки, стафилококков, стрептококков, хламидий, грибов рода Кандида. Вызвать кольпит могут и различные вирусы, такие как вирус папилломы, цитомегаловирус или вирус герпеса.
Попасть на слизистую микроорганизмы могут различными путями: с немытыми руками, при недостаточно тщательной гигиене половых органов, с несвежим бельем. Также воспалительный процесс может быть спровоцирован длительным механическим раздражением слизистых слоев влагалища. Такое часто встречается среди женщин, которым врач прописал ношение колец, которое предохраняет влагалищные стенки от выпадения. Интересно, что кольпит может быть диагностирован не только у взрослых женщин и девушек. Эта патология нередко встречается и в детском возрасте у девочек 4-12 лет. Причиной чаще всего выступает ток крови в половых органах при таких болезнях, как корь, грипп и скарлатина.
Но нужно иметь ввиду, что женщина никогда не находится в целиком и полностью стерильных условиях, поэтому попадание болезнетворных бактерий в организм — это нормально и естественно. Здоровый женский организм способен самостоятельно избавляться от патогенных микробов без каких либо негативных последствий. Ввиду этого можно назвать несколько предраспологающих к заражению кольпитом факторов:
— Снижение функциональной деятельности (гипофункции) яичников.
— Заболевания с хроническим течением различных систем и органов.
— Аномальное строение органов половой системы (сюда можно отнести опущение стенок влагалища, смещение в стороны половых органов, широкое зияние половой щели и прочие).
Вялотекущий вагиноз бактериального происхождения (может возникнуть в результате неправильных спринцеваний, использования сильнодействующих антисептических препаратов, неграмотного применения внутриматочных средств контрацепции, а также ввиду естественного физиологического истончения слизистых влагалища в постклимактерическом периоде).
В группе риска находятся женщины, которые имеют в своем анамнезе различные заболевания мочеполовой системы и те, кто регулярно использует внутриматочные спирали. Риск "подхватить" кольпит высок и у женщин, имеющих несколько половых партнеров.
Медикам известны случаи старческого кольпита. У пожилых женщин слизистая влагалища в силу возрастных гормональных изменений становится пересушенной, "сморщивается", что может спровоцировать начало воспалительного процесса.
Симптомы кольпита у женщин
Симптомы заболевания различаются в зависимости о типа патологии. Кольпит может быть острым и хроническим. Рассмотрим детально характерные симптомы для каждого типа кольпита.
Острое течение кольпита
Симптомы острого кольпита возникают неожиданно. Внезапно женщина начинает ощущать характерные рези, зуд и жжение в зоне влагалища. Появляются интенсивные выделения, характер которых может быть различным: от слизисто-гнойных до ярко выраженных гнойных с примесью крови. Нижняя часть живота может немного потягивать. Нередко во время мочеиспускания интенсивность неприятных ощущений возрастает. Слизистые оболочки влагалища меняют свой нормальный розоватый цвет на ярко-красный, появляется видимая отечность. Даже малейшее механическое воздействие может спровоцировать кровоточивость слизистой влагалища. Часто воспалительный процесс распространяется и на маточную шейку, и на другие половые органы женщины. Симптоматика развития кольпита строго индивидуальна и зависит от того, какой именно возбудитель вызвал заболевание. К примеру, кольпит, вызванный трихомонадой, проявляется гнойными выделениями от желтого до зеленого оттенка, они могут быть пенистыми, иметь резкий неприятный запах. В тоже время для грибкового кольпита присущи выделения светлого оттенка, даже ближе к белому с творожистой консистенцией.
Нередко кольпиту присущи симптомы вульвовагинита, развитие которого очень стремительно: раздражение из влагалища быстро распространяется на половые органы и в скором времени затрагивает даже поверхность бедер и ягодиц. Неприятная симптоматика кольпита всегда подавляет сексуальное влечение женщины. Половой акт становится болезненным и может вызвать кровотечение из-за механического повреждения воспаленных стенок влагалища.
Хроническое течение кольпита
Перетекание острой формы заболевания в хроническую возникает только по одной причине: женщина не принимала мер по лечению острого течения патологии или занималась самолечением. Последний вариант, также как и первый, абсолютно неприемлем, потому что активность инфекции подавляется, но ее присутствие не исключается. То есть воспалительный процесс остается. Симптомы хронического кольпита чаще всего стертые, не ярко выраженные, но периодически случаются обострения. Признаки хронического кольпита такие же, как и у острой формы воспалительного процесса, но они вялотекущие. Главная опасность этой формы патологии заключается в том, что воспаление постепенно с влагалища переходит на маточные трубы, яичники и непосредственно саму матку. Это может привести к проблемам с зачатием, то есть к бесплодию.
Хотелось бы также остановиться на особенностях протекания кольпита у представительниц женского пола нерепродуктивного возраста.
Кольпит в детском возрасте
Медики официально называют детский кольпит вагинитом. По статистике у каждой пятой девочки 4-12-ти лет хотя бы единожды был диагностирован воспалительный процесс во влагалище. В подавляющем большинстве случаев вагинит в детском возрасте провоцируется попаданием на слизистые влагалища инфекции бактериального происхождения. Редко воспалительный процесс развивается в следствие аллергических реакций на непереносимые детским организмом продукты питания или средства гигиены. Чаще всего заболевание протекает в хронической форме, для которой в данном случае характерны не слишком обильные гнойно-слизистые выделения. Вагинит у девочек в острой форме проходит довольно редко, спровоцировать его могут заболевания инфекционного происхождения и попадание инородных тел во влагалище.
Кольпит в постклимактерическом возрасте
Женщины нерепродуктивного возраста после климакса также сталкиваются с кольпитом. Медиками принято у немолодых женщин называть это заболевание атрофическим кольпитом. Развитие этой патологии связано с тем, что с наступлением климакса уровень половых гормонов в организме снижается, соответственно деятельность яичников становится все менее активной, и слизистые влагалища пересыхают, появляются атрофические изменения. В начале развития воспалительного процесса симптоматика не ярко выражена, но постепенно она нарастает: появляются характерные рези и боли во влагалище, область наружных половых органов зудит, возможно наличие гноевидных выделений, иногда с кровью.
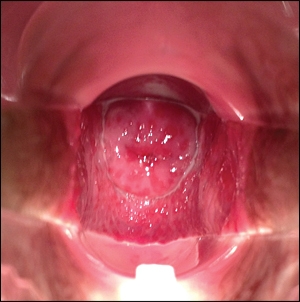
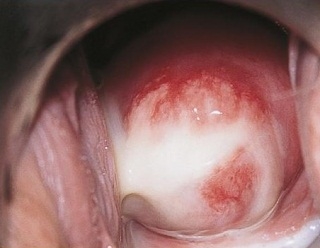
Кольпит: фото
Диагностика кольпита
Обычно опытному гинекологу не составляет труда диагностировать кольпит. Осмотр пациентки на кресле производится при помощи стандартных гинекологических зеркал. Острое течение кольпита визуально заметно всегда: слизистая оболочка влагалища имеет яркий нехарактерный для здорового оттенок. Складки влагалища достаточно рыхлые, толстые, присутствуют отеки. Нередко отмечаются серозные или гнойные налеты. Если врач попытается соскоблить налет, то целостность ткани легко повредится и начнет кровоточить. Особо тяжелые, запущенные случаи кольпита при визуальном осмотре проявляются эрозированием эпителия.
Хроническая форма кольпита диагностируется несколько сложнее ввиду того, что дефективность слизистой влагалища в этом случае будет гораздо менее выраженной.
Но для того, чтобы поставить точный диагноз, одного осмотра в зеркалах недостаточно. На данный момент для постановки правильного диагноза, а, значит, и для назначения адекватного, эффективного лечения, врачи применяют такой метод диагностики, как кольпоскопия. Процедура проводится при помощи специального прибора — кольпоскопа, который внешне очень похож на лабораторный микроскоп. С его помощью врач получает возможность произвести тщательный осмотр влагалища и шейки матки под многократным увеличением. Современные кольпоскопы позволяют не только вывести четкую картинку на экран, но даже записать видео, что практически полностью исключает вероятность постановки неправильного диагноза у пациентки. Во время диагностики кольпоскопом женщина не испытывает никаких болезненных ощущений.
Помимо кольпоскопии каждой женщине с подозрением на кольпит необходимо сдать на микроскопию мазки из уретры, влагалища и канала маточной шейки. Результат данных анализов выявляет количество в мазке лейкоцитов. Неспецифическому кольпиту характерно их большое количество (30-60 или даже более в поле зрения), а также повышенное содержание клеток опущенной эпителиальной ткани. В заключении к этому лабораторному анализу также будет указано количество лактобактерий (при кольпите оно неизменно снижается) и наличие "чужой" микрофлоры.
Также пациентке прописываются бакпосев и бактериоскопическое исследование мазков. Эти анализы позволяют идентифицировать патогенные микроорганизмы (установить их граммпренадлежность, виды, нюансы морфологии). При остром течении кольпита чаще всего обнаруживаются большие ассоциации самых разных бактерий.
При подозрении на наличие сопутствующих гинекологических патологий, специалист назначает пациентке ультразвуковую диагностику органов малого таза.
Лечение кольпита
Современная гинекология предлагает пациенткам с кольпитам общую и местную терапию. Тактика и схема лечения в каждом клиническом случае подбирается специалистом в строго индивидуальном порядке. Учитываются вид патологии, наличие сопутствующих гинекологических проблем, возраст женщины, а также ее анамнез.
Местное лечение кольпита предполагает санацию (спринцевание/обмывание) влагалища и наружных половых органов специальными растворами определенных медикаментозных средств. Чаще всего это раствор перманганата калия (пресловутая марганцовка), сульфат цинка, хлорофиллипт или раствор риванола. В качестве дополнения рекомендуется применять и отвары трав, обладающих антисептическими свойствами (например, ромашка аптечная или шалфей).
Общая терапия включает в себя общеукрепляющее лечение, цель которого заключается в повышении иммунитета. Ведь, как было сказано выше, низкая защитная способность женского организма — это верная дорога к проблемам со здоровьем, в том числе и с кольпитом.
В ходе диагностики врач устанавливает вид бактерий, чтобы в процессе лечения воздействовать на них антибактериальными препаратами. Антибиотики могут быть назначены как местно, так и перорально, а в некоторых случаях и так и так.
Пациентке в обязательном порядке предписывается соблюдение особого режима питания. Диета исключает молочные и кисломолочные продукты и блюда, а также сводит к минимуму количество употребляемой соленой, жирной и острой пищи. Также на время лечения полностью исключаются алкогольные и сладкие газированные напитки.
Чтобы достоверно оценить эффективность назначенного лечения, у пациентки через равные промежутки времени берут на анализ мазки из влагалища. У пациенток детородного возраста забор мазка проводят на пятый день цикла, у маленьких пациенток, а также у пожилых, забор контрольного мазка осуществляется после завершения полного курса терапии кольпита.
Лечение атрофического кольпита
Так как причина развития кольпита в постклимактерическом периоде — это гормональный дисбаланс, то для лечения этой проблемы у зрелых женщин гинекологи используют гормонотерапию. Лечение гормоносодержащими средствами осуществляется двумя способами. Первый способ лечения представляет собой местную терапию. Применяются таблетки и вагинальные свечи. Второй способ — это уже системно, то есть прием таблетированных препаратов (естественно, перорально) и уколы. Наиболее эффективными и широко применяемыми для лечения кольпита считаются такие препараты, как Гинодиан депо, Овестин и некоторые другие.
В качестве вспомогательной терапии используются следующие методы:
• Физиотерапевтические процедуры (чаще всего это магнитолазерное воздействие на внешние половые органы).
• Обработка влагалища и половых губ содовым раствором.
• Применение влагалищных свечей с облепиховым маслом.
Лечение как острого, так и хронического кольпита подразумевает под собой полное воздержание от половых контактов до того, как анализы придут в норму и симптоматика заболевания исчезнет.
Схема лечения кольпита
Специфическое лечение
Этиотропное лечение зависит от возбудителя, который вызвал кольпит. Препараты и схемы лечения кольпита представлены в таблице.
| Возбудитель заболевания | Препараты и схема лечения |
| Неспецифический бактериальный кольпит | • полижинакс по 1—2 вагинальные капсулы в сутки в течение 7—12 дней; • тержинан по 1 свече на ночь в течение 10 дней; • мератин-комби по 1 влагалищной таблетке на ночь в течение 10 дней; • микожинакс по 1—2 вагинальные капсулы в течение 7—12 дней; • бетадин, вокадин (йодполивинилпирролидон) по 1-2 вагинальные капсулы в течение 7—12 дней. |
| Гарднереллезный кольпит | • Ung. Dalacini 2% ввести с помощью аппликатора во влагалище 1 раз в сутки в течение 7 дней или мазевые тампоны 2 раза в сутки утром и вечером по 2—3 часа, в течение 7—10 дней; • гиналгин по 1 вагинальной свечи на ночь, в течение 10 дней; • тержинан (мератин-комби, микожинакс) по 1—2 вагинальные капсулы в течение 12 дней; • метронидазол по 0,5 г 2 таблетки 2 раза в день в течение 10 дней; • клион-Д 100 ввести на ночь глубоко во влагалище по 1 таблетки в течение 10 дней. |
| Трихомониазный кольпит | Курс лечения по 10 дней в течение 3-х менструальных циклов. • метронидазол (гиналгин, клион, эфлоран, трихопол, флагил, питрид) утром и вечером по 1 вагинальной свече в течение 10 дней; • тинидазол (фазижин) по 1 свече на ночь в течение 10 дней; • макмирор комплекс по 1 вагинальной суппозитории на ночь в течение 8 дней; • тержинан (мератин-комби, микожинакс) по 1 вагинальной свече на ночь в течение 10 дней; • трихомонацид вагинальные свечи по 0,05 г в течение 10 дней; • нитазол (трихоцид) 2 раза в день свечи во влагалище или 2,5 % аэрозольную пену по 2 раза в день; • Нео-пенотран 1 свеча на ночь и утром в течение 7—14 дней; • гексикон по 1 вагинальной свече 3—4 раз/а в день в течение 7—20 дней. |
| Кандидозный кольпит | • нистатин по 1 вагинальной свечи на ночь в течение 7—14 дней; • натамицин по 1 влагалищной свече на ночь в течение 6 дней или крем, который наносят на поверхность слизистых оболочек и кожи тонким слоем 2—3 раза в день; • пимафукорт 2-4 раза в сутки в виде крема или мази в течение 14 дней; • клотримазол — по 1 вагинальной таблетке на ночь в течение 6 дней; • канестен по 500 мг однократно в виде вагинальной таблетки; • миконазол 2-3 раза в день вагинальный крем в течение 6 дней. |
| Генитальный герпес | препараты прямого противовирусного действия: • ацикловир (цикловир, зовиракс, виворакс, виролекс, ацик, герпевир) — крем для аппликаций на область поражения 4—5 раз в день в течение 5—10 дней; • бонафтон — 0,5 % мазь, местно 4—6 раза в день в течение 10 дней; • эпиген (аэрозоль) — 4-5 раза в день в течение 5 дней; интерфероны и их индукторы: • а-интерферон в свечах — вагинально в течение 7 дней; • виферон — свечи, по 1—2 раза в день, 5—7 дней; • полудан — 200 мкг местно 2—3 раза в день в течение 5—7 дней; • гепон— 2—6 мг разводят в 5—10 мл физраствора, в виде спринцеваний или влагалищных тампонов 1 раза в сутки в течение 10 дней. препараты противовирусного действия растительного происхождения: • алпизарин — 2 % мазь местно 3—4 раза в день; • мегосин — 3 % мазь для аппликаций на шейку матки после спринцевания, нанести на 12 часов 3—4 раза в неделю. |
Лечение дисбактериоза влагалища
После специфического лечения требуется восстановить нормальную микрофлору влагалища для этого применяют следующие препараты:
— бифидумбактерин (лиофилизат живых бифидобактерий) вагинально по 5—6 доз, разведенных кипячёной водой, 1 раз в день в течение 5-8 дней или по 1 вагинальной свече 2 раза в день в течение 5—10 дней;
— бификол (лиофильно высушенная микробная масса активных штаммов бифидобактерий и кишечной палочки) — вагинально 5—6 доз 1 раз в сутки в течение 7—10 дней;
— лактобактерин (лиофилизат живых лактобактерий) — вагинально по 5—6 доз, разведенных кипяченой водой 1 разв день, 5—10 дней;
— колибактерин сухой (лиофилизат живых бактерий) — вагинально по 5—6 доз 1 разв день 5—10 дней;
— вагилак (Lactobacillus acidofilus— 18 мг, Lactobacillus bifidus — 10мг, культура йогурта — 40 мг, сыворотка в порошке — 230 мг, лактоза — 153,15 мг) — по 1 капсуле во влагалище 2 раза в день в течение 10 дней;
— ацилак — по 1 вагинальной свече на ночь в течение 10 дней;
— «Симбитер—2» (в одной дозе содержится 1000 млрд. живых клеток микроорганизмов 25-штаммовой пробиотической культуры) — интравагинально вводят предварительно разведенное кипячёной водой (1:2) содержимое флакона в течение 10—15 дней.
Витаминотерапия при кольпите
— поливитамины курсами (витрум, центрум, юни-кап, мультитабс);
— рибофлавин по 0,005 г 2 раза в день;
— аскорбиновая кислота по 200 мг с токоферола ацетатом по 100 мг 3 раза в день.
Кольпит и беременность
В период беременности женский организм испытывает очень серьезные нагрузки, поэтому иммунная система не редко дает сбои. Беременная женщина всегда более уязвима, чем женщина, которая не вынашивает ребенка. Кольпит сам по себе не может стать преградой для успешного зачатия. И фактически это заболевание само по себе не страшно для беременной женщины. Но не все так однозначно. Последствия, которые могут быть, бывают очень опасны для будущего ребенка. К примеру, при кольпите очень высок риск развития восходящей инфекции, когда плод от матери может быть инфицирован еще в период своей внутриутробной жизни. Опасность представляют и естественные роды, когда ребенок заражается от матери в момент прохождения по ее родовым путям. Беременные, столкнувшиеся с кольпитом, должны иметь в ввиду, что воспалительный процесс на слизистой влагалища может спровоцировать невынашивание беременности. Часто околоплодные воды также инфицируются, что может привести к развитию самых разных осложнений беременности, начиная от многоводия и заканчивая преждевременными родами не всегда здорового ребенка.
Несмотря на то, что большое количество медикаментозных средств для лечения кольпита запрещены к применению в период беременности, все же оставлять эту проблему без внимания ни в коем случае нельзя! При первых же проявлениях неприятных симптомов кольпита, необходимо обратиться за помощью к своему участковому гинекологу. Обычно проблема быстро решается с помощью иммуномоделирующих препаратов и местных антибактериальных средств. Рекомендуется также прибегать и к рецептам народной медицины — применять спринцевания и подмывания отварами целебных трав. Каких именно — расскажет специалист.


