Кожная болезнь пиодермия
Содержание
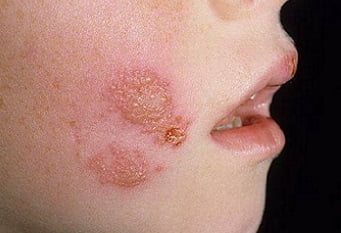
Пиодермия – дерматологическое заболевание, возникающее под воздействием гноеродных (пиогенных) бактерий. При различных формах пиодермии кожа покрывается гнойниками различного размера.
Высыпания, воспаление эпидермиса, краснота, зуд – результат деятельности патогенных микроорганизмов. Усиленное размножение стрептококков, стафилококков, грибов приводит к обширным поражениям кожных покровов.
Что это такое?
Пиодермия — это гнойничковые заболевания кожи, причиной которых являются гноеродные бактерии, главными из которых являются стафилококки и стрептококки, чуть реже — вульгарный протей и синегнойная палочка. Пиодермия чаще встречается в детском возрасте и у работников некоторых видов промышленности и сельского хозяйства.
Рост заболеваемости отмечается в осенне-зимний период — холодное и сырое время года. Влажный климат жарких стран является причиной большого количества больных с микозами и гнойничковыми заболеваниями кожи.
Причины возникновения
Ведущей причиной, вызывающей пиодермию, считается проникновение кокковых микробов в ткани волосяных фолликул, потовых и сальных желез с протоками, повреждений. Однако причины вторичных форм пиодермии, включая язвенные, гангренозные виды, до сих пор изучаются, поскольку в таких случаях обсеменение гноеродными агентами участков кожи — вторично, то есть, возникает уже после развития некой патологии.
Выделены ключевые факторы-провокаторы:
- наследственность;
- сдвиги в функционировании эндокринных органов («щитовидка», гипоталамус, гипофиз, надпочечники, половые железы), гормональные сбои;
- повреждения кожи (раны, уколы, ссадины, укусы, расчесы, ожоги);
- острое или долговременное снижение общего и местного иммунитета;
- кожные патологии, включая аллергозависимые дерматиты, клещевые поражения;
- сахарный диабет;
- занос гноеродной флоры при хирургических манипуляциях;
- повышенная чувствительность к аллергенам и реакция на пиококки;
- повышенная влажность, абсорбционная способность, щелочная реакция кожи;
- непереносимость определенных лекарств;
- частое переохлаждение или перегревание;
- расстройства неврологического характера и системы терморегуляции
- несоблюдение личной гигиены;
- периодическое травмирование кожи в определенных зонах;
- долговременные переживания и сильное физическое утомление;
- истощение, любые длительно текущие болезни;
- ожирение, расстройство обмена жиров и углеводов;
- загрязнение эпидермиса красками, керосином, растворителями, маслами, лаком, угольной пылью, бензином, цементом;
- сосудистые болезни, варикоз, тромбофлебит, расстройства кроветворения, желудочно-кишечные болезни;
- фокальные инфекции с воспалительным процессом в определенном органе или ткани, включая желудок, кишечник, носоглотку и область уха, репродуктивные органы.
Классификация
Основными микроорганизмами, вызывающими пиодермию, являются стрепто- (Streptococcus pyogenes) и стафилококки (Staphylococcus aureus). Процент заболеваний, вызванных другой микрофлорой (синегнойной или кишечной палочкой, псевдомонозной инфекцией, пневмококками и т.п.), очень невелик.
Поэтому основная классификация по характеру возбудителя разделяется на:
- стафилодермию — гнойное воспаление;
- стрептодермию — серозное воспаление;
- стрепто-стафилодермию — гнойно-серозное воспаление.
Кроме того, любая пиодермия различается по механизму возникновения:
- первичная — проявившаяся на здоровых кожных покровах;
- вторичная — ставшая осложнением других заболеваний (чаще всего сопровождающихся зудом).
Кроме того, пиодермию делят по глубине заражения. Поэтому общая классификация пиодермий выглядит таким образом:
- при поверхностной глубине заражения (импетиго стрептококковое, импетиго сифилидоподобное, импетиго буллезное, импетиго интертригинозное (щелевидное), импетиго кольцевидное, заеда стрептококковая, панариций поверхностный, стрептодермию сухую);
- при глубоком проникновении (целлюлит острый стрептококковый, эктиму вульгарную).
К стафилодермиям причисляют:
- при поверхностной глубине заражения (фолликулит поверхностный,остиофолликулит, угри обыкновенные, сикоз вульгарный, пузырчатку новорожденных эпидемическую);
- при глубоком проникновении (фолликулит глубокий, фурункул, фурункулез, карбункул, гидраденит).
К стрепто-стафилодермиям относят:
- при поверхностной глубине заражения (импетиго вульгарное);
- при глубоком проникновении (пиодермию язвенную хроническую, пиодермию шанкриформную).
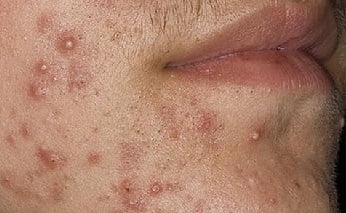
Симптомы пиодермии, фото
Воспалительный процесс при пиодермии развивается в естественных порах кожного покрова — потовых или сальных проходах, волосяных фолликулах. В зависимости от вида микроорганизмов-возбудителей клиническая картина и симптоматика заболеваний слишком разнообразны.
Поэтому приведем основные симптомы пиодермии (см. фото):
- Импетиго. Эта форма заболевания является достаточно распространенным. Его симптомы возникают внезапно с появления фликтен (водянистых, просовидных пузырьков), которые впоследствии преобразуются в желтоватые корочки и сильно чешутся. При слиянии корочек и стафилококковой инфекции корочки могут быть зеленоватого цвета. Последствия их разрешения бывают в виде шелушащихся пятен, плохо поддающихся загару. Наиболее часто поражается область лица и голова.
- Сикоз – хроническое рецидивирующее гнойное воспаление волосяных луковиц лица (усов и бороды). Болезнь связана с аллергизацией больного и нейроэндокринными нарушениями, часто с гипофункцией половых желез. Сначала в области губ и подбородка появляются мелкие гнойнички, затем их становится все больше. Вокруг возникает зона воспалительного инфильтрата с гнойными корками. Пиодермия лица течет длительно, упорно, с рецидивами.
- Остиофолликулит – воспаление устья волосяной луковицы. В отверстии фолликула появляется узелок величиной 2-3 мм, пронизанный волосом, вокруг имеется небольшая зона покраснения кожи. Затем пузырек подсыхает, образуется корочка, которая затем отпадает. Эти образования могут быть одиночными или множественными. Иногда заболевание носит рецидивирующий характер.
- Гидраденит – воспаление потовой железы. Возникает оно в подмышечной впадине, половых губах, перианальной зоне, в паху. Образуется крупный болезненный узел, который вскрывается с выделением гноя. Заболевание напоминает фурункул, но при нем не образуется гнойно-некротический стержень в центре опухоли.
- Фурункул – еще более распространенное поражение фолликула с гнойным расплавлением его и окружающих тканей. Начинается процесс с остифолликулита, но гнойнички сразу болезненны. Быстро формируется болезненный узел, достигающий размера грецкого ореха. Затем он вскрывается с выделением гноя, в центре можно увидеть гнойно-некротический стержень – омертвевший фолликул. После заживления остается рубец.
- Фолликулит – глубокое воспаление волосяного фолликула. Формируется возвышение розового цвета, в центре которого находится гнойничок, пронизанный волосом. Затем это образование рассасывается или превращается в язву, заживающую с формированием небольшого рубца.
- Карбункул отличается от фурункула большей распространенностью процесса. Развивается глубокая флегмона, достигающая подкожной клетчатки, фасций и мышц. Вначале появляется фурункул, однако затем вокруг него развивается сильный отек, из кожных отверстий выделяется гной. Вскоре кожа расплавляется и отторгается с образованием глубокой язвы. Больного пиодермией беспокоит выраженная лихорадка, головная боль и интоксикация. После очищения язва заживает, образуя рубец.
Эти пиодермии характерны для детей, у взрослых они не встречаются:
- Множественные абсцессы кожи – воспаление потовых желез у маленьких детей. Болезнь возникает при повышенной потливости и плохом уходе за малышом. На спине, шее, ягодицах возникают многочисленные узлы размером с горошину, кожа над ними покрасневшая. Постепенно узлы увеличиваются и превращаются в абсцессы, из которых выделяется гной.
- Остиопорит – воспаление выводных протоков потовых желез у младенцев. В паху, подмышечной области, на голове и туловище появляются мелкие гнойнички. Они быстро ссыхаются в корочки и отпадают, не оставляя следов. Болезнь обычно возникает при избыточной потливости ребенка вследствие пеленания.
- Стафилококковый синдром обваренной кожи – тяжелая форма пиодермии. На коже образуются крупные пузыри, напоминающие ожоги 2 степени. Болезнь начинается с покраснения кожи вокруг пупка, ануса, рта, затем на кожном покрове возникают пузыри. Они лопаются, образуя большие мокнущие эрозии. Пузыри могут сливаться, захватывая всю кожу ребенка. Болезнь сопровождается лихорадкой и интоксикацией.
- Эпидемический пемфигоид – очень заразное заболевание, проявляющееся образованием пузырей в поверхностном слое кожи вскоре после рождения. На ней возникают пузырьки, которые постепенно растут и лопаются с образованием быстро заживающих эрозий. Затем возникает новое вспышкообразное высыпание пузырей.
Формы пиодермии многочисленны и разнообразны, но способы лечения по сути своей весьма схожи. Однако, прежде, чем браться за него, следует поставить точный диагноз.
Диагностика
Основными критериями диагностики служат характерные элементы высыпаний на теле (пустулы, фликтены).
Для установления точного вида заболевания и вызвавшего его возбудителя применяется микроскопический метод исследования отделяемого гнойных элементов. При глубоком поражении тканей может использоваться биопсия. В случае тяжело протекающих заболеваний рекомендуется забор крови на определение уровня глюкозы (цель – исключение сахарного диабета). При выполнении общего анализа крови нередко отмечается увеличение показателей лейкоцитов, СОЭ.
Дифференциальный диагноз проводится с кожными проявлениями туберкулеза, сифилиса, паразитарных и грибковых поражений эпидермиса, кандидозом, микробной экземой.
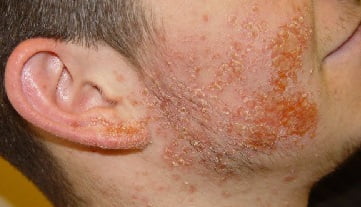
Осложнения
Тяжёлые последствия гнойничковых заболеваний наблюдаются при:
- несвоевременном обращении в лечебное учреждение;
- слабом иммунитете;
- прохождении неполного курса терапии;
- применении сомнительных методов лечения;
- плохой гигиене;
- сохранении провоцирующих факторов.
- воспаление лимфоузлов;
- абсцессы;
- рубцы в местах самостоятельного удаления пустул; инфицирование костной ткани;
- заражение крови;
- тромбоз сосудов головного мозга;
- менингит;
- воспаление внутренних органов.
Как лечить пиодермию?
Лечение пиодермии проводится под контролем квалифицированных специалистов. Как правило, врач назначает лекарственные препараты для наружного и внутреннего применения, включая восстановления иммунных сил.
- диагностика и терапия сопутствующих заболеваний (гормональный дисбаланс, сахарный диабет, иммунодефицит);
- устранение неблагоприятных воздействий на кожу (повреждение, загрязнение, воздействие высокой или низкой температуры);
- питание с ограничением рафинированных углеводов, преобладанием белков, растительной клетчатки, кисломолочной продукции;
- запрещение мытья (душ, ванна), мыть можно только локальные непораженные участки кожи с большой осторожностью, чтобы не разнести инфекцию;
- подстригание волос в очаге поражения;
- обработка кожи вокруг гнойников два раза в день раствором салицилового спирта.
Обязательно должна соблюдаться специальная низкоуглеводная диета. Для лечения пиодермий различного вида используются следующие медикаментозные препараты:
- рекомендуется проведение антибиотикотерапии с использованием полусинтетических макролидов, Пенициллина, Тетрациклина, аминогликозидов, цефалоспоринов последнего поколения);
- при тяжелом развитии заболевания используются глюкокортикостероидные препараты (Гидрокортизон, Метипред и т.д;
- при пиодермиях назначается прием гепатопротекторов (Эссенциале форте, Силибор и т.д.);
- рекомендуется употребление ангиопротекторов (Актовегина, Трентала);
- назначается прием цитостатиков (Метотрексата).
Для антисептики эрозивных изъязвлений необходимо использовать мази с бактерицидным воздействием. Наиболее часто при лечении пиодермий используются:
- мазь цинковая или салицилово-цинковая паста;
- Левомеколь;
- мазь тетрациклин;
- мазь линкомицин;
- мазь эритромицин;
- мазь гиоксизон и т.д.
Помимо этого, существуют препараты для комплексного лечения, оказывающие противобактериальное, антивоспалительное и противогрибковое воздействие. Наиболее востребованными являются мазь Тимоген и Тридерм.
Когда пиодермит сопровождается появлением язв, воспалительные очаги следует промыть асептиками после удаления струпа (Танином, Фурацилином, борной кислотой, Диоксидином, Хлоргексидином и др.).
При карбункулах, фурункулах, гидраденитах можно накладывать на область поражения стерильную повязку с Ихтиолом+Димексидом, Химотрипсином и Трипсином. Кроме того, на пораженные части тела часто накладывается повязка с Томицидом.
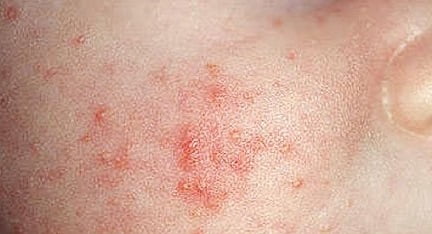
Профилактика
Соблюдение элементарных правил личной гигиены является главной профилактической мерой. Помимо этого, рекомендуется:
- правильно питаться;
- принимать солнечные ванны;
- избегать стрессов и переутомления;
- регулярно проводить витаминотерапию;
- соблюдать режим дня;
- обеспечить ребёнку полноценный сон;
- регулярно стричь ногти;
- укреплять иммунитет;
- своевременно обрабатывать любые повреждения детской кожи;
- бороться с чрезмерной потливостью.
Все профилактические меры, которые помогают избежать заражения детей пиодермией, знакомы родителям. Это их непосредственно родительские обязанности. Если ребёнку с детства прививать здоровый образ жизни, никакие кокки ему будут не страшны. Исключения составляют лишь непредвиденные внешние обстоятельства, которые предугадать невозможно (нечаянная микротравма кожного покрова, контакт с переносчиком возбудителя и т. д.).
Что это за болезнь?
Пиодермия — это дерматологическое заболевание, которое характеризуется появлением специфических высыпаний и развитием процессов нагноения на кожных покровах.
Причиной ее развития обычно является стафилококковая и стрептококковая инфекции, иногда — синегнойная палочка.

Рост болезнетворных микроорганизмов могут спровоцировать следующие факторы:
- устойчивость организма к воздействию антибиотиков, которые часто применялись при лечении предшествующих заболеваний;
- обменные нарушения в организме;
- наследственная предрасположенность к кожным патологиям;
- снижение иммунитета;
- наличие хронических заболеваний;
- несоблюдение гигиены тела и жилища;
- нарушение РН-баланса кожи;
- длительное лечение гормональными средствами;
- постоянная макротравматизация кожи (расчесывания, укусы насекомых и др.);
- наличие сопутствующих кожных болезней (дерматитов, демодекоза, экземы и т.п.);
- чрезмерная потливость или нарушение работы сальных желез (повышенная жирность кожи).
К этому заболеванию особенно предрасположены дети и подростки (37%). Чаще болеют лица мужского пола старше 20-ти лет, у женщин оно встречается реже.
Код по МКБ-10
Медицинская наука дает не только конкретное определение пиодермии как болезни кожи, протекающей с ее нагноением, но и относит ее к группе дерматологических патологий — инфекционным поражениям эпидермиса и подкожной клетчатки.
У болезни имеется свой код — L08.0 .

Пиодермия: фото у ребенка и взрослого на лице
А вот, гангренозная пиодермия имеет отдельную градацию ( L88 ) и причины ее возникновения до конца не выяснены наукой. Такая патология внезапно возникает на фоне болезней пищеварительной системы и имеет иной механизм развития — при ней в кожных покровах активизируются лейкоциты, которые начинают по ошибке разрушать здоровые ткани. Инфицирование эпидермиса бактериями происходит уже позже и является вторичным.
Гангренозная пиодермия практически не поддается лечению антибиотиками и имеет характерную клиническую картину. Вначале на коже образуются пустулы с кровянистым содержимым или плотные узелки, локализующиеся на ногах и ягодицах (иногда в области живота и верхних конечностей, на лице и шее). Как только эти образования самопроизвольно вскрываются, на их месте остаются глубокие изъязвления округлой формы со рваными краями.

Язвы имеют специфическую окраску — от темно-красной до багровой или лиловой, на их дне обнаруживается гной и некротические массы.
Классификация пиодермий построена на механизме или причине их возникновения, особенностях течения болезни, глубине поражения кожных покровов:
- Когда в воспалительный процесс вовлекается волосяной фолликул, возможно развитие таких патологий как: сикоз, остиофолликулит, глубокий фолликулит, образование карбункула или фурункулеза.
- При повреждении сальных желез возникают: вульгарная сыпь, угри, гидраденит.
- В случаях заражения патогенными кокками врачи ставят диагнозы: буллезного, щелевидного или стрептококкового импетиго, интертригинозной или острой диффузной стрептодермии, простого белого лишая.
- При смешанных инфекциях развиваются: вульгарная форма импетиго, язвенные пиодермии.
Симптомы
Клиническая картина пиодермий очень разнообразна, она зависит от вида возбудителя, течения процесса, формы болезни и многих других факторов.

К самым распространенным относятся поверхностные формы заболевания:
- Остиофолликулит . Представляет собой воспаление кожных покровов, с образованием множества гнойных папул, пронизанных волоском. Такие образования, спустя несколько дней после высыпания, подсыхают и на их месте образуются тонкие рубчики.

- Вульгарный сикоз . Излюбленной его зоной являются места близь волосяного покрова на лице и голове (область лба, висков, подбородка, под носом, возле бровей). Характеризуется болезнь появлением большого количества остиофолликулитов. В зонах их расположения больные чувствуют выраженный дискомфорт и болезненность.

- Пузырчатка . Диагностируется у новорожденных в первые дни жизни. Патология проявляется образованием крупных очагов с гноем пузырчатой формы, на поверхности которых появляются эрозии и струпья.

- Стрептококковое импетиго. Проявляется распространением мелких гнойников по всему лицу, при заживлении они покрываются плотными желтыми корками.

- Простой лишай. Протекает с образованием розовых пятен в области лица и головы, они шелушатся и умеренно зудят.

Глубокие формы пиодермий:
- Фурункул. Характеризуется образованием воспаления с нагноением. По его центру располагается плотный стержень, он может вскрыться самостоятельно или с помощью хирургического вмешательства.

- Карбункул. Представляет собой группу слившихся фурункулов. Это весьма болезненное образование, гной из него удаляют оперативным путем.

- Гидраденит. Поражает потовые железы, они сильно воспаляются, краснеют и отекают, при прикосновении или надавливании на них ощущается боль. Эта форма пиодермии часто проявляет себя в области половых органов, поэтому его изучением и лечением занимается дерматовенерология.
Лечение
Терапию пиодермии целесообразно начать с исследования на определение типа возбудителя и чувствительность пациентов к антибиотикам, а также выяснения заразна ли эта форма болезни.

В соответствии с этим подбираются препараты для антимикробного лечения и назначается схема их приема:
- курс антибактериальной терапии может составлять до двух недель. Хорошо зарекомендовали себя такие антибиотики как: Тетрациклин, Рифампицин, Метациклин и другие.
- для укрепления сосудов кожи используют ангиопротекторы: Трентал, Актовегин, Никотинат натрия .
- с целью усиления процессов регенерации лечение пиодермии у взрослых проводится в сопровождении витаминотерапии , приема микроэлементов и иммуномодулирующих препаратов .
- хронические глубокие формы этой патологии требуют применения гормональных и цитостатических средств ( Преднизолона, Метотрексата ).
- в некоторых случаях назначают лечение вакцинами ( стафилококковой лечебной, стафилококковой бесклеточной ).
При сахарном диабете лечение пиодермии основано на строгом соблюдении диетических рекомендаций, рациональном отдыхе и избегании стрессовых ситуаций.
У взрослых
Особенности протекания заболевания у людей зрелых заключаются в состоянии их иммунной системы . Обычно именно ее ослабление способствует развитию пиодермии у взрослых.

Из поверхностных форм у них чаще всего диагностируется фурункулы, карбункулы и различные виды импетиго.
У детей
Так как у младенцев и малышей в раннем детстве многие системы только формируются и совершенствуются, даже простые пиодермии протекают у них сложнее. Поверхностные ее виды обычно наблюдаются в области пупочного кольца, в складках кожи, на лице и конечностях.
Чаще у детей симптомы пиодермии связаны с повышением температуры тела, нервной возбудимостью и беспокойством, увеличением лимфоузлов.
Для успешной терапии болезни необходимо определить возбудителя и вовремя выявить форму болезни.
В детском возрасте обычно диагностируют:
- перипорит , связанный с чрезмерным потением малыша, на его коже высыпают небольшие гнойники в области тела, лица и головы, они лопаются и образуют корочки, мокнут и зудят;

- пеленочный дерматит , характеризуется выраженным покраснением, пастозностью и образованием фурункулов в зоне промежности или ягодиц, без лечения эти образования изъязвляются;

- панариций , образуется возле воспаленной ногтевой пластины и представляет собой небольшие очаги с нагноением.

Видео
Заболевания кожи проявляются очень похоже для человека, который не имеет медицинского образования. Именно поэтому так необходимо просвещение: зная симптомы, можно отличить подростковые прыщи от фурункула, мелкую сыпь из-за недостаточно чистого постельного белья от пиодермии, и трезво оценить опасность и возможность возникновения осложнений.
Что такое пиодермия?
Пиодермия — общее название для обширной группы гнойных заболеваний кожи, возбудителями которых могут выступать стрептококки и стафилококки, вместе или по отдельности.
Причины
Стафилококки и стрептококки сами по себе не опасны — при обследовании они могут быть обнаружены на коже любого человека, который при этом выступает их временным или постоянным носителем. Чтобы они стали причиной развития заболевания, человек должен быть к этому предрасположен из-за внутренних или внешних причин.
К внутренним относят:
- сниженный иммунитет, который может быть вызван:
- общей слабостью организма из-за плохого питания, постоянных стрессов, недостатка витаминов или физической активности, нестабильного режима сна;
- полученной травмой, на которую организм вынужден тратить ресурсы;
- лечением аутоиммунных болезней, при котором иммунитет угнетается искусственно, чтобы помешать защитным клеткам атаковать своих;
- протекающим в организме воспалительным процессом — от банальной простуды до развития злокачественной опухоли.
К внешним причинам относятся:
- повышенная или пониженная температура — перегрев или переохлаждение ослабляют защитные свойства кожи и делают её восприимчивой;
- склонность к повышенному потоотделению — пот выделяется в больших количествах, зачастую меняется его состав, и в результате часть бактерий, которые обезвреживали стрептококки и стафилококки, оказываются выведенными из строя;
- слишком частое использование антибактериальных средств в быту — на человеческой коже существуют и полезные бактерии, которые оказываются уничтоженными; более того, кожа становится слишком сухой, трескается и позволяет патогенным микроорганизмам легко проникнуть внутрь;
- мелкие травмы, такие как ссадины и царапины — если не провести все необходимые медицинские мероприятия, через них внутрь легко проникнут стрептококки и стафилококки;
- плохое состояние окружающей среды — насыщающие атмосферу дым, грязь и смог оказывают на кожу сильное отрицательное влияние.
На состоянии кожи может также сказываться пристрастие к жирной и соленой пище, и пренебрежение элементарными правилами гигиены.

Классификация
Классификация пиодермии весьма разветвлена и разнообразна. По особенностям течения выделяют:
- острую пиодермию, которая проявляется весьма болезненно и длится около двух месяцев;
- хроническую пиодермию, которая длится дольше двух месяцев и часто возвращается даже после стойкой ремиссии.
По распространенности выделяют:
- распространенную, которая покрывает большую часть доступной кожи;
- локализованную, при которой все ресурсы болезни сосредотачиваются в одном фурункуле или карбункуле.
По глубине выражения выделяют:
- поверхностную, при которой болезнь задевает преимущественно эпидермис;
- глубокую, при которой прыщи залегают в самых глубоких слоях кожи.
По виду возбудителя делят на:
- стафилодермию, которая вызывается стафилококками;
- стрептодермию, которую вызывают стрептококки;
- стрептостафилодермию, при которой на организм воздействуют оба возбудителя.
К какому конкретно виду относится пиодермия, расскажут её симптомы.
Симптомы
Если пиодермия вызвана распространением стрептококков, она поражает преимущественно поверхностный слой кожи, не задевая ни потовые, ни сальные железы, не касаясь волосяных луковиц. Симптомы зависят от конкретной формы:
- Стрептококковое импетиго. Характеризуется возникновением на коже мелких пузырьков с прозрачным содержимым, которое со временем мутнеет и выплескивается, образуя сухую корочку. Та отпадает, оставляя кожу покрасневшей, сухой и шелушащейся. Очень заразно, поражает большие участки кожи.
- Щелевидное импетиго. Чаще всего поражает губы — их уголки отекают и краснеют, внутри видно воспаленную щель разошедшейся кожи. Болезненно, с трудом поддается излечению.
- Лишай. Склонен к рецидивам, проявляется большими розовыми пятнами на коже, которые сильно зудят. После излечения на какое-то время остаются лишенные пигментации пятна.
- Поверхностная паронихия. Поражает утолщение кожи под ногтями, делая её отечной, болезненной, синюшной и приводя со временем к образованию гнойничков.
- Рожистое воспаление. Приводит к воспалению эпидермиса, выглядит, как большие ярко-красные пятна, по фактуре напоминающие кожуру апельсина, горячие и болезненные на ощупь. Может вызывать осложнения.
- Эктима. Сначала появляется гнойничок, окруженный воспаленной кожей, и наполненный гноем с кровью. Прорвавшись, приводит к образованию сухой бурой корочки, под которой обнаруживается язва. Оставляет заметные рубцы.

Если пиодермия вызвана распространением в организме стафилококков, она поражает преимущественно волосяные луковицы, потовые и сальные железы. Может локализоваться как в поверхностном слое, так и в более глубоких. Симптомы различаются в зависимости от формы, которых у стафилодермии множество:
- Остиофолликулит. Одна из самых безобидных форм. Поражает волосяные фолликулы, приводя к образованию крохотного гнойничка, покрытого бурой корочкой. В течении пяти дней гнойное содержимое рассасывается, корочка отпадает, шрама не остается. Между собой гнойнички не сливаются, наблюдаются преимущественно на лице, в фолликулах легких пушковых волос.
- Фолликулит. Сходная с остиофолликулитом форма, отличающаяся меньшей безобидностью. Поражает также фолликулы, вызывая сначала образование красно-розового болезненного узелка, затем гнойничка с серо-зеленым содержимым. В большинстве случаев воспаление проходит за неделю, не оставляя следа, но иногда на его месте образуется маленькая язва, после которой остается шрам.
- Везиколопустулез. Возникает при повышенном потоотделении, преимущественно у маленьких детей. Поражает потовые железы, вызывая образование гнойничков на их месте. Болезненны, имеют тенденцию к слиянию, проходят примерно за десять дней, встречаются преимущественно в подмышках и в паху.
- Фурункул и фурункулез. Если болезнь вызвал золотистый стафилококк, разовьется, скорее всего, это форма. Поражает сальные железы и волосяные луковицы. Приводит к развитию очень болезненного уплотнения с гнойным стержнем посередине. После нескольких дней начинается некроз тканей — фурункул отмирает, оставляя шрам. Процесс сопровождается болями, повышением температуры. Может вызывать осложнения — вплоть до сепсиса. При фурункуле уплотнение единично, при фурункулезе распространяется во множественном числе.
- Псевдофурункулез. Сходен по течению с фурункулом, но поражает потовую железу, уплотнение не имеет стрежня и обычно окрашено в фиолетово-алый цвет. Очень болезненно, через несколько дней не отмирает, а прорывается наружу через истончившуюся кожу. Всегда оставляет рубец, может приводить к серьезным осложнениям.
- Карбункул. На первой стадии образуются три-четыре узелка под кожей, которые со временем сливаются в один, наполненный гноем. Кожа на месте карбункула натягивается и синеет, внутри начинается некроз, сопровождающийся сильной болезненностью. Со временем кожа рвется, выпуская гнойное содержимое, и образуется язва, которая со временем затягивается и оставляет большой шрам. Процесс часто сопровождается температурой, болями, головной болью, тошнотой и рвотой. Иногда встречаются бред и галлюцинации, иногда осложнения.
- Гидраденит. Поражает потовые железы — они опухают, становятся болезненны, со временем формируется гнойник, имеющий красно-синий цвет. Вскрывается только через две недели, которые проходят для больного в состоянии недомогания и повышенной температуры. Оставляет рубец, иногда может поражать целые группы желез.
Смешанное поражение стрептококками и стафилококками встречается реже, чем предыдущие два варианта. Захватывает глубокие слои кожи, часто приводит к их изъязвлению. Встречается преимущественно у людей, имеющих серьезные проблемы с иммунитетом. Симптомы разнятся в зависимости от формы:
- Стрепто-стафилококковое импетиго. Кожа воспаляется, на ней образуются пузырьки с прозрачной жидкостью, которая мутнеет в течении нескольких часов и прорывается, образуя коричневую сухую корочку. Когда та отпадает, открывается эрозия, не оставляющая следов. Очень заразно.
- Язвенно-вегетирующая пиодермия. Очень быстро переходит в хроническую форму. Кожа воспаляется, на ней образуются гнойнички, которые прорываются и оставляют место для выпуклых красно-синих бляшек. Те, в свою очередь, воспаляются, покрываются язвочками и оставляют следы.
- Рубцующийся фолликулит. Сходен с фолликулитом, образующимся при стафилококковой форме, но заходит куда глубже — после образования и разрыва гнойничка волосяная луковица оказывается необратимо повреждена, что приводит к облысению. Чаще всего встречается у взрослых мужчин.
Формы пиодермии многочисленны и разнообразны, но способы лечения по сути своей весьма схожи. Однако, прежде, чем браться за него, следует поставить точный диагноз.

Диагностика
Диагностировать пиодермию не слишком сложно — поверхностные формы зачастую определяются врачом исключительно на основе визуального осмотра и опроса пациента.
Более глубокая диагностика требуется только если течение болезни уже стало хроническим и периодически рецидивирующим. Применяют:
- микробиологическое исследование, при котором проводят посев гнойного содержимого для определения чувствительности возбудителя к антибиотикам;
- биохимическое исследование, при котором забирают мочу и кровь;
- иммунологическое исследование, при котором определяют уровень иммунитета;
- биопсию, при которой из язвы забирают немного ткани, чтобы подвергнуть её гистологическому исследованию.

Лечение
Лечение пиодермии обычно зависит от направленности и глубины заболевания. Это может быть:
- местная терапия;
- антибактериальные средства;
- повышение иммунитета.
В некоторых случаях пациенту могут назначить операционное вмешательство. В других — порекомендовать обратиться к народным средствам.

Медикаментозные способы
Местная терапия проводится, если пиодермия захватила только эпидермис. Перед тем, как прибегнуть к ней, гнойнички вскрываются, удаляется гнойное содержимое и омертвевшие ткани. После используются:
- Салициловая кислота в виде мази. Препятствует воспалению, подавляет рост бактерий, размягчает кожу. Применяется два раза в день — пораженный участок смазывается и накрывается стерильным тампоном, также пропитанным в мази.
- Зеленка. Препятствует размножению стрептококков и стафилококков. Наносится на пораженные участки точечно.
- Фукорцин в виде раствора. Препятствует размножению возбудителей, борется с грибковыми инфекциями, что полезно, если они сопутствуют пиодермии. Наносят три раза в день на пораженные участки.
- Триамцинолон в виде крема. Препятствует воспалению и аллергии. Наносят на пораженные участки трижды в день.
- Гиоксизон в виде мази. Подавляет воспаление и аллергию, препятствует размножению возбудителя, снимает зуд. Наносится дважды в день на пораженные участки.
Антибиотики применяют, если мази и крема не оказали эффекта. В легких случаях применяются таблетки, в более серьезных — внутривенные инъекции.
- Цефалексин. По 500 мг каждые 6 часов, за полчаса до еды.
- Цефазалин. Внутривенно 3-4 раза в сутки.
- Цефотаксим. Внутривенно 2 раза в сутки.
- Доксициклин. 200 мг в сутки, запивать большим количеством жидкости.

Если течение болезни хроническое, с частыми рецидивами (не реже, чем раз в 3 месяца), врач может назначить иммунотерапию, итогом которой станет выработка специфических иммунных клеток, способных дать отпор конкретной бактерии. Применяться может стафилококковый анатоксин, сухая стафилококковая вакцина, стрептококковый бактериофаг и другие препараты.
В редких случаях может применяться хирургическое вмешательство — в тех случаях, когда другие способы лечения не помогают. Чаще всего используется оно при работе с фурункулами и карбункулами, и проходит последовательно:
- применяется местная анестезия;
- стенка гнойника прокалывается острым скальпелем, полость вскрывается;
- мертвая ткань удаляется;
- в полость закладываются противовоспалительные препараты, поверх накладывается повязка.

Народные методы
Народные средства применяются только если это рекомендует специалист и только если пиодермия у больного в одной из самых легких форм. Применяют:
- Настой из одуванчика. На стакан теплой воды добавляют 2 чайных ложки сухих цветов и корней, настаивают 8 часов и пьют по полстакана перед едой.
- Мазь из чистотела. Смешивают сухой чистотел и подсолнечное масло, смазывают пораженные участки кожи.
- Мазь из почек тополя. Измельчить почки, смешать с маслом, настаивать сутки. После прокипятить, охладить и трижды в день наносить на пораженные участки.
Кожа, на которую наносятся средства, должна быть чистой и сухой.
Профилактика
Чтобы не допустить развития болезни, следует придерживаться простейших правил профилактики:
- вовремя обрабатывать все ссадины и царапины спиртом или йодом и носить перчатки там, где это предусмотрено техникой безопасности;
- следить за своим здоровьем и вовремя лечить очаги инфекции, не допуская развития хронических болезней;
- стараться избегать стрессов и нездорового образа жизни;
- мыть руки вовремя, но не использовать антибактериальное мыло слишком часто;
- время от времени менять мыло, поскольку стафилококки и стрептококки легко адаптируются, если использовать один и тот же вид.
Пиодермия излечима, особенно если вовремя заметить её и принять меры. Не пускать все на самотек и следить за состоянием своего здоровья — лучший способ сохранить кожу чистой.
На видео наглядно показывается и рассказывается о патогенезе стрептодермии, способах её излечения и профилактики.
>


