Вторичная аменорея что это такое
Содержание
Авторы:
Волкова А.А., врач-эндокринолог, практический стаж с 2015 года.
Цельмер Н.Е., акушер-гинеколог, первая квалификационная категория.
Июнь, 2019.
Код по МКБ-10: N91.1
Синонимы: аменорея, длительное отсутствие месячных.
Вторичная аменорея – отсутствие менструаций в течение полугода и более у женщин, находящихся в репродуктивном возрасте, а также имеющих установившийся менструальный цикл.
Распространенность заболевания в популяции колеблется от 3 до 10%.
Помимо отсутствия менструаций, в зависимости от причины, могут наблюдаться дополнительные симптомы, такие как гирсуртизм (избыточное оволосение), ожирение, бесплодие, акне, гипертония.
Лечение базируется в основном на использовании гормональных препаратов.
Причины
Существует две классификации вторичной аменореи.
Первая – деление на две группы: физиологическую и патологическую.
- Физиологическая аменорея возможна при беременности, в период менопаузы, во время выкармливания ребенка грудью.
- Патологическая вторичная аменорея – это все остальные варианты, связанные с неправильной работой организма.
Вторая классификация основана на причинах развития вторичной аменореи.
Кто в группе риска
Среди факторов риска, способствующих развитию вторичной аменореи, называют:
- наличие лишнего веса,
- хронические заболевания половых или эндокринных органов;
- некомпенсированные хронические заболевания,
- строгие диеты,
- острые инфекции не только половых органов, но и организма в целом.
Причины со стороны головного мозга (центральные)
- Развивается вследствие сильных нервных потрясений, регулярных стрессов, также связана с тяжелым стрессом, угнетающим состоянием. Например, у многих женщин во время войны прекращались месячные. Это называлось термином «аменорея военного времени». Организм в условиях опасности для жизни ставил половой инстинкт на второй план. В гипофизарно-гипоталамической системе не выделялось должное количество гонадотропинов, яичники не получали должной стимуляции и не функционировали.
Патологические изменения в работе гипоталамуса
- Потеря массы тела из-за изнурительных диет, хронических или остро протекающих заболеваний, анорексии. Месячные прекращаются при снижении количества жировой ткани ниже критического минимума. Жировая ткань в норме является внеяичниковым источником небольшого количества эстрогенов. Кроме того, при голодании и соблюдении жесткой диеты всегда имеет место психологическое напряжение, стресс, невроз. Вследствие этого в головном мозге вырабатывается меньше стимулирующих яичники гонадотропных гормонов. Без должной стимуляции яичники не продуцируют достаточное количество половых гормонов.
- Чрезмерно интенсивные занятия спортом.
- Нейрообменно-эндокринный синдром (заболевание с предположительно генетической предрасположенностью, характеризующееся нарушением работы надпочечников и яичников на фоне ожирения).
Патологические изменения в работе гипофиза
- Гиперпролактинемия (избыточный синтез гипофизом гормона пролактина из-за гормон-активной опухоли или функциональных нарушений). Пролактин отвечает за рост молочных желез и выработку грудного молока. Избыток пролактина может наступить при опухоли или повреждении гипофиза, после нейроинфекций, при патологии щитовидной железы и других эндокринных расстройствах, при тяжелом стрессе. При избытке пролактина происходит подавление выработки гонадотропинов в головном мозге. Дальше по типичной схеме: нет гонадотропинов – нет стимуляции яичников – яичники не синтезируют достаточное количество половых стероидов – нет менструации.
- Влияние опухолевых образований на продукцию гормонов гипофиза.
- Синдром Шихана (гибель клеток гипофиза вследствие нарушения кровотока в нем во время осложненных родов или абортов).
- Черепно-мозговые травмы с повреждением гипофиза.
Нарушения работы надпочечников
- Адреногенитальный синдром, характеризующийся врожденной гиперплазией коры надпочечников.
- Опухоли надпочечников, способные синтезировать мужские половые гормоны (вирилизирующие).
- Синдром или болезнь Иценко-Кушинга (длительное лечение системными глюкокортикостероидами или повышенное выделение надпочечниками кортизола).
Патологии в работе яичников
Синдром истощенных яичников
- прекращение функционирования яичников у женщин, чей возраст не достиг отметки в 40 лет. Синдром истощенных яичников развивается при истощении в яичниках запаса фолликулов и яйцеклеток. Именно ткани фолликула при созревании яйцеклетки и в процессе овуляции секретируют в яичниках половые стероиды каждый месяц. В норме запас фолликулов заканчивается в 45-55 лет (время климакса). При истощении яичников это происходит преждевременно. Запас фолликулов при этой болезни может быть исходно уменьшенным (например, заложен генетически малый, или при внутриутробном развитии девочки на беременность матери повлияли токсины, яды, неблагоприятные экологические воздействия). При кистах больших размерах в яичниках может замещаться нормальная ткань яичника и теряться овариальный резерв. Запас яйцеклеток также уменьшается после операций с удалением части яичника.
Синдром резистентных яичников
- нечувствительность яичников к гормонам, вырабатываемым гипоталамо-гипофизарной системой. В тканях яичника достаточное количество фолликулов и яйцеклеток, но яичник не чувствителен к стимуляции гонадотропинами. Есть предположения об аутоиммунной природе этого синдрома. Яичники устойчивы (резистентны) к стимуляции их функции гонадотропинами. Поломка происходит на уровне рецепторов к гонадотропинам.
Синдром поликистозных яичников (СПКЯ)
- наличие на яичниках большого количества варьирующихся по размеру кист, нарушающих их нормальную функцию. Характеризуется нарушением овуляции (ее отсутствие или редкая овуляция), скудными редкими менструациями или аменореей, гиперандрогенией (увеличением содержания мужских половых гормонов в крови женщины). Часто (примерно в половине случаев) синдрому поликистозных яичников сопутствует избыточный вес и гиперинсулинемия. В яичниках при этом фолликулов много, но их созревания и выхода яйцеклетки не происходит. При первичной форме СПКЯ причиной избытка мужских половых гормонов и инсулина является нарушение в цикле образования этих гормонов (поломка и дефицит на уровне ферментов). При вторичной форме СПКЯ избыток мужских половых гормонов вызывают другие заболевания эндокринных органов (гипотиреоз, ожирение, опухоли головного мозга с повышенной выработкой гормонов пролактина и АКТГ, болезни надпочечников).;
Синдром гиперторможения гонад
- развивается после приема лекарственных гормональных препаратов. Иногда менструация прекращается после отмены комбинированных оральных контрацептивов, после лечения гормональными препаратами определенных групп с целью подавления активного эндометриоза и миомы матки. Обычно аменорея после лекарственных гормональных препаратов самостоятельно излечивается спустя несколько месяцев.
- опухоли и кисты яичников как доброкачественные, так и злокачественные;
- влияние на яичники химиотерапии или лучевой терапии, последствие оперативного вмешательства, искусственно созданная менопауза.
Со стороны матки
- эндометрит,
- частые абортивные вмешательства,
- атрезия цервикального канала,
- наличие внутриматочных спаек.
Сращения (синехии) в матке – синдром Ашермана
- В этом случае поврежден внутренний менструирующий слой матки. У женщин с синдромом Ашермана всегда есть предшествующий травмирующий или воспалительный фактор: травматичный аборт, частые аборты, выскабливание, инфекционные осложнения после хирургических манипуляций с развитием эндометрита.
Сращения цервикального канала (атрезия)
- Возникают после абортов, операций на шейке матки (пластика, ампутация шейки матки по Штурмдорфу), электроконизации шейки матки с повреждением базального слоя слизистой оболочки цервикального канала. Возникают спайки, происходит зарастание цервикального канала и нарушение оттока менструальной крови из матки. Менструации могут быть скудными, мажущими вначале и прекратиться совсем при полной атрезии канала.
Признаки вторичной аменореи
Основной симптом вторичной аменореи – отсутствие менструаций в течение 6 месяцев и более. Однако часто расстройство менструальной функции дополняется другими жалобами, среди которых:
- снижение либидо — сексуального влечения — признак дефицита андрогенов;
- повышенная жирность кожи, угри, избыточное оволосение, отложение жира на животе и плечевом поясе — признаки избытка андрогенов (мужских половых гормонов);
- уменьшение размеров матки и яичников, бледная и сухая слизистая во влагалище — признаки дефицита эстрогенов;
- «приливы» (как при климаксе), потливость, сердцебиение, раздражительность, утомляемость, старение кожи — при дефиците половых стероидов;
- галакторея — появление выделений из молочных желез, хоть женщина не беременна и не кормит грудью — при избытке пролактина;
- набор лишнего веса или, напротив, излишнее похудение в короткие сроки без значительных изменений в рационе и образе жизни (увеличение веса наблюдаются при синдроме поликистозных яичников, гиперпролактинемии и нарушении функции щитовидной железы);
- появление на кожных покровах стрий («растяжек»);
- депрессивные состояния, резкие перемены настроения;
- повышенная утомляемость, сонливость или наоборот ухудшение качества сна вплоть до бессонницы;
- одутловатость лица, тусклые и выпадающие волосы;
- приступы тахикардии, повышение артериального давления;
- приступы головных болей;
- боли в нижней части живота
- при СПКЯ на осмотре у гинеколога яичники ощупываются увеличенными в объеме, плотными;
- нарушение полей зрения и цветового восприятия – при опухоли гипофиза.
Анализы и обследования
Диагностика факта наличия вторичной аменореи не представляет сложностей. Гораздо труднее врачам установить причину развития заболевания, чтобы подобрать оптимальные варианты коррекции. Обычно назначаются следующие обследования и анализы:
Внешний и гинекологический осмотр
- лишний вес,
- акне,
- гирсуртизм,
- мужская фигура с широкими плечами и узкими бедрами и др.
Для полноценной диагностики важное значение имеют детальный сбор анамнеза пациентки (время первых менархе, регулярность и длительность цикла, наличие в анамнезе гинекологических заболеваний, абортов, ЗППП).
Исследования крови
Тестирование на беременность (определение уровня ХГЧ в сыворотке крови) — выполняется всегда при задержках менструации и нерегулярном цикле.
Оценка гормонального статуса по анализу крови:
Определение концентрации гормонов щитовидной железы:
Список рекомендуемых к оценке гормонов может расширяться или сужаться в зависимости от клинической картины в каждом конкретном случае.
- Выполнение фармакологических проб (с прогестероном, кломифеном, эстрогенами и гестагенами). Заключается в ведении в организм определенных доз гормонов с последующей оценкой реакции организма на них. Метод помогает определить, каких именно гормонов не хватает и на каком уровне возник дефицит. При отрицательной пробе менструалоподобной реакции на введение гормона не возникает. При положительной пациентка реагирует на введение гормонов кровотечением из матки.
- Анализ на половые инфекции (гонорея, трихомониаз, сифилис и др.).
- Определение уровня глюкозы крови, тест на толерантность к глюкозе при наличии показаний, например, СПКЯ и ожирение;
Обследования
- Гистероскопия – манипуляция, направленная на осмотр полости матки. Помогает диагностировать наличие нефункционирующего эндометрия.
- УЗИ органов малого таза — позволяет выявить синехии в полости матки, гематометру, уменьшение размеров матки и яичников, кисты, отсутствие фолликулов в яичниках, отсутствие роста эндометрия в матке, отсутствие овуляции, поликистозные и увеличенные в размере яичники с плотной капсулой.
- Диагностическая лапароскопия – операция, выполняемая в диагностических целях, особенно информативна при вторичной аменорее яичникового происхождения. Также лапароскопия показана для уточнения диагноза синдрома истощенных или резистентных яичников, в случае бесплодия у женщины и подготовки к ЭКО.
- КТ или МРТ гипофиза при подозрении на патологические изменения в работе этого органа;
- Рентгенологическое исследование «турецкого седла» при подозрении на опухоль гипофиза – пролактиному.
- УЗИ почек, по показаниям в/внутривенная урография — необходимы всем пациенткам с пороками развития половой системы, часто сочетающейся с аномалиями почек.
- УЗИ надпочечников и щитовидной железы.
Лечение аменореи
Терапией аменореи занимается гинеколог-эндокринолог или гинеколог в тандеме с эндокринологом.
Лечение вторичной формы аменореи зависит от ее происхождения. Основная цель – восстановить менструации и, если есть возможность, репродуктивную функцию.
Лечение может быть направлено на непосредственную причину отсутствия менструаций, когда она известна. В случае, если причина заболевания не ясна или само заболевание неизлечимо, назначается симптоматическая терапия.
Если аменорея вызвана каким-либо хроническим заболеванием, сначала добиваются его компенсации, а потом нормализуют менструальный цикл.
К важным пунктам терапии аменореи отнесём также:
- Психотерапию;
- Физиолечение;
- Здоровый образ жизни, нормализацию режима сна и отдыха;
- При потере веса — высокобелковая диета, консультации у психотерапевта или психиатра при анорексии;
- Аменорея, вызванная лишним весом, корректируется с помощью низкоуглеводной диеты, увеличения физических нагрузок;
- При психогенной форме — снижение стрессовых влияний, консультаций у психолога, использования успокоительных препаратов.
Методы лечения
Медикаментозный
Здесь гинекологу и пациентке нужно четко знать цель лечения:
- восстановление менструальной функции и нормального гормонального фона в отсутствие желания зачать или
- восстановление менструации, овуляции и рождение ребенка.
Препараты и тактика лечения будут в этих ситуациях различаться.
Заместительная гормональная терапия
При синдроме резистентных или истощенных яичников
- показана заместительная гормональная терапия (ЗГТ). Одним из наиболее простых в применении препаратов для ЗГТ в данном случае является препарат «фемостон». Лечение проводится до возраста средней менопаузы, по показаниям и дольше.
- заместительная гормональная терапия гормонами щитовидной железы.
Препараты с антиандрогенным действием при СПКЯ и гиперандрогении
Опять же, говорим о двух целях лечения
- уменьшение выраженности избытка мужских половых гормонов-андрогенов
- восстановление способности к продолжению рода.
Достижение первой цели (например, противозачаточными средствами) может предшествовать достижению второй. КОК подразделяются на группы, в том числе и по наличию антиандрогенного эффекта. Для ослабления признаков избытка андрогенов: пероральные контрацептивы с антиандрогенными гестагенами – этинилэстрадиол + ципротерон («диане-35»), этинилэстрадиол + диеногест («жанин»), ципротерон (при неэффективности пероральных контрацептивов).
Антиандрогенным эффектом обладают также препараты глюкокортикоидов, например, «дексаметазон» в дозе 0,5 мг на ночь и диуретик «спиронолактон» или «верошпирон» (100 мг 1–2 р./сут.).
Эффекты гормональной терапии в отношении нежелательного роста волос на лице и теле, улучшения состояния кожи и волос редко наступают быстро (улучшение наблюдают не ранее чем через 3–6 месяцев). Часто необходимо искусственное удаление волос: выбривание, электролиз, химическая эпиляция.
Препараты для стимуляции овуляции в яичниках (например, при СПКЯ)
- используются специальные схемы применения препаратов «кломифен» и «пурегон».
Стимуляция овуляции используется при условиях наличия менструации и отсутствия ожирения. Эти препараты позволяют созреть фолликулу в яичниках. В некоторых случаях беременность наступает самостоятельно после индукции овуляции, а в других случаях стимуляция дает возможность забрать созревшую яйцеклетку для проведения ЭКО.
Препараты для повышения чувствительности к инсулину при СПКЯ с ожирением и гиперинсулинемией
Эти препараты помогают пациенткам с гиперинсулинемией в борьбе со снижением веса, уменьшают плотность капсулы яичников. Снижение веса и снижение уровня инсулина при СПКЯ необходимы для более благоприятного прогноза на зачатие и роды, а также для профилактики присоединения инсулиннезависимого сахарного диабета.
Хирургический метод лечения
Хирургическое вмешательство является необходимым в случае наличия синехий в полости матки и сращения в канале шейки матки.
Пациентке проводится расширение и бужирование канала шейки матки в условиях стационара.
Синехии разрушаются при операции гистероскопии и гистерорезектоскопии. Это влагалищные операции, проводятся в стационаре под наркозом. После хирургического удаления сращений назначается курс противовоспалительной терапии (антибиотики, НПВС, средства для профилактики спаечной болезни, ферменты, физиолечение) и заместительная гормональная терапия.
Хирургический метод лечения применяется также при отсутствии эффекта от консервативной терапии СПКЯ. Проводится операционная лапароскопия, на яичниках делаются насечки плотной капсулы.
При гипертекозе и опухолях яичников, секретирующих мужские половые гормоны, показано иссечение яичников.
Хирургическое лечение также применяется в случае растущих гормонпродуцирующих опухолей гипофиза (например, пролактиномы).
Метод вспомогательных репродуктивных технологий
(в том числе ЭКО) — является в некоторых случаях единственным способом стать женщине матерью.
Прогноз и профилактика
Вторичная аменорея при своевременной диагностике и начале терапии имеет благоприятный прогноз. Удается восстановить как менструации, так и репродуктивную функцию женщины. Основное осложнение при запущенности – это бесплодие, которое может тяжело поддаваться коррекции и требовать применения методик репродуктивных технологий.
Течение и прогноз зависят от причины аменореи. При гипоталамо-гипофизарной причине аменореи появление менструаций в течение 6 месяцев отмечено у 99 % пациенток, особенно после коррекции массы тела.
При соответствующей своевременной коррекции эндокринных отклонений в организме прогноз на восстановление менструальной функции благоприятный. Однако нужно помнить, что лечение обычно занимает долгий период, обычно не менее полугода.
Прогноз на деторождение зависит от причины аменореи. Деторождение не возможно при запущенных стадиях синдрома истощения яичников.
Самостоятельное зачатие и роды наступают у пациенток после коррекции гиперпролактинемии, гиперандрогении, гормонов щитовидной железы. С помощью стимуляции овуляции есть возможность индуцировать беременность при СПКЯ и забрать для процедуры экстракорпорального оплодотворения яйцеклетку при синдроме резистентных яичников (при еще сохраненном цикле). ЭКО с донорской яйцеклеткой и суррогатное материнство могут помочь женщинам при синдроме истощения яичников.
Учитывая множество факторов, способных спровоцировать аменорею вторичного типа, специфическая профилактика не разработана.
Важно! Все материалы носят справочный характер и ни в коей мере не являются альтернативой очной консультации специалиста.
Этот сайт использует cookie-файлы для идентификации посетителей сайта: Google analytics, Yandex metrika, Google Adsense. Если для вас это неприемлемо, пожалуйста, откройте эту страницу в анонимном режиме.
Женщины иногда сталкиваются с таким явлением, как исчезновение месячных. Причем возникает не просто задержка, а их полное прекращение. Если сначала есть надежда, что все само наладится, то постепенно приходит понимание необходимости посетить врача и выяснить, в чем дело. Особенно волнует такая проблема молодых девушек, которые хотели бы родить ребенка. Положение усугубляется появлением непонятных симптомов, признаков начала климакса. В таком случае врач диагностирует вторичную аменорею. Если не лечиться и не восстановить цикл, наступает бесплодие.
Содержание:
- Особенности патологии
- Виды аменореи
- Причины вторичной аменореи
- Аменорея вследствие нарушения функционирования гипоталамуса
- Аменорея из-за расстройства работы гипофиза
- Эндокринные нарушения как причины аменореи

Особенности патологии
Детородная способность женщины зависит от того, насколько слаженно протекают гормональные и биохимические процессы, связанные с работой репродуктивных органов. В ходе менструального цикла происходит подготовка организма к возможному наступлению беременности. Менструация является признаком того, что зачатия не произошло и начался очередной цикл.
Считается нормой, если у женщины 16-45 лет месячные приходят более или менее регулярно с интервалом в 21-35 дней. Отсутствие менструаций в течение полугода и больше является аномалией, которую называют вторичной аменореей. От первичной она отличается тем, что возникает у женщин, уже имевших месячные ранее.
Осложнениями могут быть появление заболеваний, связанных с нехваткой эстрогенов в организме (сердечно-сосудистых патологий, остеопороза), а также гиперплазия эндометрия. Повышается риск рака матки и молочных желез.
Виды аменореи
В зависимости от того, какую природу имеет подобная вторичная аномалия, ее подразделяют на физиологическую и патологическую.
Физиологическая вторичная аменорея – это естественное состояние, возникающее во время беременности, при кормлении грудью или в период менопаузы.
Патологическая аменорея у взрослой женщины возникает в результате заболеваний матки, яичников, органов эндокринной системы или головного мозга.
Различают истинную и ложную вторичную аменорею. Истинной аменореей считается отсутствие менструаций при полной дисфункции яичников и прекращении процессов цикла (созревания фолликулов, регенерации эндометрия в матке). Ложной аменореей называется отсутствие месячных из-за невозможности выхода менструальной крови из матки, образования спаек, рубцов, перекрывающих шейку.
Видео: Менструальные нарушения, первичная и вторичная аменорея
Причины вторичной аменореи
Существует ряд причин, по которым появляется аменорея. Их подразделяют на определенные группы в зависимости от того, какого типа патология возникает в организме.
Аменорея вследствие нарушения функционирования гипоталамуса
Это центр головного мозга, регулирующий работу эндокринных желез, а также обмен веществ. В гипоталамусе вырабатывается гонадотропин-рилизинг-гормон (ГРГ), воздействующий на гипофиз и регулирующий его деятельность. В гипофизе образуются вещества, без которых невозможно образование женских половых гормонов в яичниках. Нарушение функционирования гипоталамуса является наиболее частой причиной вторичной аменореи.
Факторами, провоцирующими возникновение аменореи, являются:
- травмы головы;
- кровоизлияния в мозг;
- инфекционное поражение мозговых тканей;
- воздействие некоторых лекарственных препаратов (например, психотропных средств или препаратов химиотерапии) и воздействие радиации;
- психогенные расстройства (анорексия);
- резкая прибавка веса (ожирение).
Дополнение: Одной из форм гипоталамической вторичной аменореи является ложная беременность. Это невротическое расстройство, в результате которого женщина при отсутствии плода в матке уверена в том, что она беременна. У нее пропадают месячные и появляются признаки, характерные для этого состояния.
Аменорея из-за расстройства работы гипофиза
Кроме ФСГ и ЛГ, регулирующих протекание цикла, здесь под воздействием гонадотропинов гипоталамуса вырабатывается также пролактин. Благодаря ему происходит развитие молочных желез, а в период лактации в них образуется молоко. В норме содержание гормона в крови не должно превышать 512 мМЕ/л. При возникновении гиперпролактинемии он доходит до 3000 мМЕ/л. При этом подавляется выработка эстрогенов и прогестерона, что приводит к постепенному исчезновению овуляций, наступлению вторичной аменореи и бесплодию.
Эндокринные нарушения как причины аменореи
Такие органы, как щитовидная железа, надпочечники, поджелудочная железа, участвуют в создании общего гормонального фона организма и осуществлении обмена веществ. Их функционирование тесно взаимосвязано с работой гипофиза и гипоталамуса.
Так, при снижении уровня тиреоидных гормонов щитовидной железы и развитии гипотиреоза повышается уровень ГРГ гипоталамуса. Одновременно стимулируется выработка пролактина, возникает гиперпролактинемия, последствием которой становится вторичная аменорея.
Воспаление поджелудочной железы (панкреатит) приводит к снижению уровня инсулина – гормона, регулирующего уровень сахара в крови. При нехватке инсулина развивается сахарный диабет – тяжелое заболевание, одним из осложнений которого является дисфункция яичников и нарушение выработки ФСГ и ЛГ, а также половых гормонов.
При ожирении в организме женщины возникает избыток мужских гормонов (гиперандрогения). Это состояние провоцирует появление поликистоза яичников. Заболевание связано с образованием в них множества кист, из-за которых созревшие яйцеклетки не могут выйти в брюшную полость. При этом цикл становится ановуляторным, а затем диагностируется вторичная аменорея.
Причиной гиперандрогении может быть также опухолевое поражение надпочечников или так называемый адреногенитальный синдром (АГС). Это состояние, при котором возникает дефицит ферментов, необходимых для выработки гормонов коры надпочечников. В результате в крови накапливается тестостерон, который является исходным компонентом для их производства.
При нарушении обмена веществ, связанном с истощением организма, возникает нехватка жировой ткани, в результате чего снижается уровень эстрогенов. Сознательное голодание приводит к анорексии – психическому расстройству, при котором нарушаются нейронные связи в отделах головного мозга. Это приводит к снижению уровней ФСГ и ЛГ, а также выработки эстрогенов. Появляется вторичная аменорея.
Дополнение: Аменорея может возникнуть в результате чересчур интенсивных занятий спортом (особенно его силовыми видами), а также других повышенных физических нагрузок. Такое состояние зачастую приводит к изменению внешности женщины по мужскому типу, к появлению у нее мужских черт характера.
Видео: Причины исчезновения месячных
Формы патологической аменореи
Вторичная аменорея – это аномалия, для выяснения причины которой может понадобиться консультация гинеколога, эндокринолога и психоневролога.
Существует несколько форм.
Маточная аменорея. Одной из причин отсутствия менструальных кровотечений может быть обширное образование спаек в полости матки (синдром Ашермана). Такое состояние возникает иногда после родов или выскабливания. Другой причиной становится образование рубцов в эндометрии. Подобная вторичная патология наблюдается при туберкулезном поражении половых органов.
Яичниковая аменорея. Возникает в результате истощения овариального запаса в яичнике. Обычно запас яйцеклеток истощается у женщины в возрасте 45-50 лет, но иногда климакс начинается преждевременно (в 30-40 лет), что проявляется вторичной аменореей. Последствием раннего климакса и прекращения выработки эстрогенов бывает не только бесплодие, но и преждевременное появление менопаузальных симптомов.
Причиной нарушения функции яичников становится длительное использование гормональных контрацептивов. При этом проявляется «синдром гиперторможения яичников». Риск его повышается при олигоменорее, когда месячные приходят с интервалом больше 35 дней (вплоть до 60 дней). В группу риска входят также женщины, у которых первая менструация наступила в 16 лет и позже, цикл является нерегулярным. В отличие от климакса, при подобной патологии вторичного типа не бывает симптомов сосудистых нарушений и нервного расстройства. Как правило, аменорея исчезает примерно через 3 месяца после окончания использования противозачаточных таблеток и самовосстановления гормонального фона.
«Косметическая» вторичная аменорея. Такое явление наблюдается при резком похудении, которое происходит у женщин, отказывающихся от употребления белковой пищи и страдающих авитаминозом. Потеря веса доходит до 25%. Диета соблюдается в данном случае с «косметической» целью, поэтому подобному состоянию дали такое название.

Психогенная («стресс-аменорея»). Она возникает у женщин, находящихся в состоянии сильного психологического стресса (например, в военное время). Психологическая травма сопровождается резким снижением выработки в головном мозге веществ (эндорфинов, дофамина), необходимых для выработки рилизинг-гормона в гипоталамусе. В этом случае при длительном отсутствии месячных у женщины уменьшаются молочные железы и матка, возникают признаки раннего климакса. Для восстановления репродуктивной функции нередко требуется лечение с участием психоневролога.
Симптомы и признаки
Наиболее очевидным признаком появления вторичной аменореи является исчезновение месячных и их отсутствие в течение более 6 месяцев. Как следствие, наблюдается бесплодие. Различным формам аменореи присущи дополнительные характерные симптомы.
Нарушение функционирования гипоталамуса, как правило, сопровождается у женщины ожирением, признаками образования избытка тестостерона в организме (рост волос на лице, появление прыщей, появление растяжек на коже). Возникают симптомы вегетативно-сосудистых расстройств (тахикардия, покалывание в сердце, усиленное потоотделение, головные боли, скачки артериального давления, головокружение и обмороки).
Проявления яичниковой формы вторичной аменореи зависят от характера вызвавшей ее патологии. Например, если она связана с истощением яичников, то у женщины возникают приливы, сухость слизистых оболочек, головокружения и другие симптомы раннего климакса. А если раннее исчезновение месячных происходит в связи с потерей чувствительности яичников к гормонам гипофиза (резистентностью), то подобных симптомов не бывает. Наступлению вторичной патологии предшествует нарушение регулярности месячных и олигоменорея.
При психогенной вторичной аменорее сопутствующими симптомами являются депрессия, невротические расстройства, головные боли. Месячные исчезают внезапно при отсутствии олигоменореи. Наблюдается нарушение сна, быстрая утомляемость, тревожное состояние, отсутствие полового влечения. Возможно появление невротических болей в сердце, ускоренного сердцебиения. Нервный стресс отражается на состоянии кожи и волос, на работе кишечника.
Симптомы ложной аменореи развиваются постепенно. Уменьшается продолжительность и интенсивность месячных. Появляются спазматические боли в нижней части живота, вызванные скоплением крови в матке. Развивается хронический эндометрит.

Истощение организма и возникающая на его фоне вторичная аменорея проявляются не только потерей веса, но и гипоплазией эндометрия, уменьшением размеров яичников, увяданием грудных желез. Наблюдается слабость, снижение артериального давления, урежение пульса (брадикардия), повышенная зябкость.
Диагностика
Диагностика необходима для установления точной причины отсутствия месячных. Прежде всего, проводится гинекологический осмотр и пальпация живота для того чтобы убедиться в отсутствии беременности. При вторичной аменорее могут быть обнаружены увеличение яичников, изменение формы и положения матки.
Проводятся лабораторные исследования:
- общие анализы крови и мочи;
- микроскопический анализ мазка из влагалища и шейки матки;
- анализы крови на различные виды инфекций (гепатиты, сифилис, ВИЧ, туберкулез и другие);
- анализы крови на гормоны щитовидной железы, надпочечников, поджелудочной железы;
- анализы крови на эстрогены, прогестерон, пролактин, тестостерон, ЛГ и ФСГ.
Для диагностики используются УЗИ органов малого таза, кольпоскопия, а также рентген, КТ и МРТ головного мозга. При подозрениях на образование опухолей пациентка направляется к офтальмологу для исследования глазного дна (проведения офтальмоскопии). Патологии в матке обнаруживают путем проведения диагностической гистероскопии или лапароскопии.
Лечение вторичного отсутствия месячных
Целью лечения является устранение патологических симптомов, восстановление менструаций и репродуктивной функции организма. Выбор методики зависит от возраста женщины и причины развития вторичной аменореи.
Если причиной отсутствия месячных являются яичниковые патологии, то проводится заместительная гормональная терапия препаратами, содержащими эстрогены и прогестерон (Мерсилон, Линдинет). При необходимости проводится стимулирование овуляций и восстановление цикла с помощью препарата Кломифен.
При наступлении преждевременного климакса назначаются препараты эстрадиола, содержащие также прогестерон для предотвращения последствий его передозировки. Обычно при этом используются комбинированные оральные контрацептивы. Одновременно назначаются препараты для устранения климактерического синдрома (Климен, Климонорм).
При эндокринных нарушениях используются аналоги тиреотропного и тиреоидных гормонов (Тиреокомб, Л-тироксин), а также кортикостероиды (Преднизолон). При гиперпролактинемии назначаются средства для подавления выработки пролактина (Бромокриптин, Каберголин).
Если вторичная аменорея имеет психогенное происхождение, пациентке рекомендуется физиотерапия (массаж, лечебные ванны, электрофорез).
Проводится хирургическое удаление опухолей яичников, матки, головного мозга, щитовидной железы. При образовании спаек в матке производится гистерорезектоскопия (их рассекание). Для устранения ложной аменореи, возникшей из-за перекрывания цервикального канала, производится его бужирование с использованием металлических расширителей.
В большинстве случаев лечение является эффективным, менструации удается восстановить. Однако если изменения в репродуктивных органах значительны, то устранить бесплодие невозможно. В таких случаях женщина может воспользоваться ЭКО и другими репродуктивными методиками.
Видео: Почему пропадают менструации

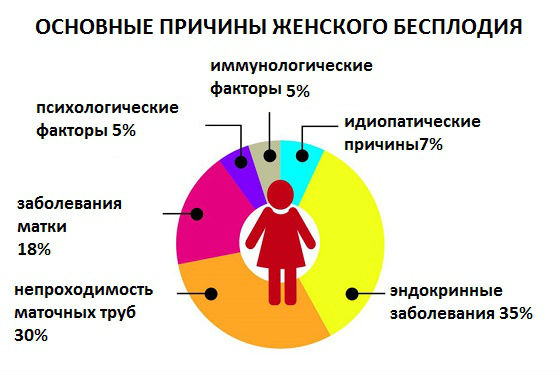
Под вторичной аменореей понимают отсутствие менструаций у женщины репродуктивного возраста на протяжении 6 и более месяцев при условии наступления менархе и исключения беременности и лактации. Наиболее частой причиной вторичной аменореи является дисфункция гипоталамуса, выявляющаяся в 35% случаев. Кроме этого, к вторичной аменореи приводят заболевания гипофиза (19%), снижение функции яичников (10%), синдром поликистозных яичников (30%) и поражения матки (5%). К редким причинам развития вторичной аменореи относятся: гиперкортицизм, гипотиреоидизм, опухоли яичников и надпочечников.
Вторичная аменорея, обусловленная гипоталамической дисфункцией, обычно ассоциирована с уменьшением частоты и амплитуды пульс-ренератора ГнРГ, что в свою очередь является следствием снижения массы тела, плохого питания, стрессов, усиленных физических упражнений или комбинации всего выше перечисленного. Примером такой комбинации может быть собирательной образ современной девушки, которая, стремясь соответствовать принятым нормам красоты, начинает придерживаться строжайших диет, усилено заниматься в тренажерном зале и совмещать обучение в университете с работой.
Редко к вторичной аменорее могут привести инфильтративные заболевания гипоталамуса (лимфома, гистиоцитоз). Гипотиреоидизм, проявляющийся вторичной аменореей, вероятнее всего обусловлен нарушениями в продукции ГнРГ, поскольку его продукция тесно связана с выработкой ТРГ.
Единственной наиболее частой причиной вторичной аменореи гипофизарного происхождения является гиперпролактинемия, обусловленная наличием пролактиномы (18% случаев). Другие заболевания гипофиза, приводящие к вторичной аменорее, такие как синдром пустого турецкого седла, синдром Шихана и болезнь Кушинга встречаются менее чем в 1% случаев.
Гиперпролактинемия
На протяжении менструального цикла показатели пролактина в плазме крови варьируют от 5 до 27 нг/мл. Для получения наиболее адекватных значений пролактина забор крови не должен осуществляться сразу же после пробуждения пациентки или после проведения каких-либо процедур. Пролактин секретируется импульсно с частотой от 14 импульсов в сутки в поздней фолликулярной фазе, до 9 импульсов в сутки в поздней лютеиновой фазе. Кроме этого, существуют суточные колебания секреции пролактина, так наименьший уровень пролактина наблюдается сразу же после пробуждения. Увеличение секреции пролактина начинается через один час после засыпания и продолжает нарастать в процессе сна. Пик секреции приходится между 5 и 7 часами утра. В целом, уровень пролактина в сыворотке крови очень чувствителен к самым разнообразным факторам, способным вызвать транзиторную гиперпролактинемию, в связи с чем помимо адекватной подготовки пациентки к сдаче анализа крови, необходимо всегда проводить повторное определение уровня пролактина в случае выявления повышенных значений.
Ингибиторы выработки пролактина
- дофамин;
- гамма-аминомасляная кислота;
- пироглютаминовая кислота;
- соматостатин.
Стимуляторы выработки пролактина
- Бета-эндорфин.
- 17-бета этрадиол.
- Энкефалины.
- ГнРГ.
- Гистамин.
- Серотонин.
- Субстанция Р.
- Тиреотропин рилизинг гормон.
- Вазоактивный интестициальный пептид.
- Анестезия.
- Синдром пустого турецкого седла.
- Идиопатическое повышение.
- Половой акт.
- Хирургическое вмешательство и повреждение грудной клетки (ожоги, герпес, перкуссия грудной клетки).
- Кормление грудью.
- Стимуляция сосков.
- Беременность.
- Послеродовой период (от 1 до 7 дней).
- Сон.
- Стресс.
- Опухоли различного гистогенеза.
- Нейротуберкулез.
- Саркоидоз.
- Акромегалия.
- Болезнь Аддисона.
- Краниофарингиома.
- Синдром Кушинга.
- Гипотиреоидизм.
- Гистоцитоз.
- Метастазирующие опухоли (особенно легких и молочной железы).
- Множественные эндокринные неоплазии.
- Синдром Нельсона.
- Аденома гипофиза.
- Введение тиреотропин-релизинг-гормона.
- Эктопическая продукция (гипернефрома, бронхогенная саркома).
- Цирроз печени.
- Почечная недостаточность.
- Лекарственные препараты.
- Метилдопа.
- Антидепрессанты.
- Циметидин.
- Антагонисты дофамина (фенотиазины, тиоксантины, бутирофенон, прокаинамид, метаклопрамид и др.).
- Эстрогены.
- Опиаты.
- Резерпин.
- Сульпирид.
- Верапамил.
Нарушение нормального овуляторного менструального цикла, обусловленное гиперпролактинемией, реализуется за счет воздействия пролактина на яичники и гипоталамо-гипофизарную систему, что проявляется в: уменьшении количества гранулезных клеток в фолликулах и снижении рецепции к ФСГ; ингибированием продукции 17 бета эстрадиола гранулезными клетками; неадекватной лютеинизацией и преждевременным регрессом желтого тела, а также супрессией высвобождения ГнРГ.
Хотя наличие галактореи подразумевает гиперпролактинемию, у 50% женщин с выделениями из сосков показатели пролактина имеют нормальные значения. Вероятнее всего, у таких женщин имело место транзиторное повышение уровня пролактина, вызвавшее галакторею, которая продолжается, несмотря на нормализацию показателей пролактина. Именно такая ситуация наблюдается у кормящих матерей, у которых после установления лактации продолжается выработка молока при нормальных значениях пролактина. Тем не менее, для наиболее точного определения клинической ситуации настоятельно рекомендуется не пренебрегать проведением повторных анализов.
Приблизительно треть женщин с галактореей имеет нормальный менструальный цикл, в то же время в 66% случаев гиперпролактинемия не сопровождается галактореей, что может объясняться недостаточным воздействием на молочную железу эстрогенов или прогестерона. Отмечено, что у пациентов с галактореей и аменореей в двух третьих случаев выявляется гиперпролактинемия, а у трети из этой группы женщин диагностируется аденома гипофиза.
Уровень пролактина у пациентов с большими микроаденомами и макроаденомами гипофиза может быть больше 100 нг/мл. Тем не менее, показатели пролактина могут быть меньше при маленьких микроаденомах или других супраселлярных образованиях, которые часто не визуализируются при рентгенологических исследованиях.
Наиболее информативным методом диагностики аденом гипофиза является МРТ. Проведение этого метода особенно показано женщинам с подозрением на аденому гипофиза, которые планируют беременность, так как наличие макроаденом или других селлярных-супраселлярных образований может привести к осложнениям во время беременности.
Микроаденому гипофиза также называют гиперплазией лактотрофов. Обычно ее размеры не превышают 1 см, она характеризуется доброкачественным течением и очень медленно растет.
Согласно различным гипотезам образованию микро- и макроаденом гипофиза способствует снижение концентрации дофамина в портальной системе гипофиза вследствие различных причин. Микроаденомы редко перерастают в макроаденомы, тем не менее, пациентку необходимо предупредить, чтобы в случае появления частых головных болей и нарушения зрения она срочно обратилась к врачу.
Макроаденомы гипофиза обычно бывают более 1 см в диаметре. При выявлении макроаденом необходимо обследование на наличие патологической секреции других тропных гормонов. Симптомами макроаденомы гипофиза чаще всего являются тяжелые головные боли, изменение полей зрения, редко полная потеря зрения. В случае диагностики макроаденомы гипофиза, пациентке необходимо получить консультацию нейрохирурга для решения вопроса о необходимости хирургического лечения.
Микроаденомы обычно не вызывают никаких осложнений во время беременности, в то время как женщины с макроаденомами гипофиза должны тщательно наблюдаться, поскольку в среднем в 20% случаев, на фоне беременности макроаденомы гипофиза имеют тенденцию к росту.
Другими причинами гиперпролактинемии могут быть гипотиреоз, развивающийся вследствие гиперплазии тиреотропов. Заместительная терапия гормонами щитовидной железы обычно приводит к нормализации показателей пролактина у таких больных.
Гиперпролактинемия выявляется у 20-75% женщин с хронической почечной недостаточностью. На фоне проводимого гемодиализа уровень пролактина не нормализуется, однако трансплантация почки приводит к нормализации секреции пролактина.
На фоне гиперандрогенемии надпочечникового генеза может наблюдаться гиперпролактинемия. Предполагается, что это связано с повышенной секрецией АКТГ. Терапия гиперпролактинемии преследует ряд целей: снижение уровня секреции пролактина, восстановление нормального ментруального цикла, уменьшение размеров опухоли при диагностике аденомы гипофиза и предотвращение остеопении вследствие индуцируемого гиперпролактинемией эстроген-дефицитного состояния. Для лечения гиперпролактинемии применяются агонисты дофамина, одним из которых является бромокриптин. Бромокриптин повышает концентрацию дофамина, что приводит к снижению секреции пролактина. Для восстановления нормального менструального цикла бромокриптин обычно назначают в дозе 2,5-3,75 мг в сутки (по 1/2 таб. 2-3 раза в сутки), в случае необходимости дозу можно увеличить в 2 раза. Лечение продолжают до нормализации менструального цикла. Для предупреждения рецидивов лечение продолжают на протяжении нескольких менструальных циклов. Наиболее распространенными побочными эффектами терапии бромокриптином являются: тошнота, рвота, сухость во рту, запор, головные боли, головокружение. В случае возникновения беременности на фоне приема бромокриптина, препарат отменяют.
Кроме бромокриптина для лечения гиперпролактинемии возможно применение других лекарственных препаратов, таких как перголид, каберголин, метерголин и др.
Синдром пустого турецкого седла
Синдром пустого турецкого седла также может быть причиной вторичной аменореи. Это патологическое состояние возникает вследствие накопления ликвора в цистернах мягкой мозговой оболочки, которые в свою очередь вдавливаются в гипофизарную ямку. Такое "вдавление" приводит к компрессии и в последствии атрофии гипофиза, что проявляется гипопитуитаризмом и как следствие аменореей. Синдром пустого турецкого седла можно диагностировать с помощью МРТ или КТ головного мозга. Необходимо также провести измерение уровней тропных гормонов в крови с целью подбора адекватной заместительной терапии.
Развитие дисфункции гипоталамо-гипофизарной системы после массивных акушерских кровотечений называют синдромом Шихана. Во время беременности объем гипофиза возрастает приблизительно в два раза. На фоне увеличения размеров гипофиза и особенностей кровотока в портальной системе, гипофиз во время беременности становится особенно чувствительным к ишемии, возникающей вследствие кровотечения и падения артериального давления.
При развитии синдрома Шихана могут выявляться самые разнообразные варианты гипофизарной недостаточности. Нарушение секреции тропных гормонов проявляется уже в послеродовом периоде и выражается в отсутствии лактации, нарушении роста волос, плохом заживлении ран и мышечной слабости.
Одним из оптимальных тестов для диагностики синдрома Шихана является тест, суть которого заключается во внутривенном введении 100 мг тиреотропин-рилизинг гормона и определении уровня пролактина сразу же после введения ТРГ и через 30 минут. Отношение показателя пролактина через 30 минут после инъекции к первоначальному значению должно быть больше 3. В случае, если это соотношение нарушено, такая женщина должна пройти полное обследование для выявления пангипопитуитаризма.
Наиболее часто при синдроме Шихана страдает передняя доля гипофиза, также часто поражается средняя и задняя доля. При аутопсийных исследованиях женщин с этим заболеванием у 90% были выявлены атрофия и рубцовые изменения нейрогипофиза.
Очевидно, что терапия синдрома Шихана направлена на замещение функции гипофиза, после детального выявления дефицита тропных гормонов.
Яичниковые причины вторичной аменореи
Причиной возникновения вторичной аменореи в 10% случаев может быть поражение яичников. Потеря фолликулярного аппарата яичников в возрасте до 40 лет называется синдромом преждевременного истощения яичников. Вследствие отсутствия фолликулярного аппарата развивается гипоэстрогенемия, что приводит к повышенной выработке гипофизом ФСГ. Таким образом, для постановки диагноза преждевременного истощения яичников необходимо измерить уровни ФСГ и эстрадиола, высокие значения ФСГ при низком уровне эстрадиола подтвердят диагноз. Целесообразно дополнить обследование пациентки УЗ исследованием для оценки состояния яичников.
Одной из причин преждевременного истощения яичников являются генетические нарушения в половых хромосомах. Хотя у большинства пациенток с подобными сдвигами нарушение функции яичников развивается до начала полового созревания, тем не менее, часть женщин могут менструировать в течение нескольких лет, прежде чем у них наступит полное истощение фолликулярного аппарата. В связи с этим, всем женщинам, у которых синдром преждевременного истощения яичников выявляется до 30 лет, необходимо провести исследования кариотипа, направленные на выявление хромосомных нарушений.
Другой причиной преждевременного истощения яичников могут быть аутоиммунные процессы. Появление антител к ткани яичников может наблюдаться у женщин с полигландулярными аутоиммунными эндокринными болезнями (гипопаратиреоз, болезнь Аддисона, гипотиреоз, сахарный диабет). Одним из наиболее изученных аутоиммунных поражений яичников является поражение яичников при миастении гравис. При миастении гравис в крови появляются антитела к ацетилхолиновым рецепторам, что приводит к нейромоторным нарушениям, а также антитела к рецепторам ФСГ, что проявляется быстрым прекращением развития фолликулов, что в конечном итоге приводит к преждевременному истощению яичников.
Поражение яичников может быть также обусловлено проведением химиотерапии (особенно циклофосфамидом), лучевой терапией, клиновидной резекцией яичников, а также инфекционным воздействием (инфекционный паратит, пиовар).
Специфической терапии преждевременного истощения яичников не существует. Женщины с этим заболеванием имеют большой риск развития остеопороза и сердечно-сосудистых заболеваний вследствие гипоэстрогенемии, поэтому заместительная гормональная терапия является единственным средством предотвращения развития этих осложнений.
Решение репродуктивных задач у этих женщин должно осуществляться за счет экстракорпорального оплодотворения с использованием суррогатной яйцеклетки.
Еще одной частой причиной аменореи является синдром поликистозных яичников и гиперпродукция андрогенов различного генеза. Более подробно об этих патологических состояниях речь пойдет в отдельной главе.
Маточные причины вторичной аменореи
Одной из наиболее распространенных маточных причин вторичной аменореи является синдром Ашермана. Он характеризуется образованием рубцовой ткани в полости матки, что нарушает процесс роста эндометрия, и за счет облитерации полости препятствует менструации. Этот синдром чаще всего является следствием чрезмерного выскабливания стенок полости матки по поводу прерывания беременности на раннем сроке на фоне эндометрита. В связи с этим в постановке диагноза большое внимание необходимо уделять сбору анамнеза. Рутинно использующийся тест для постановки диагноза — синдром Ашермана, это — назначение эстрогенов (микрофоллин) по 100 мкг в сутки на протяжении 15 дней с последующим приемом прогестерона, к примеру, дюфастона по 1 таблетке 2 раза в день в течение 10 дней. Отсутствие менструации после окончания приема прогестерона в течение 3-5 дней и наличие тонкого эндометрия при УЗ исследовании позволяет с большой уверенностью предполагать наличие у данной женщины синдрома Ашермана. Окончательно поставить диагноз можно с помощью гистеросальпингографии и/или гистероскопии.
Типичным лечением синдрома Ашермана является хирургическое рассечение внутриматочных синехий с последующей длительной стимуляцией эндометрия эстрогенами. Важно помнить, что у части женщин, забеременевших после лечения синдрома Ашермана, может развиться дефект плаценты в виде placenta accreta.
Алгоритм диагностики вторичной аменореи
Прежде чем начинать поиск причины отсутствия менструаций, в первую очередь необходимо исключить беременность. После тщательно собранного анамнеза можно предположить дальнейший план обследования пациентки. В случае, если наступлению аменореи предшествовал аборт, необходимо в первую очередь исключить синдром Ашермана. Далее логичнее всего провести УЗ исследование, при котором можно установить размеры матки, состояние эндометрия, размеры яичников и состояние фолликулярного аппарата. На следующем этапе необходимым и достаточным является определение четырех гормонов: ФСГ, эстрадиола, пролактина и ТТГ. В зависимости от полученных результатов можно с большой вероятностью определить уровень и характер нарушений, приведших к аменорее.
- Высокий уровень пролактина — гиперпролактинемия.
- Высокий уровень ТТГ — гипотиреоз; низкий уровень ТТГ — гипертиреоз.
- Высокий уровень ФСГ; низкий уровень эстрадиола — поражение яичников.
- Нормальный или низкий уровень ФСГ и низкий уровень эстрадиола — нарушения на уровне гипоталамо-гипофизарной системы.
В случае выявления клинических признаков гиперандрогенемии (гирсутизм, акне) следует исследовать содержание в крови тестостерона и ДГЭА-С с целью определения источника продукции андрогенов, так как значительное повышение андрогенов может быть причиной вторичной аменореи. Более подробно этот вопрос будет рассмотрен в рамках отдельной главы.
Очевидно, что терапия вторичной аменореи должна быть направлена на ликвидацию причин ее вызвавших и восстановление нормального менструального цикла. Объективно говоря, лечение аменореи имеет паллиативный характер, за исключением случаев аменореи, вызванной стрессом, чрезмерными физическими упражнениями или снижением массы тела. Даже такая, на первый взгляд, простая проблема как гиперпролактинемия (не в случаях наличия макроаденомы гипофиза) по сути, имеет лишь временное решение, поскольку сниженный лекарственными препаратами уровень пролактина с большой вероятностью может снова вернуться к прежним высоким значениями, что обречет женщину на длительный, вплоть до менопаузы, периодический прием агонистов дофамина.
Яичниковые и маточные формы аменореи в целом бесперспективны в отношении терапии
Вообще, можно выделить два подхода к лечению аменореи: первый — лечение направлено на реализацию репродуктивной функции и второй — направленный на восстановление регулярного менструального цикла. "Идеология" первого подхода в целом заключается в индукции овуляции, развитии и поддержании беременности. Во втором случае, восстановление нормального менструального цикла, в принципе, также может реализоваться в индукции овуляции, как за счет этиотропного лечения, так и с применением индукторов овуляции, однако, чаще всего эффективность такой терапии временная. Установившийся цикл начинает нарушаться, и в конечном итоге единственным средством его регуляции остаются оральные контрацептивы.


