Диагностическая лапароскопия в гинекологии что это
Содержание
- 1 Применение метода в гинекологической области
- 2 Подготовка к лапароскопии и принцип ее выполнения
- 3 Возможные осложнения
- 4 Послеоперационный период
- 5 Что такое диагностическая лапароскопия?
- 6 Когда назначается диагностическая лапароскопия?
- 7 Возможные осложнения
- 8 Проведение процедуры
- 9 Подготовка к операции
- 10 Проведение операции
- 11 Восстановление
- 12 Полезное видео о лапароскопии
- 13 В чем суть и преимущества диагностической лапароскопии
- 14 Когда проводят диагностическую лапароскопию
- 15 Противопоказания для диагностической лапароскопии
- 16 Подготовка к лапароскопии
- 17 Схема проведения диагностической лапароскопии
- 18 Альтернативные виды исследований
- 19 Диагностическая лапароскопия при бесплодии
- 20 Возможные осложнения диагностической лапароскопии
Лапароскопия — это малоинвазивная, без послойного разреза передней брюшной стенки, операция, которая проводится посредством специального оптического (эндоскопического) оборудования в целях осмотра органов брюшной полости. Внедрение ее в практику существенно расширило возможности врачей общехирургического, гинекологического и урологического профилей. Накопленный к настоящему времени огромный опыт показал, что реабилитация после лапароскопии, по сравнению с традиционным лапаротомическим доступом, протекает значительно легче и короче по длительности.
p, blockquote 1,0,0,0,0 —>
p, blockquote 2,0,0,0,0 —>
Применение метода в гинекологической области
p, blockquote 3,0,0,0,0 —>
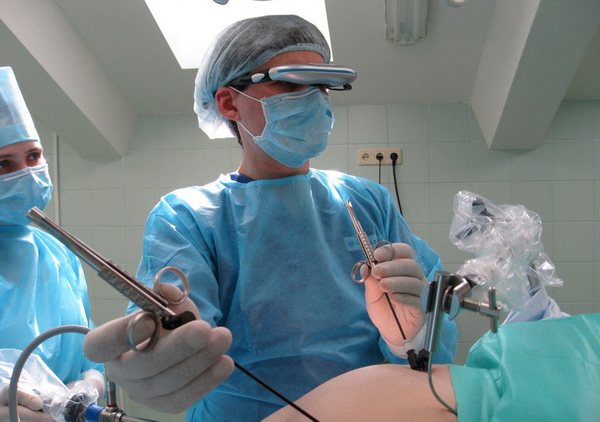
Лапароскопия в гинекологии приобрела особенно большое значение. Она используется как для диагностики многих патологических состояний, так и в целях хирургического лечения. По разным данным во многих отделениях гинекологического профиля около 90% всех операций осуществляются лапароскопическим доступом.
p, blockquote 4,0,0,0,0 —>
Показания и противопоказания
Диагностическая лапароскопия может быть плановой или экстренной.
p, blockquote 5,0,0,0,0 —>
Показания
p, blockquote 6,0,0,0,0 —>
К плановой диагностике относятся:
p, blockquote 7,0,0,0,0 —>
- Образования опухолевидного характера неясного происхождения в области яичников (более подробно о лапароскопии яичников можно прочесть в нашей предыдущей статье).
- Необходимость проведения дифференциальной диагностики опухолевидного образования внутренних половых органов с таковым кишечника.
- Необходимость проведения биопсии при синдроме поликистозных яичников или других опухолях.
- Подозрение на ненарушенную эктопическую беременность.
- Диагностика проходимости маточных труб, совершаемая в целях установления причины бесплодия (в случаях невозможности ее проведения посредством более щадящих методик).
- Уточнение наличия и характера аномалий развития внутренних половых органов.
- Необходимость определения стадии злокачественного процесса для решения вопроса о возможности и объеме оперативного лечения.
- Дифференциальная диагностика хронических тазовых болей при эндометриозе с другими болями неясной этиологии.
- Динамический контроль эффективности лечения воспалительных процессов в органах малого таза.
- Необходимость контроля над сохранением целостности маточной стенки при проведении гистерорезектоскопических операций.
p, blockquote 8,0,0,0,0 —>
Экстренная лапароскопическая диагностика проводится в случаях:
p, blockquote 9,0,0,0,0 —>
- Предположения о возможной перфорации стенки матки кюреткой при проведении диагностического выскабливания или инструментального аборта.
- Подозрения на:
p, blockquote 10,0,0,0,0 —>
— апоплексию яичника или разрыв его кисты;
p, blockquote 11,0,0,0,0 —>
— прогрессирующую трубную беременность или нарушенную эктопическую беременность по типу трубного аборта;
p, blockquote 12,0,0,0,0 —>
— воспалительное тубоовариальное образование, пиосальпинкс, особенно с деструкцией маточной трубы и развитием пельвиоперитонита;
p, blockquote 13,0,0,0,0 —>
— некроз миоматозного узла.
p, blockquote 14,0,0,0,0 —>
- Нарастания симптоматики на протяжении 12 часов или отсутствия в течение 2-х суток положительной динамики при лечении острого воспалительного процесса в придатках матки.
- Острого болевого синдрома в нижних отделах живота неясной этиологии и необходимости проведения дифференциальной диагностики с острым аппендицитом, перфорацией дивертикула подвздошной кишки, с терминальным илеитом, острым некрозом жировой подвески.
После уточнения диагноза, диагностическая лапароскопия нередко переходит в лечебную, то есть осуществляется лапароскопическое удаление маточной трубы, яичника, наложение швов на матку при ее перфорации, экстренная миомэктомия при некрозе миоматозного узла, рассечение спаек брюшной полости, восстановление проходимости фаллопиевых труб и т. д.
p, blockquote 15,0,0,0,0 —>
Плановые операции, кроме некоторых из уже названных — это пластика или перевязка маточных труб, плановая миомэктомия, лечение эндометриоза и поликистозных яичников (об особенностях лечения и удаления кист яичника найдёте в статье «Лапароскопия кисты яичников»), гистерэктомия и некоторые другие.
p, blockquote 16,0,1,0,0 —>

p, blockquote 17,0,0,0,0 —>
Противопоказания
p, blockquote 18,0,0,0,0 —>
Противопоказания могут быть абсолютными и относительными.
p, blockquote 19,0,0,0,0 —>
Основные абсолютные противопоказания:
p, blockquote 20,0,0,0,0 —>
- Наличие геморрагического шока, который часто встречается при разрыве маточной трубы или, значительно реже, при апоплексии яичника, разрыве кисты и другой патологии.
- Некорригируемые нарушения свертываемости крови.
- Хронические заболевания сердечнососудистой или дыхательной систем в стадии декомпенсации.
- Недопустимость придания пациентке положения Тренделенбурга, которое заключается в наклоне (во время проведения процедуры) операционного стола таким образом, чтобы его головной конец был ниже ножного. Этого нельзя делать при наличии у женщины патологии, связанной с сосудами головного мозга, остаточных последствий травмы последнего, скользящей грыжи диафрагмы или пищеводного отверстия и некоторых других заболеваний.
- Установленная злокачественная опухоль яичника и фаллопиевой трубы, за исключением случаев необходимости контроля эффективности проводимой лучевой или химиотерапии.
- Острая почечно-печеночная недостаточность.
p, blockquote 21,0,0,0,0 —>
- Повышенная чувствительность одновременно к нескольким видам аллергенов (поливалентная аллергия).
- Предположение о наличии злокачественной опухоли придатков матки.
- Разлитой перитонит.
- Значительный спаечный процесс малого таза, который развился в результате воспалительных процессов или предыдущих хирургических вмешательств.
- Опухоль яичника, диаметр которой больше 14 см.
- Беременность, срок которой превышает 16-18 недель.
- Миома матки размером свыше 16 недель.
p, blockquote 22,0,0,0,0 —>
Подготовка к лапароскопии и принцип ее выполнения
Обследования и рекомендации
Операция проводится под общим наркозом, поэтому в подготовительном периоде пациент осматривается оперирующим гинекологом и анестезиологом, а при необходимости и другими специалистами, в зависимости от наличия сопутствующих заболеваний или сомнительных вопросов в плане диагностики основной патологии (хирургом, урологом, терапевтом и т. д.).
p, blockquote 23,0,0,0,0 —>
Кроме того, дополнительно назначаются лабораторные и инструментальные исследования. Обязательные анализы перед лапароскопией те же, что и при любых операционных вмешательствах — общие анализы крови и мочи, биохимическое исследование крови, включающее содержание в крови глюкозы, электролитов, протромбина и некоторых других показателей, коагулограмма, определение группы и резус-фактора, исследование на сифилис, гепатиты и ВИЧ.
p, blockquote 24,0,0,0,0 —>
Проводится флюорография грудной клетки, электрокардиография и УЗИ органов малого таза повторно (при необходимости). Вечером накануне операции не разрешается прием пищи, а утром в день операции — пищи и жидкости. Кроме того, вечером и утром назначается очистительная клизма.
p, blockquote 25,0,0,0,0 —>
Если лапароскопия осуществляется по экстренным показаниям, число обследований ограничивается общими анализами крови и мочи, коагулограммой, определением группы крови и резус-фактора, электрокардиограммой. Остальные анализы (содержание глюкозы и электролитов) проводятся только при необходимости.
p, blockquote 26,0,0,0,0 —>
Запрещается за 2 часа до экстренной операции прием пищи и жидкости, назначается очистительная клизма и, по возможности, проводится промывание желудка через зонд в целях предотвращения рвоты и регургитации желудочного содержимого в дыхательные пути во время вводного наркоза.
p, blockquote 27,0,0,0,0 —>
На какой день цикла делают лапароскопию? В период менструации кровоточивость тканей повышена. В связи с этим плановая операция, как правило, назначается на любой день после 5 – 7-го дня от начала последней менструации. Если же лапароскопия проводится в экстренном порядке, то наличие менструации не служит для нее противопоказанием, но учитывается хирургом и анестезиологом.
p, blockquote 28,0,0,0,0 —>
Непосредственная подготовка
Общий наркоз при лапароскопии может быть внутривенным, но, как правило — это эндотрахеальный наркоз, который может комбинироваться с внутривенным.
p, blockquote 29,0,0,0,0 —>
Дальнейшая подготовка к операции проводится поэтапно.
p, blockquote 30,0,0,0,0 —>
- За час до перевода пациентки в операционную, еще в палате, по назначению анестезиолога проводится премедикация — введение необходимых препаратов, способствующих предотвращению некоторых осложнений в момент введения в наркоз и улучшающих его течение.
- В операционной, женщине устанавливаются капельница для внутривенного введения необходимых препаратов, и электроды монитора, в целях постоянного контроля функции сердечной деятельности и насыщения крови гемоглобином в ходе наркоза и оперативного вмешательства.
- Проведение внутривенного наркоза с последующим внутривенным введением релаксантов для тотального расслабления всей мускулатуры, что создает возможность введения в трахею интубационной трубки и повышает возможность обзора брюшной полости во время лапароскопии.
- Введение интубационной трубки и подсоединение ее к наркозному аппарату, с помощью которого осуществляются искусственная вентиляция легких и подача ингаляционных анестетиков для поддержания наркоза. Последний может проводиться в сочетании с внутривенными препаратами для наркоза или без них.
На этом подготовка к операции завершается.
p, blockquote 31,0,0,0,0 —>
Как делают лапароскопию в гинекологии
Сам принцип методики заключается в следующем:
p, blockquote 32,1,0,0,0 —>
- Наложении пневмоперитонеума — нагнетание газа в брюшную полость. Это позволяет увеличить объем последней путем создания в животе свободного пространства, что обеспечивает обзор и дает возможность беспрепятственно манипулировать инструментами без значительного риска повреждения соседних органов.
- Введении в брюшную полость тубусов — полых трубок, предназначенных для проведения через них эндоскопических инструментов.
Наложение пневмоперитонеума
p, blockquote 33,0,0,0,0 —>
В области пупка производится кожный разрез длиной от 0,5 до 1,0 см (в зависимости от диаметра тубуса), за кожную складку приподнимается передняя брюшная стенка и в брюшную полость под небольшим наклоном в сторону малого таза вводится специальная игла (игла Вереша). Через нее нагнетается около 3 – 4-х литров углекислого газа под контролем давления, которое не должно превышать 12-14 мм ртутного столба.
p, blockquote 34,0,0,0,0 —>
Более высокое давление в полости живота сдавливает венозные сосуды и нарушает возврат венозной крови, повышает уровень стояния диафрагмы, которая «поджимает» легкие. Уменьшение объема легких создает значительные трудности для анестезиолога в плане адекватного проведения их искусственной вентиляции и поддержания сердечной функции.
p, blockquote 35,0,0,0,0 —>
Введение тубусов
p, blockquote 36,0,0,0,0 —>
Игла Вереша удаляется после достижения необходимого давления, и через этот же кожный разрез в брюшную полость под углом до 60 о вводится главный тубус с помощью помещенного в него троакара (инструмент для прокола брюшной стенки с сохранением герметичности последней). Троакар извлекается, а через тубус в полость живота проводится лапароскоп с подсоединенным к нему световодом (для освещения) и видеокамерой, посредством которой через оптико-волоконное соединение увеличенное изображение передается на экран монитора. Затем в еще двух соответствующих точках делаются кожные размеры такой же длины и таким же образом вводятся дополнительные тубусы, предназначенные для манипуляционных инструментов.
p, blockquote 37,0,0,0,0 —>

Различные манипуляционные инструменты для лапароскопии
После этого осуществляется ревизия (общий панорамный осмотр) всей брюшной полости, позволяющая выявить наличие в животе гнойного, серозного или геморрагического содержимого, опухолей, спаечного процесса, наслоений фибрина, состояние кишечника и печени.
p, blockquote 38,0,0,0,0 —>
Затем пациентке наклоном операционного стола придается положение Фовлера (на боку) или Тренделенбурга. Это способствует смещению кишечника и облегчению манипулирования при проведении детального целевого диагностического осмотра органов малого таза.
p, blockquote 39,0,0,0,0 —>
После проведения диагностического осмотра решается вопрос о выборе дальнейшей тактики, которая может заключаться в:
p, blockquote 40,0,0,0,0 —>
- осуществлении лапароскопического или лапаротомического оперативного лечения;
- проведении биопсии;
- дренировании брюшной полости;
- завершении лапароскопической диагностики удалением газа и тубусов из полости живота.
На три коротких разреза накладываются косметические швы, которые впоследствии рассасываются самостоятельно. Если наложены не рассасывающиеся швы, их снимают через 7-10 дней. Сформировавшиеся на месте разрезов рубчики со временем становятся практически незаметными.
p, blockquote 41,0,0,0,0 —>
В случае необходимости диагностическая лапароскопия переводится в лечебную, то есть, проводится хирургическое лечение лапароскопическим методом.
p, blockquote 42,0,0,0,0 —>
p, blockquote 43,0,0,0,0 —>
Возможные осложнения
Осложнения при проведении диагностической лапароскопии встречаются крайне редко. Наиболее опасные из них возникают при введении троакаров и введении углекислого газа. К ним относятся:
p, blockquote 44,0,0,0,0 —>
- массивное кровотечение в результате ранения крупного сосуда передней брюшной стенки, брыжеечных сосудов, аорты или нижней полой вены, внутренней подвздошной артерии или вены;
- газовая эмболия в результате попадания газа в поврежденный сосуд;
- десерозирование (повреждение наружной оболочки) кишечника или его перфорация (прободение стенки);
- пневмоторакс;
- распространенная подкожная эмфизема со смещением средостения или сдавлением его органов.
p, blockquote 45,0,0,0,0 —>
Послеоперационный период
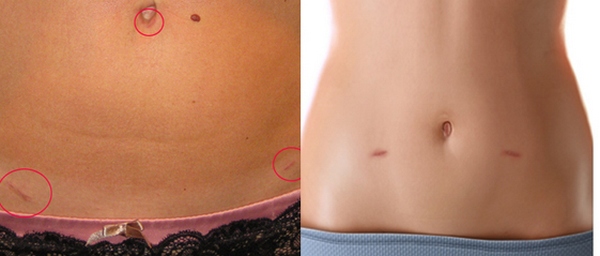
Шрамы после лапароскопической операции
Отдаленные негативные последствия
p, blockquote 46,0,0,0,0 —>
Наиболее частые негативные последствия лапароскопии в ближайшем и отдаленном послеоперационном периодах — это спайки, которые могут стать причиной бесплодия, нарушения функции кишечника и спаечной кишечной непроходимости. Их формирование может происходить в результате травматично проведенных манипуляций при недостаточном опыте хирурга или уже имеющейся патологии в полости живота. Но чаще это зависит от индивидуальных особенностей самого организма женщины.
p, blockquote 47,0,0,0,0 —>
Еще одним серьезным осложнением в послеоперационном периоде является медленное кровотечение в полость живота из поврежденных мелких сосудов или в результате даже незначительного разрыва капсулы печени, который может возникнуть во время панорамной ревизии брюшной полости. Такое осложнение возникает только в случаях, если повреждения не были замечены и не устранены врачом в процессе операции, что встречается в исключительных случаях.
p, blockquote 48,0,0,1,0 —>
К другим последствиям, не представляющим собой опасности, относятся гематомы и незначительное количество газа в подкожных тканях в области введения троакаров, которые рассасываются самостоятельно, развитие гнойного воспаления (очень редко) в области ран, формирование послеоперационной грыжи.
p, blockquote 49,0,0,0,0 —>
Период восстановления
p, blockquote 50,0,0,0,0 —>
Восстановление после лапароскопии происходит, как правило, быстро и протекает гладко. Активные движения в постели рекомендуются уже в первые часы, а ходьба — через несколько (5-7) часов, в зависимости от самочувствия. Это способствует профилактике развития пареза кишечника (отсутствие перистальтики). Как правило, через 7 часов или на следующий день пациентку выписывают из отделения.
p, blockquote 51,0,0,0,0 —>
Относительно интенсивная болезненность в животе и поясничной области сохраняется только первые несколько часов после операции и обычно не требует применения обезболивающих средств. К вечеру того же дня и на следующий день возможны субфебрильная (до 37,5 о ) температура и сукровичные, а впоследствии слизистые без примеси крови выделения из половых путей. Последние могут сохраняться в среднем до одной, максимум 2-х недель.
p, blockquote 52,0,0,0,0 —>
Когда и что можно есть после операции?
p, blockquote 53,0,0,0,0 —>
Как результат последствий наркоза, раздражения брюшины и органов брюшной полости, особенно кишечника, газом и лапароскопическими инструментами у некоторых женщин в первые часы после процедуры, а иногда и на протяжении всего дня могут возникать тошнота, однократная, реже повторная рвота. Возможен также парез кишечника, который иногда сохраняется и на следующий день.
p, blockquote 54,0,0,0,0 —>
В связи с этим через 2 часа после операции при отсутствии тошноты и рвоты разрешается прием только 2 – 3-х глотков негазированной воды, постепенно добавляя ее прием до необходимого объема к вечеру. На следующий день при отсутствии тошноты и вздутия живота и при наличии активной перистальтики кишечника, что определяется лечащим врачом, можно употреблять обычную негазированную минеральную воду в неограниченном количестве и легко перевариваемые продукты питания.
p, blockquote 55,0,0,0,0 —>
Если описанные выше симптомы сохраняются на следующий день, пациентке продолжается лечение в условиях стационара. Оно заключается в голодной диете, стимуляции функции кишечника и внутривенном капельном введении растворов с электролитами.
p, blockquote 56,0,0,0,0 —>
Когда восстановиться цикл?
p, blockquote 57,0,0,0,0 —>
Очередные месячные после лапароскопии, если она была сделана в первые дни после менструации, как правило, появляются в обычный срок, но при этом кровянистые выделения могут быть значительно обильнее, чем обычно. В некоторых случаях возможна задержка менструации до 7-14 дней. Если же операция проведена позже, то этот день считается первым днем последней менструации.
p, blockquote 58,0,0,0,0 —>
Можно ли загорать?
p, blockquote 59,0,0,0,0 —>
Пребывание под прямыми солнечными лучами не рекомендуется на протяжении 2-3 недель.
p, blockquote 60,0,0,0,0 —>
Когда можно забеременеть?
p, blockquote 61,0,0,0,0 —>
Сроки возможной беременности и попытки ее осуществления ничем не ограничены, но только в том случае, если операция носила исключительно диагностический характер.
p, blockquote 62,0,0,0,0 —>
p, blockquote 63,0,0,0,0 —>
Попытки осуществить беременность после лапароскопии, которая проводилась по поводу бесплодия и сопровождалась удалением спаек, рекомендованы через 1 месяц (после очередной менструации) на протяжении всего года. Если же было произведено удаление миомы — не ранее, чем через полгода.
p, blockquote 64,0,0,0,0 —> p, blockquote 65,0,0,0,1 —>
Лапараскопия является малотравматичным, относительно безопасным и с низким риском осложнений, косметически приемлемым и экономически выгодным методом оперативного вмешательства.
Диагностическая лапароскопия часто применяется в гинекологии для оценки проходимости маточных труб в тех случаях, когда иными методами поставить точный диагноз не удалось. Кроме этого, процедура позволяет выявить многие заболевания брюшной полости.

Современная медицина позволяет проводить многие операции лапароскопическим малоинвазивным способом, не требующим длительного периода восстановления. Образование спаек после подобных операций маловероятно, как и возникновение осложнений.
Что такое диагностическая лапароскопия?
Процедура представляет собой малую хирургическую операцию, позволяющую врачу провести осмотр брюшной полости изнутри, в частности, женских половых органов (яичников, маточных труб и самой матки).
Лапароскопия позволяет врачу получить наиболее полные результаты исследования в сравнении с обычным разрезом передней брюшной стенки, поскольку специальная оптическая аппаратура проводит многократное увеличение исследуемых органов.
С помощью процедуры можно исследовать не только всю брюшную полость, но и забрюшинное пространство, а также провести необходимые лечебные манипуляции. Современная диагностическая лапароскопия считается отличным методом, применяемым не только для диагностики гинекологических заболеваний, но и для их лечения.
Проведение процедуры необходимо для того, чтобы:
- установить причины появления болей в животе или в области малого таза;
- установить характер появившихся новообразований (опухолей);
- установить непроходимость маточных труб и выяснить причину этого нарушения;
- установить иные возможные причины бесплодия в случаях, когда трубы имеют нормальную проходимость;
- провести полную проверку проходимости маточных труб с использованием метиленового синего (специального безопасного красителя, вводимого в матку для осуществления диагностики, который позднее самостоятельно и без следа выводится из организма).
Когда назначается диагностическая лапароскопия?
Чаще всего назначения процедуры требуют состояния, когда у женщины наблюдаются:
- xронические или острые боли в области живота. Чаще всего они вызваны наличием спаек, эндометриозом, обострением аппендицита, воспалительными процессами, кровотечениями;
- новообразования опухолевидного типа, обнаруженные при осмотре врачом или самой пациенткой;
- состояния асцита, когда в брюшная полость наполняется жидкостью. В этом случае диагностическая лапароскопия позволяет выяснить причину появления такого нарушения;
- различные заболевания печени. В этом случае лапароскопия проводится тогда, когда было обнаружено изменение поверхностных тканей органа. Процедура позволяет провести забор ткани для анализа и установления точного диагноза.
В некоторых случаях женщине может потребоваться искусственное создание непроходимости маточных труб, что можно сделать при проведении лапароскопии.

Но, кроме этого, к процедуре могут быть и экстренные показания, требующие немедленного проведения.
К таким ситуациям относятся:
- апоплексии яичников;
- внематочные беременности;
- подозрения на наличие опухоли яичника, на разрыв или перекрут ножки образования.
- подозрения на перекрут субсерозной миомы;
- воспалительные заболевания в области малого таза;
- гинекологические или хирургические патологи в острой форме и наличие необходимости проведения дифференциальной диагностики между ними.
Возможные осложнения
Лапароскопия является безопасным методом диагностики и появление осложнений после процедуры отмечается очень редко, порядка трех случаев на тысячу пациенток.
К возможным осложнениям можно отнести:
- cлучайное травмирование внутренних органов или кровеносных сосудов в ходе введения троакаров;
- индивидуальные реакции на используемую анестезию и осложнения с этим связанные;
- индивидуальные реакции на водимый в брюшную полость газ;
- образование сером и гематом;
- инфекционные заболевания;
- переходящая лихорадка;
- послеоперационные грыжи;
- появление спаек в области малого таза;
- нарушения работы кишечника;
- образование тромбов.
Чтобы избежать возможных осложнений, необходимо учитывать противопоказания к процедуре, которые могут быть как абсолютными, так и относительными.
К абсолютным противопоказаниям относятся:
- наличие заболеваний дыхательной и сердечнососудистой систем, имеющих стадию декомпенсации;
- некорректируемая коагулопатия;
- геморрагический шок;
- печеночная недостаточность в острой или хронической форме;
- некоторые заболевания, например, травмы головного мозга или поражение его сосудов, при которых пациентку запрещено укладывать в положение Тренделенбурга (когда плечевой пояс и голова пациента в ходе операции располагаются ниже уровня тазовой области);
- рак яичника, за исключением ситуаций, когда проведение процедуры необходимо для контролирования процесса и результатов осуществляемой лучевой или химической терапии.
Среди относительных противопоказаний можно отметить:
- разлитой перитонит;
- аллергии поливалентного характера;
- беременность более 17-18 недель;
- подозрение на наличие злокачественного процесса или новообразования в придатках матки;
- наличие выраженного спаечного процесса в малом тазу или брюшной полости на фоне перенесенных ранее операций.
Кроме этого, имеются и противопоказания к проведению плановой процедуры, к которым относятся:
- 3 или 4 степень чистоты влагалищного содержимого;
- различные простудные или инфекционные заболевания, перенесенные пациенткой менее чем за месяц до дня исследования.
Проведение процедуры
В гинекологи диагностическая лапароскопия в большинстве случаев проводится для определения уровня проходимости маточных труб и возможных причин женского бесплодия. Процедура включает в себя 3 этапа.
Подготовка к операции
Перед лапароскопией проводится общее комплексное обследование и сбор анамнеза, как и при подготовке к любым другим гинекологическим операциям.

Обязательным моментом подготовки является проведение беседы с пациенткой по поводу предстоящей процедуры с объяснением всех нюансов операции, ее особенностей и возможных осложнений. Женщина должна быть полностью информирована о том, что в ходе операции может потребоваться чревосечение или незапланированные вмешательства, при необходимости расширения объема операции.
Пациентка должна подписать документ − согласие на проведение операции и принятие экстренных мер при необходимости.
Большинство женщин недооценивают серьезность операции, поскольку врачи нехирургических специальностей часто убеждают пациентов в том, что такое вмешательство является полностью безопасными. На самом деле лапароскопия при исследовании проходимости маточных труб и выявлении иных причин бесплодия имеет те же риски, что и любое другое хирургическое вмешательство.
При подготовке к операции за день до ее проведения пациентка должна ограничить себя в еде, употребляя, лишь легкую жидкую пищу, постепенно переходя на воду. За 12 часов до операции пить нельзя.
Вечером накануне процедуры пациентке проводится первая очистительная клизма, а вторая назначается на утро за 2-3 часа до операции.
В некоторых случаях может потребоваться проведение медикаментозной подготовки, но это зависит от типа основного заболевания, плана операции, а также ее целей.
Проведение операции
Лапароскопия как диагностическая, так и лечебная проводится только в брюшной полости.

Чтобы в полость можно было ввести специальные инструменты и иметь возможность визуализации исследуемых органов необходимо увеличить объем этого пространства. Это может быть достигнуто двумя путями:
- механическим поднятием передней брюшной стенки;
- созданием пневмоперитонеума.
Чаще всего используется именно второй способ, для чего в брюшную полость вводится безопасный газ, например, гелий, закись азота, углекислый газ или аргон, цель которого приподнять брюшную стенку.
Введение газа осуществляется путем пункции иглой Вереша или троакаром передней брюшной стенки. Газ, вводимый в полость, должен быть полностью безопасен, нетоксичен, активно поглощаться тканями, не вызывать их раздражения и быть неспособным к эмболизации.
Таким требованиям полностью отвечают закись азота и углекислый газ. В отличие от обычного воздуха или кислорода, введение этих газов не вызывает болей у пациентки, кроме этого, закись азота обладает отличным обезболивающим эффектом, а углекислый газ, попадая в русло крови, быстро соединяется с гемоглобином.
Также углекислый газ воздействует на дыхательную систему, приводя к увеличению жизненной емкости легких, при этом снижая возможные риски появления осложнений с этой стороны.
Игла Вереша имеет тупоконечный стержень с пружиной, внутри которого находится острая игла. При проколе брюшной полости стержень поднимается, обнажая иглу, которой и проводится прокол, после чего верхний стержень опускает, прикрывая острый наконечник и защищая внутренние органы от повреждений.

Введение газа в брюшную полость имеет побочные действия и увеличивает риск возникновения осложнений, например:
- сдавливания вен и кровеносных сосудов, располагающихся в забрюшинном пространстве, что может вызвать нарушение кровообращения в нижних конечностях, а также образование тромбов;
- появления аритмии, снижение сердечного индекса и прочие нарушения деятельности сердца;
- нарушения тока артериальной крови в брюшной полости;
- ротации сердца;
- сдавливание диафрагмы, сопровождающееся уменьшением остаточной емкости легких, а также развитием гиперкапнии и увеличением мертвого пространства.
Могут наблюдаться и непосредственные осложнения после введения газа в брюшную полость, например, пневмоперикардид, пневмоторекс, газовая эмболия, пневмомедиастинум, подкожная эмфазема.
В гинекологии при проведении процедуры с целью исследования маточных труб или иных органов выбор места для проведения прокола зависит от комплекции и роста пациентки, а также от проведенных ранее операций и их характера.
По сути, иглу можно ввести в любом месте брюшной полости, но с обязательным учетом топографии надчревной артерии. Если ранее на брюшной полости женщины были проведены операции, то для введения иглы Вереша выбирается точка, удаленная от рубцов на максимальном расстоянии.
Часть врачей не используют иглу Вереша и проводят прямую пункцию троакаром, диаметр которого составляет 10 мм, что может привести к повреждению внутренних органов при неосторожности доктора.
Если имеется реальная угроза повреждения внутренних органов, то лапароскопию проводят открытым способом. Этот метод показан в тех случаях, когда в брюшной полости женщины имеется спаечный процесс, вызванный ранее проведенными операциями.
При этом первый троакар с оптическими приборами вводится в подготовленное отверстие в брюшной полости. В последние годы все чаще стали применять видеотроакар или оптическую иглу, что позволяет избежать случайного травмирования внутренних органов.

Газ вводится равномерно в объеме около 3 литров, приподнимая брюшную стенку. Пациенткам, имеющим крупное телосложение или лишний вес, может потребоваться больший объем вводимого газа. При наличии у пациентки сердечной недостаточности или иных нарушений в работе сердца, брюшную стенку поднимают механическим способом с применением различных приспособлений.
В гинекологии при проведении лапароскопии для выяснения причин бесплодия обязательно проводят и хромосальпингоскопию − заполнение маточных труб метиленовым синим для оценки их проходимости.
Введение лапароскопа в брюшную полость осуществляется через первый троакар, после чего проводится тщательный осмотр всех органов с обязательной записью всего процесса исследования на съемный носитель, чтобы в дальнейшем врач мог еще раз просмотреть весь процесс.
Если в ходе осмотра органов врач обнаруживает нарушение, требующее хирургического устранения, в брюшную полость вводятся 2 дополнительных троакара (в подвздошной области с обеих сторон) для проведения операции. При необходимости может быть введен четвертый троакар, в этом случае прокол делается между пупком и лоном.
Восстановление
Реабилитация после лапароскопии во многом зависит от объема операции и примененного наркоза. Поскольку операция проводится под общим наркозом, после нее у пациенток может наблюдаться сонливость и слабость, тошнота, рвота, появление бреда и галлюцинаций, а также боли в горле, вызванные установкой эндотрахеальной трубки.

Как правило, после процедуры организм быстро восстанавливается, и через 10-12 часов женщина уже может самостоятельно вставать и ходить.
Практически все пациентки испытывают дискомфорт, вызванный наличием остатков газа в брюшной полости, и отмечают ощущение вздутия живота, а также болей в грудной клетке, поскольку газ выводится в основном через легкие. Нужно ускорить процесс ликвидации газа из организма, для этого необходимо больше двигаться и правильно питаться.
Принимать пищу необходимо около 6 раз в сутки, дробно, соблюдая диету. Рацион должен состоять из легких, богатых клетчаткой, углеводами и белками запеченных, тушеных или вареных блюд в пюреобразном виде.
Запрещено употреблять жареную, маринованную, жирную, соленую пищу, алкогольные и газированные напитки, горячий шоколад и кофе, жирные сорта мяса, копчености и сало, кондитерские изделия.
После проведения операции пациентка остается в стационаре на 2-3 дня. После чего ее выписывают с обязательным разъяснением правил питания, поведения, проведения процедур ухода за местами проколов и назначением дня снятия послеоперационных швов.
В течение 3 недель после операции следует избегать любых физических нагрузок. Сексуальные контакты можно возобновить через месяц после процедуры. При соблюдении всех рекомендаций женщины быстро восстанавливаются и входят в привычный ритм.
По сравнению с обычными операциями и оперативными процедурами исследования лапароскопия менее травматична и требует более короткого периода восстановления.
В последние десятилетия для проведения лапароскопии в гинекологии в крупных медицинских центрах начали использовать четырехрукого робота Да Винчи, что позволяет повысить точность оперативного вмешательства и снизить риски возможных осложнений.
Автор: Ирина Ваганова, врач,
специально для Mama66.ru
Полезное видео о лапароскопии
Диагностическая лапароскопия, как ни один другой вид исследования позволяет самым щадящим способом выявить и устранить множество серьезнейших гинекологических заболеваний.

Часто это исследование помогает обнаружить заболевания женской половой сферы на ранней стадии, когда еще возможно полностью излечить заболевание, и когда другие методы диагностики оказываются малоинформативными. При этом удается полностью сохранить женское здоровье.
В чем же заключается метод диагностической лапароскопии, кому он показан, как производится и каковы преимущества?
В чем суть и преимущества диагностической лапароскопии
Под лапароскопией подразумевают небольшое оперативное вмешательство без обычного разреза брюшной стенки. Эта малоинвазивная (малотравматичная) операция производится с помощью специального эндоскопического оборудования с оптической системой.
Лапароскоп представляет собой жесткий эндоскоп, снабженный оптической системой, осветительным прибором и точнейшими хирургическими микроинструментами.
Лапароскоп вводится в брюшную полость через микроразрезы. При операции с его использованием в брюшную полость нагнетается воздух, что улучшает визуализацию органов и их патологий. Изображения всех осматриваемых органов выводятся на экран.
Исследование лапароскопом проводится под внутривенным наркозом. Такая операция позволяет исследовать и непосредственно рассмотреть мельчайшие изъяны органов малого таза.
Метод позволяет поставить точный диагноз и найти оптимальный метод лечения выявленного гинекологического заболевания.
При лапароскопии не производится послойный тканевой разрез, что существенно облегчает ее течение и последующий послеоперационный период.
Плюсы диагностической лапароскопии:
- минимальная кровопотеря;
- короткий период нахождения в стационаре;
- четкая визуализация исследуемых органов;
- исключаются спайки;
- быстрое послеоперационное восстановление (обычно 3-7 суток);
- отсутствие сильных послеоперационных болей;
- минимальные косметические дефекты после вмешательства.

Когда проводят диагностическую лапароскопию
Диагностическая лапароскопия в гинекологии назначается далеко не каждой пациентке. Для подобного вмешательства должны быть особые причины. Чаще всего этот метод диагностики используют, если другие диагностические методы оказались неэффективными при постановке или уточнении диагноза.
Обычно данный вид малоинвазивного вмешательства назначают при:
- подозрении на наличие эктопической (внематочной) беременности;
- подозрении на опухолевидный процесс в области яичников, для выявления стадии данного процесса (для уточнения возможности и объема будущей операции);
- бесплодии неясной этиологии;
- необходимости биопсии при вновь выявленных новообразованиях яичника или поликистозе;
- уточнении расположения и характера аномалий половой сферы;
- опущении или выпадении половых органов;
- диагностике трубной непроходимости при бесплодии (если другие щадящие диагностические методы оказались малоэффективными);
- проведении стерилизации;
- выяснении причин хронических тазовых болей (особенно при эндометриозе);
- контроле за целостностью маточной стенки при операциях по ее иссечению (при гистерорезектоскопии);
- исследовании эффективности лечения воспалений женской половой сферы.
Экстренная диагностика
Помимо плановой, в гинекологии встречается также экстренный (незапланированный) вид лапароскопической диагностики. Этот вид исследования проводят при внезапно возникших ситуациях, угрожающих здоровью или жизни женщины.
Метод экстренной диагностики может быть необходим при:
- Подозрении на развитие острых состояний в малом тазе при уточнении следующих диагнозов:
- перфорации матки;
- перекруте ножки кисты;
- апоплексии, опухолях или некрозе яичника или миоматозного узла;
- разрыве кисты яичника;
- сохраненной трубной беременности или подозрении на начинающийся трубный аборт;
- подозрении на пельвиоперитонит по причине воспалительных, опухолевых или гнойных образований в маточной трубе.
- Симптомах «острого живота» по невыясненным причинах, в т. ч. при подозрении на гинекологические патологии.
- Отсутствии эффекта и нарастании ухудшающего состояния при лечении острых воспалений маточных придатков.
- Утере внутриматочной спирали внутри организма.
Нередко одновременно с диагностикой при лапароскопии удается также провести лечение выявленной патологии. Такой вид лапароскопии является уже лечебным и может проводиться с наложением швов на матку, восстановлением трубной проходимости, рассечением спаек, с экстренным удалением маточных узлов и др.
Удобно, что такие манипуляции производятся одновременно с проведением диагностической лапароскопии.

Противопоказания для диагностической лапароскопии
Относительными считаются такие противопоказания, которые действуют в данный момент, но их возможно преодолеть. Такими противопоказаниями являются ситуации при:
- подозрении на злокачественные новообразования в матке;
- после недавно перенесенных полостных операций;
- общих инфекционных заболеваниях;
- разлитом перитоните;
- ожирении;
- высокой степени истощения организма;
- поливалентной (на несколько компонентов) аллергии;
- сроке беременности свыше 16 недель;
- больших опухолях яичника (более 14 см в диаметре);
- разросшейся маточной миоме (более 16 недель).
Абсолютные противопоказания
- Состояниях шока (в т. ч. нервного) или комы.
- Геморрагический шок после острых патологий (апоплексия яичника, разрыв трубы или кисты и др.).
- Инсульт, инфаркт.
- Хронические патологии сердечно-сосудистой или дыхательной систем в стадии декомпенсации.
- Тяжелые заболевания крови (в т. ч. коагулопатии с не поддающимся коррекции нарушением свертываемости).
- Спаечные процессы тяжелой степени в брюшной полости (после серьезных вмешательств или длительных воспалений).
- Острая почечно-печеночная недостаточность.
- Злокачественные опухоли фаллопиевых труб или яичников.
- Если пациентке противопоказан наклон головного конца операционного стола (после травм или заболеваний головного мозга, при скользящей диафрагмальной грыже или незаращении пищеводного отверстия и др.)
Лапароскопия в целях диагностики не будет эффективной при:
- туберкулезе органов половой сферы;
- запущенном эндометриозе тяжелой формы течения;
- наличие большого количества спаек в брюшинной области;
- гидросальпинксе большого размера.
Нередко, после диагностической лапароскопии пациентам назначается лапаротомия, позволяющая с минимальной травматизацией излечить вновь выявленное заболевание.

Подготовка к лапароскопии
Грамотно проведенные подготовительные мероприятия помогают избежать серьезных осложнений во время и после вмешательства.
Основные этапы подготовки:
- Правильный психологический настрой. Не стоит бояться данной манипуляции, однако надо знать о предстоящих сложностях или возможных болевых ощущениях. В этом помочь женщине может лечащий врач, специально распечатанная «памятка» или грамотная информация из Интернета. Пациентка должна быть в курсе возможных рисков или осложнений от введения лапароскопа. Правильное психологическое восприятие помогает легко переносить саму процедуру и восстановительный период после нее.
- При составлении анамнеза у пациентки обязательно учитываются все перенесенные и имеющиеся заболевания и ее непереносимость отдельных лекарств.
- Подготовительные мероприятия в виде консультации гинеколога и врачей других специальностей (кардиолог, невропатолог, хирург и др.) и необходимых аппаратных исследований: МРТ, УЗИ малого таза, флюорографии (действительна 6 месяцев), электрокардиографии (годна 1 месяц), рентгена и др. При этом могут понадобиться неоднократные исследования или врачебные консультации.
- Проведение лабораторных исследований. При этом за 2 недели до предполагаемой даты манипуляции пациентке назначается ряд анализов: обследование на сифилис, ВИЧ и гепатиты (действуют 3 месяца), влагалищный мазок на флору (действителен 10 дней). Не ранее 10 дней до операции пациентом также обязательно сдаются общий анализ мочи и крови, исследуется кровь на свертываемость и биохимию.
- В это же время обычно в отделении запасается кровь той же группы и резуса, что и у пациентки (на случай неожиданных осложнений во время лапароскопии).
- Проведение подготовительной медикаментозной терапии. Некоторым женщинам в этот период (если протромбиновый индекс завышен) назначаются кроворазжижающие препараты. Нельзя нарушать систематичность приема таких препаратов, так как это может вызвать осложнения при данной манипуляции.
- Важен пункт о соблюдении диеты. Обычно за 2 недели до исследования пациентке советуют перейти на растительно-кисломолочную диету. За 3-4 дня до исследования лапароскопом женщине советуют исключить из рациона блюда, вызывающие вздутие кишечника и чрезмерно нагружающие пищеварительную систему (сдоба, бобовые, копчености, алкоголь, сладости). Параллельно назначается прием устраняющих газообразование лекарств (настой ромашки, таблетки активированного угля).
- За день до исследования пациентке рекомендуется уменьшение порций пищи и жидкости. Также часто назначается очистительная клизма. Эта процедура тем более необходима, так как действие наркоза при лапароскопии часто оказывает расслабляющее действие на кишечник в момент исследования.
- Перед самой операцией больной принимает душ с моющими средствами. При этом также удаляются волосы с паховой области.
- В день операции пациент не должен ничего есть или пить.
Некоторые пациентки считают эндоскопические операции совершенно безопасными. Это во многом так, однако нельзя при этом пренебрегать правильной подготовкой и четко выполнять врачебные назначения.

Схема проведения диагностической лапароскопии
Обычно лапароскопия включает такие этапы:
- Пациенту вводится внутривенный (в редких случаях – местный) наркоз. При этом расчет дозы и выбор препарата производится с учетом возраста, веса и состояния пациентки. Иногда пациентку подключают к аппарату искусственного дыхания, чтобы обеспечить полноту и регулярность вдохов, исключая остановку или нарушение дыхания.
- Врачом производятся микропрокол иглой Вереша (устройством с иглой и стилетом) перед введением лапароскопа. Место прокола зависит от исследуемого органа (в гинекологии – нижняя часть живота).
- С помощью вводимого специального газа надувается живот пациентки. Такой газ не токсичный, не вызывает аллергию и отлично поглощается тканями. В качестве газа для лапароскопии используется обычно аргон, закись азота или углекислый газ. Это необходимо для удобного перемещения инструментов в брюшине.
- После введения газа специалист производит разрез и вводит лапароскоп. Это современный прибор, не позволяющий травмировать внутренние органы. Затем специалист производит несколько отверстий (в районе пупка) для введения микроманипуляторов и видеокамеры. После введения инструментов в брюшную полость камера подключается, что позволяет получать на экране увеличенное изображение исследуемых органов.
- Хирург исследует необходимые органы. Время исследования может занимать от 10 минут до часа. Особое внимание при этом уделяется осмотру спаек, патологических образований, жидкости.
- Если в этом есть необходимость, производят биопсию измененного участка органа и делают забор участка его ткани для гистологического исследования. В ряде случаев также производится пункция кисты и производится забор жидкости из нее для отправки в лабораторию.
- По окончании процедуры обязательна установка дренажа. Это необходимо для свободного выхода патологических жидкостей (кровяных остатков, содержимого гнойников, выделений из ран). Это необходимо для предупреждения перитонита вследствие попадания содержимого с патогенной микрофлорой в брюшную полость.

Альтернативные виды исследований
Для диагностики патологии малого таза у женщин также используют гистероскопию, и трансвагинальную гидролапароскопию. Чем же они характерны?
Гистероскопия подобна диагностической лапароскопии, но прибор для исследования репродуктивных органов при этом вводится через влагалище. Затем необходимые для исследования инструменты вводятся через шейку в маточную полость. Изображение всех органов также передается через видеокамеру на экран монитора.
Эта процедура позволяет осматривать органы малого таза, включая матку и цервикальный канал. Кроме того, гистероскопия не требует подготовки и почти не имеет противопоказаний.
Нередко гистероскопия используется одновременно с диагностической лапроскопией. Это позволяет провести одновременно диагностику патологии и ее необходимое лечение. При гистероскопии также возможно производить небольшие оперативные вмешательства.
Современное исследование под названием «трансвагинальная гидролапароскопия» известно не всем. Этот вид диагностики используется для подробного исследования внутренних репродуктивных органов. При этом через микроразрезы в матку вводится специальный зонд, который позволяет изучить органы половой системы с проведением микрооперации, если это необходимо.
Диагностическая лапароскопия при бесплодии
Нередко женщинам, безуспешно пытающимся стать мамами, после неэффективного лечения, предлагают сделать диагностическую лапароскопию.
Иногда при лапароскопии, врач одновременно производит следующие операции:
- восстановление проходимости маточных труб (иногда это повышает риск внематочных беременностей);
- при внематочной беременности – удаление плодного яйца с сохранением маточных (фаллопиевых) труб с полнотой всех их функций;
- рассечение спаек между внутренними органами, мешающих нормальной детородной функции;
- при эндометриозе – удаление гетеротопии (фрагментов разросшегося эндометрия), что часто позволяет восстановить женскую фертильность.

Возможные осложнения диагностической лапароскопии
Самые частые осложнения диагностической лапароскопии:
- травмы кишечника, репродуктивных органов или органов мочевыделения;
- газовой эмболии;
- внутреннего кровотечения;
- образования грыж;
- нарушений дыхательной или сердечной деятельности;
- повреждений сосудов или органов брюшной полости;
- тромбоза или повреждения сосудов брюшины;
- подкожной эмфиземы (накопления газа в подкожном слое жира).
Обычно осложнения после лапароскопии связаны с неправильной подготовкой к вмешательству, недооценке противопоказаний или низким профессиональным уровнем врача.
Некоторые осложнения проходят самостоятельно, а другие требуют медикаментозного или хирургического воздействия.
Диагностическая лапароскопия — современный и максимально безопасный вид исследования. Диагностическое введение лапароскопа может совершить чудо, выяснив ранее не изученные причины большинства серьезных гинекологических заболеваний.


