Диспластические изменения шейки матки
Содержание
- 1 Виды дисплазии шейки матки
- 2 Причины дисплазии шейки матки
- 3 Симптомы
- 4 Диагностика
- 5 Лечение
- 6 МКБ-10
- 7 Общие сведения
- 8 Виды дисплазии шейки матки
- 9 Причины дисплазии шейки матки
- 10 Симптомы дисплазии шейки матки
- 11 Диагностика дисплазии шейки матки
- 12 Лечение дисплазии шейки матки
- 13 Наблюдение и профилактика дисплазии шейки матки
- 14 Перспективы лечения дисплазии шейки матки
- 15 Этиология
- 16 Симптомы дисплазии шейки матки
- 17 Степени дисплазии
- 18 Изменение структуры шейки матки
- 19 Диагностика
- 20 Дисплазия шейки матки и беременность
- 21 Лечение
- 22 Современные аппаратные технологии
- 23 Новые терапевтические методики
- 24 Народные средства
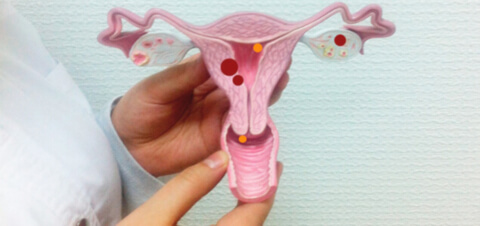
Дисплазия шейки матки — это патологические изменения в эпителиальном слое шейки матки, которые могут привести к образованию злокачественной опухоли. Аналоговые названия: шеечное внтуриэпитальное новообразование, цервикальная интраэпителиальная неоплазия — сокращенно ЦИН или CIN.
Дисплазия — это обратимая трансформация тканей шейки матки в аномальное состояние. Переход происходит постепенно и незаметно для женщины — в этом заключается главная опасность патологии.
Эпителиальный слой слизистой шейки матки представляет собой последовательность из базального, промежуточного и поверхностного слоев. В базальном происходит деление клеток, в промежуточном они дозревают, а поверхностный выполняет барьерную функцию. При дисплазии, среди нормальных клеток появляются атипичные: многоядерные, неправильной формы, размеров и аномально расположенных по отношению к базальной мембране. В результате развивается утолщение (гиперплазия) и разрастание клеток (пролиферация) в слоях эпителия. Из-за этого невозможно нормальное обновление, созревание, старение и отторжение клеток. До определенного момента дисплазия не опасна. Однако в запущенном состоянии она может привести к серьезным проблемам — развитию раковой опухоли. Поэтому своевременная диагностика и лечение дисплазии предотвращает развитие рака в шейке матки.
Виды дисплазии шейки матки
После проведения биопсии шейки матки специалист под микроскопом изучит гистологическое строение взятого материала. При наличии патологии будут обнаружены аномальные эпителиальные клетки со множеством мелких ядрышек или чрезмерно крупным бесформенным ядром с нечеткими границами. Далее необходимо определить степень глубины поражения и состояния клеток на соответствующих слоях.
Стадии (степени тяжести) дисплазии шейки матки означают глубину распространения измененных клеток в шейке матки. Счет для определения толщины поражения эпителиального слоя органа ведется от базальной мембраны:
- I стадия — аномалия распространяется на 1/3 толщины эпителиального слоя. Только 10% пациенток с развитием дисплазии на первой стадии имеют предрасположенность к переходу патологии в умеренную или выраженную дисплазию в ближайшие 2-4 года. В большинстве случаев (90%) неоплазия первой степени проходит самостоятельно;
- II стадия — распространение атипичных клеток на протяжении 2/3 толщины. Предраковое состояние. На данном этапе необходимо деятельное лечение, выжидательная тактика неуместна: высок риск перехода патологии в тяжелую дисплазию и рак шейки матки;
- III стадия — более 2/3. Врачи используют в данном случае определение carcinoma in situ, CIS (карцинома ин ситу) или «рак на месте», неинвазивный рак. Так называется злокачественная опухоль на первых стадиях развития, которая отличается скоплением гистологически измененных клеток без прорастания в подлежащую ткань.
Легкая стадия довольно редко переходит в умеренную или тяжелую стадию: этому способствуют неправильный образ жизни, слабый иммунитет и отсутствие периодических осмотров у гинеколога. Время перехода в рак в глубокие ткани шейки матки:
- при легкой форме и предрасположенности — примерно 5 лет;
- при умеренной форме — 3 года;
- в случае тяжелой формы дисплазии — 1 год.
Причины дисплазии шейки матки
Основная причина образования атипичных клеток в шейке матки — онкогенные штаммы вируса папилломы человека (ВПЧ16 и ВПЧ18). Анализ на обнаружение этого вируса является положительным в 95-98% случаях дисплазии шейки матки. Поэтому ВПЧ принято считать пусковым механизмом в образовании и развитии заболевания.
Папилломавирус — это инфекционное заболевание, передающееся половым путем, поражающее кожные покровы. Наиболее частое его проявление: папилломы и бородавки.
При диагностике даже легкой формы неоплазии врач обращает внимание на следующие факторы:
- длительность существования вируса в организме (более года — основание для начала лечения);
- общее состояние организма и здоровья пациентки;
- образ жизни женщины, наличие вредных привычек и особенности половой жизни.
Причины возникновения дисплазии:
- эндогенные (внутренние) — патология вызвана гормональными нарушениями и/или сниженным иммунитетом;
- экзогенные (внешние) — к ним относится ВПЧ, другие вирусы и инфекции.
- женщины, чьи близкие родственники болели раком;
- пациентки, которые длительно принимали оральные контрацептивы — это приводит к изменениям в гормональном фоне;
- пациентки с хроническими инфекционно-воспалительными процессами в органах половой системы;
- женщины, рано начавшие половую жизнь;
- женщины, перенесшие много родов или абортов (шейка матки подвергается многократному травмированию).
Состояние иммунодефицита может привести к развитию дисплазии шейки матки и ее трансформации в раковую опухоль. Поэтому врачу нужно знать о частоте воспалительных процессов в организме человека, наличии хронических заболеваний. Также нужно рассказать лечащему доктору о характере питания, стрессах, лечении препаратами, которые снижают иммунитет.
Долгое время считалось, что дисплазия — «болезнь молодых», что ей подвержены девушки в возрасте 20-30 лет. Однако современные данные показывают, что трансформация клеток в эпителии шейки матки может начаться в любом возрасте, включая период после 70 лет.
Симптомы
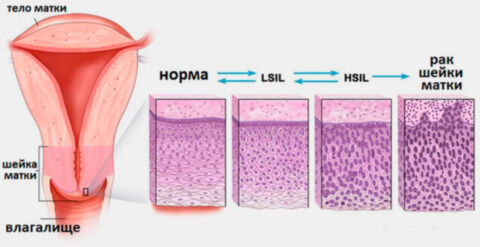
Дисплазию невозможно диагностировать по конкретным симптомам или признакам за исключением редких случаев (см. ниже). Выявить патологию возможно только по результатам обследования врачом и сдачи анализов.
Но стоит обратиться за дополнительным обследованием к специалисту если имеют место быть:
Выраженной, но не очевидной симптоматикой обладает только третья степень неоплазии:
Признаки дисплазии шейки матки
О том, что шейка матки женщины поражена дисплазией, может узнать только гинеколог. Для постановки диагноза специалист будет руководствоваться показаниями лабораторных анализов и внешними проявлениями — поражение эпителия характеризуется специфическим изменением цвета клеток. Пораженные участки отличаются светлыми, часто желтоватыми оттенками.
При легкой форме ЦИН эпителий выглядит гладким, однородным по цвету;
При умеренной дисплазии ткани отличаются явными изменениями в структуре клеток, которые определяются визуально и пальпированием. Именно поэтому врачи часто называют дисплазию эрозией, чтобы пациентке было понятно, что с ее органом происходит и как он выглядит на данный момент. Но все-таки данные патологии имеют существенное отличие: эрозия — разъедание тканей, дисплазия — патологическая трансформация ткани.
Тяжелая ЦИН характеризуется поражением слизистой оболочки влагалищного отдела шейки матки. Кроме того, у женщин старше 40 лет, патологические процессы могут проходить и в канале шейки матки.
Диагностика
В целях профилактики дисплазии шейки матки необходимо периодически бывать на приеме гинеколога, проходить скрининговый осмотр и сдавать анализы на ВПЧ. Раз в три года рекомендуется проходить цитологический анализ, особенно если женщина находится в группе риска. Также превентивной мерой для девушек является вакцинация от вируса ВПЧ: ее можно проводить в возрасте от 11 до 26 лет (но не младше 9 лет и старше 26).
Методы диагностики дисплазии шейки матки
Инструментальные и клинические:
- осмотр в зеркалах — визуальная диагностика цветового изменения, гладкости поверхности шейки матки, пятен или разрастания эпителия и т.п.
- кольпоскопия — обследование при помощи оптического прибора, увеличивающего изображение в десятки раз.
- ПАП-тест или мазок по Папаниколау — сбор цитологического материала для его последующего исследования под микроскопом. Выявление аномальных клеток требует следующего обследования — биопсии.
- биопсия шейки матки — при осмотре кольпоскопом отщипывается немного материала от пораженного участка шейки матки, который далее исследуется в лаборатории. Биопсия позволяет выяснить толщину слоя и тяжесть поражения тканей.
- анализ на ВПЧ — представляет собой соскоб с поверхности шейки матки.
- иммуногистохимия с онкомаркерами — анализ, проводимый в случае подозрения на онкологию.
К каким специалистам нужно обратиться
Естественно, первым специалистом в данной области выступает гинеколог — только он может диагностировать дисплазию, провести необходимые анализы и осмотр. Однако ЦИН редко вызывается одним лишь вирусом папилломы. Поэтому необходимо пройти обследование и в случае необходимости — лечение у следующих врачей:
- эндокринолог — гормональные изменения могут существенно повлиять на развитие аномальных процессов в половых органах;
- инфекционист — кроме ВПЧ в организме могут находиться другие микроорганизмы, которые снижает сопротивляемость организма;
- иммунолог — иммунитет может снижаться из-за огромного количества факторов и различных заболеваний.
Лечение

Степень и глубина поражения, а также длительность течения заболевания определяют тактику лечения дисплазии шейки матки.
Можно выделить общие особенности для всех стадий ЦИН:
- эффективного медикаментозного лечения на данный момент не существует;
- все известные методы лечения основываются на удалении или деструкции пораженных областей ткани.
Способ лечения выбирается врачом на основании:
- степени заражения шейки матки;
- возраста пациентки;
- желании женщины иметь детей.
Методы лечения в зависимости от степени заражения
Легкая степень — используется выжидательная тактика и применяются общеукрепляющие препараты. На данном этапе требуется не допустить инфекционно-воспалительных заболеваний, а также регулярно появляться на осмотре у гинеколога.
Средняя степень — зависит от глубины поражения и скорости распространения: в 70% неглубокое проникновение излечивается самостоятельно, однако при выявлении ВПЧ лечение начинается незамедлительно.
Обычно на данном этапе требуется медикаментозное лечение:
- спринцевание, противовирусные свечи и тампоны;
- противовирусные препараты;
- иммуностимулирующие средства.
При неэффективности консервативного лечения, а также при упорном течении заболевания проводится хирургическое вмешательство:
- прижигание шейки матки солковагином;
- лазерная вапоризация или конизация;
- удаление патологически измененных участков радиоволнами (при помощи аппарата Сургитрон);
- криодеструкция (прижигание жидким азотом).
Тяжелая степень — лечение проходит теми же методами, что и при диагностировании умеренной дисплазии. При этой степени заболевания лечение необходимо осуществить в срочном порядке. Из хирургических методов, как правило, применяется конизация шейки матки.
Методы хирургического лечения
Ножевая конизация
Это старый и уже почти ушедший в прошлое метод удаления пораженных дисплазией тканей с помощью скальпеля. Фактически не используется из-за высокой эффективности и безопасности других методов.
Прижигание электротоком
Этот метод также известен как петлевая электроэксцизия, диатермокоагуляция. Механизм заключается в удалении трансформированных тканей посредством электротока. Способ эффективный, но не рекомендуется молодым и нерожавшим женщинам: после процедуры на шейке матки остаются рубцы, что может привести к бесплодию или преждевременным родам.
Прижигание проводится амбулаторно — не требуется ложиться в больницу. Процедура безболезненная, поскольку перед началом операции врач введет обезболивающий укол.
Лазерное удаление
Лазерное излучение безопаснее использования электротока, поскольку не оставляет на шейке матки рубцовых деформаций. Различают лазерную вапоризацию и лазерную конизацию шейки матки.
Лазерная вапоризация означает выпаривание зараженных участков без удаления здоровых тканей. Процедура безболезненна и безопасна для молодых нерожавших женщин, планирующих иметь детей. Операция занимает около получаса и проводится в амбулаторных условиях.
Лазерная конизация — способ отсечения пораженных тканей лазерным лучом. Этот метод используется в том числе для того, чтобы провести гистологическое исследование клеток, пораженных дисплазией. Процедура проводится под общей анестезией, поскольку требует точности в наведении луча, иначе могут пострадать здоровые участки шейки матки.
Радиоволновой метод
Один из самых популярных и доступных способ избавления от дисплазии, рекомендован молодым и нерожавшим пациенткам, считается безопасным и эффективным методом. В данном случае используется аппарат "Сургитрон".
Криодеструкция
Разрушение очагов дисплазии путем их замораживания жидким азотом. Метод безопасный, поскольку не затрагивает здоровые участки органа. Процедура проводится в амбулаторных условиях и не требует введения обезболивающих. После криодеструкции у пациентки могут начаться водянистые прозрачные выделения желтоватого оттенка.
Для исключения рецидива после лечения пациенткам необходим регулярный осмотр у гинеколога и пройти профилактическое обследование (мазок на цитологию, анализы на ВПЧ, кольпоскопия).
Лечение дисплазии при беременности
Дисплазия шейки матки не сказывается отрицательно на зачатии, вынашивании или развитии плода. Поэтому хирургическое вмешательство рекомендовано отложить на послеродовой период.
Также нужно помнить о риске преждевременных родов у женщин, которые прошли лечение дисплазии посредством конизации шейки матки.
Профилактика заболевания
Чтобы снизить риск развития патологии, а также исключить рецидивы дисплазии, необходимо соблюдать простые правила:
- соблюдение режима питания и включение всех необходимых витаминов и микроэлементов в рацион;
- своевременное лечение воспалительных процессов женской половой сферы;
- отказ от вредных привычек;
- использование барьерных методов контрацепции при частой смене половых партнеров
- регулярный осмотр врача-гинеколога.
Под дисплазией шейки матки понимают атипические изменения эпителия в ее влагалищной части, относящиеся к предраковым процессам. На ранних стадиях своего развития дисплазия шейки матки является обратимым заболеванием, поэтому ее своевременное обнаружение и устранение является надежным способом профилактики онкологического риска. В отличие от эрозии, возникающей при механическом травмировании тканей, при дисплазии нарушения затрагивают клеточные структуры тканей, выстилающих шейку матки. Заболевание дисплазией шейки матки приходится, в основном, на возраст 25-35 лет и составляет 1,5 случая на 1000 женщин. Отсутствие явных клинических симптомов при дисплазии шейки матки на первый план в диагностике ставит инструментальные, клинические и лабораторные методики.
МКБ-10
Общие сведения
Под дисплазией шейки матки понимают атипические изменения эпителия в ее влагалищной части, относящиеся к предраковым процессам. На ранних стадиях своего развития дисплазия шейки матки является обратимым заболеванием, поэтому ее своевременное обнаружение и устранение является надежным способом профилактики онкологического риска.
В отличие от эрозии, возникающей при механическом травмировании тканей, при дисплазии нарушения затрагивают клеточные структуры тканей, выстилающих шейку матки. Заболевание дисплазией шейки матки приходится, в основном, на возраст 25-35 лет и составляет 1,5 случая на 1000 женщин. Для понимания, патологических процессов, происходящих при дисплазии шейки матки, необходимо составить представление об особенностях ее анатомо-физиологического строения.

Виды дисплазии шейки матки
Нижний, узкий, цилиндрический отдел матки, частично расположенный в брюшной полости и частично вдающийся во влагалище (соответственно надвлагалищная и влагалищная часть), представляет собой шейку матки.
Влагалищную часть шейки матки обследуют при помощи влагалищных зеркал во время гинекологического осмотра. Внутри по шейке матки проходит узкий цервикальный (шеечный) канал длиной 1-1,5 см, один конец которого (наружный зев) открывается во влагалище, а другой (внутренний зев) – в полость матки, соединяя их.
Изнутри цервикальный канал выстлан слоем эпителиальных цилиндрических клеток и содержит шеечные железы, продуцирующие слизь. Слизистый секрет шеечного канала препятствует заносу микрофлоры из влагалища в матку. Эпителиальные цилиндрические клетки имеют ярко-красный цвет.
В зоне наружного маточного зева эпителиальные цилиндрические клетки шеечного канала переходят в многослойный плоский эпителий, покрывающий стенки влагалища, влагалищной части шейки матки и не имеющий желез. Плоский эпителий окрашен в бледно-розовый цвет и имеет многослойную структуру, состоящую из:
- базально-парабазального слоя — самого нижнего, глубокого слоя эпителия, образуемого базальными и парабазальными клетками. Базальный слой плоского эпителия граничит с нижерасположенными тканями (мышцами, сосудами, нервными окончаниями) и содержит молодые клетки, способные к размножению путем деления;
- промежуточного слоя;
- функционального (поверхностного) слоя.
В норме клетки базального слоя округлой формы, с одним крупным круглым ядром. Постепенно созревая и перемещаясь в промежуточный и поверхностный слои, форма базальных клеток уплощается, а ядро уменьшается в размере. Достигнув поверхностного слоя, клетки становятся уплощенными с очень маленьким ядром.
Дисплазия шейки матки характеризуется нарушениями в строении клеток и слоев плоского эпителия. Измененные эпителиальные клетки становятся атипичными – крупными, бесформенными, с множественными ядрами и исчезновением разделения эпителия на слои.
Дисплазия шейки матки может затрагивать различные слои клеток плоского эпителия. Выделяют 3 степени дисплазии шейки матки в зависимости от глубины патологического процесса. Чем больше слоев эпителия поражено, тем тяжелее степень дисплазии шейки матки. По международной классификации выделяют:
- Легкую дисплазию шейки матки (CIN I, дисплазия І) – изменения в строении клеток выражены слабо и затрагивают нижнюю треть многослойного плоского эпителия.
- Умеренную дисплазию шейки матки (CIN II, дисплазия ІІ) – изменения в строении клеток наблюдаются в нижней и средней трети толщи плоского эпителия.
- Тяжелую дисплазию шейки матки или неинвазивный рак (CIN III, дисплазия ІІІ) – патологические изменения встречаются во всей толще эпителиальных клеток, но не распространяются на сосуды, мышцы, нервные окончания, как при инвазивном раке шейки матки, затрагивающем эти структуры.
Причины дисплазии шейки матки
Наиболее часто развитие дисплазии шейки матки вызывают онкогенные типы вируса папилломы человека (ВПЧ-16 и ВПЧ-18). Эта причина выявляется у 95-98% пациенток с дисплазией шейки матки. При длительном нахождении в организме и клетках плоского эпителия (1-1,5 года), папилломавирусная инфекция вызывает изменения в строении клеток, т. е. дисплазию. Этому способствуют некоторые отягощающие фоновые факторы:
- иммунодефицит – подавление иммунной реактивности хроническими заболеваниями, стрессами, лекарственными препаратами, неправильным питанием и т. д.;
- табакокурение активное и пассивное – увеличивает вероятность развития дисплазии шейки матки в 4 раза;
- затяжные хронические воспаления половых органов;
- нарушения гормонального фона, вызванные менопаузой, беременностью, употреблением гормоносодержащих лекарств;
- ранняя половая жизнь и роды;
- травматические повреждения шейки матки.
Симптомы дисплазии шейки матки
Дисплазия шейки матки практически не дает самостоятельной клинической картины. Скрытое течение дисплазии наблюдается у 10% женщин. Гораздо чаще к дисплазии шейки матки присоединяется микробная инфекция, вызывающая патологические симптомы кольпита или цервицита: жжение или зуд, выделения из половых путей необычного цвета, консистенции или запаха, иногда с примесью крови (после использования тампонов, полового акта и т.д.). Болевые ощущения при дисплазии шейки матки практически всегда отсутствуют. Дисплазии шейки матки могут иметь длительное течение и самостоятельно регрессировать после соответствующего лечения воспалительных процессов. Однако, обычно процесс дисплазии шейки матки носит прогрессирующее течение.
Дисплазия шейки матки часто протекает вместе с такими заболеваниями, как остроконечные кондиломы влагалища, вульвы, заднего прохода, хламидиоз, гонорея.
Отсутствие явных клинических симптомов при дисплазии шейки матки на первый план в диагностике ставит инструментальные, клинические и лабораторные методики.
Диагностика дисплазии шейки матки
Схема диагностики дисплазии шейки матки состоит из:
- осмотра шейки матки при помощи влагалищных зеркал – с целью обнаружения видимых глазом, клинически выраженных форм дисплазии (изменение окраски слизистой, блеск вокруг наружного зева, пятна, разрастание эпителия и др.);
- кольпоскопии – осмотра шейки матки кольпоскопом – оптическим аппаратом, увеличивающим изображение более чем в 10 раз и одновременное проведение диагностических проб — обработки шейки матки раствором Люголя и уксусной кислоты;
- цитологического исследования ПАП-мазка – при дисплазии шейки матки исследование под микроскопом соскоба, полученного с разных участков, позволяет выявить атипичные клетки. Также с помощью ПАП-мазка обнаруживаются клетки-маркеры папилломавирусной инфекции, имеющие сморщенные ядра и ободок, являющиеся местом локализации вируса папилломы человека;
- гистологического исследования биоптата – фрагмента ткани, взятого в ходе биопсии шейки матки из зоны, подозрительной на дисплазию. Является наиболее информативным методом выявления дисплазии шейки матки;
- иммунологических ПЦР-методов – для выявления ВПЧ-инфекции, установления штаммов вируса и вирусной нагрузки (концентрации вируса папилломы в организме). Выявление наличия или отсутствия онкогенных типов ВПЧ позволяет определить выбор метода лечения и тактику ведения пациентки с дисплазией шейки матки.

Лечение дисплазии шейки матки
Выбор способа лечения дисплазии шейки матки определяется степенью дисплазии, возрастом женщины, размером зоны поражения, сопутствующими заболеваниями, намерениями пациентки сохранить детородную функцию. Ведущее место в лечении дисплазии шейки матки занимают:
- Иммуностимулирующая терапия (иммуномодуляторы, интерфероны и их индукторы) – показаны при обширных поражениях и течении дисплазии шейки матки, склонном к рецидивам.
- Методы хирургического вмешательства:
- деструкция (удаление) атипичного участка с помощью криотерапии (воздействия жидким азотом), электрокоагуляции, радиоволновой терапии, аргонового или углекислого лазера;
- оперативное удаление зоны дисплазии шейки матки (конизация) или всей шейки матки (ампутация).
При степени дисплазии І и ІІ, небольших размерах измененной зоны, молодом возрасте пациентки часто выбирается выжидательная тактика ввиду высокой вероятности самостоятельного регресса дисплазии шейки матки. Проведение повторных (каждые 3-4 месяца) цитологических исследований и получение двух положительных результатов, подтверждающих наличие дисплазии шейки матки, является показанием к решению вопроса о хирургическом лечении. Лечение дисплазии ІІІ проводят онкогинекологи, с использованием одного из хирургических способов (включая конусовидную ампутацию шейки матки).
Перед проведением любого из способов хирургического лечения дисплазии шейки матки назначается курс противовоспалительной терапии, направленной на санацию инфекционного очага. В результате этого нередко уменьшается степень дисплазии шейки матки или происходит ее полное устранение.
Реабилитация после лечения
После проведения хирургического лечения дисплазии шейки матки период реабилитации длится около 4 недель. В это время могут отмечаться:
- боли ноющего характера внизу живота на протяжении 3-5 дней (длительнее всего – после деструкции лазером);
- выделения из половых путей — обильные, иногда с запахом на протяжении 3-4 недель (длительнее всего — после проведения криодеструкции);
- обильное, длительное кровотечение из половых органов, интенсивные боли внизу живота, подъем температуры тела до 38 °С и выше – служат показаниями для немедленной медицинской консультации.
С целью скорейшего выздоровления, более быстрого заживления и предотвращения осложнений, необходимым является соблюдение полового покоя, исключение спринцеваний, подъема тяжестей, использования гигиенических тампонов и точное выполнение всех рекомендаций и назначений врача.
Наблюдение и профилактика дисплазии шейки матки
Первый контроль излеченности дисплазии шейки матки проводится спустя 3-4 месяца после хирургического лечения. Берутся цитологические мазки с последующими ежеквартальными повторами в течение года. Отрицательные результаты, показывающие отсутствие дисплазии шейки матки, позволяют в дальнейшем проводить обследование планово, при ежегодных диспансерных осмотрах.
Для профилактики дисплазии шейки матки и ее рецидивов рекомендуется:
- включение в рацион питания всех микроэлементов и витаминов, в особенности витаминов А, группы В, селена;
- своевременная санация всех очагов инфекций;
- отказ от табакокурения;
- применение барьерной контрацепции (при случайных половых контактах);
- регулярное наблюдение гинеколога (1-2 раза в год) с исследованием цитологического соскоба с шейки матки.
Перспективы лечения дисплазии шейки матки
Современная гинекология имеет эффективные методы диагностики и лечения дисплазии шейки матки, позволяющие избежать ее перерождения в рак. Раннее выявление дисплазии шейки матки, соответствующая диагностика и лечение, дальнейший регулярный врачебный контроль позволяют излечить практически любую стадию заболевания. После применения хирургических методик частота излеченности дисплазии шейки матки составляет 86-95%. Рецидивное течение дисплазии шейки матки наблюдается у 5-10% пациенток, перенесших хирургическое вмешательство, вследствие носительства папилломавируса человека или неполного иссечения патологического участка. При отсутствии лечения 30-50% дисплазий шейки матки перерождаются в инвазивный рак.
Считается, что гинеколога необходимо посещать для профилактического осмотра хотя бы раз в год. Объясняется это существованием болезней, которые появляются без явной на то причины, развиваются никак не проявляясь, а потом и дают тяжелый осложнения. Дисплазия шейки матки – это патология эпителиального слоя шейки матки, которая характеризуется патологическими изменениями структуры ее клеток. Происходят патологические разрастания клеток с атипичной структурой, которые не выполняют своих функций. Извращаются также естественные процессы созревания и отторжения.
Особенную опасность дисплазии придает то, что атипичные клетки являются характерными для онкологических патологий. Поэтому эту патологию относят к предраку. Учитывая всю серьезность данных клеточных перерождений, женщинам с диагностированной дисплазией настоятельно рекомендуется обследоваться на предмет наличия онкологических клеток, лечиться и наблюдаться у врача.
Дисплазия поражает шейку матки у женщин совершенно разного возраста. Чаще всего выявляют ее у молодых женщин 20-25 лет.
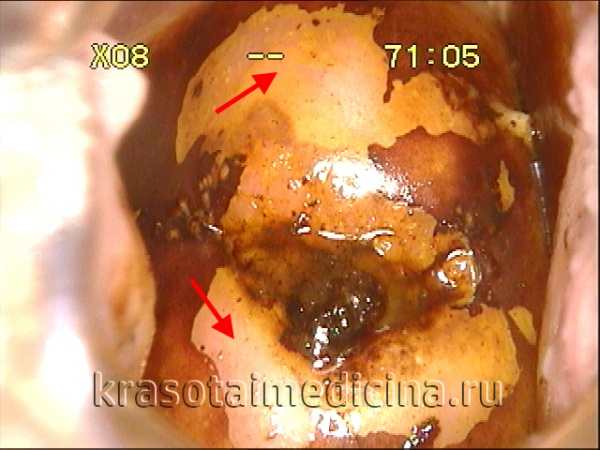
 дисплазия шейки матки фото
дисплазия шейки матки фото
Этиология
Достоверные причины возникновения дисплазии, на сегодняшний день не определены. Известны лишь факторы, провоцирующие формирование, развитие дисплазии и переход ее в онкологическую патологию.
- Наличие в организме сопутствующего вируса папилломы человека. Если женщина здорова, имеет хороший иммунитет, то вирус папилломы самостоятельно уходит из организма. Это занимает не более года. Если же он задерживается больше года, то вероятность озлокачествления дисплазии значительно возрастает. Этот вирус обнаруживается у 90% женщин с выявленной дисплазией.
- Вирус герпеса(тип 7) увеличивает вероятность озлокачествления.
- Раннее начало половой жизни и роды в слишком молодом возрасте.
- Недостаточность иммунитета.
- Хронические женские заболевания и гормональные нарушения.
- Венерические болезни.
- Травмы шейки матки в родах, манипуляциях и т.п.
- Частая смена партнеров.
- Присоединение к воспалительным процессам в женских половых органах инфекции может привести к появлению дисплазии.
- Длительное применение комбинированных вариантов оральной контрацепции. После 5 лет ее использования вероятность дисплазии вырастает в 4-5 раз.
Также исследования показали, что оральный контрацептивы с использованием только протеинов не обладали патологическим влиянием. Заместительная терапия гормонами также не приводила к увеличению риска.

Дисплазии способствуют любые патологии, которые приводят к возможному изменению структуры базально расположенных клеток. Это такие патоморфологические патологии: эктопия, лейкоплакия, эктропион, эрозия и т.п.
 При установленном диагнозе эрозия шейки матки дисплазия не исключается. Однако, эти два недуга являются совершенно разными. И даже определенное сходство в их диагностике и лечении не отождествляет их. Эрозия не влечет изменения клеточной структуры. Атипичность клеток не имеет места. А при дисплазии это является обязательным условием.
При установленном диагнозе эрозия шейки матки дисплазия не исключается. Однако, эти два недуга являются совершенно разными. И даже определенное сходство в их диагностике и лечении не отождествляет их. Эрозия не влечет изменения клеточной структуры. Атипичность клеток не имеет места. А при дисплазии это является обязательным условием.
Читайте все о здоровой матке здесь.
Симптомы дисплазии шейки матки
К сожалению, дисплазия шейки матки характеризуется отсутствием симптоматики на начальной стадии. Она может оставаться немой в течении длительного времени. Характерные перестройки эпителия определяются у женщин, которые обратились к гинекологу по иным причинам. А дисплазия эпителия шейки матки оказывается случайной находкой.
Этот факт является печальным потому, что именно в начальной стадии дисплазия хорошо достаточно легко отзывается на лечение. К сожалению, обнаруженная на более поздних стадиях, дисплазия лечится только путем оперативного вмешательства.
Как правило, больная обращается к гинекологу с жалобами на сопутствующие дисплазии состояния. Иногда пациентки приходят на прием к врачу с хламидиозом и остроконечными кондиломами…
Появление болей, жалоб общего характера не характерны.
Порой больные жалуются на появление выделений неприятного запаха и необычного цвета. Иногда в выделениях может иметь место незначительное выделение крови. Особенно после полового акта или применения влагалищных тампонов. Появление крови говорит о поражении слизистой, как правило, диспластическим процессом, что приводит к тому, что малейшее прикосновение вызывает «контактное кровотечение».
Рекомендуем посмотреть видео про дисплазию шейки матки и что с ней нужно делать?
Степени дисплазии
В диагнозе дисплазия степени градируются в зависимости тяжести изменений эпителиального слоя.
- Легкая. Структуры клеток изменены незначительно. Они определяются только в одной трети эпителия.
- Умеренная. Характеризуется прогрессирующим изменением внутриклеточном структуры. Изменения определяются уже 2/3 слоя эпителия.
- Тяжелая(не инвазивный рак). Изменения имеют место во всех слоях. Но нет прорастания в рядом расположенные ткани и сосуды.
Изменение структуры шейки матки
Шейка матки представляет собой небольшой перешеек при переходе влагалища в матку. Он имеет выход во влагалище в виде так называемого наружного зева. В матку открывается внутренний зев. Поражается, как правило, именно надвлагалищная часть шейки. Ее возможно осмотреть в зеркалах на гинекологическом осмотре.
Вся шейка имеет длину 4 см. На всей протяженности в ней расположен цервикальный канал. Он выполнен, в основном, клетками мышечной и соединительной ткани. Во время родовой деятельности, они способствуют тому, чтобы шейка могла расшириться до необходимого размера, а потом восстановиться до первоначального состояния.
Для выполнения этой функции соединительная ткань здесь имеет большое количество коллагеновых и эластичных волокон. Таким образом, они составляют эластичный каркас. Шейка матки содержит много кровеносных и лимфатических сосудов, обильно инервируется.
Изнутри шейка выстлана слоями плоского эпителия и цилиндрического. Плоский эпителий имеет способность к обновлению. Он обладает местными иммунными свойствами и обеспечивает защиту матки от инфекционных агентов.
Цилиндрические клетки расположены в один слой. Они синтезируют секрет, который не допускает проникновения внутрь матки содержимое из полости влагалища.
В районе наружного зева располагается так называемая «область трансформации». Здесь шеечный эпителий переходит непосредственно в маточный.
Эпителий шейки матки в своем составе содержит слои: базальный, функционирующий и промежуточный.
Банальные клетки делятся и размножаются, обеспечивая таким образом обновление слизистой. Этот слой лежит на слое мышечных клеток с сосудами и нервными волокнами.
В промежуточном слое эпителиальные клетки заканчивают свое формирование. Поверхностный слой являются местом, где они непосредственно выполняют свою функцию.
Если нарушается деление и развитие клеток в базальной части, то искажаются все строение слизистой и, соответственно ее функция. То есть происходит дисплазия.
Перестройка в развитии клеток ведет к изменении их внешнего вида, размера, функций и возможностей. Они становятся атипичными. Страшны эти клетки тем, что они могут приобрести и возможность атипичного агрессивного роста. И тогда уже речь пойдет о состоящей из этих клеток опухоли. Она может, прогрессируя, прорастать в сосуды, инфильтрировать окружающие ткани.
Конечно, говорить однозначно, что дисплазия шейки матки это рак, неправильно. Дисплазия способна даже самоизлечиться, но не исключается и озлокачествление за короткое время. Поэтому большая вероятность малигнизации заставляет отнести дисплазию эпителия шейки матки к состоянию предрака.
Диагностика
Единственный способ предупреждения дисплазия – регулярные гинекологические осмотры, которые должны осуществляться регулярно. Они необходимы для своевременной диагностики и профилактики диспластических сдвигов в клеточном составе шейки матки.
Для диагностики применяются разные варианты обследования. Причем необходимость каждого последующего зависит от результата предыдущего.
Прежде всего проводится детальный осмотр в зеркалах на гинекологическом кресле. При этом делается оценка окраски слизистой, наличия очагов измененного цвета, макроструктуры.
Обязательно у всех пациенток берут мазок для цитологического исследования на атипичные клетки. Материал аккуратно получают из нескольких наиболее типичных для дисплазии мест: с переходной зоны цилиндрического эпителий шейки матки в многослойный плоский, из эпителия цервикального канала. Полученный материал после предварительной подготовки рассматривается врачом лаборантом под большим увеличением.
Если имеют место нарушения слизистой и/или ответ на цитологию не соответствует физиологической норме, то рекомендуется кольпоскопия.
 Кольпоскопия представляет собой информативный метод исследования кольпоскопом, оптическим аппаратом. Он увеличивает изображение поверхности шейки матки.
Кольпоскопия представляет собой информативный метод исследования кольпоскопом, оптическим аппаратом. Он увеличивает изображение поверхности шейки матки.
Если же кольпоскопия подтверждает наличие патологических участков эпителия, то проводятся для подтверждения диагностические пробы.
Так, проба по Шиллеру или с раствором уксусной кислоты на нормальной слизистой не покажет никакой разницы в окраске. Если патологические участки имеют место, то и картина эпителия слизистой будет не однородна. Диспластические участки эпителия при обработке уксусной кислотой выявляются белыми( эпителий). Так же показывает себя вирус папилломы человека.
Проба Шиллера еще называется йодной. В норме контакт с йодом придает слизистой одинаковую по всей поверхности коричневатую окраску. Только патологически измененные участки дисплазией, лейкоплакией, атрофией либо не окрасятся, либо окрасятся плохо и неравномерно.
С такого участка обязательно берется биопсия.
То есть отщипывается маленький участок для проведения гистологического исследования на предмет атипичного процесса. Цитология дает возможность видеть один слой клеток. Гистология же описывает всю толщину эпителия.
Если сочетается дисплазия и беременность, то биопсия исключается. Это исследование откладывают на период после родов через полтора-два месяца.
Окончательный диагноз устанавливается только после проведения гистологического исследования полученного при биопсии участка. Без ответа биопсии диагноз остается предварительным.
Кроме того, все пациентки обследуются на возможное наличие вируса папилломы человека. Для этой патологии информативен метод ПЦР. Даже совсем ничтожно малое количество вируса не остается им не замечено. Обязательно всем с диагнозом дисплазии делают мазок на бактериологическое и бактериоскопическое исследование. Наличие патологической микрофлоры и воспалительного ответа утяжеляет дисплазию и увеличивает риск ее озлокачествления.
Дисплазия шейки матки и беременность
 Дисплазия и беременность являются нежелательным сочетанием. При беременности стараются избегать лечения дисплазий. Однако, гормональные изменения в организме могут вызвать ухудшение состояния.
Дисплазия и беременность являются нежелательным сочетанием. При беременности стараются избегать лечения дисплазий. Однако, гормональные изменения в организме могут вызвать ухудшение состояния.
Поэтому рекомендуется обследоваться и пролечить заболевания еще при планировании беременности. Беременность не является сдерживающим фактором для развития дисплазии.
Деформация и нарушение структуры эпителиального слоя шейки матки, приводит, в числе прочего, к уменьшению количества клеток с эластином и коллагеном. В результате страдает прочность и эластичность шейки матки, которая так необходима в родовой деятельности.
Поэтому роды у женщин с выраженной дисплазией могут привести к разрыву стенки шеечной области.
К тому же воспалительный процесс, который обычно сопутствует дисплазия, спровоцирует развитие воспалительных патологий в послеродовом периоде.
Лечение
При выборе терапии для пациенток с диагнозом дисплазия причина заболевания имеет важную роль. С лечения первопричины и устранения провоцирующих патологий начинается любое лечение. При своевременном и грамотном подходе это может привести к полному выздоровлению.
Методы лечения выбирает специалист с учетом тяжести состояния, результатов обследования, степени дисплазии, сопутствующих патологий, возраста, необходимости сохранения способности к деторождению.
Обычно это иммунностимулирующая терапия, оперативное лечение и местная химическая терапия.
Если имеют место поверхностные эрозии, то лечение консервативное. Тут придется запастись терпением. При необходимости рекомендуются антибактериальные препараты, противовоспалительные, противогрибковые.
Применяется специфическое лечение сопутствующих патологий. Назначается и местное лечение с применением гинекологических аппликаций и ванночек с лекарственными средствами.
Рекомендуем посмотреть видео врача- гинеколога о дисплазии и эрозии шейки матки, и о том как они лечатся безконтактным и контактным методами.
Современные аппаратные технологии
Оперативное лечение заключается в ликвидировании участка дисплазии.
- Прижигание. Эта методика рекомендуется при отсутствии эффекта от консервативной терапии. Используется при 2 и 3 степени. При этом применяется электрокоагуляция и криодеструкция. Последняя является более щадящей, однако остается риск того, что не будут достаточно проморожены и останутся живы некоторые атипичные клетки.
- Лазерная коагуляция. Это метод прижигания достаточно эффективный, безболезненный. Осложнения после него практически исключены
- Радиоволновая деструкция. При этом методе пораженные участки прижигаются с помощью радиоволн особой частоты. Эта методика одна из более перспективных. Преимуществами ее является то, что окружающие ткани мало вовлекаются. Заживление происходит в течение месяца.
Большим плюсом является то, что не страдают мышечные клетки шейки матки. После процедуры не остается рубец. А это гарантия отсутствия осложнений в родах.
- Электроконизация. Этот метод применяется при тяжелой степени. С его помощью ликвидируются патологически измененные клетки на всю толщину эпителия.
- Конизация представляет собой ликвидацию участка шейки матки конусовидный формы. Применяется он при неэффективности предыдущих методов.
Терапия с применением химических методов проводится специальными препаратами, которые обладают прижигающим эффектом. После такого воздействия образуется корочка, которая по истечении нескольких дней самостоятельно отходит. Применяется это только при небольших участках поражения. Может потребоваться проведение процедуры несколько раз.
Новые терапевтические методики
Относительно новыми методами лечения являются органотерапия, омелотерапия, фотодинамическая терапия.
В органотерапии применяются органопрепараты, на основе внутриклеточных биологически активных веществ из желез и органов животного и растительного происхождения.
Омелотерапия заключается в применении лекарственных средств из омелы белой, которая активирует защитную иммунную систему организма. Так подавляется рост опухоли и возможность метастазирование.
Фотодинамическая терапия предусматривает применение фотоактивных веществ, которые вводятся в организм, а потом подвергаются воздействию лазера. Эффективно это при лечении не только воспалительных патологий, но и злокачественных опухолей.
Народные средства
 Если имеет место дисплазия шейки матки лечение народными средствами не исключается медиками. Народная медицина рекомендуются к применению, однако, только параллельно с традиционным лечением.
Если имеет место дисплазия шейки матки лечение народными средствами не исключается медиками. Народная медицина рекомендуются к применению, однако, только параллельно с традиционным лечением.
В основном народной медициной рекомендуется лечение с помощью спринцеваний и тампонов с лекарственными веществами.
Хорошо зарекомендовал себя алоэ. Рекомендуется применение тампонов, пропитанных соком алоэ, которому не менее 5 лет, дважды в день. Курс лечения составляет месяц.
Эффективны также тампоны, пропитанные смесью прополиса со сливочным маслом. Смесь кипятится 15 минут. Охлаждается. Процедура проводится однократно в сутки перед сном в течение месяца.
Тампоны с аптечным готовым облепиховым маслом обладают заживляющим действием. Применяются они дважды в сутки в течение месяца.
Листья эвкалипта (2 ложки) заливаются стаканом кипятка и настаиваются пару часов. Потом отвар процеживают, разводят пополам с кипяченной водой и проводят спринцевание дважды в сутки в течение месяца.
На сегодняшний день выбор методов лечения довольно широк. Дисплазия шейки матки, несмотря на большой риск опасных осложнений достаточно хорошо поддается лечению.
Своевременно диагностированная дисплазия шейки матки прогноз имеет благоприятный.


