Где находится придатки у женщины фото
Содержание
- 1 Причины воспаления придатков у женщин
- 2 Симптомы воспаления
- 3 Какие последствия заболевания
- 4 Диагностика
- 5 Как лечить воспаление придатков
- 6 Народные методы лечения
- 7 Вопрос-ответ
- 8 Что это — придатки у женщин?
- 9 Где они расположены?
- 10 Какие функции выполняют придатки?
- 11 Причины воспаления труб и яичников
- 12 При каких болезнях ощущается боль в области придатков?
- 13 Признаки воспаления придатков у женщины
- 14 Какие осложнения воспаления могут возникнуть?
- 15 Диагностика воспаления придатков
- 16 Лечение воспаления
- 17 Как предотвратить этот патологический процесс?
- 18 Строение яичника
- 19 Заболевания яичников
- 20 Где и почему болят яичники у женщин?
- 21 Диагностика заболеваний яичников
Воспаление придатков у женщин является одной из самых распространенных заболеваний органов малого таза. Причиной становятся патогенные микроорганизмы, которые активно размножаются, тем самым, вызывая воспалительный процесс и сильную боль. Отсутствующие или несвоевременные меры профилактики могут привести к опасным последствиям. Именно поэтому необходимо знать, симптомы заболевания и чем лечить воспаление придатков.
Причины воспаления придатков у женщин
Основной причиной данного заболевания является попадание инфекции в маточные трубы или яичники, в результате чего происходит образование патогенной микрофлоры. Ее попадание в организм происходит тремя путями:
Восходящая инфекция
В данном случае патогенные микроорганизмы во влагалище начинают активно размножаться, тем самым вытесняя полезную микрофлору. Их большое количество приводит к тому, что они выходят за пределы влагалища и начинают заселять придатки, что и приводит к их воспалению. Занести инфекцию можно и при несоблюдении правил интимной гигиены, частой смены половых партнеров и незащищенном сексе.
Лимфогенное инфицирование
Воспаление придатков происходит по причине воспалительного процесса в близлежащих органах, и через лимфу проникает в придатки.
Гематегенное инфицирование
Заболевание распространяется через кровь, если имеются очаги воспаления, такие как ангина, тонзиллит, туберкулез, сифилис и т.д.
Заболевания яичников
- Оофорит – воспаление яичника (инфекционное, иммунное).
- Аднексит (сальпингоофорит) – воспаление яичника вместе с прилегающей к нему маточной трубой
- Гнойные тубоовариальные «опухоли» – осложнение хронического воспаления яичников и маточных труб.
- Нарушение функции яичников — сопровождается нарушением менструального цикла, снижением или повышением выработки половых гормонов:
- Синдром первичной гипофункции яичников (евнухоидизм).
- Синдром преждевременного истощения яичников (преждевременный климакс).
- Синдром поликистозных яичников (СПКЯ, синдром Штейна-Левенталя) – нарушение синтеза половых гормонов с повышением выработки андрогенов в яичнике.
- Ретенционные кисты (опухолевидные доброкачественные образования) яичников:
- Фолликулярная киста – скопление излишней жидкости в фолликуле на любом этапе его развития.
- Киста жёлтого тела – скопление излишней жидкости в полости жёлтого тела.
- Параовариальная киста – кистозное образование надяичникового придатка.
- Истинные доброкачественные опухоли яичников:
- Серозная цистаденома:
— серозная кистома , заполненная серозной жидкостью ;
— солидная цистаденома. - Муцинозная цистаденома:
— муцинозная кистома (заполнена слизеобразным содержимым); - Эндометриома:
— эндометриоидная киста (заполнена изменённой кровью). - Опухоль Бреннера – эстроген-активное новообразование, состоящее из стромальной и эпителиальной ткани яичника.
- Гранулёзоклеточные эстроген-активные опухоли яичников (происходят из зернистого эпителия фолликулов):
— кистозные;
— кистозно-солидные. - Текома яичника – эстроген-активная опухоль, состоящая из изменённых тека-клеток оболочки фолликула.
- Фиброма яичника – фиброзная опухоль, состоит из клеток соединительной ткани.
- Андробластома – андроген-активная солидная опухоль яичников.
- Дермоидная киста (тератома) – образуются из зародышевых клеток.
- Злокачественные опухоли яичников (рак яичников):
- Первичные опухоли (первичный рак) – развиваются без предшествующих доброкачественных образований:
— эпителиальные
— опухоли стромы полового тяжа
— липидноклеточные
— герминогенные
— гонадобластомы
— неклассифицированные - Вторичные — (вторичный рак) – развиваются путём озлокачествления уже существующих доброкачественных опухолей яичника.
- Метастатические – метастазы в яичник чаще всего дают раки: молочной железы, желудочно-кишечного тракта, эндометрия; реже – лёгкого, печени, желчного пузыря, др.
- Яичниковая беременность – редкая форма внематочной беременности, приводит к разрыву яичника (апоплексии).
- Паразитарные кисты яичников – формируются в результате глистной инвазии (эхинококк, др.)
- Простые травматические кисты яичников — результат травмы: ушиба при падении, удара в живот.
Признаки и симптомы заболеваний яичников
Хронические воспаления, кисты и/или опухоли яичников часто протекают скрыто, без выраженных клинических симптомов, их проявления неспецифичны :
- Боли внизу живота и/или в пояснице, не связанные с менструацией
- Нарушение менструального цикла (в детородном возрасте)
- Мажущие кровянистые выделения (в период мено- и постменопаузы)
- Бесплодие
- Нарушение мочеиспускания, запоры
Крупные опухолевидные образования яичников диаметром более 13 см прощупываются (пальпируются) через переднюю брюшную стенку.
Где и почему болят яичники у женщин?
Боль в области яичников у женщин возникает из-за:
- раздражения нервных рецепторов серозных покровов яичников и/или соседних органов;
- спазмов гладкой мускулатуры органов малого таза;
- нарушения кровообращения в яичниках и/или соседних органах.
Боли при хронических заболеваниях яичников
- Нижняя область живота (ниже пупка):
— левая подвздошная область (если болит левый яичник),
— правая подвздошная область (если болит правый яичник),
— болит вся нижняя часть живота (патологический процесс охватил оба яичника). - Боль может отдавать:
— в поясницу
— в пах
— в прямую кишку
— в надлобковую область
Боль в области яичников (внизу живота, в пояснице) может сопровождаться:
- Чувством давления, переполнения мочевого пузыря
- Частыми позывами к мочеиспусканию
- Паталогическими выделениями из половых органов (в том числе кровянистыми), не связанными с менструацией
- Тянущая боль в левом/правом яичнике
- Ноющая боль внизу живота
- Покалывание в правом/левом яичнике
- Щемящая боль внизу живота
Острые боли в яичниках возникают только при перекруте ножки опухоли/кисты, также при кровоизлияниях в момент разрыва капсулы опухоли/кисты
Боль в области яичников может усиливаться:
- Во время и/или после полового акта
- При физическом напряжении
- После переохлаждения
- Перед и во время менструации
- При обострении или осложнении хронического процесса
Боли при остром воспалении или осложнении опухолей яичника
Острое воспаление, апоплексия яичника, перекрут ножки кисты или разрыв кистозно-опухолевого образования сопровождается яркими симптомами:
- Сильнейшие боли внизу живота: «острый живот»
- Приступ боли усиливается при резких движениях, физической нагрузке
- Боли могут сопровождаться:
— тошнотой,
— рвотой,
— значительным повышением температуры тела,
— учащением пульса,
— внезапной вялостью, головокружением,
— обмороком.
При появлении подобных симптомов следует немедленно вызвать скорую помощь. Для быстрой диагностики неотложного состояния яичников у женщин применяют УЗИ.
Самым точным методом определения формы острого заболевания или кистозно-опухолевого процесса в яичниках остаётся лечебно-диагностическая лапароскопия
Болит левый/правый яичник перед месячными
Почему перед месячными болят яичники?
Частые причины:
- ретенционные кисты (фолликулярная, жёлтого тела),
- небольшие очаги эндометриоза в яичнике,
- воспалительные процессы,
- спайки,
- склерокистоз яичников,
- проявление «немых» истинных опухолей яичника.
Тупые циклические боли в области одного из яичников у женщин, щемящие боли внизу живота могут возникать при гормональных сбоях на фоне: стресса, переохлаждения, инфекционных заболеваний (ОРВИ, ангина, др.), при малоподвижном образе жизни (застой крови в малом тазу), при различных нарушениях в рамках ПМС, при спайках органов малого таза, кишечника (наружный эндометриоз), невротических расстройствах (нервный спазм).
При появлении боли в яичнике во время месячных надо сделать УЗИ органов малого таза сразу же после окончания менструации и обязательно обратиться к гинекологу.
Боли в яичниках после секса
Самая частая причина боли в яичниках, в области малого таза, пояснице во время или после полового акта – это эндометриоз яичников, генитальный эндометриоз, аденомиоз.
При боли в яичниках после или во время секса надо сделать УЗИ органов малого таза накануне ожидаемой менструации и обратиться к гинекологу.
Послеродовые боли
У некоторых вполне здоровых женщин болят яичники после родов.
Это происходит потому, что во время беременности объём и размеры яичников несколько увеличиваются. Растущая беременная матка вытесняет яичники за пределы малого таза. После родоразрешения матка сокращается (что сопровождается ощутимыми болевыми ощущениями внизу живота) и яичники постепенно возвращаются на место. При этом изменяется натяжение и перестальтика маточных труб, гемодинамика и обменные процессы в яичниках, области малого таза.
Если послеродовые боли внизу живота острые, очень сильные, следует немедленно проконсультироваться с лечащим акушером-гинекологом (исключить опасные послеродовые осложнения).
Диагностика заболеваний яичников
При воспалительных заболеваниях яичников бимануальное (двуручное) исследование обнаруживает болезненность и/или тяжистое уплотнение в области придатков матки.
Опухоль или киста определяется объёмным образованием сбоку или спереди матки. Новообразования могут быть болезненными или безсимптомными, плотными, подвижными, др.
Трансвагинальное ультразвуковое исследование органов малого таза – высокоинформативный метод первичной диагностики опухолей и кистозных образований яичников
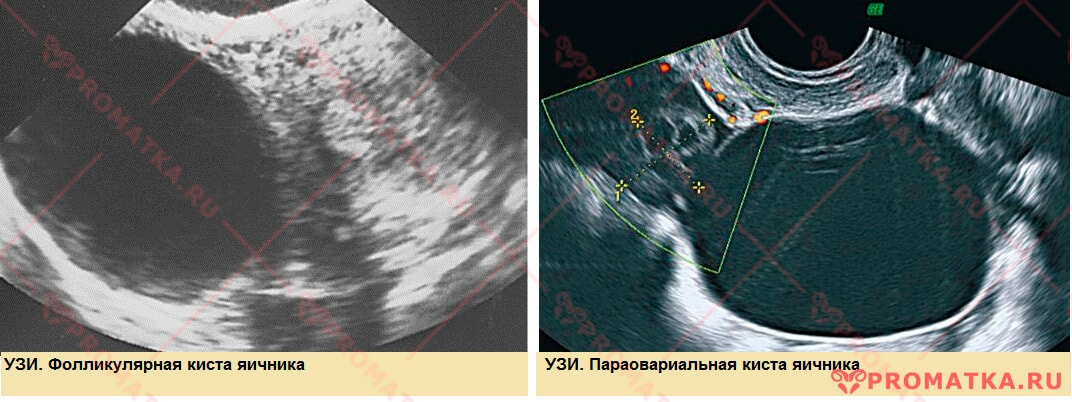 Ультразвуковое исследование яичников Допплеровское исследование
Ультразвуковое исследование яичников Допплеровское исследование
Выявляет сосудистый рисунок тканей яичника, окружающих кисту или опухоль.
КТ или МРТ яичников и матки
Уточняющие методы исследования.
- Определяют взаимоотношение поражений яичника с окружающими органами.
- Отличают кистозное образование от солидного.
- Выявляют прорастание опухоли яичника в соседние органы.
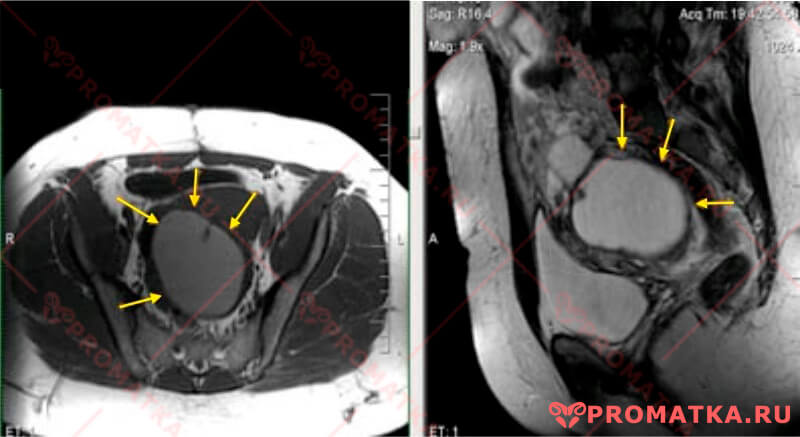 МРТ: муцинозная цистаденома яичника. Кистозное образование с муцинозным содержимым, умеренно гиперинтенсивным по Т1, с пристеночными папиллярными разрастаниями
МРТ: муцинозная цистаденома яичника. Кистозное образование с муцинозным содержимым, умеренно гиперинтенсивным по Т1, с пристеночными папиллярными разрастаниями
Клинические проявления хронических заболеваний придатков и результаты УЗИ/КТ/МРТ-исследований не могут достоверно отличить ретенционную кисту от истинной доброкачественной или злокачественной кистозной опухоли яичника у женщин.
Цитологическое исследование пунктата заднего свода влагалища и брюшной полости позволяет уточнить добро- или злокачественность опухолевидного новообразования, гистологическую форму опухоли яичников.
Пункция кистозного образования яичника под контролем УЗИ с последующим цитологическим исследованием полученного биоматериала расширяет диагностические возможности ультразвукового исследования.
Лечебно-диагностическая лапароскопия позволяет распознать злокачественную опухоль при операции по поводу, казалось бы, доброкачественного образования (кисты) яичников.
Изучение удалённых тканей под микроскопом – единственный способ определить точную форму паталогического новообразования яичника и поставить окончательный диагноз.
При малейшем подозрении на злокачественный процесс проводится экстренная биопсия с гистологическим исследованием тканей яичника прямо во время текущей операции.
Лечение истинных доброкачественных, тем более злокачественных кистом или опухолей яичников хирургическое. Самостоятельно (без операции) они не излечиваются.
Показания к хирургическому лечению болезней яичников
- Осложнения хронических или острых воспалений яичников.
- Гнойные образования воспалительного характера, не поддающиеся медикаментозному лечению.
- Анемическая форма апоплексии яичника.
- При отсутствии эффекта 3-х месячной медикаментозной терапии: ретенционные кисты, мелкие эндометриоидные очаги/кисты яичника.
- Склерокистоз яичников.
- Учитывая высокую онкологическую настороженность: любые истинные опухоли (кистозные, солидные) яичников.
Объём хирургического вмешательства в каждом конкретном случае патологии яичника выбирается индивидуально.
 Характер хирургического вмешательства при операциях на яичниках
Характер хирургического вмешательства при операциях на яичниках
- Консервативная операция – удаляется или разрушается только опухолевидное образование и/или патологическая область яичника в пределах здоровой ткани с сохранением прооперированного органа.
- Тотальная или радикальная операция (односторонняя или двухсторонняя) – удаляется весь поражённый яичник (или оба яичника), как правило — вместе с маточными трубами; при необходимости — вместе с маткой.
Консервативная хирургия и радикальное удаление яичников – название операций
- Вылущивание опухоли, пароовариальной кисты яичника – консервативная операция по удалению опухоли/кисты яичника в пределах здоровой ткани органа.
- Овариотомия или резекция яичника – консервативная операция по разрушению (иссечению скальпелем) патологически изменённой ткани яичника с последующим восстановлением целостности яичника.
- Клиновидная резекция яичника (разновидность овариотомии, часто проводится при поликистозе) – консервативная операция, в ходе которой иссекается клин ткани увеличенного яичника (до 2/3 объёма, до обретения органом нормальных размеров) с последующим зашиванием и восстановлением целостности органа.
- Односторонняя овариоэктомия – полное (тотальное) удаление одного поражённого яичника.
- Тубоовариоэктомия (односторонняя или двухсторонняя) — радикальная операция по удалению придатков матки: одного поражённого яичника вместе с маточной трубой или обоих яичников с трубами.
- Тубоовариоэктомия с экстирпацией матки – радикальная операция с двусторонним удалением придатков и ампутацией матки.
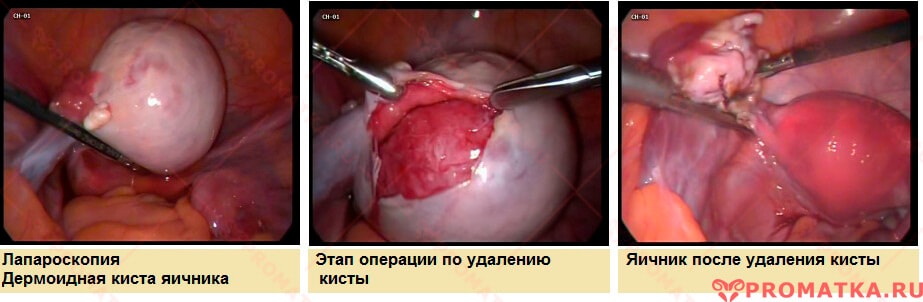 Консервативная хирургия дермоидной кисты яичника
Консервативная хирургия дермоидной кисты яичника
Причины заболеваний яичников
Почему в яичниках появляются кисты, кистомы и опухоли не всегда понятно.
Факторы, располагающие к развитию болезней яичников:
- Инфекции, в том числе передающиеся половым путём
- Снижение иммунитета
- Частые инфекционно-воспалительные негинекологический заболевания в детском возрасте
- Гормональные нарушения, эндокринные болезни
- Аборты
- Дисфункции центральной нервной системы, в частности структур головного мозга: гипоталамуса, гипофиза
- Миома матки
- Ожирение
- Стресс
- Гиподинамия
- Отказ от деторождения
- Врождённая предрасположенность


