Как проводится узи матки и придатков
Содержание
- 1 Цели проведения УЗ-исследования матки и придатков
- 2 Показания к назначению исследования
- 3 Виды УЗ-исследования
- 4 Какие заболевания выявляют
- 5 Сроки проведения обследования
- 6 Подготовка к процедуре и ее проведение
- 7 Расшифровка результатов
- 8 Описание
- 9 Показания к проведению УЗИ яичников у женщины
- 10 Когда лучше всего делать УЗИ яичников и матки
- 11 Разновидности обследования
- 12 Подготовка к обследованию
- 13 Как делают УЗИ матки и яичников
- 14 Нормы размеров яичников
- 15 Изменения в придатках на протяжении менструального цикла
- 16 Расшифровка результатов
- 17 Другие особенности, заметные при проведении УЗИ
- 18 Суть УЗИ
- 19 Виды УЗИ в гинекологии
- 20 В какое время проводится УЗ-обследование?
- 21 Показания и запреты к УЗИ
- 22 Подготовка к сканированию
- 23 Проведение маточного УЗ-исследования
- 24 Расшифровка результатов
УЗИ – это один из самых известных и популярных методов, которые помогают установить природу различных женских гинекологических недомоганий. Результаты пациентка получает на руки практически сразу. Подготовка к процедуре несложная, а само исследование настолько безвредно, что его можно проводить даже беременным и кормящим. В основе метода лежит различие в способности органических тканей отражать ультразвуковые волны. Для проверки состояния органов используется несколько методик в зависимости от того, какую проблему предполагается обнаружить.
Содержание:
- Цели проведения УЗ-исследования матки и придатков
- Показания к назначению исследования
- Виды УЗ-исследования
- Какие заболевания выявляют
- Сроки проведения обследования
- Подготовка к процедуре и ее проведение
- Трансабдоминальное исследование
- Трансвагинальное и внутриматочное
- Ректальное

Одним из признаков патологий в матке и яичниках является изменение их размеров, а также нарушение однородности структуры. Пропуская ультразвуковые лучи через органы малого таза, можно обнаружить отклонения формы и размеров от нормы, а также выяснить, имеются ли какие-либо новообразования в матке и придатках. Способность различных тканей и сред отражать ультразвук зависит от их плотности и особенностей структуры. На этом и основано исследование, в результате которого на экране монитора появляется четкое изображение не только отдельных органов, но и образовавшихся в них необычных элементов.
Ультразвук не оказывает вредного воздействия на организм, поэтому, в отличие от рентгена, КТ или МРТ, УЗ-исследование по мере надобности можно проводить неоднократно. По результатам УЗИ матки и придатков ставится предварительный диагноз заболевания, контролируется ход лечения.
Не менее важную роль играет УЗИ при обследовании женщин, планирующих зачатие и рождение ребенка. С помощью этого метода определяется активность яичников, если требуется, контролируется проведение их стимуляции. Ультразвуковое исследование проводят также для подтверждения наступления беременности, наблюдения за развитием плода.
Показания к назначению исследования
УЗ-исследование матки и придатков проводится в том случае, когда необходимо выяснить причину появления следующих симптомов:
- нерегулярность прихода месячных и чередование обильных менструаций со скудными;
- кровотечения между месячными;
- кровянистые выделения, появившиеся у женщин после наступления менопаузы;
- повышенная болезненность месячных;
- необычные влагалищные выделения (например, жидкие, чересчур обильные, прозрачные или гнойные);
- постоянные тянущие боли в нижней части живота и пояснице;
- кровянистые выделения и болезненные ощущения при половом акте.
При беременности, кроме планового обследования, может быть назначено внеочередное, если у женщины появляются кровянистые выделения, боли в области матки или яичников. Эти проявления могут быть признаками внематочной беременности, наличия кист или опухолей.
Видео: Для чего проводится УЗИ
Виды УЗ-исследования
Существует несколько видов подобного исследования матки и придатков. УЗИ проводится различными способами.
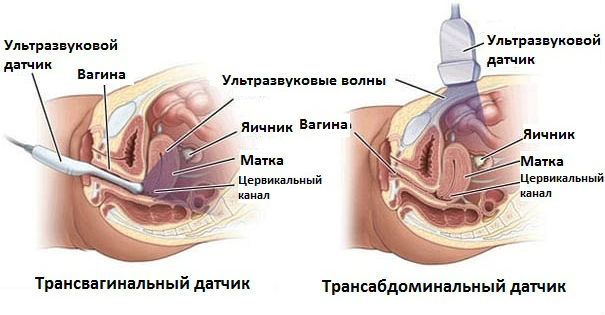
Трансабдоминальное. Датчик прикладывается к нижней части живота. Этот вариант является самым удобным, но осмотр органов через брюшную стенку не гарантирует абсолютной точности результата. Обычно такой метод применяется при проведении процедуры во время беременности или при обследовании девственниц.
Иногда пациенткам назначается УЗИ с проведением ЦДК (цветового допплеровского картирования). При этом во время проведения обычного исследования используется жидкокристаллический монитор с задней подсветкой. В результате вместо черно-белого получают цветное изображение, с помощью которого можно узнать о состоянии кровотока в определенных участках органов. Такая методика применяется для обследования матки и плода на последних сроках беременности, если имеются подозрения на патологию. Цветовое УЗИ используется также для выявления и определения характера опухолей в половых органах.
Трансвагинальное. Датчик вводится во влагалище. При этом изображение матки и придатков является более четким. Однако подобной методикой нельзя пользоваться, если у женщины имеются маточные кровотечения. Проведение такого исследования невозможно в 3 триместре беременности, так как введение датчика может спровоцировать выкидыш.
Трансректальное. Матка и придатки просвечиваются через стенку кишечника путем введения датчика в прямую кишку через задний проход. Такая процедура, несмотря на точность результатов, применяется редко, так как к ней требуется довольно утомительная подготовка. В основном к этому методу прибегают при обследовании девушек, еще не вступавших в половые отношения.
Внутриматочное. Датчик через влагалище и шейку вводится непосредственно в полость, что позволяет тщательно осмотреть ее изнутри, обнаружить миому, полипы эндометрия.
Какие заболевания выявляют
Ультразвуковое исследование матки и ее придатков позволяет обнаружить следующие патологии:
- кисты яичников, причем можно отличить жидкостные новообразования от пустот с плотным содержимым;
- поликистоз яичников – перерождение их тканей за счет образования множества мелких кист;
- эндометрит – воспалительный процесс в эндометрии;
- гиперплазию эндометрия и образование в нем полипов;
- сальпингит и оофорит – воспалительные заболевания маточных труб и яичников;
- врожденные нарушения развития матки и придатков;
- приобретенные патологии, которые становятся зачастую причиной бесплодия (непроходимость маточных труб, недоразвитие эндометрия);
- миомы, злокачественные опухоли;
- патологии беременности (внематочное расположение плода, пузырный занос, отслоение плаценты), а также замершую или ложную беременность.
После родов УЗИ матки позволяет проследить за ее восстановлением, вовремя ликвидировать застой крови и предотвратить возникновение воспалительного процесса. Данным методом отслеживается заживление шва после кесарева сечения, что позволяет вовремя заметить появление свищей и абсцессов.
Примечание: УЗ-исследование обязательно проводится при наступлении следующей беременности после родов с применением кесарева сечения, чтобы не допустить потери ребенка из-за разрыва матки.
Сроки проведения обследования
В зависимости от цели проведения диагностики гинекологическое УЗ-исследование проводится в определенные дни цикла. Так, например, при необходимости обследования полости органа на наличие новообразований (полипов, подслизистой миомы) исследование проводится сразу после месячных, когда толщина эндометрия наименьшая и новообразования отчетливо видны. В это же время проводится обследование при подозрениях на образование кист в яичниках.
Плановое профилактическое УЗИ проводят примерно на 5-7 день цикла. После наступления менопаузы ультразвуковая диагностика осуществляется в любое время.
Примечание: Рекомендуется в профилактических целях делать УЗИ матки и яичников 2 раза в год. Особенно важно это делать в пожилом возрасте, когда значительно повышается вероятность появления злокачественных опухолей внутренних половых органов.
При наличии у женщины циклов без овуляции УЗ-исследование проводится неоднократно в разные дни цикла, чтобы проследить за процессом созревания фолликулов в яичниках, выяснить причину их дисфункции и недостаточности желтого тела.
При подготовке к ЭКО ультразвуковое исследование проводится в начале и средине цикла для определения момента овуляции и наиболее благоприятных дней для отбора созревших яйцеклеток. Исследование придатков для выяснения причины трубного бесплодия осуществляется в конце цикла, на 24-28 день.
При возникновении острых симптомов, таких как резкие боли внизу живота, маточное кровотечение, появление месячных после подтверждения беременности или после родов УЗ-исследование проводится срочно, в любое время.
Подготовка к процедуре и ее проведение
Сложной подготовки к проведению УЗИ матки и придатков не требуется. Существуют нюансы, связанные с видом используемой методики. Предварительная подготовка позволяет получить более достоверные результаты.
Трансабдоминальное исследование
При осуществлении наружного исследования требуется, чтобы мочевой пузырь был полным. Тогда кишечник оттесняется к брюшной стенке, матка и придатки становятся более доступными для обзора. Перед процедурой пациентке необходимо выпить примерно в течение 1 часа около 1-1.5 л воды.
Необходимо также за 2 дня до проведения процедуры отказаться от употребления продуктов, способствующих усиленному газообразованию в кишечнике (капусты, бобов, свежих фруктов). Для устранения запоров требуется принять слабительное. Присутствие в кишечнике газов и каловых масс приводит к получению искаженного изображения.
Во время проведения процедуры пациентка лежит на кушетке. Живот предварительно смазывается специальным гелем для лучшего сцепления поверхности датчика с кожей и улучшения его скольжения. Датчик перемещается по животу, при этом на экране получают изображение в виде темных и светлых пятен. При использовании ЦДК на изображении видны сосуды в виде красных и синих линий.
Трансвагинальное и внутриматочное
Перед проведением такого исследования следует, наоборот, полностью опорожнить мочевой пузырь, чтобы освободить доступ к внутренним органам. Кроме того, необходимо соблюдать диету для устранения газообразования в кишечнике.
Обследование проводится на гинекологическом кресле. При проведении влагалищного обследования на сканер надевается специальная латексная насадка или презерватив. Сверху наносится звукопроводящий гель.
Предупреждение: Процедура подобного типа не проводится, если у женщины имеется аллергия на латекс. Пациентка должна обязательно предупредить врача о наличии у нее такой реакции.
При осуществлении внутриматочного исследования в полость органа через специальный катетер, помещенный во влагалище, вводится физиологический раствор. Это позволяет увеличить объем осматриваемого пространства и облегчить осмотр стенок, обнаружить спайки. Для изучения проходимости маточных труб проводится гистеросальпингоскопия (исследование с введением в матку контрастного геля или специальной пены).
Ректальное
Исследование проводится после полного опорожнения кишечника. Прием пищи прекращают за 8 часов до проведения процедуры. Перед этим принимают слабительное или делают очистительную клизму.
При проведении такой процедуры пациентка лежит на боку с согнутыми ногами. На датчик надевается презерватив, после чего он вводится в прямую кишку на глубину 6 см.
Проведение любой из процедур занимает обычно 20 минут. Чуть дольше, около 30 минут, длится внутриматочное исследование.
Видео: Подготовка к проведению УЗИ
Расшифровка результатов
Точность результатов УЗИ матки, придатков и соседних органов достаточно высока. Многое зависит от квалификации специалиста, который выполняет процедуру. При расшифровке результатов оценивается эхогенность – способность тканей отражать ультразвук (чем плотнее ткани, тем выше их эхогенность и тем светлее они выглядят на изображении). Большое значение имеет однородность структуры органов и характер их контуров.
УЗ-исследование матки
Матка выглядит на экране монитора как орган, широкий у основания и суженный в верхней части, имеющий гладкую поверхность и четкие контуры. Бугристость ее наружной поверхности может говорить о наличии воспалительного процесса или образовании опухолей.
Нормальная длина этого органа у женщины репродуктивного возраста равна 4.5-6.7 см, ширина составляет 4.6-6.4 см. Расстояние от передней до задней стенки равно 3-4 см. У рожавших женщин матка может быть увеличена в длину и ширину на 1 см. Если матка меньше нормы, это говорит о ее врожденном недоразвитии.
Значительное увеличение органа происходит при беременности (при этом в ней виден плод) или из-за развития опухолей внутри полости. При отсутствии патологий (прорастания эндометрия в мышечный слой, возникновения в нем воспалительных процессов или миомы) стенка матки является однородной. Наличие на изображении полости матки светлых (гиперэхогенных) пятен может говорить о присутствии в ней оболочек плодного яйца, оставшихся после выскабливания, а также плотных сгустков крови.
Шейка матки в норме должна иметь длину 3-4 см, диаметр канала 2.5-3.5 см. Если она расширена и в ней обнаруживается обильная слизь, это может быть признаком воспалительного процесса.
Толщина эндометрия постоянно изменяется на протяжении всего менструального цикла. Например, если в 1-2 день она составляет примерно 1 мм, то на 8-9 день 28-дневного цикла она равна 6-10 см, на 19-23 день доходит до 20 мм, к 28 дню составляет примерно 15-17 мм.
Если толщина эндометрия не увеличивается до нормы, это говорит о наличии гипоплазии эндометрия, при которой беременность либо не наступает, либо прерывается. Превышение нормы свидетельствует о гиперплазии, наличии полипов в слизистой или развитии эндометриоза.
Исследование яичников
В норме изображение органа окрашено в серый цвет. Темные круглые (анэхогенные) пятна – это фолликулы. Так же выглядит желтое тело. Кисты также представляют собой черные пятна, но размеры их больше 20 мм, они не уменьшаются к началу следующего цикла, а яичник, как правило, увеличен.
Светлые пятна с повышенной эхогенностью могут оказаться доброкачественными и злокачественными опухолями или кальцинатами, свидетельствовать о наличии воспаления придатков. После проведения исследования в случае обнаружения необычных признаков для уточнения характера патологий проводят биопсию с гистологическим исследованием тканей из подозрительных участков. При дальнейшем обследовании используют более сложные и точные методы, такие как КТ, МРТ, диагностическая лапароскопия.
УЗИ яичников – диагностическая процедура, позволяющая оценить состояние половых органов женщины. Она проводится каждые полгода для выявления возможных заболеваний. По показаниям врача назначается чаще. Данный метод исследования считается безопасным даже для беременных женщин.
Описание
Ультразвуковое обследование – одно из наиболее информативных видов диагностики. УЗИ позволяет оценить состояние яичников, их функциональность, возможные патологии. Процедура проводится при скрининге населения, плановых медицинских осмотрах и при подозрении на течение гинекологических заболеваний.
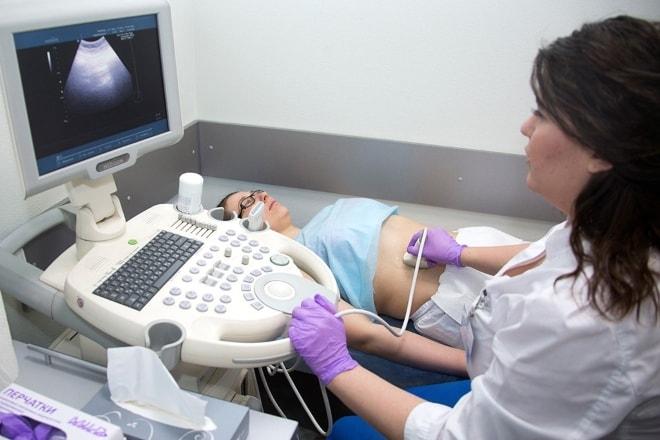 Обследование женщины датчиком, излучающим ультразвуковые волны, происходит в больничных условиях. Во время процедуры врач определяет состояние органов по картинке, полученной на экране монитора. С помощью ультразвукового аппарата проводятся замеры всех размеров, исследование отдельных участков тканей. При необходимости изображение увеличивается. Среднее время проведения УЗИ – до 15-20 минут.
Обследование женщины датчиком, излучающим ультразвуковые волны, происходит в больничных условиях. Во время процедуры врач определяет состояние органов по картинке, полученной на экране монитора. С помощью ультразвукового аппарата проводятся замеры всех размеров, исследование отдельных участков тканей. При необходимости изображение увеличивается. Среднее время проведения УЗИ – до 15-20 минут.
Показания к проведению УЗИ яичников у женщины
Проведение обследования показано при подозрении на бесплодие, отсутствии зачатия. Для этого следует проверить яичники и матку. Последние изначально осматриваются полностью, в дальнейшем при обнаружении патологий или необходимости контроля функций осмотру подлежат только пораженные органы.
Для получения полной информации о репродуктивном здоровье женщины дополнительно следует сдать анализы крови на гормональный фон, мазки из влагалища на микрофлору и инфекции.
Показания к проведению УЗИ яичников у женщин:
- подозрение на бесплодие;
- нерегулярность менструального цикла;
- отсутствие зачатия более года при регулярных незащищенных половых актах;
- обильные или скудные менструации;
- боли внизу живота;
- заболевания молочных желез;
- нарушение гормонального фона;
- плановый гинекологический осмотр.
Регулярные консультации у гинеколога обеспечат своевременное обнаружение заболеваний яичников и других половых органов. Раннее начало лечения с высокой вероятностью сохранит женщине репродуктивную функцию. Нередко патологии диагностируются на последних их стадиях – это связано с частым бессимптомным протеканием болезней придатков.
Когда лучше всего делать УЗИ яичников и матки
День проведения обследования определяется лечащим врачом в зависимости от медицинских показаний. Первое ультразвуковое исследование можно пройти в любой день цикла, за исключением периода менструального кровотечения – при наличии хронических или острых заболеваний болезнь легко диагностируется в любую фазу цикла. Специалисты рекомендуют делать УЗИ яичников на 5-7 или 22-24 дни цикла – точное время проведения определяется индивидуально.
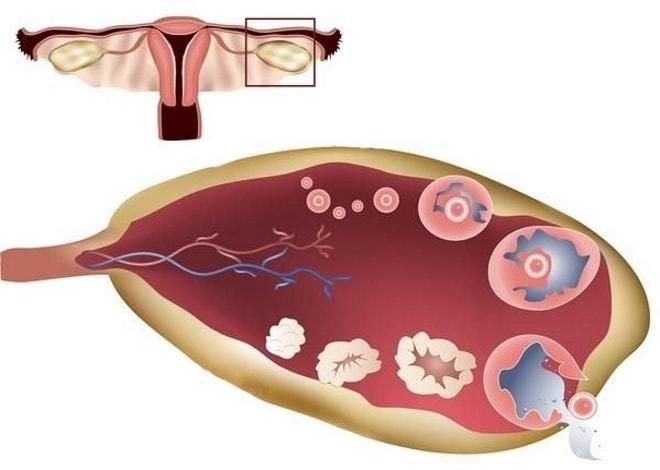 Для получения полной картины функциональности яичников УЗИ проводят несколько раз за менструальный цикл. Первый раз его делают на 5-7 день, затем на 8-9, 13-14 и 22-24 дни. Такое исследование называется фолликулометрией и необходимо для контроля овуляции путем наблюдения за ростом фолликулов на УЗИ и их последующим разрывом в яичниках для выхода яйцеклетки. Данный вид диагностики назначается женщинам с подозрением на бесплодие.
Для получения полной картины функциональности яичников УЗИ проводят несколько раз за менструальный цикл. Первый раз его делают на 5-7 день, затем на 8-9, 13-14 и 22-24 дни. Такое исследование называется фолликулометрией и необходимо для контроля овуляции путем наблюдения за ростом фолликулов на УЗИ и их последующим разрывом в яичниках для выхода яйцеклетки. Данный вид диагностики назначается женщинам с подозрением на бесплодие.
Разновидности обследования
Виды УЗИ яичников у женщин имеют разную информативность и отличаются процессом проведения:
- трансабдоминальное – осмотр органов через переднюю брюшную стенку, для этого врач плавно водит датчик по коже, предварительно смазанной гелем;
- трансвагинальное – наиболее информативный способ, проводится путем введения датчика во влагалище на глубину до 12 см;
- трансректальное – редко используется для диагностики яичников, для исследования датчик вводят в прямую кишку на глубину до 6 см.
Все виды УЗИ абсолютно безболезненны, но способны сопровождаться дискомфортом из-за легкого сдавливания органов датчиком.
Подготовка к обследованию
Подготовка к УЗИ яичников и матки не занимает много времени. При назначении диагностики гинекологи осведомляют пациента о всех правилах процедур, обязательных к выполнению перед исследованием.
Трансабдоминальное УЗИ
Чтобы получить наиболее достоверные результаты, к процедуре необходимо подготовить внутренние органы малого таза. Для этого 2-3 дня нужно соблюдать специальную диету, исключающую газообразующие продукты – бобовые, капуста, белый хлеб и т.д. Перед посещением врача следует опорожнить кишечник естественным путем или с помощью микроклизмы.

Мочевой пузырь должен быть наполнен. За полтора часа до УЗИ женщине нужно выпить до полутора литров негазированной жидкости. Для этой цели подойдет чай, вода или сок. Недостаточная наполненность мочевого пузыря затрудняет осмотр придатков.
Трансвагинальное
Чтобы сделать такое УЗИ яичников и матки, от женщины не требуется подготовка. Предварительно стоит тщательно промыть промежность с использованием средства интимной гигиены.

Заражение инфекциями при осмотре исключено – для защиты пациентки врачи используют одноразовый презерватив, изготовленный для датчиков. Некоторые клиники просят клиенток принести собственное средство для защиты, которое можно приобрести в аптеке.
Если во время проведения или после УЗИ болит яичник, следует немедленно сообщить об этом врачу – возможно, это вызвано каким-либо заболеванием органов малого таза.
Трансректальное
 Для его проведения необходимо очистить прямую кишку от каловых масс. Для этого перед посещением врача следует опорожнить кишечник естественным путем или с помощью микроклизмы. За несколько дней до процедуры следует исключить газообразующие продукты.
Для его проведения необходимо очистить прямую кишку от каловых масс. Для этого перед посещением врача следует опорожнить кишечник естественным путем или с помощью микроклизмы. За несколько дней до процедуры следует исключить газообразующие продукты.
Как делают УЗИ матки и яичников
Этапы обследования самой процедуры не отличаются друг от друга. Основные различия заключаются в участке тела, через который проводится осмотр.
Трансабдоминальное
Пациентка ложится на кушетку на спину, выпрямив ноги. На предварительно оголенный низ живота наносится специальный гель, проводящий ультразвуковые волны. Датчик водят по смазанной области, оценивая состояние внутренних половых органов. Визуализация затруднена при ненаполненном мочевом пузыре или при образовании газов в кишечнике.
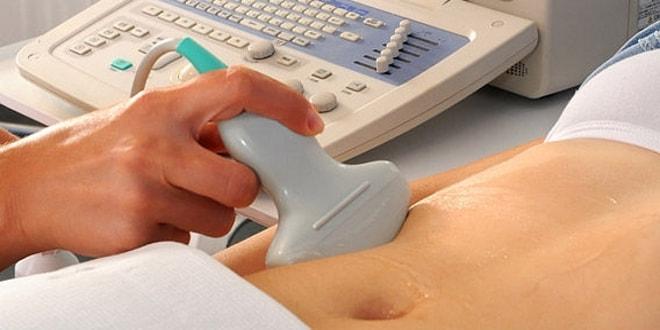
Трансвагинальное
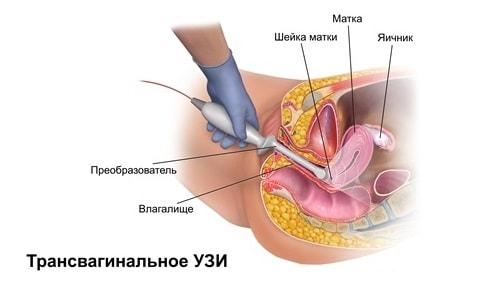 Женщина укладывается на кушетку на спину, согнув и немного раздвинув ноги. На датчик надевается презерватив, последний смазывается специальным гелем. Прибор вводится во влагалище и аккуратно в нем перемещается для полного осмотра. Данный метод наиболее информативен в связи с отсутствием других органов, которые могут мешать при осмотре, и непосредственной близостью с придатками.
Женщина укладывается на кушетку на спину, согнув и немного раздвинув ноги. На датчик надевается презерватив, последний смазывается специальным гелем. Прибор вводится во влагалище и аккуратно в нем перемещается для полного осмотра. Данный метод наиболее информативен в связи с отсутствием других органов, которые могут мешать при осмотре, и непосредственной близостью с придатками.
Трансректальное
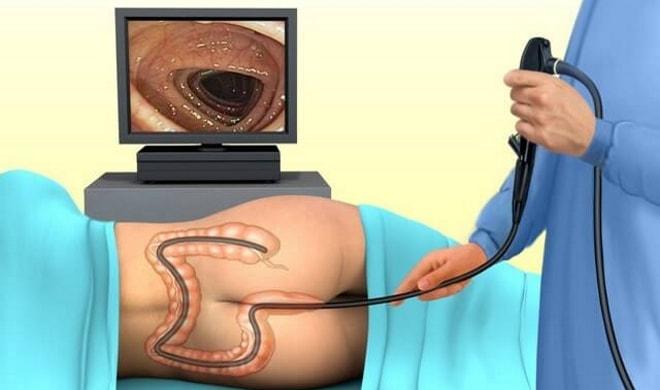 Пациентка ложится на кушетку на бок, согнув ноги в коленях и обхватив их руками. Датчик с предварительно надетым презервативом вводится в анальное отверстие. Данный способ используется очень редко и актуален только при невозможности трансвагинального сканирования или неинформативности осмотра через брюшную стенку.
Пациентка ложится на кушетку на бок, согнув ноги в коленях и обхватив их руками. Датчик с предварительно надетым презервативом вводится в анальное отверстие. Данный способ используется очень редко и актуален только при невозможности трансвагинального сканирования или неинформативности осмотра через брюшную стенку.
У девочек и девственниц
Для девочек и женщин, не живших половой жизнью, используется трансабдоминальный или трансректальный метод. Осмотр путем введения датчика во влагалище невозможен из-за риска повреждения девственной плевы. Пациенткам после начала половой жизни рекомендуется пройти трансвагинальное УЗИ для более подробного осмотра органов.
Проведение обследования при беременности
 Ультразвуковое исследование яичников – обязательная диагностика, которая проводится при наступлении беременности. Обычно оно происходит на 11-12 неделе по акушерскому сроку – одновременно с первым скринингом. При отсутствии патологий и заболеваний придатков в анамнезе дополнительные исследования не проводятся.
Ультразвуковое исследование яичников – обязательная диагностика, которая проводится при наступлении беременности. Обычно оно происходит на 11-12 неделе по акушерскому сроку – одновременно с первым скринингом. При отсутствии патологий и заболеваний придатков в анамнезе дополнительные исследования не проводятся.
При наличии кистозных или опухолевидных образований УЗИ яичников при беременности следует проводить регулярно, начиная с первых недель – это необходимо для контроля их роста.
Процедура независимо от срока гестации может проходить трансвагинальным или трансабдоминальным путем. Подготовка к исследованию осуществляется таким же образом, как и у небеременных женщин. При осмотре оцениваются размеры органов, их расположение, наличие кист и функционирование желтого тела.
Нормы размеров яичников
Один яичник у женщины всегда немного больше другого – это связано с особенностями их работы. Доминантный орган имеет большие размеры за счет постоянной выработки яйцеклеток, второй в большинстве случаев отвечает только за производство гормонов. Поэтому выявление разного размера придатков не должно пугать пациентку.
Норма размеров яичников на УЗИ у взрослых женщин:
- длина – 20-37 мм;
- ширина – 18-30 мм;
- толщина – 16-22 мм;
- объем – 4-10 куб. см.
В период климакса максимальная норма объема яичника составляет 4 куб. см. – это связано с естественным прекращением их функциональности.
Незначительные отклонения могут считаться нормой. При чрезмерно больших придатках диагностируется их воспаление, наличие новообразований и другие патологии. Маленькие размеры яичников не являются нормой – такие органы чаще всего имеют низкую функциональность, становятся причиной бесплодия или сигнализируют о наступлении климакса.
Изменения в придатках на протяжении менструального цикла
 Сами придатки всегда имеют одинаковый размер. Изменения происходят в фолликулах и желтом теле, необходимых для зачатия. Первые содержат яйцеклетку, которая выходит на 14-16 день цикла для оплодотворения, разрывая внешнюю оболочку. Желтое тело образуется на месте лопнувшего фолликула — оно необходимо для выработки гормона прогестерона, способствующего продвижению яйцеклетки по маточным трубам и внедрению плодного яйца в стенки матки.
Сами придатки всегда имеют одинаковый размер. Изменения происходят в фолликулах и желтом теле, необходимых для зачатия. Первые содержат яйцеклетку, которая выходит на 14-16 день цикла для оплодотворения, разрывая внешнюю оболочку. Желтое тело образуется на месте лопнувшего фолликула — оно необходимо для выработки гормона прогестерона, способствующего продвижению яйцеклетки по маточным трубам и внедрению плодного яйца в стенки матки.
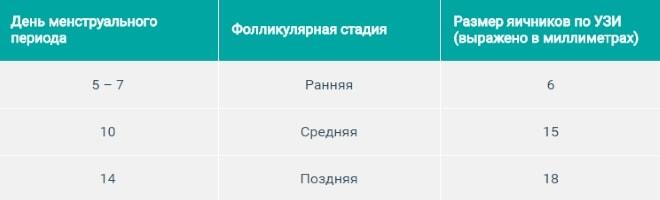
Изменение размеров фолликулов по дням цикла:
- 5-7 день – образование нескольких доминантных фолликулов до 6 мм в диаметре;
- 10-11 день – четкое выявление доминантного фолликула размером 14-16 мм;
- 14-15 день – достижение фолликулом максимального размера в 18-22 мм, через 1-2 дня произойдет его разрыв и выход яйцеклетки, т.е. овуляция.
Дни цикла указаны с учетом его продолжительности в 28 дней, у женщин с более длинным или коротким менструальным циклом изменения в придатках происходят в другие сроки.
После наступления овуляции созревает желтое тело:
- 15-16 день – определяется желтое тело размером до 20 мм, свободная жидкость в матке от лопнувшего фолликула;
- 20 день – желтое тело активно вырабатывает прогестерон и достигает размеров 25-27 мм;
- 26-27 день – регресс желтого тела – его диаметр составляет 1 см, с наступлением менструации оно исчезает.
Данные изменения считаются нормой – они присутствуют у всех женщин, не имеющих проблем со здоровьем.
Расшифровка результатов
Состояние органов определяется несколькими параметрами, которые записываются в диагностический лист. По некоторым значениям можно самостоятельно расшифровать результаты УЗИ матки и яичников, присутствие каких-либо отклонений в их функционировании.
Расположение
В норме яичники располагаются по обеим сторонам от матки, на боковых стенках малого таза.  Они могут быть немного сдвинуты относительно матки – при незначительном изменении это не считается отклонением. В большинстве случаев норму расположения определяют индивидуально – у некоторых женщин она может незначительно отличаться от установленных стандартов. Это объясняется анатомическими особенностями внутренних органов.
Они могут быть немного сдвинуты относительно матки – при незначительном изменении это не считается отклонением. В большинстве случаев норму расположения определяют индивидуально – у некоторых женщин она может незначительно отличаться от установленных стандартов. Это объясняется анатомическими особенностями внутренних органов.
Размеры
Размер придатка наиболее удобно определять в первые дни после окончания менструации. В это время еще отсутствуют доминантные фолликулы и желтое тело, что упрощает работу специалиста. Полученные значения необходимо сравнивать со стандартами размеров, описанными выше.

Структура тканей
При осмотре врачом определяется количество зреющих фолликулов, размеры желтого тела. Данные параметры зависят от дня менструального цикла и общей его продолжительности. Общая структура органов должна быть однородной. При обнаружении эхопризнаков кисты правого или левого яичника определяются ее размеры и причина происхождения. При затруднении в постановке диагноза некоторые образования исследуются дополнительно методом биопсии.
Возможные патологии
Большинство видов заболеваний придатков определяется при проведении ультразвукового исследования. Таким образом обнаруживаются следующие патологии:
- функциональные кисты, возникшие в результате сбоя менструального цикла;
- нефункциональные кисты и опухоли;
- перекрут ножки кистозного образования;
- перекручивание самого яичника;
- воспалительные процессы;
- онкология придатков;
- поликистоз – множественное образование функциональных кист;
- дисфункция придатков – проявляется их чрезмерно малым размером.
При обнаружении данных заболеваний требуются дополнительные меры диагностики.
Другие особенности, заметные при проведении УЗИ
При проведении обследования определяются не только размеры и структура органов, но и степень их функциональности. Иногда диагностируются и достаточно редкие патологии.
Почему яичник может быть не видно или видно нечетко
 Чаще всего придаток нечетко отображается на экране монитора при проведении ректального или трансабдоминального УЗИ. В этом случае визуализации мешает кишечник с повышенным образованием или ненаполненный мочевой пузырь. Исследование стоит провести повторно с соблюдением всех правил подготовки.
Чаще всего придаток нечетко отображается на экране монитора при проведении ректального или трансабдоминального УЗИ. В этом случае визуализации мешает кишечник с повышенным образованием или ненаполненный мочевой пузырь. Исследование стоит провести повторно с соблюдением всех правил подготовки.
На УЗИ не видно яичника и при его истощении, наличии спаечных процессов. При затруднении в постановке диагноза следует провести магнитно-резонансную томографию органов – этот вид диагностики считается намного более информативным, чем УЗИ.
Увеличение размеров
Незначительное увеличение придатков отмечается при достижении фолликулами крупных размеров. При сильном отклонении от нормы диагностируется воспалительный процесс или кистозное образование.
Отсутствие фолликулов
Свидетельствует о нарушении репродуктивной функции яичников. Исследование необходимо провести и на следующий менструальный цикл – у большинства женщин 1-2 раза в год овуляция отсутствует по естественным причинам.
Фолликулы не обнаруживаются при проведении исследования в момент овуляции – за это время желтое тело еще не успело образоваться, и врач может поставить ложный диагноз.
Повышенная эхогенность
Строма – оболочка придатка, содержащая множество кровеносных сосудов. Высокая ее эхогенность свидетельствует о течении поликистоза или воспалительного процесса.
Как выглядит рак яичников на аппарате УЗИ
Онкология в яичниках определяется на УЗИ в виде многокамерной раковой опухоли, папиллярных наростов. Такие образования имеют толстые стенки, на последних стадиях они способны достигать огромных размеров.
Другие нарушения
Другие виды заболеваний, которые можно определить на УЗИ яичников:
- эндометриоз – спаечные процессы матки, фаллопиевых труб, образование эндометриоидных кист на придатках;
- яичниковая беременность – прикрепление эмбриона вблизи придатка или к его стенкам;
- кальцинаты в яичниках при УЗИ определяются как отложение солей кальция в органе;
- разрыв придатка или его кисты – сопровождается острыми болями, которые и вынуждают провести обследование.
УЗИ яичников необходимо регулярно проходить каждой женщине для предотвращения развития гинекологических заболеваний. Его проведение 1-2 раза в год обеспечивает своевременную диагностику патологий, а раннее назначение лечения ускоряет процесс выздоровления. Метод ультразвукового исследования считается полностью безопасным и не вредит здоровью.
Ультразвуковое сканирование матки (иначе – УЗИ) относится к наиболее простым и безопасным методам диагностики за счет отсутствия радиационного воздействия на организм. Обследование может проводиться независимо от возраста и даже для девушек с девственной плевой. УЗИ почти не имеет недостатков, может выполняться разными способами. Обследование помогает выявить не только заболевания матки, но и прилегающих к ней органов.
Суть УЗИ
В основу УЗИ входит «просвечивание» тканей с помощью ультразвуковых волн. В результате они по-разному отражаются от структур. Это зависит от их плотности. Сканирование проводится посредством датчика, который улавливает ответные сигналы и передает их в компьютер. После мгновенной обработки они выводятся на монитор в виде изображения. Датчики могут быть разной формы, и выбираются в зависимости от вида обследования. Например, для трансабдоминального способа берутся широкие на конце, для вагинального – узкие («пальчиковые»), на длинной ручке.
Виды УЗИ в гинекологии

В гинекологии, если назначается УЗИ матки, одновременно проверяются яичники и фаллопиевы трубы. Сканирование органов может проводиться четырьмя способами:
- Трансвагинальный. Применяется чаще всего. Датчик вводится напрямую во влагалище на расстояние до 7 см. Метод относится к наиболее информативным, так как прибор оказывается совсем рядом от изучаемых органов. Однако трансвагинальный метод не применяется к девственницам, после первого триместра беременности, при сильных кровотечениях.
- Трансректальный. Датчик вводится на небольшое расстояние в тонкую кишку через анальное отверстие. Прибор также оказывается рядом с маткой и придатками, что позволяет их исследовать максимально. Однако метод не такой точный, как трансвагинальный, так как датчик отделен от органов стенкой кишечника. Обычно такой способ исследования применяется для девственниц, которым невозможно провести вагинальное обследование из-за защитный плевы.
- Трансабдоминальный. Это вид УЗИ, который обычно применяется для исследования органов брюшной полости, но может использоваться и для сканирования репродуктивной системы. Датчик скользит по животу. Однако метод считается менее информативным, чем описанные выше. Во-первых, прибор находится вдали от матки, яичников и труб. Во-вторых, между ними находится стенка брюшины, возможное скопление газов, что тоже может исказить результаты. Однако только такой метод подходит для обследования беременным женщинам, начиная со второго триместра. Также он может применяться к девственницам.
Наиболее редко используется четвертый способ – внутриматочное УЗИ. Продолговатый датчик вводится сразу в полость органа. Такое сканирование обычно проводится для оценки изменений эндометрия либо при маточной миоме.
В какое время проводится УЗ-обследование?
Матка сканируется на 5-7 сутки цикла. Сразу после месячных слой эндометрия очень тонкий, что помогает наиболее точно выявить любые патологические процессы – миому, гиперплазию и т.д. Если обследование провести позднее, то слизистая становится плотнее с каждым днем и начинает скрывать маленькие образования и чуть заметные дефекты. В итоге результаты сканирования будут некачественными или некоторые заболевания будут вовсе не замечены.
Однако во 2-й половине цикла можно определить фолликулы либо кисту на желтом теле. Однако оценить ее природу сложно (патологическую или саморассасывающуюся). Даже только зарождающиеся кисты легче определить в начале цикла. Для проверки, правильно ли функционируют яичники, УЗИ матки назначается на 8-10, 14-16 либо 23-24 дни цикла. Обследование делается повторно для исключения кист, если тест не показал зачатия, а температура в тонкой кишке держится высокой свыше 10 суток.
Показания и запреты к УЗИ

УЗИ в области гинекологии рекомендуется проходить минимум раз в 2 года, а после 40 лет – ежегодно. Однако при возникновении тревожных симптомов нужно обращаться к врачу и раньше:
- очень короткие или слишком длинные месячные;
- при первых признаках зачатия;
- боли в процессе половой близости;
- дискомфорт и нарушения после внутриматочных спиралей;
- кровотечения;
- нарушения цикла;
- гнойные или слизистые выделения (в том числе с кровяными примесями);
- боли в придатках либо матке, внизу живота,;
- очень болезненные или сильные месячные.
Также УЗ-исследование выполняется при подозрении (или наличии) заболеваний:
- бесплодие;
- эндометриоз;
- миома;
- сальпингит;
- поликистоз;
- рак;
- полипы;
- кисты;
- воспаление яичников;
- эндометрит.
УЗИ матки и придатков обязательно перед планированием беременности, ЭКО. Обследование выполняется минимум трижды во время вынашивания ребенка. УЗИ делается при подозрении на воспаления женских половых органов, для контроля лечения миомы матки.
Противопоказания
Ректально обследование не проводится при непроходимости кишечника, ранках в области ануса. Трансабдоминальное не делается при появлении на животе язв, эрозий, кожных высыпаний. Трансвагинальное не осуществляется при кровотечениях. Со 2-го триместра сканирование запрещено любыми способами, кроме абдоминального. В остальных случаях УЗ-исследование запретов не имеет.
Подготовка к сканированию
Подготовка к УЗИ матки зависит от его вида. Перед трансабдоминальным необходимо заполнить жидкостью мочевой пузырь. Для этого за 60 минут до процедуры выпивается 1 л воды. При полном пузыре матка будет видна более отчетливо.
Также за 2-3 дня до сканирования нужно воздерживаться от продуктов и напитков, вызывающих газообразование и принимать средства для улучшения пищеварения. Последний прием пищи перед обследованием должен быть за 12 часов до сканирования (оно делается натощак). При запорах желательно провести вечернее очищение кишечника клизмой.
При трансвагинальном и внутриматочном УЗИ пузырь для сбора мочи должен быть пустым, чтобы не заслонять органы в области малого таза. С собой нужно взять презерватив, который надевается на датчик. Если имеется аллергическая реакция на латекс, то врач об этом должен предупреждаться заранее.
Перед ректальным УЗИ матки и яичников нужно чтобы кишечник был чистым. Он опорожняется с вечера и за шесть часов до сканирования (например, с помощью микроклизмы «Микролакс»). Перед ним можно принять слабительные средства либо поставить глицериновые свечи.
Проведение маточного УЗ-исследования
При трансабдоминальном УЗИ женщина ложится на кушетку, на спину и оголяет только живот. На него наносится специальный гель, по которому врач начинает водить датчиком. Обследование занимает не более 15 минут.
Для трансвагинального метода женщина раздевается как для гинекологического осмотра и ложится на кушетку, на спину. Затем на датчик надевается презерватив, и прибор вводится во влагалище. Обследование занимает не больше 20 минут.
При трансректальном УЗИ матки и придатков женщины также раздеваются, но ложатся на кушетку на бок. Потом датчик вводится в анальное отверстие. Для этого выбирается более тонкий прибор. Обследование длится не более четверти часа.
При внутриматочном обследовании женщина раздевается снизу до пояса, потом ложится на спец-кресло. Во влагалище вставляется зеркало, катетер. Потом первый прибор меняется на специальный УЗ-датчик, который продвигается в саму матку. В нее вводится физраствор для расширения стенок органа изнутри. Если необходимо заодно проверить фаллопиевы трубы, то жидкость вводится вместе с воздухом и на изображении оценивается, как пузырьки проходят по каналам. Это обследование длится примерно полчаса.
Расшифровка результатов
При расшифровке изображения на УЗИ матки обращается внимание на форму органа (он должен быть грушевидным), а также размер, толщину слоя эндометрия, его целостность. Оценивается шейка, яичники, фаллопиевы трубы и определяется наличие фолликулов.
Нормы и отклонения в репродуктивной системе
В норме структура матки – однородна, с четкими контурами. Если они размыты – это свидетельствует о воспалении. Появление гиперэхогенных включений указывает на миому, полипы или онкологию. У женщин, которые еще не рожали, длина матки должна быть 43-47 мм, ее ширина – 42-50 мм, а толщина – 32-34 мм. После появления ребенка значения могут увеличиться до 10 мм.
Потом оценивается шейка. Ее нормальная длина – 20-40 мм, передне-задняя часть – 25-35 мм. Структура шейки должна быть однородной. Ее канал, покрытый слизистой – до 3 мм в диаметре. Увеличение значений указывает на воспаление.
В матке может скапливаться немного жидкости после овуляции. Это относится к норме. Однако если жидкость появляется в другие периоды, то это указывает на воспалительные процессы в области малого таза.

Размеры нормальных яичников – 25*30*15, объем – 5-8 мм3. При превышении этих значений может быть выявлен оофорит или поликистоз. В обычном состоянии яичники имеют фолликулы размерами 4-6 мм и один из них главный – до 25 мм. Если это значение выше, то указывает на функциональную кисту.
УЗИ матки назначается при бесплодии. Тогда одновременно оцениваются и фаллопиевы трубы. Для этого они и полость матки заполняются контрастным веществом. Это помогает оценить проходимость труб и обнаружить патологические очаги в матке.
Двурогая является последствием аномального внутриутробного развития. Такая матка нередко провоцирует выкидыши, бесплодие и нарушение менструального цикла. Двурогая означает, что полость органа разделена на две части.
Какие заболевания может выявить УЗИ матки:
- Опухоли и кисты яичников. Последние образования делятся на патологические и обычные. Последние исчезают самостоятельно, первые требуют лечения. Опухоли носят доброкачественный, но чаще злокачественный характер. На УЗИ природу новообразования с точностью не определить – это подтверждается только косвенными признаками. Есть специальные приборы, с помощью которых осуществляется забор тканей для гистологии.
- Гиперплазия эндометрия. На УЗИ видно диффузное или очаговое разрастание эндометрия. При этом толщина слоя в начале цикла уже достигает 7 мм.
- Разрыв яичника либо апоплексия. Это происходит внезапно, чаще после травм. С помощью УЗИ можно разграничить внематочную беременность либо аппендицит от апоплексии, а также приостановить кровотечение.
- Полипы. Они появляются из-за гиперплазии. Могут быть в единственном или множественном числе, вырастать до сантиметровых объемов.
- Гидросальпинксы. Это тубоовариальные новообразования, появляющиеся вследствие воспаления органов в области малого таза. С помощью УЗИ заболевание не только выявляется, но и лечится.
- Маточная миома. Она относится к доброкачественным новообразованием, появляющимся из мышечного слоя. Узел может быть в единственном или множественном числе, размеры – от миллиметров до 8 см. С помощью ультразвука можно определить их расположение, количество, величину и рост.
- Пузырный занос при вынашивании ребенка, замершая беременность или прошедшая вне матки. В этот период могут выть выявлены плацентарные полипы, которые подлежат срочному удалению.
Для расшифровки результатов УЗИ матки и придатков требуется не только определенная квалификация, но и опыт, знание женского организма, его физиологии. После кесарева сечения УЗИ помогает обнаружить абсцессы, свищи и другие осложнения. Сканирование во время беременности помогает заранее определить патологии плода и вовремя прервать беременность.
УЗИ является точным, безопасным и информативным диагностическим методом. Его погрешность при обследовании матки и прилегающих к ней органов не более 10 процентов. С помощью ультразвука можно не только выявить только зарождающиеся заболевания, но и определить беременность и ее срок.
«>


