Как выглядят кондиломы
Содержание
- 1 Что такое кондиломы?
- 2 Как выглядят кондиломы (ФОТО)
- 3 Виды кондилом
- 4 Причины появления кондилом у женщин
- 5 Методы диагностики
- 6 Симптомы кондиломатоза
- 7 Методы лечения кондилом у женщин
- 8 Возможные осложнения
- 9 Лечение кондилом народными средствами в домашних условиях
- 10 Особенности лечения кондиломы при беременности
- 11 Что это такое
- 12 Причины и способы заражения
- 13 Симптомы
- 14 Остроконечные кондиломы у женщин
- 15 Остроконечные кондиломы у мужчин
- 16 Анальная остроконечная кондилома
- 17 Остроконечная кондилома ротовой полости, фото
- 18 Диагностика
- 19 Лечение
- 20 Удаление остроконечных кондилом
- 21 Лечение в домашних условиях
- 22 Это интересно
- 23 Внешние признаки и причины появления
- 24 Симптомы
- 25 Как проводится диагностика?
- 26 Как лечится?
- 27 Острые кондиломы и беременность
- 28 Возможные осложнения
- 29 Существует ли профилактика?
Кондилома – это доброкачественное новообразование сосочкового или бородавчатого типа. Она может возникнуть вследствие воздействия на организм вируса папилломы человека. По статистике ВПЧ встречается у 80% женщин, однако его клинические проявления в виде кондилом бывают лишь у 3%. Спровоцировать их рост могут разные факторы: ослабленный иммунитет, беременность, неправильная гигиена. Лечение кондилом у женщин представляет собой комплекс мер по их безопасному удалению и поддержке организма. Терапия назначается с учетом причины возникновения новообразования.
Что такое кондиломы?
Кондиломы (в переводе с греческого – опухоль, нарост) – это выросты, которые представляют собой разросшийся эпителиальный сосочковый слой поверхности кожи, слизистых оболочек. Новообразования выглядят по-разному в зависимости от типа. Провоцирует появление выростов папилломатозный вирус, который встречается у 80% женщин. Обнаружено более 100 разновидностей ВПЧ, некоторые из них являются относительно безопасными, другие же провоцируют онкологические заболевания.
Как правило, размер кондилом не превышает 2-ух сантиметров, хотя в редких случаях встречаются выросты большего размера. Новообразования чаще появляются на интимных местах (на малых губах, на стенках влагалища, в области заднего прохода). Нередко кондиломатоз поражает мочеиспускательный канал (уретру), вызывая неприятные болезненные симптомы. Необходимость и вид лечения этого заболевания у женщин зависят от стадии развития кондилом, от наличия или отсутствия онкогенной опасности.
Как выглядят кондиломы (ФОТО)

ВАЖНО: При появлении подозрений на кондиломатоз у женщин, фото которого вы видите выше, немедленно обратитесь за помощью к квалифицированному специалисту (во избежании появления рака шейки матки).
Виды кондилом
Вирус папилломы проявляется в трех формах – латентной, клинической и субклинической. Они отличаются симптоматикой, внешними проявлениями кондиломатоза. Все кондиломы являются остроконечными и делятся на четыре типа – типичные остроконечные, гиперкератотические, папулезные, плоские.
Формы, в которых встречаются разные виды новообразований:
- Латентная. В этом случае структурных изменений эпителия не происходит, вирус никак не проявляется, отсутствуют симптомы. Первые признаки инфицирования появляются, когда заболевание переходит в коническую форму. Оно может быть обнаружено случайным образом при сдаче плановых анализов.
- Клиническая. Характеризуется появлением типичных остроконечных, гиперкератотических, папулезных кондилом. Остроконечная разновидность кондиломатоза представляет собой выросты, имеющие короткую ножку. Их легко отличить от других разновидностей по фото (по форме напоминают кочан цветной капусты). Выросты могут быть единичными или множественными. Гиперкератотическое новообразование характеризуется роговым наслоением, локализуется на половых губах. Папулезные кондиломы похожи на бородавки с гладкой поверхностью круглой формы, ножка отсутствует, вырост слегка выступает.
- Субклиническая. При ней появляются кондиломы плоского типа. Новообразования выглядят как пятна, не выступающие над поверхностью эпителия, которые трудно заметить.
Отдельно выделяют разновидность широкой кондиломы Бушке-Левенштейна. Это новообразование большого размера, которое появляется вследствие срастания кондиломатозных выростов. Такая кондилома стремительно растет, разрушая ткани, находящиеся под ее основанием, характеризуется выделением липкой слизи. Новообразование редко трансформируется в злокачественную опухоль.
Остроконечные
Остроконечные кондиломы появляются при клинической форме проявления вируса и локализуются в основном на малых и больших половых губах, у входа во влагалище, на коже вокруг заднего прохода, реже – в шейке матки, еще возникают на слизистых оболочках во рту. Цвет экзофитных образований — телесный, красный, багровый, светло-розовый. Остроконечные кондиломы у женщин нередко сопровождаются неприятными и болезненными симптомами.
Плоские
Эндофитные (плоские) кондиломы почти незаметны, как правило, локализуются в шейке матки, но могут быть и во влагалище. Этот тип представляет высокую онкогенную опасность. При обнаружении эндофитных образований женщине необходимо сдать анализы, так как плоская разновидность кондилом является основной причиной рака шейки матки.
Причины появления кондилом у женщин
Кондиломы у женщин появляются из-за папилломного вируса, который долго может никак себя не проявлять. По разным причинам он активизируется, изменяет клеточную структуру, которая впоследствии преобразуется в выросты. Изменения клеток незаметны невооруженным глазом на начальной стадии, поэтому кондиломатоз диагностируется уже в клинической форме или во время плановых анализов. Заболевание вирусом есть у большинства женщин, ведущих половую жизнь, в детском возрасте инфекция может проникнуть через ссадины, царапины. От чего появляются кондиломы при ВПЧ:
- Ослабленный иммунитет из-за приема лекарственных препаратов (антибиотиков, антибактериальных средств), авитаминоза, ВИЧ-инфекции, несбалансированных диет, онкологических заболеваний, стресса, при беременности;
- Гормональные изменения, недостаток витаминов, физическое истощение в послеродовом периоде;
- Пренебрежение контрацептивными средствами при половых контактах с непроверенными партнерами;
- Незащищенный половой акт с человеком, зараженным вирусом;
- Отсутствие личной гигиены должного качества;
- Инфекционные заболевания, передающиеся при половых контактах;
- Гормональные нарушения;
- Курение (постоянное употребление табака снижает иммунные функции, способствует изменению эпителиального слоя шейки матки).
Вирус может проникать в организм женщины разными способами. Наиболее распространенный – это незащищенный орально-генитальный, аногенитальный, половой контакт. Риск заражения в этом случае достигает 80%. Также заражение сможет произойти при прохождении плодом через родовые пути во время родов, если на слизистых матери имеются остроконечные выросты. Некоторые врачи утверждают, что заразиться возможно бытовым путем – через пользование общими вещами (бельем, полотенцами), однако большинство современных ученых ставят этот вариант под сомнение.
Методы диагностики
Во время диагностики у женщин кондиломы нужно дифференцировать с контагиозным моллюском, раковыми образованиями. Во время приема врач собирает анамнез у пациентки, потом проводит осмотр половых органов, шейки матки. Если предварительный диагноз – кондиломатоз, необходимо провести дальнейшие обследования. Чтобы понять, опасны ли кондиломы, женщина должна сдать ряд анализов:
- ПЦР. Мазок для исследования берут со стенок шейки матки и со слизистой оболочки влагалища. Анализ является достоверным, однако если нарушены условия проведения, может дать ложный результат. Нередко с ПЦР проводятся и другие анализы.
- Digene-тест. Проводится для проверки концентраций вируса, которые являются клинически значимыми. Он позволяет выявить степень онкогенности. Исследование проводится вместе с цитологическим анализом.
- Цитологический анализ. Тест помогает выявить структурные изменения клеток, которые появляются при развитии заболевания.
- Кольпоскопия. Выявляет очаг поражения, определяет общее состояние тканей, помогает найти злокачественные образования, берет мазок для диагностики.
- Анализ крови на ВИЧ, сифилис.
- Биопсия. Берётся кусочек ткани для исследования участков, где есть подозрение на онкологию.
- Уроцитоскопия. Проводится при подозрении на кондиломы мочеиспускательном канале.
- Андоскопия. Проводится при подозрении на кондиломы в заднем проходе.
Симптомы кондиломатоза
Первое время после попадания вируса в организм женщины, заболевание протекает бессимптомно. Этот период может занять от пары месяцев до нескольких лет – все зависит от состояния иммунной системы. Из-за гормональных нарушений, ослабления иммунитета вирус переходит в клиническую форму и в области половых органов женщины появляются кондиломы. Симптоматика кондиломатоза:
- зуд и чувство жжения в области половых органов, которые возникают во время разрастания эпителия (5-6 часов);
- образование заметных остроконечных кондилом небольшого размера, с тонкой ножкой, которые наощупь имеют бугристую структуру (после формирования образований дискомфорт в виде зуда и жжения исчезает);
- телесный, светло-розовый, багровый, красный цвет выростов;
- раздражение, кровотечение;
- болезненное мочеиспускание, если присутствуют множественные кондиломы в уретре;
- боль при испражнении, кровяные выделения, зуд при образованиях в прямой кишке;
- увеличенное выделение белей;
- гнилостный запах влагалищных выделений, если кондиломы повреждаются (возможны выделения с кровяными примесями, кровь после сексуального контакта).
При образовании на эпителиальном слое промежности кондиломы у женщин не вызывают никакого дискомфорта, кроме неприятного внешнего вида. Появление плоских новообразований протекает бессимптомно, что затрудняет постановку диагноза и препятствует назначению немедленного лечения субклинической формы кондиломатоза, это во многих случаях приводит к развитию онкологических процессов.
Методы лечения кондилом у женщин
На начальной стадии кондиломы после своего формирования, как правило, не причиняют дискомфорта, кроме эстетического, поэтому необходимость лечения женщина определяет сама. Если у врача есть подозрение на превращение их в злокачественные образования, выросты показывают интенсивный рост или присутствуют болезненные симптомы, венерические бородавки подлежат удалению. Процедура проводится пятью основными способами: удаление лазерным лучом, радиохирургическое лечение, термокоагуляция, химио- и криодеструкция.
Удаление кондилом лазерным лучом
Лазерный метод лечения кондилом у женщин показывает высокую эффективность. Во время процедуры на кондиломы воздействует луч лазера, который буквально испаряет их, оставляя на их месте струп. Через несколько дней после проведения операции он отходит сам собой. Плюсы лазерного лечения – доступность, простота, точечное воздействие, не повреждающее близлежащие ткани.
Радиохирургическое удаление кондилом
Метод радиохирургии хорошо подходит для лечения кондиломатоза. Во время процедуры на место расположения кондилом у женщины воздействует специальный аппарат с пучком высокочастотных радиоволн. Это позволяет удалить образования без повреждений близлежащих тканей. Метод обладает высокой точностью, почти безболезненный, занимает не больше получаса.
Термокоагуляция
Во время лечения термокоагуляцией кондиломы подвергаются воздействию высоких температур. Процедура проводится под местной анестезий, так как является болезненной. При этом методе лечения образования сжигаются, после прижигания остается только струп, отпадающий через несколько суток. Основные плюсы этой процедуры – дешевизна, высокая эффективность.
Метод химиодеструкции
Химиодеструктивный метод лечения – это удаление кондиломы у женщины с помощью химических препаратов, которые разрушают ткань выроста. В качестве действующего вещества используется азотная кислота. Процедура проводится несколько раз до полного лечения остроконечной кондиломы. Метод является дешевым и эффективным, но может занять много времени.
Криодеструкция
Криодеструкция помогает вылечить кондиломатозные образования у женщин с помощью воздействия жидким азотом низкой температуры. Выросты прижигаются лекарственным препаратом, после чего их ткань разрушается. Этот метод лечения – дешевый, однако требует высокого профессионализма лечащего врача, иначе, при неаккуратной обработке, могут возникнуть ожоги.
Возможные осложнения
После удаления кондиломы могут возникнуть осложнения в виде кровотечений, сужения канала шейки матки (при лазерном лечении). Химическое прижигание может оставить рубцы, велик риск рецидива заболевания. Если процедуру удаления проводил неопытный врач, возможны следующие осложнения: попадание в ткани инфекции, повреждение здоровых участков кожи, загноение.
Лечение кондилом народными средствами в домашних условиях
На сегодняшний день лечение кондилом проводится оперативными и консервативными методами. Консервативное лечение включает использование специальных лекарств (общеукрепляющих, для иммунитета) свечей, мазей. Однако существуют десятки народных средств, которые помогают избавиться от проявлений вирусного заболевания. Как лечить кондиломы у женщин в домашних условиях:
- Лечение чесночным соком. Каждый день образование смазывается каплей чесночного сока. Еще один вариант – прикладывать кусочек чеснока на кондилому, стараясь не затрагивать близлежащие ткани, клеить сверху пластырь и оставлять на ночь.
- Лечение настойкой чистотела или свежим соком растения. Трижды в день средство наносится на кондиломы. За одну процедуру женщине необходимо повторять нанесение два-три раза.
- Лечение яйцом. Белок отделяется от желтка, белковой массой смазываются участки кожи, пораженные кондиломами. Можно использовать два-три раз в день.
Особенности лечения кондиломы при беременности
У беременных женщин нередко появляются кондиломы. Это связано с гормональными изменениями, авитаминозом, возможным стрессовым состоянием, ослаблением иммунитета. Если выросты у женщины не показывают интенсивный рост, лечение назначается в редких случаях. После родов, когда организм восстановится, такие кондиломы могут исчезнуть сами. Удаление проводится лазером или криодеструкцией, препараты против вирусов женщинам в положении противопоказаны.
Что это такое
Остроконечные кондиломы – образования на коже инфекционного характера, обусловленные папиллома-вирусом (ВПЧ). Остроконечные кондиломы могут называть генитальными папилломами, аногенитальными или остроконечными бородавками, вирусными кондиломами. Они образуются на теле человека после инфицирования вирусом. Бородавки часто можно увидеть в зоне около ануса и половых органов, иногда в полости рта. Эти образования могут появляться как у мужчин, так и у женщин, и выглядят как бородавки вытянутой формы, напоминающие сосульки. В течение последних десятилетий число людей, страдающих этим заболеванием, возросло в несколько раз.
Об остроконечных кондиломах рассказывает к.м.н. врач дерматовенеролог Михаил Ермаков
Причины и способы заражения
Более чем в 50% случаев заболевание передается половым путем. В группе риска особенно находятся люди, предпочитающие частую смену партнеров и незащищенные половые контакты. Предрасполагающими факторами также являются:
- молодой возраст (от 17 до 33 лет, и преимущественно от 20 до 24 лет);
- раннее начало половой жизни;
- микротравмы половых органов;
- беременность;
- дисбактериоз влагалища;
- частые стрессы;
- плохое питание;
- нехватка витаминов;
- скопление секрета в крайней плоти;
- снижение общего иммунитета.
Появление остроконечных кондилом обусловлено попаданием вируса папилломы человека в организм пациента. Некоторое время (до 90 суток) вирус может быть в организме, не имея возможности создать на коже образования. При ослаблении иммунитета вирус получает возможность беспрепятственно создавать образования на коже. Это образование вызывается вирусом ВПЧ 6, 8,11, 16, 18 типов.
Симптомы
Первоначально симптомы общие. По ним сложно определить, с чем конкретно столкнулся иммунитет. В случае, если появляются наружные высыпания, пациент обращает внимание на дискомфорт в интимных зонах. После появления образований установка диагноза не представляет большой сложности.
Общие симптомы и отличия от других образований
Первоначальным симптомом появления в организме вируса папилломы человека являются общие признаки:
- ощущение слабости, усталости;
- головная боль;
- раздражительность;
- небольшое повышение температуры.
По этим признакам опознать вирус удается очень редко. Впоследствии вирус преодолевает оборону иммунитета и на поверхности кожи начинают появляться папилломы. Так как места локализации остроконечных кондилом находятся вне открытых зон кожи, первоначально их появление может быть незаметно для пациента.
В дальнейшем образования растут и начинают беспокоить пациента. Ощущается неприятный запах, болезненность, раздражение и дискомфорт. Во время полового акта и гигиенических процедур чувство дискомфорта и боли может усиливаться, возможна травма наростов и небольшое кровотечение. У мужчин при мочеиспускании возможна боль. У женщин может возникать ощущение влажности в области высыпаний и чувство наличия наростов в области промежности. Это ощущение связано с тем, что кондиломы могут быстро разрастаться, объединяясь друг с другом, и создавать дополнительное образование диаметром до 6 см. Очень высока скорость их роста в период беременности.
Основным отличием остроконечных кондилом от других образований на коже будет их вытянутая форма, а также места локализации:
- женские органы (на шейке матки, влагалище, половых губах и клиторе);
- мужские органы (в области мошонки, головки полового члена, уздечки);
- в полости рта;
- области около ануса.
Они имеют влажную и мягкую поверхность, форму петушиного гребешка, приподнимающегося над поверхностью кожи на несколько миллиметров.
В случае появления наростов на половых органах, следует обратиться к специалисту (гинеколог, уролог, проктолог, венеролог, дерматовенеролог). Он проведет дополнительные исследования для уточнения диагноза.
Остроконечные кондиломы у женщин
У женщин остроконечные кондиломы обычно выявляются на осмотре у гинеколога. Для уточнения диагноза производят поверхностную обработку специальным раствором, после чего кондиломы проявляются осветленными пятнами на фоне здоровой кожи. Возможно появление кондилом во влагалище, в связи с чем, не всегда легко определить это заболевание.
Особенностью этих образований у женщин является то, что они часто разрастаются, могут занимать значительные пространства и быть похожими по форме на цветную капусту. Особенно важно проводить своевременное лечение по причине того, что вирусы некоторых типов способны провоцировать возникновение рака шейки матки.
В период беременности необходимо проводить индивидуальное лечение у гинеколога. В этот период рост образований может происходить очень быстро, и при обширных проявлениях возможно направление на плановое кесарево сечение. При таком методе родовспоможения будут снижены: вероятность инфицирования младенца, травматизации матери, кровотечения при родах.
Остроконечные кондиломы вульвы, фото
На поверхности кожи и слизистой ощущается жжение, зуд. В области дискомфорта можно обнаружить образования, напоминающие цветную капусту. Они влажные, мягкие, сливаются с поверхностью тела по цвету.




Остроконечные кондиломы у мужчин
Чаще всего, расположение является следствием микротравм поверхности кожи полового органа. Остроконечные кондиломы могут располагаться в области крайней плоти, уздечки и головки полового члена.
В редких случаях они могут располагаться на стволе полового члена и мошонке. При таком расположении они могут быть множественными и иметь большие объемы. В редких случаях они могут быть в области уретры и способствовать проявлению симптомов хронического уретрита.



Анальная остроконечная кондилома
Кондилома в анальной области часто, особенно у мужчин, является следствием анальных половых контактов. Остроконечные кондиломы в этой области могут сопровождаться появлением аналогичных образований в области прямой кишки. Часто эта клиническая картина наблюдается у гомосексуалистов.


Остроконечная кондилома ротовой полости, фото
При оральных половых контактах остроконечные кондиломы также могут поражать слизистую ротовой полости.



Диагностика
Диагностику остроконечных кондилом проводит медицинский специалист. Чаще всего это гинеколог у женщин и уролог у мужчин. Но эти образования также лечит венеролог или дерматовенеролог.
При наличии обширных образований, характерных для остроконечных кондилом, специалист установит диагноз без труда. При отсутствии образований или при наличии небольших наростов в начальной стадии, производится обработка кожи 3-5% раствором уксусной кислоты. При этом ткани, пораженные вирусом, станут выделяться осветленными пятнами на фоне здоровой ткани обычного цвета.
Дополнительно может проводиться забор участка тканей (биопсия) для контроля отсутствия злокачественных клеток. С помощью анализа крови на ВПЧ выясняются типы вируса ВПЧ, присутствующие в организме пациента. При наличии онкогенных типов вируса рекомендуется усиленные меры профилактики. Если не проводить своевременного лечения, образования, вызванные онкогенными вирусами, могут впоследствии перерождаться в злокачественные образования, несущие угрозу жизни.
Лечение
Лечение этого вида бородавок проводится местным и общим способами. На сегодняшний день не найден способ, гарантирующий полное исчезновение вируса из организма носителя. В обязательном порядке необходимо совместное лечение полового партнера. При частных сменах половых партнеров стоит решить вопрос обязательного предохранения от ЗППП. При постановке диагноза остроконечных кондилом следует сдать анализы на инфекции, передающиеся половым путем, так как очень часто несколько инфекций сопутствуют друг другу.
Общие принципы лечения
Лечение направлено на помощь организму в самостоятельной борьбе с вирусом. Среди препаратов используются:
- интерфероны (внутримышечно или в область локализации кондилом);
- общие противовирусные препараты;
- препараты, стимулирующие иммунитет;
- витаминно-минеральные комплексы.
Удаление остроконечных кондилом
Удаление этих образований целесообразно проводить после консультации врача, желательно в условиях медицинского центра. Самостоятельное удаление бородавок дома может привести к ожогу соседних здоровых тканей, появлению в последующем рубцов и шрамов.
Основными способами устранения остроконечных кондилом являются:
- средства, приводящие к некрозу тканей кондиломы (запрещены беременным женщинам) – Кондилин, Подофиллотоксин, Имиквимод, Солковагин;
- обработка кондилом азотной и трихлоруксусной кислотами;
- оперативное хирургическое удаление;
- лазеротерапия;
- радиохирургия;
- криотерапия;
- электрокоагуляция.
Предпочтительными в настоящее время считаются методы лазеротерапии, использование радионожа. Криотерапия приводит к качественному результату без осложнений при высокой квалификации врача. Оперативное хирургическое удаление проводится по решению лечащего врача в особых случаях.
Вопрос выбора конкретного метода борьбы с образованиями должен решаться совместно с лечащим врачом. В связи с тем, что достаточно большое количество типов вирусов папилломы человека являются онкогенными (способствуют появлению злокачественных опухолей), недопустимо заниматься самолечением без консультации врача. По согласованию с ним можно использовать домашние средства.
Лечение в домашних условиях
Лечение кондилом в домашних условиях осложнено тем, что его нужно проводить несколько раз в день в интимных местах, что не всегда удобно. Кроме того, бывает сложно отделить пораженные клетки от клеток здоровой кожи. Остроконечные кондиломы, особенно у женщин, отчетливо видны на поверхности половых органов только при наличии обширных, крупных образований. Поэтому при обработке дома велик риск травмировать здоровые ткани лечебным средством и оставить рубцы на нежной коже.
В списке народных средств, применяемых для лечения, значатся:
Средства на основе йода и настойки прополиса достаточно эффективны, если проводить обработку кондиломы несколько раз в день. Но они легко могут вызвать ожог кожи в области половых органов.
По данным некоторых исследователей, тем или иным штаммом вируса папилломы человека заражены до половины жителей планеты. Основными мерами предосторожности от заражения должно быть использование индивидуальных предметов личной гигиены, соблюдение правил нахождения в общественных местах. При отсутствии данных о здоровье полового партнера стоит позаботиться о средствах предохранения, которые помогут предотвратить появление заразных половых инфекций, в том числе остроконечных кондилом.
В случае, когда вирус уже находится в организме, стоит обратить усиленное внимание на состояние здоровья. Специфического лекарства от данного вируса пока нет, и под лечением остроконечных кондилом понимается устранение наружных наростов на коже и общая терапия для стимулирования иммунитета. Это значит, что, чем лучше общее состояние здоровья, тем меньше вероятность получения рецидива остроконечных кондилом, даже при наличии вируса папилломы человека.

Любое незапланированное изменение внешности вызывает сомнения, особенно у женщин. Появление любого новообразования – это повод к посещению медицинского учреждения, особенно, если дело касается кондилом.
Кондиломы – это бородавки, появление которых вызывает вирус папилломы человека. Существует несколько разновидностей таких бородавок в перечень которых входит и остроконечный тип. Все ответы на самые распространённые вопросы, относящиеся к остроконечной кондиломе – тема данной статьи.
Это интересно
Первая классификация вируса папилломы человека (ВПЧ) была сделана еще в 70-х годах 20 века. На данный момент времени обнаружено 400 штаммов, 40 из них способны вызвать остроконечные кондиломы. Самыми распространенными типами являются 6 и 11. Однако человек может быть носителем нескольких видов ВЧП одновременно.
Лекарства, способного победить ВПЧ нет, прививок от вируса так же не делается. Вирус не может существовать без носителя и быстро инактивируется.
Внешние признаки и причины появления
По своему внешнему виду остроконечная кондилома очень схожа с обыкновенной бородавкой, единственным отличием является ножка в основании на которой, собственно говоря, и держится новообразование.
Прикосновения к нему не вызывают боли, чувствительность сохранена, по цвету кондилома может быть, как близкой к цвету кожи, так и с розовым подтоном. По ощущениям мягкие, структура кожи не нарушается.
По внешнему виду могут напоминать цветную капусту (соцветия). Количество и диаметр новообразований может быть самым разным (от 1 до 100 наростов, от самого крошечного размера до нескольких миллиметров). На фото ниже изображен один из вариантов остроконечной кондиломы у женщин и у мужчин:

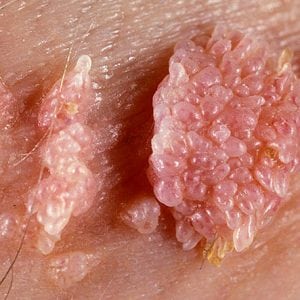





Причина появления – наличие в организме папилломавируса. Способов передачи несколько:
- При половом контакте с инфицированным человеком;
- При кормлении ребенка грудью (передача от матери к ребенку);
- Во время родоразрешения (передача от матери к ребенку);
- Контактно – бытовой (при использовании средств личной гигиены зараженного);
Вирус папилломы очень распространен, по статистике у каждой 3-й женщины на планете в крови можно обнаружить его след. Однако, это не означает, что остроконечная кондилома есть практически у всех. Большинство людей выступают только в роли носителя вируса. А заразиться могут не только женщины, но и мужчины, причем вероятность для тех и других практически одинаковая. Единственным отличием является то, что новообразования у женщин появляются чаще, чем у мужчин.
Распространение папилломы по организму происходит с помощью крови, а основное место обитания – клетки кожи. В них он размножается, что вызывает изменение функций клеток и образование остроконечных кондилом. Новообразование изначально доброкачественное, однако при определенных условиях может стать причиной появления злокачественной опухоли.
Латентный (скрытый) период заболевания может составлять от нескольких месяцев до нескольких десятков лет, поэтому вероятность того, что носитель за всю свою жизнь так не узнает о своем диагнозе довольно велика. Для того, чтобы вирус стал активным и появились первые, видимые признаки кондиломы необходим «спусковой крючок» в роли которого выступает снижение иммунитета.
Медицинское сообщество выделяет несколько возможных причин появления остроконечной кондиломы:
- Нарушение работы или снижение активности иммунной системы;
- Рецидивы кандидоза (молочницы у женщин и молочницы у мужчин);
- Заболевания мочеполовой системы воспалительного характера;
- Незащищенный половой акт;
- Переохлаждение или перегрев;
- Постоянные стрессы;
- Отсутствие полноценного отдыха;
- Нарушение гормонального фона у женщин;
Особо велика вероятность появления у женщин после 25 лет, которые не имеют постоянного партнера и имеющие активную половую жизнь.
Симптомы
Основное место дислокации очага образования кондиломы у женщин – половые органы, анус и рот. На фото ниже видны новообразования в районе ануса:
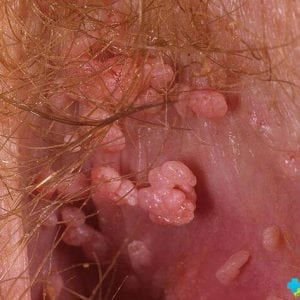

Большинство жалоб, вызывающих у них беспокойство это:
- Боли внизу живота;
- Раздражение на малых губах, вызываемое ношением нижнего белья;
- Падение качества полового акта;
- Наросты, ухудшающие внешний вид и гигиену;
- Дискомфорт при походе в туалет;
Начальная стадия развития имеет свои характерные симптомы:
- Появление зуда;
- Изменение текстуры кожи, на ощупь кожа становится бугристой;
- Раздражение и покраснение кожи на губах;
У мужчин симптомы схожи с женскими, основное место появления на головке, уздечке или мошонке. Остроконечные кондиломы у мужчин чаще всего появляются в местах микроповреждений. На фото ниже представлены остроконечные кондиломы на головке у мужчины.

Как проводится диагностика?
Остроконечные кондиломы у женщин и мужчин одинаковы. После выяснения причины обращения гинеколог или уролог проводит диагностику:
- Уточнение времени незащищенного контакта;
- Визуальный осмотр (у женщин на кресле);
- ПЦР анализ (соскоб клеток кожи), позволяет определить тип вируса и степень его распространения;
- Гистологическое исследование (изучение участка кожи);
- Цитологическое исследование (изучение участка на клеточном уровне);
- Аноскопия (осмотр области ануса);
- Уретроскопия (осмотр уретры). Проводится для диагностики канала и поиска в нем выростов;
- Взятие образца для проведения онкоцитологии (у мужчин мазок берется из уретры, у женщин цервикальный канал и шейка матки);
- Биопсия. Взятие образца кондиломы на анализ;
- Исследование слизистой оболочки влагалища с помощью раствора Люголя и уксусной кислоты (для женщин);
Так же дополнительно на анализ сдается кровь, посещается иммунолог и дерматовенеролог.
Как лечится?
Лечение направлено на укрепление иммунитета и «взятие вируса под контроль». Т.е. недопущения появления новых выростов и ухудшения состояния больного. Еще одна процедура, которую нужно провести – удаление уже существующих остроконечных папиллом.
Удаление производится локально. Методов удаления несколько:
- С помощью тока (электрокоагуляция). Воздействие на остроконечную кондилому с помощью высокой температуры. На месте выроста образуется корочка, которая отпадает в течении нескольких суток. Процедуру проводят под местным наркозом. Считается одной из самых доступных по цене и самых болезненных по ощущениям;
- С помощью азота. Кондилома просто замораживается, под воздействием низкой температуры происходит разрушение белка, находящегося внутри. Новообразование отмирает и отпадает, на ее месте появляется рана, заживающая в течение 2 недель. Проведение процедуры производится в стационаре. Болевых ощущений не вызывает, но и стоимость гораздо выше;
- С помощью концентрированной щелочи или кислоты. Обработка новообразования производится только опытным врачом, нужно соблюдать высокую точность нанесения, так как есть вероятность повреждения здоровой кожи;
- С помощью радиоволн.
- С помощью лазера. Воздействие узконаправленного пучка приводит к иссушению кондиломы с образованием струпа (отпадает в течение недели). Достоинством метода является отсутствие следов и рубцов после удаления;
- Хирургическое вмешательство. Является устаревшим методом, применяется редко. Выполнение возможно только под анестезией, местной или общей. На место разреза накладывается шов. Возможно появление рубцов;
Подбор подходящего метода зависит от результатов исследования, технического обеспечения и стоимости процедуры. А проведение удаления возможно только после прохождения исследования и сдачи анализов.
Еще одним направлением является укрепление иммунитета, курс лечения подбирается индивидуально на основе анализа на иммунный статус. Этот курс помогает уменьшить активность вируса папилломы в организме, что приводит к замедлению или прекращению роста новых кондилом.
Препараты для лечения

В некоторых случаях для лечения используются препараты против герпеса, однако их эффективность в случае остроконечной кондиломы очень низка. Так же часто перед процедурой удаления лечащий врач может назначить курс медикаментов, например:
- Оксолиновая мазь (3%). Используется для удаления новообразований. Пораженное место обрабатывается на протяжении 2 недель 3 раза в день;
- Трихлоруксусная кислота (концентрированная 80-90%). Вызывает локальное отмирание ткани, но относится к слабым препаратам. Назначается беременным женщинам;
- Солкодерм. Наносится на пораженные участки и вызывает их отмирание. Наносится от 1 раза в неделю до 1 раза в месяц;
- Ферезол. Обработка кондилом производится 1 раз в неделю, препарат представляет собой смесь трикрезола и фенола;
- Подофиллин. Применение возможно только в медицинском учреждении, выпускается в форме раствора с концентрацией от 10 до 25%;
Острые кондиломы и беременность

Характерным явлением для стран СНГ является отсутствие мер по планированию беременности. И чаще всего женщина узнает о наличии того или иного заболевания уже во время беременности при посещении женской консультации.
У женщины в интересном положении организм работает в другом режиме, а любое, даже самое безобидное, на первый взгляд, заболевание может представлять опасность.
Во время беременности иммунитет женщины резко падает и вероятность того, что вирус активизируется резко возрастает. Во время вынашивания опасности для малыша в утробе нет. Однако кондиломы у женщин на слизистых оболочках и во влагалище могут привести к значительным и даже опасным для мамы и малыша осложнениям во время родов. Это:
- Кровотечения;
- Непроходимость родовых путей;
- Разрывы влагалища и малых губ;
Поэтому, если кондиломы появились у беременной женщины, то после проведения всех исследований, ей назначается курс препаратов, безопасных для нее и малыша, позволяющий уменьшить скорость появления кондиломы. Удаление производится только в 3 триместре незадолго до родов.
Если лечения и удаления не произведено, то в процессе родов малыш рискует заразиться кондиламатозом гортани, если его первый вдох произойдет в процессе прохождения по родовому пути. В таких ситуациях будущей маме проводят кесарево сечение.
Если кондиломы удалены, то вероятность заражения ребенка близка к нулю. Остроконечные кондиломы у женщин только планирующих стать мамами требуют проведения полного обследования, удаления этих новообразований и прохождения курса лечения перед беременностью.
Возможные осложнения
Одно из основных и самых опасных осложнений – образование злокачественной опухоли из доброкачественной кондиломы и дальнейшее появление рака кожи.
Побочными и не такими опасными осложнениями являются: образование язвы на слизистой оболочке, на малых губах, кровотечение, воспаление и образование гноя при травмировании нароста. Характерным для кондиломы является то, что при неправильном удалении кровь остановить тяжело, а на месте одного нароста, обычно, появляется несколько новых.
Следующим видом осложнений являются развивающиеся проблемы половой системы. Вирус папилломы способен вызывать появление эрозии или дисплазии на шейке матки и у женщин с дальнейшим образованием онкологии.
Остроконечные кондиломы у мужчин способны вызвать воспаление уретры, что в свою очередь приводит к затрудненному мочеиспусканию и сильным болям.
Так же важным моментом остается и процесс лечения. От того насколько правильно он был проведен зависит дальнейшее качество жизни пациента. При неправильном или непрофессиональном удалении кондилом возможны:
- Снижение чувствительности половых губ;
- Рубцы и шрамы на головке и слизистых оболочках;
- Потеря эластичности тканей, что представляет опасность, особенно для женщин, планирующих детей;
- Сужение влагалища;
- Образование повторных новообразований;
Существует ли профилактика?
Меры профилактики остроконечной кондиломы есть, в их перечень входят:
- Постоянный партнер;
- Регулярный медицинский осмотр;
- Поддержание иммунитета;
- Здоровый образ жизни;
- Разнообразное сбалансированное питание;
- Полноценный отдых;
Даже заболевшие папилломавирусом в активной фазе люди могут вести полноценную жизнь. Это не приговор, такие люди вполне способны активно жить, иметь семью и детей. Для них необходимостью являются некоторые меры предосторожности и четкое соблюдение правил личной гигиены.


