Лимфогранулематоз симптомы клиника
Содержание
- 1 Что это такое?
- 2 Причины
- 3 Патологическая анатомия
- 4 Симптомы
- 5 Стадии заболевания лимфогранулематозом
- 6 Диагностика
- 7 Как лечить лимфогранулематоз?
- 8 Прогноз
- 9 Профилактика
- 10 Отличие от других видов лимфом
- 11 Является ли лимфогранулематоз раком или нет?
- 12 Причины возникновения лимфогранулематоза
- 13 Симптомы лимфогранулематоза
- 14 Насколько распространена данная патология?
- 15 Группа риска
- 16 Осложнения
- 17 Диагностика
- 18 Стадии лимфогранулематоза
- 19 Лечение лимфогранулематоза
- 20 В заключение
- 21 Содержание
- 22 История описания [ править | править код ]
- 23 Этиология и эпидемиология [ править | править код ]
- 24 Патологическая анатомия [ править | править код ]
- 25 Симптомы, клиническая картина [ править | править код ]
- 26 Стадии заболевания лимфогранулематозом [ править | править код ]
- 27 Диагноз [ править | править код ]
- 28 Лечение [ править | править код ]
- 29 Прогноз [ править | править код ]
Лимфогранулематоз (второе название лимфома Ходжкина) – относится к ряду онкологических болезней и характеризуется как заболевание лимфатической системы, в процессе которого в лимфатической ткани можно выявить клетки Березовского-Штернберга-Рида (ученые, открывшие данную болезнь).
Диагностируется заболевание у детей и у взрослых. В большей степени выявляется лимфогранулематоз у детей подросткового возраста, а также встречается у взрослых людей в возрасте 20, 50 лет.
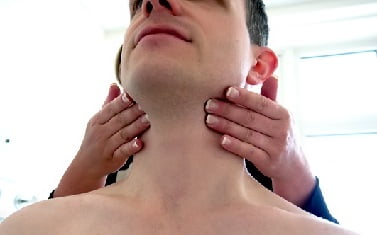
Что это такое?
Лимфома Ходжкина (синонимы: лимфогранулематоз, болезнь Ходжкина, злокачественная гранулёма) — злокачественное заболевание лимфоидной ткани, характерным признаком которого является наличие гигантских клеток Рид — Березовского — Штернберга (англ.)русск., обнаруживаемых при микроскопическом исследовании поражённых лимфатических узлов.
Причины
До недавнего прошлого лимфогранулематоз рассматривался как заболевание инфекционного происхождения. Считалось, что его возбудителем может быть палочка туберкулеза. Реже эта роль предписывалась стрептококку, кишечной палочке, бледной спирохете и дифтерийной бацилле. Также выдвигались предположения о вирусной этиологии лимфогранулематоза, но это тоже не подтвердилось.
На данный момент установлено, что опухолевое новообразование (гематосаркомы и лейкозы) считается определённой патологией кроветворной системы, а злокачественные клетки Березовского – Штернберга являются причиной развития лимфогранулематоза.
Также не до конца выяснены определённые факторы жизни, которые могут способствовать возникновению заболевания. К ним можно отнести образ жизни, вредные привычки, характер питания и профессиональные вредности. Некоторые исследования приводят данные о возможном риске возникновения лимфогранулематоза у лиц, которые переболели инфекционным мононуклеозом или кожными болезнями, работающих на швейном или деревообрабатывающем производстве, в сельском хозяйстве, а также среди химиков и врачей.
Зарегистрированы случаи лимфогранулематоза среди нескольких членов в одной семье или в одном коллективе. Это даёт предположение, о существовании роли слабовирулентной инфекции вирусной этиологии и генетического предрасположения организма, однако, окончательных доказательств этому ещё нет. Таким образом, определённые и точные причины возникновения лимфогранулематоза пока не найдены.
Патологическая анатомия
Обнаружение гигантских клеток Рид — Березовского — Штернберга и их одноядерных предшественников, клеток Ходжкина, в биоптате есть обязательный критерий диагноза лимфогранулематоза. По мнению многих авторов, только эти клетки являются опухолевыми.
Все остальные клетки и фиброз есть отражение иммунной реакции организма на опухолевый рост. Главными клетками лимфогранулематозной ткани, как правило, будут мелкие, зрелые Т-лимфоциты фенотипа CD2, CD3, CD4 > CD8, CD5 с различным количеством В-лимфоцитов. В той или иной степени присутствуют гистиоциты, эозинофилы, нейтрофилы, плазматические клетки и фиброз.
Соответственно различают 4 основных гистологических типа:
- Вариант с нодулярным склерозом — наиболее частая форма, 40—50 % всех случаев. Встречается обычно у молодых женщин, располагается часто в лимфатических узлах средостения и имеет хороший прогноз. Характеризуется фиброзными тяжами, которые делят лимфоидную ткань на «узлы». Имеет две главные черты: клетки Рид — Березовского — Штернберга и лакунарные клетки. Лакунарные клетки большие по размеру, имеют множество ядер или одно многолопастное ядро, цитоплазма их широкая, светлая, пенистая.
- Лимфогистиоцитарный вариант — примерно 15 % случаев лимфомы Ходжкина. Чаще болеют мужчины моложе 35 лет, обнаруживается в ранних стадиях и имеет хороший прогноз. Преобладают зрелые лимфоциты, клетки Рид — Березовского — Штернберга редки. Вариант низкой злокачественности.
- Вариант с подавлением лимфоидной ткани — самый редкий, меньше 5 % случаев. Клинически соответствует IV стадии болезни. Чаще встречается у пожилых больных. Полное отсутствие лимфоцитов в биоптате, преобладают клетки Рид — Березовского — Штернберга в виде пластов или фиброзные тяжи или их сочетание.
- Смешанноклеточный вариант — примерно 30 % случаев лимфомы Ходжкина. Наиболее частый вариант в развивающихся странах, у детей, пожилых людей. Чаще болеют мужчины, клинически соответствует II—III стадии болезни с типичной общей симптоматикой и склонностью к генерализации процесса. Микроскопическая картина отличается большим полиморфизмом со множеством клеток Рид — Березовского — Штернберга, лимфоцитов, плазмоцитов, эозинофилов, фибробластов.
Частота возникновения заболевания — примерно 1/25 000 человек/год, что составляет около 1 % от показателя для всех злокачественных новообразований в мире и примерно 30 % всех злокачественных лимфом.
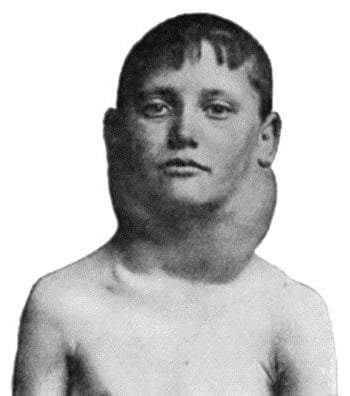
Симптомы
Первыми симптомами, которые замечает человек, являются увеличенные лимфоузлы. Начало заболевания характеризуется возникновением увеличенных плотных образований под кожей. Они безболезненны на ощупь и могут изредка уменьшаться в размерах, но впоследствии снова увеличиваться. Значительное увеличение и болезненность в области лимфоузлов отмечается после употребление алкоголя.
В некоторых случаях возможно увеличение нескольких групп регионарных лимфоузлов:
- Шейные и надключичные – 60-80% случаев;
- Лимфоузлы средостения – 50%.
Наряду с локальными симптомами пациента серьезно беспокоят общие проявления (симптомы группы B):
- Обильное потоотделение в ночное время (см. причины повышенной потливости у женщин и мужчин);
- Бесконтрольная потеря веса (более 10% массы тела в течение 6 месяцев);
- Лихорадка, сохраняющаяся более одной недели.
Клиника «B» характеризуют более тяжелое течение заболевания и позволяют определить необходимость назначения интенсивной терапии.
Среди других симптомов, характерных для лимфогранулематоза, выделяют:
- Кожный зуд;
- Асцит;
- Слабость, упадок сил, ухудшение аппетита;
- Боли в костях;
- Кашель, боль в груди, затрудненное дыхание;
- Боль в животе, расстройство пищеварения.
В ряде случаев единственным симптомом лимфогранулематоза в течение длительного времени является только постоянное чувство усталости.
Проблемы с дыханием возникают при увеличении внутригрудных лимфатических узлов. По мере роста узлов они постепенно сдавливают трахею и вызывают постоянный кашель и другие нарушения дыхания. Данные симптомы усиливаются в лежачем положении. В ряде случаев пациенты отмечают болезненность за грудиной.
Стадии заболевания лимфогранулематозом
Клинические проявления гранулематоза нарастают постепенно и проходят в 4 стадии (в зависимости от распространенности процесса и выраженности симптомов).
1 стадия — опухоль находится в лимфатических узлах одной области (I) или в одном органе за пределами лимфатических узлов.
2 стадия — поражение лимфатических узлов в двух и более областях по одну сторону диафрагмы (вверху, внизу) (II) или органа и лимфатических узлов по одну сторону диафрагмы (IIE).
3 стадия — поражение лимфатических узлов по обе стороны диафрагмы (III), сопровождаюшееся или нет поражением органа (IIIE), или поражение селезёнки (IIIS), или всё вместе.
- Стадия III(1) — опухолевый процесс локализован в верхней части брюшной полости.
- Стадия III(2) — поражение лимфатических узлов, расположенных в полости таза и вдоль аорты.
4 стадия — заболевание распространяется помимо лимфатических узлов на внутренние органы: печень, почки, кишечник, костный мозг и др. с их диффузным поражением
Для уточнения расположения используют буквы E, S и X, значение их приведено ниже. Каждая стадия подразделяется на категорию А и В соответственно приведённому ниже.
Буква А — отсутствие симптомов заболевания у пациента
Буква В — наличие одного или более из следующего:
- необъяснимая потеря массы тела более 10 % первоначальной в последние 6 месяцев,
- необъяснимая лихорадка (t > 38 °C),
- проливные поты.
Буква Е — опухоль распространяется на органы и ткани, расположенные рядом с поражёнными группами крупных лимфатических узлов.
Буква S — поражение селезёнки.
Буква X — объёмное образование большого размера.
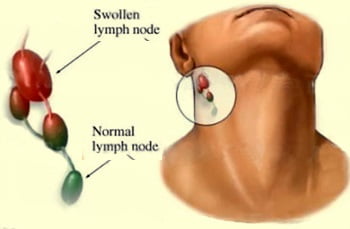
Диагностика
Для выявления злокачественной гранулемы сегодня используются самые современные методики лабораторного и инструментального обследования. Основанные:
- на развернутых анализах крови;
- высокоспецифичных мониторинг-тестов уровня опухолевых маркеров;
- ПЭТ-исследованиях;
- МРТ исследовании органов брюшины, груди и шеи;
- рентгенографии;
- УЗ исследований лимфоузлов брюшины и тазовой области.
Морфологический статус опухоли выявляется методом пунктуации лимфоузлов, либо методом полного удаления узла на выявление двухъядерных крупных клеток (Рида-Березовского-Штернберга). При помощи исследования костного мозга (после проведенной биопсии) проводится дифференцированная диагностика, исключающая другие злокачественные новообразования.
Возможно назначение цитогенетических и молекулярно-генетический тестов.
Как лечить лимфогранулематоз?
Основной способ лечения больных лимфогранулематозом – комбинированная химиолучевая терапия, которая различается по интенсивности в зависимости от объема опухолевой массы, то есть суммарного количества опухолевых клеток во всех пораженных органах.
Кроме этого, на прогноз влияют следующие факторы:
- массивное поражение средостения;
- диффузная инфильтрация и увеличение селезенки или наличие в ней более 5 очагов;
- поражение тканей за пределами лимфоузлов;
- поражение лимфатических узлов в трех и более областях;
- увеличение СОЭ больше 50 мм/ч в стадии А и больше 30 мм/ч в стадии Б.
Для лечения больных с изначально благоприятным прогнозом используют от 2 до 4 курсов химиотерапии в сочетании с облучением только пораженных лимфоузлов. В группе с промежуточным прогнозом применяется 4-6 циклов полихимиотерапии и облучение пораженных зон лимфоузлов. У больных с неблагоприятным прогнозом болезни проводят 8 курсов полихимиотерапии и облучение зон с большим массивом пораженных лимфоузлов.
Прогноз
Наибольшее значение в прогнозе при лимфогранулематозе имеет стадия заболевания. У пациентов с 4 стадией заболевания отмечается 75% пятилетняя выживаемость, у пациентов с 1-2 стадией — 95%. Прогностически наличие признаков интоксикации является плохим. Ранними признаками неблагоприятного течения болезни являются «биологические» показатели активности.
К биологическим показателям активности относятся:
- альфа-2-глобулина более 10г/л,
- гаптоглобина более 1.5 мг%,
- увеличение в общем анализе крови СОЭ более 30 мм/ч,
- повышение концентрации фибриногена более 5 г/л,
- церрулоплазмина более 0.4 единиц экстинкций.
Если хотя бы 2 из этих 5 показателей превышает указанные уровни, то констатируется биологическая активность процесса.

Профилактика
К сожалению, к настоящему времени эффективная профилактика данного заболевания не разработана. В большей степени уделяется внимание профилактике рецидивов, для этого требуется неукоснительное соблюдение программы назначенного лечения лимфогранулематоза и выполнение необходимого режима и ритма повседневной жизни.
Среди наиболее распространенных причин повторного проявления болезни можно назвать инсоляции, беременность. После перенесения данного заболевания возможность беременности допустима спустя два года с момента ремиссии.
В данной статье мы попробуем разобраться, что происходит в человеческом организме при наличии такого заболевания как лимфогранулематоз, каковы его симптомы, способы лечения. Это довольно распространенное заболевание в последнее время. Встречается чаще у взрослых, но бывает и у детей. Как оно проявляет себя? Этот вопрос интересует многих.
В лимфоузлах присутствуют клетки, выполняющие «оборонительную» функцию. Их называют лимфоцитами. Если у человека развивается лимфогранулематоз (что это такое, рассмотрим далее в статье), резко возрастает количество лимфоцитов, вследствие этого происходит увеличение объема лимфоузлов, расположенных в области шеи и подмышечных впадин.

Британскому медику Томасу Ходжкину впервые удалось описать данное заболевание. После этого болезнь называть лимфомой Ходжкина.
Отличительной особенностью лимфомы Ходжкина является то, что присутствуют так называемые клетки Рид-Штернберга. Они считаются патологическими и указывают на то, что у человека развивается рак. Однако стоит разобраться, является ли лимфогранулематоз (симптомы представлены ниже) раком с точки зрения медицины.
Отличие от других видов лимфом
Лимфомы — злокачественные разрастания лимфоидной ткани. Болезнь Ходжкина (или лимфогранулематоз) является одной из разновидностей лимфомы. Если анализы не выявляют патологические клетки, то врач диагностирует заболевание как неходжкинскую лимфому.
Лимфатические узлы при заболевании медленно увеличиваются, становятся заметны визуально все больше. Своевременно диагностировать заболевание возможно при обращении к врачу-онкологу.
Итак, разберемся, что это такое – лимфогранулематоз (ЛГМ).
Является ли лимфогранулематоз раком или нет?
Несомненно, лимфогранулематоз представляет собой весьма тяжелое заболевание. Повсеместно его называют раком лимфатической системы. Однако клинически и эпидемиологически от настоящего рака лимфогранулематоз по некоторым пунктам все же отличается. Отличия следующие:
- При лечении лимфогранулематоза присутствует благоприятный прогноз. Если патология диагностирована на первой стадии и отсутствуют сопутствующие заболевания, то лимфому можно полностью излечить.
- Отсутствует характерная для рака локализованная опухоль.
- При раке пораженные клетки «съедают» здоровые. При лимфогранулематозе такое явление отсутствует.
- Рак начинает развиваться в результате трансформации клеток, входящих в структуру соединительной ткани, чего нет при ЛГМ. Что это за заболевание? Лимфома характеризуется нарушениями в развитии лимфоидной ткани.
Но есть у рака и лимфомы Ходжкина кое-что общее. Если эти заболевания не лечить, то они приводят к смертельному исходу. Лимфома способна распространяться по организму и провоцировать поражение других органов. Третья и четвертая стадия лимфогранулематоза характеризуется поражением всех лимфоузлов, находящихся в организме: в груди, в паху, подмышками. Лечение лимфомы, как и рака, заключается в проведении облучения.
Многих интересуют симптомы лимфогранулематоза. Об этом далее.
Причины возникновения лимфогранулематоза
В современной медицине имеется несколько теорий, которые способны объяснить возникновение лимфом в целом и лимфомы Ходжкина в частности. Однако точные причины и следствия, касающиеся лимфомы Ходжкина, медициной не установлены. Но стоит отметить, что большинство онкологов ссылается на то, что болезнь развивается при генетической предрасположенности. Однако механизмы «запуска» заболевания неизвестны.
Основной фактор, который стимулирует развитие лимфомы, – вирус Эпштейна-Барра. Согласно статистике, данный вирус наблюдается у подавляющего большинства заболевших лимфогранулематозом. Однако, возможно, что это могут быть проблемы аутоиммунного характера или мононуклеоз. Многие онкологи полагают, что возникновение лимфомы Ходжкина может быть спровоцировано сильным и продолжительным воздействием на организм человека плохой экологии и токсических веществ.
Потребуется немало времени и средств для того, чтобы изучить механизм возникновения заболевания. Но онкологи предпочитают уделять больше внимания лечению заболевания.

Симптомы лимфогранулематоза
Без проведения клинических исследований диагностировать лимфогранулематоз невозможно. Однако быть внимательным к собственному здоровью и отмечать возможные признаки болезни все же стоит. Болезнь проявляется в виде следующих симптомов:
- Лимфоузлы могут увеличиваться без каких-либо причин (то есть инфекция отсутствует, температура не наблюдается). При этом пальпация лимфоузлов не вызывает болезненных ощущений.
- Если заболевание распространяется в область средостения, то возможно появление отдышки. Возникает она в результате давления лимфоузлов, расположенных в грудной области, на легкие.
- Сильное потение в ночное время. Но это не все симптомы лимфогранулематоза (фото).
- Резкая потеря массы тела.
- Не исключены болевые ощущения в животе.
- Около тридцати процентов заболевших лимфогранулематозом отмечают сильнейший зуд кожи.
- Возможно возникновение температуры до 38 градусов, появляется слабость.
- Ощущение тяжести в левом подреберье. Возникает в результате постепенного увеличения селезенки.
Чаще всего пациенты не интересуются классификацией собственной болезни, а вот процент выживаемости при заболевании их очень беспокоит. Вопрос о том, является ли лимфогранулематоз раком или нет, скорее интересен врачам. А людям, которые не связаны с медициной, следует различать основные признаки заболевания и отдавать себе отчет в том, что лимфома – заболевание очень серьезное и может привести к смерти.
Важно вовремя выявить симптомы лимфогранулематоза и начать лечение.

Насколько распространена данная патология?
Исследования свидетельствуют о том, что представители белой расы страдают от лимфомы Ходжкина намного чаще, чем представители негроидной расы.
В течение одного года лимфогранулематоз диагностируется у трех человек из миллиона. Если рассматривать все случаи возникновения лимфом, то 15 процентов всех случаев представлены лимфомой Ходжкина. Самая опасная форма лимфогранулематоза – лимфоидное истощение.
Немного ранее в США, отличающихся наиболее развитой медициной, за год умирало около 1100 человек от лимфомы Ходжкина. Однако после 1975 года онкологи научились лечить лимфогранулематоз и его последствия, поэтому статистика значительно изменилась.
Группа риска
Чаще проявляется лимфогранулематоз у взрослых. Симптомы, характерные для заболевания, мы рассмотрели.
В группу риска можно отнести людей, которые достигли возраста пятидесяти лет, а также молодое поколение в возрасте 16-20 лет. Примерно пять процентов от общего числа страдающих лимфогранулематозом составляют подростки в возрасте до 18-ти лет. Это примерно 150 заболевших каждый год. Подобные данные предоставили немецкие ученые. Существует мнение, что в группу риска можно включить также:
- Женщин, которые забеременели после 30 лет.
- Людей, которые подверглись длительному воздействию ультрафиолетового излучения.
- Людей пожилого возраста.
- Людей, у которых наблюдаются проблемы иммунодефицита.
Стоит отметить, что интенсивная терапия позволяет людям полностью избавиться от заболевания, либо перевести его в состояние ремиссии на продолжительное время, если лимфома была диагностирована на поздних стадиях. Особое внимание своему здоровью следует уделять людям, входящих в группу риска. Все, что требуется периодически сдавать анализ крови, проходить рентген и отмечать симптомы. Лечение лимфогранулематоза должно быть своевременным.
Осложнения
Лимфома Ходжкина поражает лимфатические узлы, нарушает функционирование многих внутренних органов. Возможно нарушение в работе печени, сильно увеличивается тимус, селезенка. Не исключено повреждение головного мозга. Помимо этого, при лимфогранулематозе могут проявляться следующие заболевания:
- Осложнения нефрологического характера.
- Нефротический синдром.
- Возможно возникновение медиастинальной желтухи.
- Не исключено возникновение лимфатических отеков.
- Может возникнуть окклюзия кишечника.
- Ослабленный иммунитет обуславливает предрасположенность к грибковым поражениям и инфекциям.

Довольно опасен лимфогранулематоз для женщин, вынашивающих ребенка. Если лечение от данного заболевания проходят мужчины, то онкологи не рекомендуют им иметь детей в течение года после окончания курса терапии.
Какие нужно сдать при симптомах лимфогранулематоза анализы? Сейчас вы об этом узнаете.
Диагностика
Для диагностирования лимфогранулематоза недостаточно лишь внешних признаков. Особую важность представляет опознание стадии заболевания и вида лимфомы. Диагностировать форму лимфомы можно после проведения большого количества анализов. Помимо анализов крови, онкологи назначают следующие исследования:
- МРТ.
- Биопсия.
- Четвертая стадия заболевания предполагает проведение трепанобиопсии.
- Обязательным является пальпация лимфатических узлов, расположенных на шее, в области ключиц. При лимфоме они значительно увеличены, однако пациент не ощущает болезненных ощущений.
- Проведение рентгенологического исследования позволяет идентифицировать увеличение лимфатических узлов в области средостения. Такой признак тоже характерен для лимфогранулематоза. Диагностика этим не ограничивается.
Увеличенные в размере лимфатические узлы оказывают сдавливающий эффект на артерии и вены, в результате чего у пациентов наблюдается отечность. Немаловажно провести исследование обмена веществ. Сильно увеличенные лимфоузлы подмышками, одышка и кашель могут косвенно указывать на лимфому Ходжкина.
Диагностика заболевания, тем не менее, должна основываться на результатах биопсии и анализах крови. Биохимический анализ позволяет увидеть увеличенный уровень билирубина в крови, глобулинов и ферментов печени. У пациента будут выявлены поздние стадии тромбоцитопении и анемии.
Стадии лимфогранулематоза
Онкологи различают четыре стадии лимфомы Ходжкина, как и при раке. Лимфогранулематоз проходит в своем развитии следующие стадии:
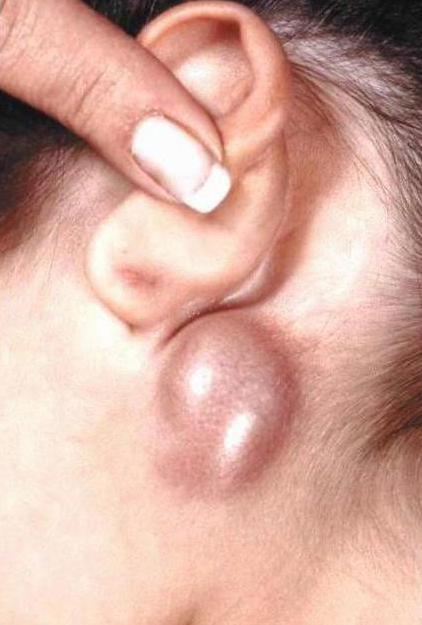
Первая стадия – локальная. Наблюдается увеличение одной или двух групп лимфатических узлов.
Вторая стадия – регионарная. Заболевание охватывает уже несколько лимфоузлов, расположенных до диафрагмы. Клиника лимфогранулематоза (симптомы) часто становится заметной именно на этом этапе.
Третья стадия – генерализованная. Происходит поражение лимфоузлов по двум сторонам диафрагмы.
Четвертая стадия. Является последней и самой тяжелой. Патология распространяется на другие системы и органы: печень, селезенку и другие.
Определить стадию лимфогранулематоза позволяет проведение УЗИ и КТ.
Клетки Рид-Штернберга, имеющие патологическую природу, достаточно быстро разносятся кровью к другим группам лимфоузлов. Диагностировать лимфому немаловажно на начальных стадиях. Проведение химиотерапии и радиотерапии на этих стадиях позволит замедлить рост, а также распространение аномальных клеток.
Лечение лимфогранулематоза
Давайте разберемся, как современные онкологи лечат лимфогранулематоз. С течением времени терапия становится намного эффективнее. Если сравнивать с последними двумя десятками лет двадцатого века, то прогресс очевиден: более девяноста процентов пациентов проживают пятилетний рубеж и, если находятся на стационарном лечении, могут полностью вылечиться. В современной мировой практике используются следующие методы лечение лимфогранулематоза:
- Лечение антителами.
- Спленэктомия.
- Проведение биологической терапии.
- Трансплантация стволовых клеток.
- Хирургическое вмешательство.
- Проведение радиотерапии.
- Лечение с применением стероидных препаратов.
Онкологи часто назначают «Циклофосфан», «Эмбихин», «Преднизолон» и «Натулан». Применяются данные медицинские препараты на протяжении довольно длительного периода.
В подавляющем большинстве случаев состояние больного можно улучшить посредством проведения радиотерапии. Эту процедуру назначают практически всем пациентам.
В заключение
Следует отметить, что не все вышеописанные методы лечения используются одновременно. Лечащий онколог разрабатывает приемлемый план лечения, которого должен придерживать пациент для достижения наилучшего результата. Иногда при терапии лимфогранулематоза ограничиваются назначением препаратов и химиотерапии. Другие врачи предпочитают проводить лечение с использованием стероидов. План и способ лечения лимфогранулематоза (что это такое, теперь известно) полностью зависит от состояния и возраста пациента.
Итак, мы подробно рассмотрели такое тяжелое заболевание как лимфогранулематоз. Желаем всем быть здоровыми и счастливыми!
| Болезнь Ходжкина | |
|---|---|
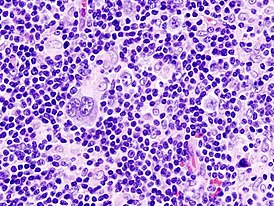 Микропрепарат: биоптат лимфоузла. Характерная клетка Рид — Березовского — Штернберга |
|
| МКБ-10 | C 81 81. |
| МКБ-10-КМ | C81.9 и C81 |
| МКБ-9 | 201 201 |
| МКБ-9-КМ | 201.0 [1] , 201.2 [1] , 201.1 [1] , 201 [1] и 201.9 [1] |
| МКБ-О | 9650/3 и 9667/3 |
| OMIM | 236000 , 300221 и 400021 |
| DiseasesDB | 5973 |
| MedlinePlus | 000580 |
| eMedicine | med/1022 |
| MeSH | D006689 |
| Лимфогранулематоз | |
 |
|
| Названо в честь | Ходжкин, Томас |
|---|---|
| Медицинская специальность | онкология |
| Лекарство, используемое для лечения | Ломустин [2] и Хлорамбуцил [3] |
| Генетическая связь | GATA3 [d] [4] , TCF3 [d] [5] , CLSTN2 [d] [6] , EOMES [d] [7] , IL13 [d] [8] и PVT1 [d] [9] |
| МКБ-9-КМ | 201.0 [1] , 201.2 [1] , 201.1 [1] , 201 [1] и 201.9 [1] |
| Код ICPC 2 | B72 |
| Код NCI Thesaurus | C26956 [1] , C9357 [1] и C6914 [1] |
| Медиафайлы на Викискладе | |
Лимфома Ходжкина (синонимы: лимфогранулематоз, болезнь Ходжкина, злокачественная гранулёма) — злокачественное заболевание лимфоидной ткани, характерным признаком которого является наличие гигантских клеток Рид — Березовского — Штернберга (англ.) русск. , обнаруживаемых при микроскопическом исследовании поражённых лимфатических узлов.
Содержание
История описания [ править | править код ]
В 1832 году Томас Ходжкин описал семерых больных, у которых наблюдалось увеличение лимфатических узлов и селезёнки, общее истощение и упадок сил. Во всех случаях болезнь имела летальный исход. Спустя 23 года С. Уилкс назвал это состояние болезнью Ходжкина, изучив описанные Ходжкином случаи и добавив к ним 11 собственных наблюдений.
Этиология и эпидемиология [ править | править код ]
Эта болезнь принадлежит к большой и достаточно разнородной группе заболеваний, относящихся к злокачественным лимфомам. Основная причина возникновения болезни не совсем ясна, но некоторые эпидемиологические данные, такие как совпадение по месту и времени, спорадические множественные случаи у некровных родственников, говорят об инфекционной природе болезни, а точнее вирусной (вирус Эпштейна — Барр, англ. Epstein-Barr virus, EBV ). Ген вируса обнаруживается при специальных исследованиях в 20—60 % биопсий. Эту теорию подтверждает и некоторая связь болезни с инфекционным мононуклеозом. Другими способствующими факторами могут быть генетическая предрасположенность и, возможно, некоторые химические вещества.
Это заболевание встречается только у человека и чаще поражает представителей европеоидной расы. Лимфогранулематоз может возникнуть в любом возрасте. Однако существует два пика заболеваемости: в возрасте 15—29 лет и старше 55 лет. Мужчины болеют лимфогранулематозом чаще, чем женщины с соотношением 1,4:1.
Частота возникновения заболевания — примерно 1/25 000 человек/год, что составляет около 1 % от показателя для всех злокачественных новообразований в мире и примерно 30 % всех злокачественных лимфом.
Патологическая анатомия [ править | править код ]
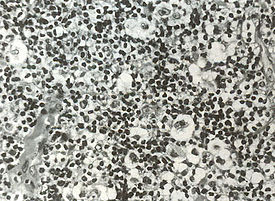
Обнаружение гигантских клеток Рид-Березовского-Штернберга и их одноядерных предшественников, клеток Ходжкина, в биоптате есть обязательный критерий диагноза лимфогранулематоза. По мнению многих авторов, только эти клетки являются опухолевыми. Все остальные клетки и фиброз есть отражение иммунной реакции организма на опухолевый рост. Главными клетками лимфогранулематозной ткани, как правило, будут мелкие, зрелые Т-лимфоциты фенотипа CD2, CD3, CD4 > CD8, CD5 с различным количеством В-лимфоцитов. В той или иной степени присутствуют гистиоциты, эозинофилы, нейтрофилы, плазматические клетки и фиброз. Соответственно различают 4 основных гистологических типа:
- Лимфогистиоцитарный вариант — примерно 15 % случаев лимфомы Ходжкина. Чаще болеют мужчины моложе 35 лет, обнаруживается в ранних стадиях и имеет хороший прогноз. Преобладают зрелые лимфоциты, клетки Рид-Березовского-Штернберга редки. Вариант низкой злокачественности.
- Вариант с нодулярным склерозом — наиболее частая форма, 40—50 % всех случаев. Встречается обычно у молодых женщин, располагается часто в лимфатических узлах средостения и имеет хороший прогноз. Характеризуется фиброзными тяжами, которые делят лимфоидную ткань на «узлы». Имеет две главные черты: клетки Рид-Березовского-Штернберга и лакунарные клетки. Лакунарные клетки большие по размеру, имеют множество ядер или одно многолопастное ядро, цитоплазма их широкая, светлая, пенистая.
- Смешанноклеточный вариант — примерно 30 % случаев лимфомы Ходжкина. Наиболее частый вариант в развивающихся странах, у детей, пожилых людей. Чаще болеют мужчины, клинически соответствует II—III стадии болезни с типичной общей симптоматикой и склонностью к генерализации процесса. Микроскопическая картина отличается большим полиморфизмом со множеством клеток Рид-Березовского-Штернберга, лимфоцитов, плазмоцитов, эозинофилов, фибробластов.
- Вариант с подавлением лимфоидной ткани — самый редкий, меньше 5 % случаев. Клинически соответствует IV стадии болезни. Чаще встречается у пожилых больных. Полное отсутствие лимфоцитов в биоптате, преобладают клетки Рид-Березовского-Штернберга в виде пластов или фиброзные тяжи или их сочетание.
Симптомы, клиническая картина [ править | править код ]
Заболевание обычно начинается с увеличения лимфатических узлов на фоне полного здоровья. В 70—75 % случаев это шейные или надключичные лимфатические узлы, в 15—20 % подмышечные и лимфатические узлы средостения и 10 % это паховые узлы, узлы брюшной полости и т. д. Увеличенные лимфатические узлы безболезненны, эластичны.
Вследствие того, что часто поражается лимфатическая ткань, расположенная в грудной клетке, первым симптомом заболевания может быть затруднение дыхания или кашель вследствие давления на лёгкие и бронхи увеличенных лимфатических узлов, но чаще всего поражение средостения обнаруживается при случайной обзорной рентгенографии грудной клетки.
Увеличенные лимфатические узлы могут спонтанно уменьшаться и снова увеличиваться, что может привести к затруднению в постановке диагноза.
У небольшой группы больных отмечаются общие симптомы: температура, ночная проливная потливость, потеря веса и аппетита. Обычно это пожилые люди (старше 50 лет) со смешанноклеточным гистологическим вариантом или вариантом с подавлением лимфоидной ткани. Известная лихорадка Пеля — Эбштайна (температура 1—2 недели, сменяемая периодом апирексии), сейчас наблюдается значительно реже. Появление этих симптомов в ранних стадиях утяжеляет прогноз.
У некоторых больных наблюдаются генерализованный кожный зуд и боль в поражённых лимфатических узлах. Последнее особенно характерно после приёма алкогольных напитков.
Поражение органов и систем [ править | править код ]
- Увеличение лимфатических узлов средостения наблюдается в 45 % случаев I—II стадии. В большинстве случаев не сказывается на клинике и прогнозе, но может вызывать сдавливание соседних органов. О значительном увеличении можно говорить, когда ширина новообразования на рентгенограмме превышает 0,3 (МТИ > 3 Mass Thorac Index) по отношению к ширине грудной клетки.
- Селезёнка — спленомегалия, поражается в 35 % случаев и, как правило, при более поздних стадиях болезни.
- Печень — 5 % в начальных стадиях и 65 % в терминальной.
- Лёгкие — поражение лёгких отмечается в 10—15 % наблюдений, которое в некоторых случаях сопровождается выпотным плевритом.
- Костный мозг — редко в начальных и 25—45 % в IV стадии.
- Почки — чрезвычайно редкое наблюдение, может встречаться при поражении внутрибрюшных лимфатических узлов.
- Нервная система — главным механизмом поражения нервной системы является сдавление корешков спинного мозга в грудном или поясничном отделах уплотнёнными конгломератами увеличенных лимфатических узлов с появлением боли в спине, пояснице.
Инфекции [ править | править код ]
Из-за нарушения клеточного иммунитета при лимфоме Ходжкина часто развиваются инфекции: вирусные, грибковые, протозойные, которые ещё более утяжеляются химиотерапией и/или лучевой терапией. Среди вирусных инфекций первое место занимает вирус опоясывающего герпеса (Herpes zoster — вирус ветряной оспы). Среди грибковых заболеваний наиболее частыми являются кандидоз и криптококковый менингит. Токсоплазмоз и пневмония, вызванная пневмоцистой (Pneumocystis jiroveci), являются частыми протозойными инфекциями. При лейкопении на фоне химиотерапии могут развиться и банальные бактериальные инфекции.
Стадии заболевания лимфогранулематозом [ править | править код ]
В зависимости от степени распространённости заболевания выделяют четыре стадии лимфогранулематоза (энн-арборская классификация):
- 1 стадия — опухоль находится в лимфатических узлах одной области (I) или в одном органе за пределами лимфатических узлов.
- 2 стадия — поражение лимфатических узлов в двух и более областях по одну сторону диафрагмы (вверху, внизу) (II) или органа и лимфатических узлов по одну сторону диафрагмы (IIE).
- 3 стадия — поражение лимфатических узлов по обе стороны диафрагмы (III), сопровождающееся или нет поражением органа (IIIE), или поражение селезёнки (IIIS), или всё вместе.
- Стадия III(1) — опухолевый процесс локализован в верхней части брюшной полости.
- Стадия III(2) — поражение лимфатических узлов, расположенных в полости таза и вдоль аорты.
Для уточнения расположения используют буквы E, S и X, значение их приведено ниже.
Расшифровка букв в названии стадии [ править | править код ]
Каждая стадия подразделяется на категорию А и В соответственно приведённому ниже.
- Буква А — отсутствие симптомов заболевания у пациента
- Буква В — наличие одного или более из следующего:
- необъяснимая потеря массы тела более 10 % первоначальной в последние 6 месяцев,
- необъяснимая лихорадка (t > 38 °C),
- проливные поты.
Диагноз [ править | править код ]

Основным критерием для постановки диагноза служит обнаружение гигантских клеток Рид — Березовского — Штернберга и/или клеток Ходжкина в биоптате, извлечённом из лимфатических узлов. Используются и современные медицинские методы: (ультразвуковое исследование органов брюшной полости, компьютерная рентгеновская или магнитно-резонансная томография органов грудной клетки). При выявлении изменений в лимфатических узлах необходима гистологическая верификация диагноза.
Обязательные методы Хирургическая биопсия Подробный анамнез с упором на выявление или нет симптомов группы В Полное физикальное обследование с оценкой лимфаденопатии Лабораторное исследование с полной гемограммой (гематокрит, эритроциты, СОЭ, лейкоциты-тип, глобулины, проба Кумбса, функциональные пробы печени и т. д.) Рентгенография грудной клетки в двух проекциях Миелограмма и биопсия костного мозга Исследования по показаниям Компьютерная томография, ПЭТ/КТ. Лапаротомия для определения стадии и спленэктомия Торакотомия и биопсия лимфатических узлов средостения Сцинтиграфия с галлием
Данные лабораторного исследования [ править | править код ]
Показатели периферической крови не специфичны для данного заболевания. Отмечаются:
- Повышение СОЭ
- Лимфоцитопения
- Анемия различной степени выраженности
- Аутоиммунная гемолитическая анемия с положительной пробой Кумбса (редко)
- Снижение Fe и TIBC
- Незначительный нейтрофилёз
- Тромбоцитопения
- Эозинофилия, особенно у больных с кожным зудом
Антигены [ править | править код ]
В диагностике лимфогранулематоза могут быть полезны два антигена.
- CD15, идентифицированный как моноклональное антитело Leu M1 и относящийся к Lewis X кровяному антигену; функционирует как адгезивный рецептор, обнаруживается при всех подтипах лимфогранулематоза, кроме лимфогистиоцитарного варианта.
- Антиген CD30 (Ki-1), который появляется во всех клетках Рид — Березовского — Штернберга.
Лечение [ править | править код ]
В настоящее время используются следующие методы лечения:
При I—II стадиях болезни Ходжкина, при отсутствии симптомов В лечение, как правило, включает только облучение в дозе 3600—4400 cGy (1000-cGy еженедельно), с помощью которого достигается до 85 % длительных ремиссий. Лучевая терапия проводится специальными аппаратами. Облучаются определённые группы лимфатических узлов. Действие облучения на другие органы нейтрализуется с помощью специальных защитных свинцовых фильтров.
Для химиотерапии в настоящее время используются различные схемы, в частности BEACOPP (блеомицин, этопозид, доксорубицин (адриамицин), циклофосфамид, винкристин (онковин), прокарбазин, преднизолон) и его вариации BEACOPP-esc (BEACOPP с эскалацией доз ряда компонентов по сравнению со стандартной схемой) и BEACOPP-14 (BEACOPP с сокращением междозового интервала до 14 дней). Используются также более старые схемы — протокол Stanford IV, Stanford V, схемы COPP, ABVD (доксорубицин, блеомицин, винбластин, дакарбазин) циклами по 28 дней в течение, как минимум, 6 месяцев. Недостатком схемы MOPP (мехлоретамин, винкристин (Oncovin), прокарбазин, преднизолон) является более частое развитие лейкоза в отдалённом будущем (через 5—10 лет) по сравнению со схемой COPP. Схема ChlVPP (хлорамбуцил, винбластин, прокарбазин, преднизолон).
Наиболее перспективным и эффективным методом лечения является комбинированная химио-лучевая терапия, которая позволяет получить длительные, 10—20-летние ремиссии более чем у 90 % больных, что равноценно полному излечению.
Как правило, большинство больных с болезнью Ходжкина начинают первый курс лечения в стационаре, а затем, при условии хорошей переносимости лекарств, продолжают получать лечение в амбулаторных условиях.
В 2011 году FDA дало согласие на ускоренное одобрение первого таргетного препарата «Адцетрис» (МНН — брентуксимаб ведотин) для лечения CD30-позитивных лимфом по двум показаниям: 1) лечение лимфомы Ходжкина после 2 линий химиотерапии и аутологичной траснплантации/без трансплантации для лиц, не являющихся кандидатами по медицинским показаниям; 2) лечение системной анапластической крупноклеточной лимфомы после как минимум одной линии химиотерапии. [10] Адцетрис является конъюгатом антитела и цитотоксического агента, который селективно воздействует на опухолевые клетки. В 2016 году препарат зарегистрирован в Российской Федерации и доступен для пациентов по решению врачебной комиссии. [11]
В 2017 году FDA впервые одобрил иммунологический препарат «Кейтруда» для лечения рецидивов лимфомы Ходжкина. [12]
Прогноз [ править | править код ]
В настоящее время терапия лимфомы Ходжкина, а это злокачественное заболевание, осуществляется достаточно успешно (в 70—84 % случаев удаётся достичь 5-летней ремиссии). По данным Национального института рака (США), пациенты, у которых полная ремиссия продолжается более 5 лет после окончания лечения, могут считаться окончательно излеченными. Количество рецидивов колеблется в пределах 30—35 %.
Наиболее часто используются по меньшей мере 3 системы клинических прогностических факторов, предложенных наиболее крупными кооперированными группами: EORTC (European Organization for the Research and Treatment of Cancer), GHSG (German Hodgkin’s lymphoma Study Group) и NCIC/ECOG (National Cancer Institute of Canada и Eastern Cooperative Oncology Group).


