Нарывы в паху у женщин
Содержание
- 1 Причины гнойника в паху
- 2 При натертости гнойники в паху
- 3 При опрелости гнойники в паху
- 4 Как зуд провоцирует гнойники в паху
- 5 Фолликулит в паху
- 6 Фурункул в паху
- 7 Гнойники в паху при фурункулезе
- 8 Гидраденит в паху
- 9 Воспаление атеромы в паху
- 10 Жировики в паху
- 11 Гнойники в паху при ЗППП
- 12 Анализы при гнойниках в паху
- 13 Чем помазать гнойники в паху
- 14 Какие антибиотики пропить при гнойнике в паху?
- 15 Гнойник в паху: куда обратиться?
- 16 Фурункул в паху у женщин
- 17 Причины появления
- 18 Этапы развития и симптоматика заболевания
- 19 Классификация фурункулов
- 20 Фурункул в период беременности
- 21 Как лечить фурункул
- 22 Способы лечения
- 23 Осложнения
- 24 Что делать, чтобы фурункулы не появлялись
- 25 Вы здесь
- 26 Гнойник в паху
- 27 Причины развития гнойников в паху
- 28 Факторы развития фолликулита и фурункулеза в паху
- 29 Симптоматическое проявление фурункулов в паху
- 30 Гнойники в паху как проявление карбункулеза
- 31 Атерома кожного покрова в паху
- 32 Диагностика гнойников в паху
- 33 Как проводится лечение гнойников в паху
- 34 Как вскрываются гнойники в паху?
- 35 Гнойники в паху: вопросы врачу дерматовенерологу

Гнойник в паху может появиться у любого человека.
Но чаще они возникают при сниженном иммунитете, на фоне ВИЧ или сахарного диабета.
Рассмотрим основные причины появления гнойничковых образований.
- Причины гнойника в паху
- При натертости гнойники в паху
- При опрелости гнойники в паху
- Как зуд провоцирует гнойники в паху
- Фолликулит в паху
- Фурункул в паху
- Гнойники в паху при фурункулезе
- Гидраденит в паху
- Воспаление атеромы в паху
- Жировики в паху
- Гнойники в паху при ЗППП
- Анализы при гнойниках в паху
- Чем помазать гнойники в паху
- Какие антибиотики пропить при гнойнике в паху?
- Гнойник в паху: куда обратиться?
Причины гнойника в паху
Непосредственным этиологическим фактором являются бактерии, реже – грибки.
Обычно появление гнойников провоцируют стафилококки или стрептококки.
Но это могут быть и другие возбудители.
Все виды делятся на три группы:
- резидентная флора – присутствующая на коже постоянно;
- временная резидентная – могут сохраняться в организме длительное время;
- транзиторная – бактерии заражают кожу, но быстро исчезают.
Первую и вторую группы составляют грамположительные и отрицательные бактерии.
К положительным относят:
- эпидермальный стафилококк;
- пропионовокислые бактерии;
- коринебактерии.
К грамотрицательным:
- кишечная палочка;
- синегнойная палочка;
- протей;
- энтеробактер.
При инфицировании кожи гнойники в паху могут вызывать транзитные микроорганизмы.
Это золотистый стафилококк и бета-гемолитические стрептококки.
Реже патологию вызывает резидентная флора.
Но так как организм имеет против неё защиту, воспаление может развиться только при наличии предрасполагающих факторов.
Такими могут стать:
- сахарный диабет;
- повреждение кожи;
- снижение иммунитета;
- ВИЧ;
- переохлаждение;
- тяжелая болезнь.
Патогенетические механизмы, реализующиеся при воздействии различных факторов риска гнойничков в паху:
- подавление иммунореактивности;
- снижение общей резистентности организма;
- создание входных ворот инфекции;
- снижение бактерицидных свойств пота и кожного сала;
- подавление микробиологической защиты кожных покровов.
При натертости гнойники в паху
Натертость является фактором риска, создающим входные ворота для инфекции.
 Натереть кожу паха можно:
Натереть кожу паха можно:
- нижним бельем;
- собственными лобковыми волосами;
- тесными брюками и т.д.
Иногда натертости появляются после секса.
Реже – после бытовых травм.
Они могут возникнуть при езде на велосипеде, занятиях на некоторых тренажерах.
Какие бы ни были причины, результатом становится травматическое воспаление, появление ссадин.
Поэтому пораженная область легко инфицируется стафилококками или стрептококками.
Заражение может происходить:
- от другого человека;
- из других очагов в организме – в том числе без признаков воспаления.
От других людей пиодермии передаются контактным или воздушно-капельным путем.
Учитывая локализацию воспаления (паховая область) чаще пациенты заражаются при половом контакте.
Тогда как воздушно-капельный путь не имеет большого эпидемиологического значения.
Он может быть реализован разве что при оральном сексе.
Так как у людей молодого возраста часто стафилококки выделяются из носоглотки.
При опрелости гнойники в паху
Опрелость – ещё один фактор, повышающий риск заражения.
Под этим термином подразумевается воспалительный процесс, развившийся на фоне мацерации эпидермиса.
 Его размягчение под действием влаги – ещё один патогенетический механизм снижения защиты от транзитной и резидентной микрофлорой кожи.
Его размягчение под действием влаги – ещё один патогенетический механизм снижения защиты от транзитной и резидентной микрофлорой кожи.
Сама по себе влага является благоприятным фактором для роста бактерий.
К тому же, размягченный эпидермис становится легко проницаемым для патогенов.
К воспалительному процессу часто присоединяется грибковая флора.
Это могут быть грибы рода Кандида.
Нередко происходит инфицирование стафилококками.
В том числе аутозаражение.
Многие люди юношеского и молодого возраста (до 40%) являются носителями золотистого стафилококка в носоглотке.
Причем, он не погибает под действием большинства антибиотиков.
Избавиться от такого носительства очень трудно.
И оно повышает риск гнойничковых поражений кожи.
При появлении опрелостей желательно обеспечить достаточную вентиляцию воздуха в паховой зоне.
Потому что иначе воспаление будет прогрессировать.
Вначале появляются воспалительные пятна, эрозии.
Затем появляются небольшие гнойнички в паху.
У мужчин они возникают чаще.
Потому что у представителей мужского пола выделяется больше пота, и кожа быстрее мацерируется.
Как зуд провоцирует гнойники в паху
Нередко воспалительные поражения кожи возникают на фоне зудящих дерматитов, аллергических реакций, чесотки и т.д.
То есть, любых патологий, провоцирующих кожный зуд.
Человек постоянно чешет зудящее место.
Он сам не замечает, как травмирует кожу.
А заодно заносит руками бактериальную инфекцию в рану.
Поэтому к заболеваниям, сопровождающимся зудом, часто присоединяется вторичная бактериальная инфекция.
Она проявляется образованием гнойников в паху.
Фолликулит в паху
Фолликулитом называют воспаление фолликулов.
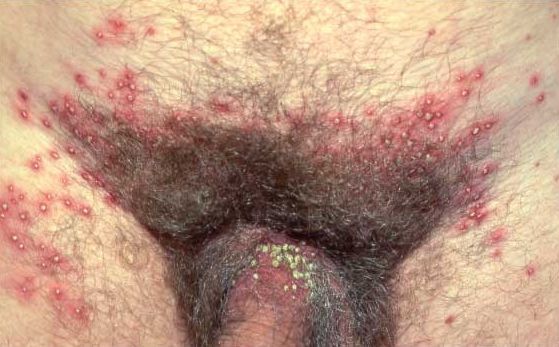 Эти подкожные гнойники в паху появляются только там, где имеются волосы.
Эти подкожные гнойники в паху появляются только там, где имеются волосы.
Чаще они вызваны стафилококками.
Попадая на кожу, они проникают вглубь фолликула через естественные отверстия.
Изначально развивается поверхностный гнойник.
Его называют остиофолликулит.
Он может прогрессировать в глубокий, который называют сикоз.
При отсутствии адекватного лечения он может осложняться.
В таком случае появляется фурункул или карбункул.
Может развиться гидраденит – воспаление потовой железы.
При остиофолликулите гнойник поражает только устье фолликула.
Предрасполагающие факторы:
- недостаточная гигиена паховой области;
- повышенная потливость;
- ношение мокрой одежды.
В зоне локализации фолликула появляется небольшая пустула.
Её пронизывает волос.
Вокруг участок покраснения кожи.
Пустула превращается в корку через 3 дня.
Она отпадает, не оставляя никаких следов на коже.
Иногда гнойник разрастается по периферии.
Он становится величиной с горошину.
Такой патологический процесс называют стафилококковым импетиго.
Часто остиофолликулит бывает множественным.
Болезнь может носить рецидивирующий характер.
Лечение проводится местное.
Системной терапии при остиофолликулите не требуется за исключением случаев, когда болезнь часто рецидивирует.
Для местного лечения может использоваться настойка йода, анилиновые красители.
Применяется салициловая и борная кислота.
При глубоком воспалении фолликула развивается сикоз.
В паху он возникает редко.
Гораздо чаще – на лице.
Но и в паховой области такие гнойнички иногда появляются.
Возникают непрерывно рецидивирующие пустулы.
Они крупнее, чем при остиофолликулите.
Часто развивается выраженное реактивное воспаление.
В коже появляется инфильтрат.
На поверхности обнаруживаются при осмотре гнойные корки.
Фурункул в паху
Фурункулом называют крупные гнойники в области паха.
Это осложнение фолликулита, при котором в воспалительный процесс вовлекаются рядом расположенные ткани.
Самый частый возбудитель – золотистый стафилококк.
 Он имеет высокую патогенность, выделяет большое количество ферментов.
Он имеет высокую патогенность, выделяет большое количество ферментов.
Поэтому заболевание протекает тяжело.
На фоне фолликулита формируется крупный узел.
Он быстро увеличивается в размерах.
Может достигать величины грецкого ореха.
Среди симптомов гнойника в паху:
- выраженные болевые ощущения;
- увеличение паховых лимфоузлов;
- покраснение и отечность кожи.
Фурункул может быть «сухим» или абсцедирующим.
Абсцесс появляется, если происходит ограниченное гнойное расплавление тканей.
Осложнения гнойника в паху при фурункуле:
- карбункул – возникновение нескольких рядом расположенных фурункулов, объединенных между собой;
- лимфангит и лимфаденит – воспаление лимфатических сосудов и узлов;
- флегмона – гнойное расплавление подкожно-жировой клетчатки, нередко с вовлечением фасций и мышц;
- остеомиелит – гнойно-некротический процесс костей и костного мозга.
Исходом фурункулеза может стать хронически протекающая пиодермия.
У ослабленных пациентов она становится язвенной.
Осложнениями могут быть прорыв гнойников в мочевой пузырь и другие расположенные рядом органы.
При этом формируются свищи – патологические ходы в тканях.
Гнойники в паху при фурункулезе
Появление единичного фурункула не считается фурункулезом.
Этот термин употребляется применительно к пациентам, у которых фурункулы появляются часто и в больших количествах.
 Обычно – на ограниченных участках тела, например в паху.
Обычно – на ограниченных участках тела, например в паху.
В тяжелых случаях гнойники появляются по всему кожному покрову.
Это возможно на фоне выраженного дефицита иммунитета.
Фурункулез чаще проявляется общими симптомами.
Температура тела может возрастать до 39 градусов и более.
Человек ощущает недомогание, жалуется на мышечную и головную боль.
При одиночном гнойнике в паху такие симптомы тоже возможны, но встречаются реже.
Гидраденит в паху
Под этим термином подразумеваются гнойники в паху или другой области, которые возникают в результате инфицирования потовой железы.
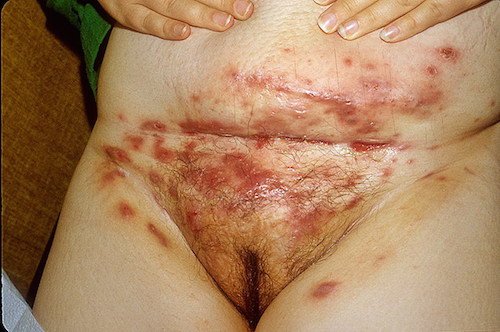 Чаще всего патологию вызывает грамотрицательная бактериальная флора.
Чаще всего патологию вызывает грамотрицательная бактериальная флора.
У женщин нередко такие гнойники появляются на больших половых губах.
Появляется узел достаточно крупных размеров.
Кожа над ним синюшно-красная.
Очаг резко болезненный.
Возможны общие симптомы интоксикации.
Со временем очаг размягчается.
Затем он вскрывается с вытеканием большого количества гноя.
Заживает гнойник с образованием рубца.
В некоторых случаях болезнь становится хронической.
Воспаление атеромы в паху
Атеромой называют кисту сальной железы.
Она возникает в случае закупоривания выводного протока.
Внутри накапливается секрет.
Затем он сгущается.
Внутри содержатся капли жира, холестерин, чешуйки ороговевшей кожи.
Очень часто такие атеромы воспаляются.
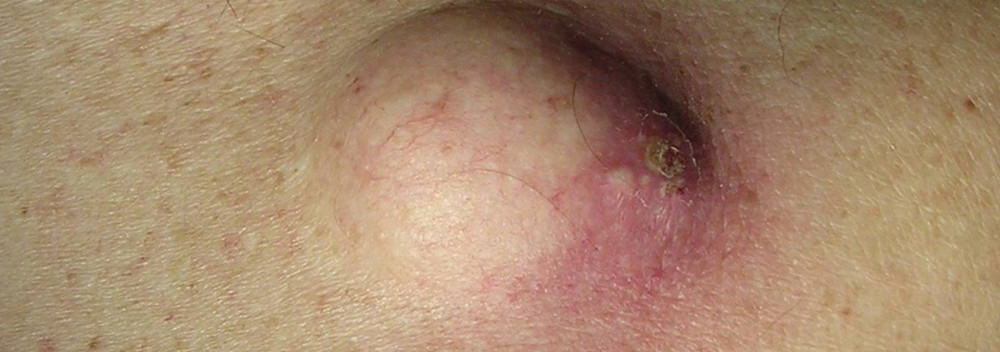 На их месте формируются абсцессы.
На их месте формируются абсцессы.
Может сформироваться хронический воспалительный процесс.
Тогда в стенках атеромы появляются грануляционные разрастания.
Лечение атеромы проводится по медицинским или косметическим показаниям.
Медицинским считается появление на её месте гнойника.
Лечение нельзя проводить только антибиотиками.
Его проводят хирургическими методами.
Жировики в паху
Иногда подкожный гнойник в паху на деле оказывается жировиком.
Липома – так называется опухоль из жировой ткани.
Она растет медленно, не склонна к рецидивам.
Опухоль окружена капсулой из соединительной ткани.
Внутри при хирургическом удалении врач может обнаружить очаги некроза и нагноения.
Как и атерома, липома удаляется, если она мешает человеку, либо в случае воспаления.
Неосложненные жировики для здоровья не опасны.
Гнойники в паху при ЗППП
Большинство венерических инфекций не вызывают гнойники в паху.
Есть лишь несколько исключений.
Половой герпес приводит к возникновения в области паха пузырьков с жидкостью.
В случае присоединения вторичной пиогенной флоры везикулы могут нагнаиваться.
Тогда внутри содержится не прозрачная жидкость, а гной.
Заживают такие высыпания гораздо дольше.
Они требуют дополнительного использования антибактериального лечения.
Кандидоз – вызывает появление гнойников в паху чаще всего на фоне опрелости.
Ещё одним фактором риска является иммунодефицит.
В зоне воспаления можно обнаружить красные пятна, белые налеты с неприятным запахом.
Они легко снимаются.
Появляются эрозии, папулы и гнойники.
При заживлении они покрываются корками.
Анализы при гнойниках в паху
Обычно врач устанавливает диагноз клинически.
Он отличает по внешнему виду морфологических элементов, фурункул это, фолликулит или гидраденит.
Для подбора более эффективного лечения может потребоваться установление возбудителя.
Особенно при рецидивирующем течении гнойников. 
В таком случае выполняется:
- микроскопия – для обнаружения грамположительной и отрицательной флоры, грибков;
- ПЦР – с той же целью, а также для выявления половых инфекций, установления вида кандиды;
- посев – для идентификации возбудителя и проверки его восприимчивости к различным антибактериальным препаратам.
Чем помазать гнойники в паху
Появление гнойников чаще всего обусловлено стафилококковой инфекцией.
Исходя из этого, помазать их нужно мупироциновой мазью или фузидиевой кислотой.
Могут использоваться местные средства, содержащие эритромицин.
Применяются также антисептики: борная кислота.
Однако лечение наугад может привести к осложнениям и хронизации процесса.
Не все гнойники вызваны стафилококками.
Причиной может быть грамнегативная флора или грибки.
Нужно обратиться к врачу, чтобы установить возбудителя и подобрать лечение.
Какие антибиотики пропить при гнойнике в паху?
Только при поверхностном фолликулите можно ограничиться местным лечением.
В иных случаях требуется системная терапия.
 Назначаются антибиотики внутрь или парентерально.
Назначаются антибиотики внутрь или парентерально.
Применяются цефалоспорины, макролиды (цефтриаксон, эритромицин).
В запущенных случаях требуется хирургическое лечение.
Гнойник в паху вскрывается, санируется, дренируется и ушивается.
Рану промывают антисептиками.
Человек получает антибактериальные препараты.
Гнойник в паху: куда обратиться?
При появлении гнойников в паху у женщин или мужчин стоит показаться врачу.
Качественное лечение позволит избежать рецидивов и осложнений.
Вы можете обратиться в нашу клинику.
Здесь работают опытные дерматовенерологи.
Мы назначим эффективное лечение, которое позволит избежать необходимости хирургического вмешательства.
При запущенном процессе проведем вскрытие гнойника с адекватным обезболиванием и минимальным риском образования крупных рубцов.
При появлении гнойника в паху обращайтесь к автору этой статьи – дерматовенерологу в Москве с многолетним опытом работы.
- ВИЧ
- Гарднереллез
- Кондиломатоз
- Молочница
- Сифилис
- Трихомониаз
- Баланопостит
- Герпес
- Гонорея
- Микоплазмоз
- Уреаплазмоз
- Уретрит
- Хламидиоз
- ЗППП

Фурункулы довольно частое явление, никакой угрозы они не несут, но причиняют немалый дискомфорт. Гнойники могут образовываться в любом месте, не является исключением и пах.
При первых симптомах нужно срочно начинать лечение, иначе могут быть негативные последствия (абсцесс и общее заражение крови). Чаще всего лечат фурункул в домашних условиях народными методами и медикаментами.
Если во время не начать лечение, то впоследствии вам понадобится помощь хирурга. Врачи не рекомендуют самостоятельно вскрывать и выдавливать фурункул – можно занести инфекцию.
Фурункул в паху у женщин
Эти микроорганизмы предпочитают влажную среду обитания, поэтому область паха считается для них благоприятной зоной. Ситуация изменяется, когда под воздействием различных провоцирующих факторов, баланс микроорганизмов нарушается.
В результате активизации деятельности патогенных бактерий запускается воспалительный процесс в области волосяного корня и окружающих тканей, образуются единичный или множественные фурункулы (фурункулез). Фурункул в интимном месте — очень распространенное явление, так как он появляется обычно в местах, где кожа находится под действием повышенной влажности.
В народе их еще называют чирьи, которые представляют собой гнойное образование, растущее и созревающее в течение определенного времени.
Причины появления

Фурункул в паху образуется достаточно часто, но большинство людей склонно скрывать ситуацию и не обращаться к доктору, стесняясь предстоящего осмотра. Такое пренебрежительное отношение к своему организму в корне не верно, ведь залогом быстрого лечения, является определение причины развития фурункула.
- снижение иммунитета и не способность организма подавлять самостоятельно возбудителя воспалительного процесса;
- бесконтрольный прием иммунодепрессантов и препаратов из группы цитостатиков;
- урогенитальные заболевания;
- переохлаждение организма;
- наличие в промежности питательной среды для размножения патогенной флоры — кровоизлияний, микротравм или омертвевших тканей;
- нарушение местного кровообращения;
- не соблюдение личной гигиены в интимной зоне;
- повышенная потливость;
- гормональный дисбаланс;
- недостаток витаминов;
- педикулез лобковой части.
Одной из самых частых причин развития на лобке фурункул является ношение тесного синтетического белья, которое создает трение и травмирует кожу. Даже минимальные повреждения эпидермы, становятся «входными воротами» для инфекции.
Этапы развития и симптоматика заболевания

Продолжительность болезни составляет около 10 дней. За это время фурункул у женщин в паху переживает три стандартных стадии своего развития.
- Формирование инфильтрата. Появление плотного, отечного участка алой окраски, возвышающегося над поверхностью кожи, – инфильтрата размером 1-3 см. Эта область постепенно увеличивается, становится болезненной, в середине заметен волос, поскольку источник воспаления находится внутри его фолликула. Ощущается покалывание, чувство натяжения.
- Гнойно-некротический этап. Этот этап наступает через 3-4 суток от начала заболевания и характеризуется наиболее яркими клиническими проявлениями. Фурункул назревает, в его центре образуется гнойный стержень, головка которого выступает над поверхностью инфильтрата. Болезненность увеличивается, по этой причине женщина испытывает боли в пораженной области при ходьбе, вынуждена ограничивать движения, ощущается пульсация, могут наблюдаться явления интоксикации (повышение температуры до 37-38 градусов, недомогание), возможно воспаление лимфоузлов. Далее жидкость внутри фурункула, состоящая из гноя, лимфы, крови, прорывает пустулу и выходит наружу.
- Заживление. После отторжения содержимого фурункула и его стержня болезненность, отечность, покраснение резко спадают. Жидкость какое-то время еще выходит из полости. Рана сине-красного цвета постепенно заживает в течение 2-3 суток и бледнеет, после небольших образований следов не остается, после крупных может возникнуть рубец.
Классификация фурункулов

Современная медицина уже хорошо изучила фурункулез, существует даже определенная классификация заболевания. По характеру распространения различают:
- одиночный фурункул;
- локализованный-фурункул постоянно появляется в одном и том же месте. Причинами локализованного фурункулеза являются неправильные методы лечения и не долечивание остаточного уплотнения;
- общий фурункулез – характеризуется образованием чирьев на различных участках кожного покрова.
По характеру проявления симптомов, различают острый фурункулез и хронический.
Острый тип недуга характеризуется интенсивностью симптоматики, которая проходит при грамотной терапии и больше не дает о себе знать. Хроническая форма — неизлечима, у пациента отмечаются фурункулы на регулярной основе.
Провокатором для рецидива болезни может служить переохлаждение, физическая нагрузка, стрессы и другие факторы внешней среды. Все, что могут врачи сделать во время хронической формы фурункулеза, это облегчить боль во время развития инфильтрата, и уменьшить воспалительный процесс.
Фурункул в период беременности
Однако организм беременной женщины более предрасположен к негативному действию провоцирующих факторов, поскольку в этот период происходит естественное нарушение гормонального баланса, снижение иммунной деятельности, изменение обменных процессов.
При начальных проявлениях заболевания в паховой области нужно незамедлительно обратиться к врачу во избежание развития осложнений. Симптоматика при беременности обычно выражена ярче, усиливаются признаки интоксикации, местная болезненность.
Системное лечение антибиотиками в этот период нежелательно из-за негативного воздействия на ребенка, назначается в крайних случаях при возникновении осложнений.
Обычно применяется местная терапия, в этот период производится санация с помощью Хлоргексидина, Мирамистина, используется нанесение мазей (Левомеколь, Ихтиоловой). Хирургическое лечение применяется редко.
Как лечить фурункул

Развитие фурункула имеет несколько стадий. В волосяной мешочек попадает патогенная бактерия, начинается воспалительная реакция. Кожа над фолликулом краснеет и чешется. Появляется болезненная припухлость. Уже на этом этапе можно заподозрить именно фурункул и начать лечение.
Со временем припухлость становится все больше, отек распространяется на окружающие ткани. Болевой синдром нарастает. По мере созревания фурункула припухлость уплотняется, формируется гнойный «стержень» внутри волосяного мешочка, который начинает проглядываться на вершине.
Способы лечения

В домашних условиях для лечения фурункулов в паху используют следующие медицинские препараты и народные методы.
Йодовые примочки
С помощью такого химического препарата прыщики начинают созревать быстрее. Он также осуществляет дезинфекцию покровов кожи. Препарат наносится непосредственно на фурункул.
Для этого применяют специальные фломастеры, заправленные йодом, которые следует приобрести в аптеке. Можно также использовать и ватные палочки, которые обмакивают в йод. С помощью таких примочек снимаются высыпания и на спине.
Листья алоэ
Они также используются для борьбы с чирьями, возникшими в паху. Листья следует разрезать пополам, мягкую часть выдавить на фурункулы, после чего приклеить специальный дышащий пластырь.
Такая процедура проводится перед сном. Курс лечения длится трое суток. Алоэ обладает замечательным противовоспалительным эффектом, хорошо заживляющим раны. Одновременно он сушит воспаление, что приводит к его исчезновению.
Мазь Вишневского
Используют его для удаления лобковых фурункулов. Наносят мазь непосредственно на пораженное место, после чего прикрывают марлей или бинтом. Такая процедура также осуществляется перед сном. Препарат используют до тех пор, пока чирьи полностью не исчезнут.
При невозможности использования такого лекарства, можно использовать ихтиоловую мазь, обладающей почти такими же свойствами, которая хорошо вытягивает гной.
Мазь Левомеколь и перекись водорода
В качестве противовоспалительного средства часто используют мазь Левомеколь, которую следует наносить на лобковый фурункул два раза в день.
При помощи перекиси водорода обрабатывают чирьи также два раза в день.
Репчатый лук
Народная медицина рекомендует использовать для удаления фурункулов в паховой зоне репчатый лук. Для этого берется одна луковица, разрезается пополам и кладется на сковородку без масла.
Ее необходимо хорошенько запечь, после чего прикладывают срезанной частью на воспаленное место, прикрепляют пластырем и оставляют на ночь. Процедуру проводят 2 – 3 раза. Запеченный лук хорошо вытягивает гной, не хуже, чем мазь Вишневского.
Прием антибиотиков
При ухудшении общего состояния организма (увеличении в паховой области лимфоузлов, повышении температуры тела, тошноте, головной боли), а также при распространении фурункулов в других местах обязательно назначают антибиотики.
Такое состояние свидетельствует о том, что по организму начинает распространяться стафилококковая инфекция, грозящая переходом в хроническую стадию фурункулеза.
Как удалить фурункул хирургическим путем
В особо запущенных и тяжелых случаях необходимо вмешательство хирурга, который обычно производит разрез фурункула (используется местная анестезия). Врач прокалывает кожу над гнойником и удаляет его содержимое.
Полость фурункула промывается антисептическим средством, затем накладывается дренаж (чаще всего, полоска резины), больное место закрывается стерильной повязкой с антибактериальным средством. Мазь или другое средство способствует грануляции гнойника. Очень часто врач дополнительно назначает курс антибиотиков.
Обратите внимание! Нельзя категорически производить вскрытие и выдавливание фурункула в домашних условиях, это может грозить серьезными осложнениями.
Для повышения эффективности лечения врач может назначить физиотерапию или электрофорез с использованием солей цинка или меди, УВЧ.
Осложнения

При правильном и своевременном лечении, проведении дезинфицирующих мероприятий риск возникновения негативных последствий минимален. Однако в некоторых случаях возможно появление следующих осложнений фурункула в паху:
- лимфаденит – воспаление лимфатических узлов. Встречается при выраженном воспалительном процессе. При назревании фолликула инфекция распространяется на соседствующие лимфоузлы;
- лимфангит – воспалительный процесс по ходу лимфатических сосудов;
- рецидив заболевания или его хроническая форма – часто возникает при некачественной санации раны или ее закупорки, что препятствует полному оттоку гноя и лимфы из фурункула;
- сепсис – тяжелое осложнение, вызванное попаданием в кровь инфекции и распространением ее по организму;
- артриты – суставное воспаление, если пораженный фурункулом участок находится в области суставов;
- распространение инфекционного процесса на почки, печень и другие органы, подобно метастазам;
- локализованный и распространенный фурункулезы. В первом случае образования склонны периодически возникать в одной области (в паху), во втором – распределяются на различных участках тела. Главная причина такого осложнения – недостаточная санация и недолеченность фурункула;
- абсцедирующий фурункул – распространение инфекции в более глубокие слои кожи, в подкожную жировую клетчатку. Лечение в данном случае применяется исключительно хирургическое.
Также необходимо соблюдать осторожность при депиляции интимных зон, избегать натирания одеждой области поражения.
Что делать, чтобы фурункулы не появлялись

Чтобы предупредить появление фурункулов в паху у женщин, необходимо придерживаться определенных правил.
Вот основные из причин появления фурункулов:
- соблюдать правила гигиены: личной и в жилых помещениях;
- избегать переохлаждения;
- если в интимном месте появились какие-то потертости или ссадины, то необходимо сразу их обработать зеленкой, перекисью водорода или другим дезинфицирующим средством;
- укреплять иммунную систему, которая помогает организму человека в борьбе с инфекциями;
- придерживаться правил здорового питания, не употреблять слишком много сладостей, принимать достаточное количество витаминов, особенно детям и пожилым людям.
Фурункул может возникнуть на любой части тела, однако наибольший дискомфорт он вызывает в паху у женщин.
Чтобы заболевание не распространилось по всему телу, не стало хроническим, важно вовремя начать лечение, при необходимости обратиться за врачебной помощью.
- Рядом с метро Кропоткинская
- Работаем каждый день с 9:00 до 20:00
- Стоимость консультации 900 рублей
Вы здесь
Гнойник в паху
Гнойник в паху или, согласно медицинской терминологии, «фурункул» (furuncle).
Инкапсулированное, гнойное воспаление волосяного фолликула, которое отчетливо проявляется в зрелой стадии как выпуклость над кожным покровом.
Фурункулы — это не только эстетическая, но и медицинская проблема.
Они могут сливаться в большие очаги воспаления и в худшем случае приводить к сепсису.
Рецидивирующие фурункулы в паху говорят о фурункулезе — хроническом заболевании дермы.
Подобные гнойные воспаления встречаются при фолликулите, фурункулезе и карбункулезе.
Не менее важно и то, что фурункулы могут оставлять шрамы на коже после заживления.
Важно вовремя начать лечение гнойников паху, во избежание развития такого осложнения как: карбункул, фолликулит, регионарный лимфаденит, флегмона.
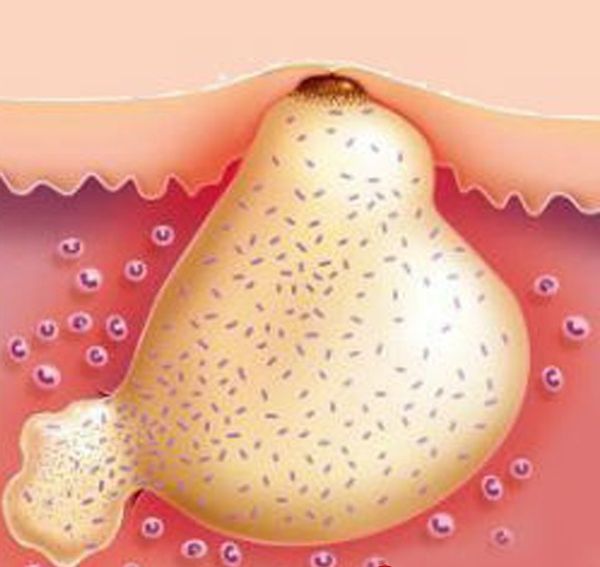
Причины развития гнойников в паху
Спусковым механизмом воспаления является в большинстве случаев стафилококковый возбудитель, а именно Staphylococcus aureus.
Он попадает под кожу вглубь волосяного фолликула.
Staphylococcus aureus (золотистый стафилококк) —грамположительная бактерия, не двигается и не образует спор.
Размер обычно составляет от 0,8 до 1,2 мкм.
Staphylococcus aureus широко распространен, принадлежит к сапробионтам и комменсалам.
Но вместе с тем может быть патогенным, провоцируя инфекции кожных покровов и мягких тканей.
Преимущественно стафилококк не вызывает симптомов заболевания у людей.
Но при наличии благоприятных условий или слабой иммунной системы хозяина бактерия может сопровождаться образованием фурункулов или карбункулов.
Кроме стафилококка, ряд других бактерий и грибков, естественным образом населяющих кожу человека, могут выступать как возбудители гнойников в паху.
Также приводя к развитию фолликулита или фурункулеза.
Также повлиять на развитие гнойников в паху у женщин могут вирусные инфекции герпеса и ВПЧ, аллергические реакции, дерматиты, чесоточные клещи, травматизация кожного покрова в ходе депиляции.
Факторы развития фолликулита и фурункулеза в паху
Существуют как внешние, так и связанные с болезнью факторы, которые способствуют развитию фурункулов.
Таким образом, плохая гигиена или ношение слишком плотного синтетического белья способствуют воспалительным заболеваниям кожи.
В результате бактерии и грибки, которые отвечают за развитие воспаления волосяного фолликула, легче проникают в эпидермальные слои.
Гнойники в паху у мужчин и женщин, или фолликулит, часто возникают у людей с ослабленной иммунной системой или некоторыми основными заболеваниями.
Такими как сахарный диабет или любой тип рака.

Нередко фолликулит встречается у пациентов, принимающих препараты для снижения иммунного ответа или в ходе терапии глюкокортикоидами.
Гнойники в паху как проявление фолликулита чаще наблюдаются у мужчин, особенно в пубертатном периоде.
Стафилококки — основной триггер развития фурункулеза с последующим образованием гнойников в паху.
Микроорганизмы передаются через физический контакт, зараженные предметы (пища, вода) или через одежду.
Часто гормональные изменения являются причиной фурункулеза/фолликулита.
Это относится как к подросткам, так и к беременным или женщинам, находящимся в периоде менопаузы.
Кроме того, любое ослабление иммунной системы может способствовать развитию гнойного воспаления.
ВИЧ, сахарный диабет или другие метаболические заболевания связаны с повышенной склонностью к образованию гнойников.
Симптоматическое проявление фурункулов в паху
Причинами глубокого воспаления волосяного фолликула являются бактерии, как правило, золотистый стафилококк.
Микроорганизм живет на поверхности кожного покрова и слизистых оболочках, часто не проявляя себя каким-либо образом.
При проникновении в более глубокие слои ткани происходит образование фурункулов.
В дальнейшем инфекция может распространиться на слои кожи вокруг волосяного фолликула.
Ткань умирает, в результате происходит гнойное расплавление (абсцесс) — развивается нарыв.
Сначала воспаление проявляется в виде красного пятна на коже, напоминающего прыщ, позже образуется пробка желтого гноя.
Гнойники при фолликулите или фурункулезе проявляются в виде небольших красных пустул с желтоватым, гнойным секретом в середине.
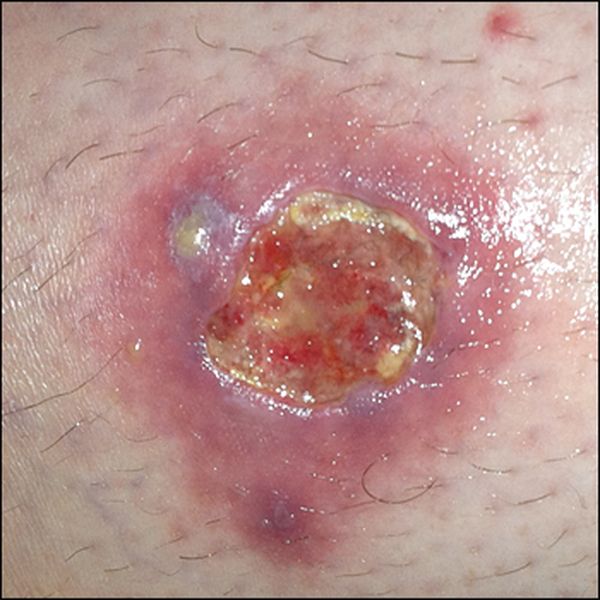
Первые клинические симптомы гнойника в паху могут включать:
- легкий зуд и жжение на коже;
- позже можно видеть припухлость вокруг волосяного фолликула;
- при пальпации образования отмечается болезненность.
Общая продолжительность данного процесса составляет 7-10 дней.
Необходимо как можно скорее начать процесс лечения во избежание развития карбункулов.
Фурункулезные гнойники в паху подвержены рецидиву.
Поэтому для снижения риски повторных воспалительных процессов, рекомендуется использовать мыльные средства, содержащие хлоргексидин, например, Цитеал.
Разновидности фолликулита:
- Стафилококковый фолликулит. Чаще встречается у мужчин, на фоне травматизации кожи при бритье. В качестве осложнения выступает сикоз – хронический фолликулит.
- Псевдомонадный фолликулит. Часто встречается под названием «фолликулит горячего душа», так как развивается после принятия ванны с водой, в которую добавили недостаточное количество хлора.
- Пустулезный (сифилитический) фолликулит. Является следствием перехода сифилиса во вторую стадию. Отмечается появление гнойничка, который окружен островоспалительным венчиком, спустя несколько дней образование становится темно-красного, багряного цвета.
- Гонорейный фолликулит. Выступает в качестве осложнения Treponema pallidum, гнойник в области паха чаще развивается на пенисе и в промежности у женщин.
- Кандидозный фолликулит. Развивается при наличии Candida albicans, гриба, который провоцирует молочницу у женщин и кандидозный баланопостит у мужчин.
- Дерматофитный фолликулит. Начало воспалительного процесса приходится на верхние слои дермы, постепенно поражение переходит на структуру фолликула.
Демодекозный фолликулит. Развивается на фоне проникновения в фолликул паразитического клеща Демодекса (железницы). Demodex folliculorum — вид клещей из семейства Demodicidae. Обычно является безвредным комменсалом, но может вызывать воспалительные реакции при чрезмерном размножении.
- Остиофолликулит. Протекает с образованием фолликулярной пустулы. Основные причины развития такого гнойника в паху — повышенное потоотделение и несвоевременная гигиена.

Отдельно нужно отметить развитие гнойников в паху при ВИЧ-инфекции.
Для заболевания характерно развитие пиодермии.
Пиодермия предполагает образование гнойного поражения кожи, которое в этом случае располагается на головке полового члена.
Пиодермия относится к поверхностным бактериальным инфекционным синдромам, вовлекающим кожу и фолликулярные структуры.
Актуальные методы лечения включают в себя мягкий, локальный уход ран с помощью местных кортикостероидов.
Также подобный тип гнойников в паху может встречаться при сахарном диабете.
Основной причиной таких поражений являются метаболические нарушения, которые лежат в основе патогенеза СД.
Гнойники в паху как проявление карбункулеза
Карбункулез — болезненная инфекция, включающая воспаление смежных фолликулов, сопровождается образованием карбункулов.
Обычно они заполнены гнойным экссудатом (мертвые нейтрофилы, фагоцитированные бактерии и другие клеточные компоненты).
Заболевание чаще всего развивается на фоне фолликулита, который не подвергался терапевтическому воздействию.
Термин фурункул используется для обозначения воспалительной реакции, которая происходит внутри волосяного фолликула.
Термин карбункул обычно используется для обозначения большего абсцесса, который включает группу волосяных фолликулов и занимает большую площадь поражения, чем фурункул.
На месте развития карбункула кожные покровы воспаленные, багрово-синие, отмечается выраженное скопление гноя.

Воспаление также может поражать лимфатические сосуды, расположенные в области образования карбункула.
Лихорадка, усталость и общее недомогание — другие частые побочные реакции, протекающего воспаления.
Первые признаки заболевания начинаются с появления незначительного зуда и локального покраснения, при пальпации которого отмечается болезненность.
На третий-четвертый день можно заметить увеличение воспалительного очага и появление в его центре стержня, вокруг которого образуется гной.
На данном этапе болевой синдром становится максимально выраженным.
По мере прогрессирования стержень самостоятельно выходит наружу и на его месте появляется язвенное поражение.
Если вовремя не начать процесс терапии, в качестве осложнения развивается флегмона.
Это гнойное, диффузно распространенное инфекционное заболевание мягких тканей.
Атерома кожного покрова в паху
Атерома в паху — образование, которое может напоминать воспаление фолликула или гнойники.
Атерома (киста сальной железы) — название определенного типа доброкачественного кистозного образования, инкапсулированного и заполненного жидкостью.
Атеромы развиваются через закупорку сальных желез.
Каждый корень волоса имеет своего рода канал, который лежит под кожей и в котором находятся фолликулы.
Каждый из этих каналов связан с сальной железой, которая снабжает волосы кожным салом.
Атерома возникает, когда эти сальные железы забиваются, например, мертвыми клетками кожи или жировыми кристаллами.
Кожное сало, которое продолжает вырабатываться железами, не может выделяться должным образом, как следствие, под кожным покровом образуется плотный узел.
Также причиной атеромы в паху могут стать повреждения эпидермиса и тяжелые формы акне.
Визуально атеромы напоминают полусферические отеки на поверхности кожи.
Предпочтение отдается областям с множеством сальных желез.
Поэтому кисты особенно распространены на коже головы, но зона паха, также не является исключением.
В основном атеромы имеют диаметр булавочной головки от 1 до 2 сантиметров, но может отмечаться интенсивный рост кист, когда образования достигают размеров теннисного мяча.

Возможно появление маленьких атером, которые часто сгруппированы.
Консистенция кисты сальной железы при пальпации эластична, иногда атеромы могут сдвигаться.
Большинство образований не вызывают боли, но сопровождаются чувством давления и дискомфортом.
Пациенты с атеромой часто приходят к врачу по эстетическим соображениям, как только киста становится большой, заметной и доставляет выраженный дискомфорт.
Распространенным осложнением является инфекция атеромы, спровоцированная манипуляциями пациента, например, попытками самостоятельного удаления опухоли.
Диагностика гнойников в паху
Диагностика гнойных образований в паху зачастую не требует проведения специфических анализов.
Дерматовенеролог или дерматолог могут визуально определить тип гнойного образования и назначить соответствующие рекомендации к лечению.
Если образование достаточно большого размера и наблюдается у пациента длительное время, врач порекомендует пройти ряд лабораторных исследований.
Анализы при гнойнике в паху будут включать проведение бактериологического посева крови и общего исследования.
Культура крови проводится с целью обнаружения присутствия бактерий, в данном случае для идентификации стафилококка.
Дополнительно с посевом крови будет определена резистентность бактерии к антибиотикам.
Также назначается анализ крови для определения уровня лейкоцитов, повышение которых будет говорить о присутствие в организме бактериальной инфекции.
При самопроизвольном вскрытии гнойника в паху, может быть проведено ПЦР с поверхности образования.

Исследуемым материалом является гнойный экссудат, который позволит определить наличие стафилококковой инфекции.
Как проводится лечение гнойников в паху
Тактика лечения определяется с учетом характеристики гнойного образования и результатов лабораторного тестирования.
Лечение фолликулита
Тактика терапии зависит от возбудителя воспалительного процесса.
Бактериальный фолликулит лечится антибиотиками, герпетический — противовирусными средствами, грибковый — противогрибковыми препаратами.
В начале воспалительного процесса прибегают к местной терапии, которая заключается в обработке гнойника Фукарцином или зеленкой.
С целью снижения рисков распространения процесса на здоровые эпителиальные участки, проводят дополнительную обработку гнойника салициловым спиртом.
Для улучшения терапевтического эффекта назначается ультрафиолетовая терапия (УФО).
Фолликулит являющейся следствием бактериальной инфекции (вызванный стафилококком) лечится при помощи пероральных антибиотиков.
Эритромицин
Относится к классу макролидных антибиотиков.
Является бактериостатическим, но в высоких концентрациях может оказывать бактерицидное действие в отношении очень чувствительных микроорганизмов.
Диклоксациллин
Это полусинтетический пенициллин, имеющий меньшую активность, чем природные пенициллины.
Используется для лечения стафилококковых инфекций легкой и средней степени тяжести.
Ципрофлоксацин
Является синтетическим антибиотиком и химиотерапевтическим средством с широким спектром активности из группы фторхинолонов.
Назначается в случае тяжелой бактериальной инфекции.

Лечение фурункулеза
Лечение фурункула проводится под контролем дерматолога.
Запрещается самостоятельно применять ихтиоловую мазь или линимент Вишневского.
Использование данных средств может привести к распространению гнойного процесса и образованию флегмоны.
Мазь Вишневского применяется только на этапе грануляции гнойника после его вскрытия.
Для ускорения созревания можно использовать ванны с теплой водой и проводить обработку поверхности гнойника антисептиками Гексамидин или Хлоргексидин.
Если наблюдается развитие абсцесса, назначается вскрытие фурункула с использованием местного обезболивания.
После вскрытия гнойника рану промывают раствором перекиси водорода, далее назначают повязки на основе мази Химопсин или ее аналогов.
При необходимости будет рекомендован курс антибактериального лечения, где врач назначит β-лактамные антибиотики с антистафилококковой и стрептококковой активностью.
В сложных случаях могут потребоваться внутривенные антибиотики, такие как Клиндамицин, Оксациллин и Ванкомицин.
Лечение карбункулеза
Никаких самостоятельных манипуляций в виде сдавливания или попыток вскрытия гнойника не должно быть.
Попытки самолечения могут привести к распространению инфекции и развития тяжелых осложнений.
Лечение карбункулезного гнойника в паху обычно проводится хирургическим путем, образование вскрывают и очищают.
После чего назначается местное лечение — два раза в день проводится очищение раны и наложение повязки с антибиотиками.
Также могут назначаться антибиотики для перорального приема.
Лечение карбункулеза рекомендуется проводить в отделение гнойной хирургии.
Лечение атеромы
Обычно врач может диагностировать сальные кисты с помощью простого обследования кожи.
В некоторых случаях доктор выполнит биопсию, чтобы исключить другие новообразования кожи с возможным злокачественным процессом.
Если атерома небольшая, не растет и не сопровождается дискомфортом, лечение кисты может не требоваться.
Однако при ее росте, болезненности и признаках инфицирования, назначается хирургическое удаление образования.
Пациенту необходимо знать, что самостоятельно атеромы не рассасываются, поэтому нет смысла проводить местное лечение и ждать эффекта.
Как было сказано ранее, наиболее эффективным лечением считается полное удаление кистозного образования.
Хирургическое иссечение кисты — простая процедура, могут использоваться два основных подхода: традиционное иссечение и минимальное иссечение (малоинвазивное).
Как вскрываются гнойники в паху?
Типичная амбулаторная хирургическая процедура по удалению кисты заключается в том, чтобы обезболить область вокруг кисты местным анестетиком.
Затем использовать скальпель для вскрытия очага либо одним надрезом по центру отека, либо овальным разрезом с обеих сторон новообразования.
Врач после проведения оперативного разреза выдавливает содержимое кисты.
Затем использует специальные ножницы или другой инструмент, для удержания разреза в правильном положении.
Следующим шагом будет являться полное удаление кисты вместе с сальной железой, для исключения рецидива.
Далее проводится дезинфекция раневой поверхности и наложение шва.
В ходе данной манипуляции достаточно высокий риск образования шрамов и рубцовой ткани.
После хирургического удаления назначается курс противобактериальных препаратов, как правило, достаточно трехдневного приема Азитромицина.
Гнойники в паху: вопросы врачу дерматовенерологу

К какому врачу нужно обратиться, если появились гнойники в паху?
При развитии гнойников, везикул и других образований, необходимо записаться на прием к врачу дерматологу или дерматовенерологу.
Ни в коем случае нельзя пытаться самостоятельно вскрыть гнойник, подобное чревато развитием серьезного инфекционного процесса.
Чем можно помазать гнойники в паху?
Местное лечение будет зависеть от типа гнойника, а также, был ли он спровоцирован бактериальной инфекцией.
Небольшие гнойничковые образования, не сопровождающиеся обильным скоплением гноя, можно обрабатывать антисептическим средствами, например, Хлоргексидином или перекисью водорода.
Из мазей можно наносить Левомеколь, Эритромицин. Также можно нанести зеленку или йод.
Какие антибиотики назначают пропить при развитии гнойника в паху на фоне стафилококка?
Если лабораторные методы диагностики выявили стафилококковую инфекцию, пациенту могут быть назначены следующие антибиотики: Эритромицин, Меромицин, Мономицин, Эригексал.
Обязательно ли проводить вскрытие гнойника в паху у врача?
Да! Категорически запрещается проводить подобную манипуляцию в домашних условиях.
Вскрытие гнойника должно проводиться квалифицированным специалистом.
При появлении гнойника в паху обращайтесь к автору этой статьи – дерматовенерологу в Москве с многолетним опытом работы.


