Васкулит сыпь фото
Содержание
- 1 Что это такое?
- 2 Причины возникновения
- 3 Симптомы геморрагического васкулита, фото
- 4 Геморрагический васкулит у детей
- 5 Как выставляется диагноз геморрагического васкулита?
- 6 Диагностика
- 7 Лечение геморрагического васкулита
- 8 Ответы на вопросы
- 9 Как не допустить обострений?
- 10 Условия возникновения болезни
- 11 Располагающие факторы
- 12 Виды васкулита
- 13 Симптоматика процесса
- 14 Действенное лечение васкулита
- 15 Васкулит ног
- 16 Васкулиты кожи
- 17 Уртикарный васкулит
- 18 Механизм становления
- 19 Классификация
- 20 Симптомы
- 21 Причины
- 22 Диагностика
- 23 Терапия
- 24 Прогноз
- 25 Возможные осложнения
- 26 В заключение
Геморрагический васкулит имеет еще названия аллергическая пурпура, капилляротоксикоз или, по имени описавших авторов, — болезнь Шенлейна-Геноха. Заболевание входит в обширную группу васкулитов, воспалений сосудов разного вида и размера.
Особенность реакции сосудистой стенки — асептические условия (отсутствие возбудителя) и главенствующая роль выраженной аллергической реакции. Болезнь сопровождается повышенным тромбообразованием, нарушенной микроциркуляцией крови в тканях и внутренних органах, что приводит к поражению почек, суставов, пищеварительных органов.
Более подвержены капилляротоксикозу мужчины до 20-летнего возраста, дети от 7 до 13 лет. Заболеваемость в этих группах населения составляет от 14 до 24 на 10000.
Что это такое?
Геморрагический васкулит – ревматическое системное заболевание, характеризующееся хроническим воспалением капилляров, артериол и венул, питающих кожу, суставы, органы брюшной полости и почки. Другое название геморрагического васкулита – болезнь Шенлейна-Геноха.
Причины возникновения
Причины заболевания точно не установлены. Принято считать его аутоиммунным. Однако выявлена связь с факторами активизации патологических процессов. К ним относят:
- травматические повреждения кожи и сосудов;
- перенесенные вирусные и бактериальные инфекционные заболевания, особенное значение придается острым и хроническим воспалениям в верхних дыхательных путях (грипп, ОРВИ, тонзиллит, синуситы), кори, частым ангинам, ветряной оспе, сыпному тифу, стрептококковым болезням;
- прививки при плановой вакцинации, профилактическое использование иммуноглобулинов;
- пищевую аллергию;
- перестройку организма при злокачественных и доброкачественных опухолях;
- изменения у женщин при беременности;
- влияние повышенных доз солнечного излучения (при длительном загаре), колебаний температур, радиации;
- аллергические реакции на лекарственные препараты (чаще антибиотики, успокаивающие и гипотензивные средства);
- нарушения метаболизма при эндокринных заболеваниях (сахарном диабете);
- генетическую предрасположенность в семье.
- бытовые и профессиональные отравления, токсикоинфекцию;
- у детей – глистные инвазии;
- реакцию на укус насекомых.
Геморрагический васкулит у взрослых развивается чаще в пожилом возрасте, при слабом и нарушенном иммунитете.
Симптомы геморрагического васкулита, фото
Проявления заболевания зависят от того, какие органы и системы им охвачены. Геморрагический васкулит может заявлять о себе одной или несколькими группами симптомов (см. фото). Основные из следующие:
- поражения кожи;
- поражения суставов;
- поражения желудочно-кишечного тракта;
- почечный синдром;
- в единичных случаях – поражения легких и нервной системы.
Наиболее характерным является острое начало болезни, сопровождающееся повышением температуры до фебрильных цифр. Возможны случаи, когда повышение температуры отсутствует.
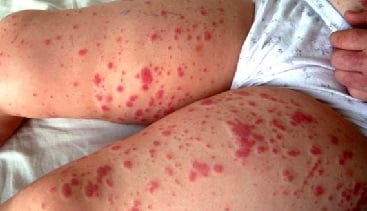
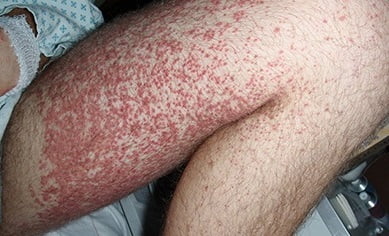
- Кожный синдром (или пурпура) встречается у каждого больного. Проявляется в виде симметричной мелкопятнистой или пятнисто-папулезной геморрагической сыпи, локализующейся преимущественно на разгибательных поверхностях нижних (реже верхних) конечностей, вокруг крупных суставов и на ягодицах. Сыпь может быть представлена единичными элементами, а может быть интенсивной, сочетающейся с ангионевротическими отеками. Как правило, высыпания носят рецидивирующий волнообразный характер. При угасании высыпаний пигментация остается. В случае частых рецидивов на месте высыпаний возникает шелушение кожи.
- Суставной синдром часто наблюдается одновременно с кожным, наиболее характерен он для взрослых. Чаще всего охватываются процессом крупные суставы ног, наиболее редко – локтевые и лучезапястные. Отмечаются болевой синдром, покраснение и отечность. Типичным для геморрагического васкулита является летучий характер суставных поражений. В 25% случаев мигрирующие боли в суставах предшествуют поражению кожи. Суставной синдром, который по длительности редко превышает неделю, иногда сочетается с миальгиями и отеком нижних конечностей.
- У 23 больных наблюдается также абдоминальный синдром. Он характеризуется болями в животе спастического характера, тошнотой, рвотой, желудочными кровотечениями. При этом действительно угрожающие жизни явления отмечаются только у 5% больных.
- Почечный синдром отмечается реже (от 40 до 60% случаев) и развивается не сразу. Проявляется в виде гематурии (выделение крови с мочой) различной степени выраженности, в редких случаях возможно развитие гломерулонефрита (воспаления почек) гематурической или нефротической формы. Чаще гломерулонефрит заявляет о себе на первом году болезни, реже случается в период очередного рецидива геморрагического васкулита или после исчезновения всех прочих проявлений заболевания.
В единичных случаях наблюдаются легочные жалобы – кровотечения, геморрагии. Также редко возникают поражения нервной системы – головные боли, судороги, возможно развитие энцефалопатии или полинейропатии.
Геморрагический васкулит у детей
Симптомы васкулита у детей в зависимости от частоты их встречаемости распределяются следующим образом:
- сыпь в виде папул и красных пятен – 100% случаев
- артриты и боли в суставах – 82%
- боли в животе – 63%
- поражение почек (гломерулонефрит) – 5-15%.
Чаще всего выздоровление наступает спонтанно. Поэтому заболевание является относительно благоприятным в детском возрасте, особенно если соблюдены правила питания и начато устранение возможного причинного фактора. После стихания воспаления риск рецидива максимален в первые 3 месяца, но может быть и позже.
После выздоровления следует придерживаться принципов диетического питания на протяжении года и избегать контакта с аллергенами, проникающими через дыхательные пути.
Кожный синдром в клинической картине васкулита является ведущим. Он характеризуется следующими признаками:
- появление сыпи, называемой пурпура;
- ее симметричность;
- пурпура возвышается над кожей и хорошо пальпируется;
- одновременно с ней могут быть красные пятна, прыщики, пузырьки, которые характеризуются зудом;
- первичные высыпания на стопах, позже они распространяются на бедра и ягодицы;
- через пару дней высыпания из ярко красных становятся бурыми, а затем бледнеют и исчезают;
- иногда могут остаться пигментированные очаги, которые длительно сохраняются.
Развитие гломерулонефрита обычно происходит через месяц от появления первых симптомов заболевания. Поражение почек может протекать с минимальными проявлениями или же быть склонно к агрессивному течению. В зависимости от этого клинические и лабораторные признаки гломерулонефрита очень многообразны. Они включают в себя:
- белок в моче;
- отеки, иногда очень выраженные в рамках нефротического синдрома, при котором потеря белка с мочой может достигать 3,5 г в сутки;
- боли в поясничной области;
- покраснение мочи (макрогематурия) или только микроскопически определяемое наличие в ней эритроцитов (микрогематурия);
- преходящее повышение давления.
Абдоминальный синдром является следствием ишемии кишечника. У детей он характеризуется:
- тошнота;
- рвота;
- появление кровянистых прожилок в кале;
- разлитой болью по всему животу по типу колик;
- боль усиливается после приема пищи;
- жидкий стул.
Абдоминальная форма геморрагического васкулита напоминает «острый живот», традиционно требующий хирургического вмешательства. Однако при данном заболевании оно противопоказано, т.к. причина в поражении сосудов. Требуется адекватная медикаментозная терапия.
Суставной синдром при геморрагическом васкулите имеет типичные признаки, отличающие его от суставного синдрома при других заболеваниях (остеорартроз, ревматоидный артрит, подагра). К ним относятся:
- отсутствие деструкции сустава;
- симметричность поражения;
- отсутствие миграции болей;
- частое поражение голеностопных и коленных суставов.
Лечение ребенка с геморрагическим васкулитом необходимо начинать в условиях стационара. Обычно предлагается трехнедельный постельный режим с последующим расширением.
Как выставляется диагноз геморрагического васкулита?
Болезнь Шенлейна-Геноха достаточно легко выставить больному, имеющему все три основных симптома.
Есть небольшие отличия протекания болезни у детей и взрослых.
- Более, чем у 30% детей развивается лихорадка.
- Характерно острое начало и течение болезни.
- Абдоминальный синдром сопровождается жидким стулом с прожилками крови.
- Часто в процесс уже с самого начала вовлекаются почки, с выявлением в анализах мочи гематурии и протеинурии.
- Начало болезни стертое, симптомы более мягкие.
- Абдоминальный синдром встречается всего у 50% больных и редко сопровождается тошнотой и рвотой.
- Поражение почек ведет к развитию хронического диффузного гломерулонефрита, с формированием хронической почечной недостаточности.
Диагностика
Диагностика заболевания осуществляется комплексно. В первую очередь, врач проводит устный опрос, в ходе которого выясняет жалобы пациента, осуществляет сбор анамнеза. В дальнейшем могут быть назначены следующие исследования:
- УЗИ органов брюшной полости и почек.
- Определение продолжительности кровотечения.
- Проведение манжетной пробы, а также пробы жгута и щипка.
- Исследование фекалий.
- Проведение иммунологических исследований, а также биохимия крови.
- Вирусологические исследования с целью выявления гепатитов.
- Проведение эндоскопического исследования желудочно-кишечного тракта.
- Анализ крови позволяет выявить повышенное количество лейкоцитов и СОЭ. Также наблюдаются иммунологические нарушения в виде увеличения иммуноглобулинов А и снижения уровня иммуноглобулинов G.
- В ходе физкального осмотра врач проверяет функционирование суставов, тщательно осматривает кожные покровы с целью выявления изменения их цвета и возможных высыпаний. В том случае, если будут обнаружен отеки в области лица, это может свидетельствовать о нарушении нормального функционирования мочевыделительной системы. Также следует проверить пульс.
Болезнь следует отличать от следующих недугов и состояний:
- Инфекционный эндокардит.
- Системные васкулиты (синдром Гудпасчера, узелковый периартериит, болезнь Бехчета).
- Диффузные заболевания соединительной ткани (системная красная волчанка).
- Менингококцемия.
- Макроглобулинемическая пурпура Вальденстрема.
- Иерсиниоз.
- Болезнь Крона.
Дополнительно может быть назначено проведение процедуры трепанобиопсии и обследование костного мозга.
Лечение геморрагического васкулита
Во-первых, необходима диета (исключаются аллергенные продукты). Во-вторых, строгий постельный режим. В третьих, медикаментозная терапия (антиагреганты, антикоагулянты, кортикостероиды, иммунодепрессанты-азатиоприн, а также антитромботическая терапия).
Применяют следующие препараты:
- активаторы фибринолиза — никотиновая кислота.
- гепарин в дозировке по 200—700 единиц на килограмм массы в сутки подкожно или внутривенно 4 раза в день, отменяют постепенно с понижением разовой дозы.
- дезагреганты — курантил по 2—4 миллиграмма/килограмм в сутки, трентал внутривенно капельно.
- При тяжелом течении назначают плазмаферез или терапию глюкокортикостероидами.
- В исключительных случаях применяют цитостатики, такие, как Азатиоприн или Циклофосфан.
В основном течение заболевания благоприятное, и иммуносупрессантная или цитостатическая терапия применяется редко (например, при развитии аутоиммунного нефрита).
- Длительность лечения геморрагического васкулита зависит от клинической формы и степени тяжести: 2-3 месяца — при легком течении; 4-6 месяцев — при среднетяжелом; до 12 месяцев — при тяжелом рецидивирующем течении и нефрите Шенлейна — Геноха; при хроническом течении проводят лечение повторными курсами в течение 3-6 месяцев.
Дети обязательно находятся на диспансерном учёте. Проводится в течение 2х лет. Первые 6 мес больной посещает врача ежемесячно, затем- 1 разв 3 месяца, затем- 1 раз в 6 месяцев. Профилактику проводят при помощи санации очагов хронической инфекции. Регулярно исследуют кал на яйца гельминтов. Таким детям противопоказаны занятия спортом, различные физиопроцедуры и пребывание на солнце.
Ответы на вопросы
Что понимается под гипоаллергенной диетой?
- В первую очередь следует исключить из употребления высокоаллергенные продукты, такие как яйца, шоколад, цитрусовые, кофе и какао, морская рыба и морепродукты, орехи. Также необходимо отказаться от жирной и жареной пищи. В диете должны преобладать молочные продукты с пониженной жирностью, тушеные и отварные блюда. Разрешаются зеленые яблоки, крупяные каши, индюшатина и крольчатина, растительные масла.
Какой прогноз при геморрагическом васкулите?
- Как правило, прогноз, особенно при легкой форме болезни, благоприятный. Тяжелое течение геморрагического васкулита чревато рецидивированием заболевания и возникновением осложнений (нефрит, осложненный почечной недостаточностью). При молниеносной форме высока вероятность летального исхода в течение нескольких дней после начала болезни.
Берутся ли больные, перенесшие геморрагический васкулит, на диспансерный учет?
- Диспансерный учет у взрослых после перенесенного заболевания не показан. Дети должны наблюдаться на протяжении двух лет. В первые полгода ежемесячно, следующие полгода раз в квартал, и последний год каждые 6 месяцев. Дети не должны заниматься спортом, им противопоказаны физиопроцедуры и инсоляция (пребывание на солнце).
Возможно ли развитие осложнений и последствий после геморрагического васкулита и какие?
- Да, заболевание может привести к возникновению кишечной непроходимости и перитониту, хронической почечной недостаточности, нарушению функций внутренних органов (сердце, печень), анемии и легочным кровотечениям, у детей возможно развитие геморрагических диатезов.
Как не допустить обострений?
Пациент после выписки из стационара не должен забывать о своей болезни и дома. Разумеется, к тому времени он уже все узнает о характере заболевания, профилактике обострений, поведении в быту, питании и режиме дня. Окунувшись в домашнюю атмосферу, больной не станет без назначения врача принимать какие-нибудь медикаменты, не накинется на продукты, способные спровоцировать рецидив (аллергены), но питаться при этом будет полноценно и каждый вечер станет совершать спокойные легкие прогулки на свежем воздухе.
Кроме этого, человеку противопоказаны:
- Излишнее волнение, психическое напряжение;
- Прививки (возможны исключительно по жизненным показаниям);
- Тяжелый физический труд (дети освобождаются от уроков физкультуры);
- Переохлаждения;
- Введение иммуноглобулинов (антистафилококковый, противостолбнячный и пр.).
Ввиду того, что геморрагический васкулит преимущественно детская болезнь, для малышей (или родителей?) предусмотрены особые рекомендации:
- Каждые полгода ребенок посещает лечащего врача (при отсутствии обострений);
- Диспансерное наблюдение не менее 5 лет в случае, если почки остались здоровыми, но при их поражении контроль может оказаться пожизненным;
- Дети полностью освобождаются от физзанятий на год, затем переходят в подготовительную группу;
- 3 раза в год положен обязательный визит к стоматологу и отоларингологу;
- Регулярное проведение анализов мочи (общий и по Нечипоренко) и анализа кала на гельминты;
- Прививки исключаются на 2 года, а по истечении этого времени плановая вакцинация проводится, но с разрешения лечащего врача и под «антигистаминным прикрытием»;
- Соблюдение антиаллергенной диеты – 2 года;
Советы родителям или другим родственникам о лечении в домашних условиях, профилактике рецидивов, питании и поведении в школе и в быту.
Кровеносные сосуды питают все клетки нашего организма. Когда их работа нарушена, наше тело ощущает сильный удар. При таком заболевании, как васкулит, воспаляются внутренние стенки артерий и вен, что приводит к их омертвлению. В пораженных сосудах и окружающих тканях нарушается кровоток. Воспаляются крупные и мелкие артерии, вены.

Измененные сосуды не могут выполнять свою функцию питания органов. В результате воспалительного процесса, работа сосудов нарушается. Изменяется строение сосудистой стенки.
Такое заболевание, как васкулит полностью не изучено. Ученые спорят по поводу происхождения болезни, по методу возникновения воспалительного процесса, классификации и технологии терапии.
Васкулит – воспаление соединительной ткани всего организма. Заболевание лечит врач – ревматолог.
Исследований о количестве страдающих васкулитом — нет. Число болеющих людей, по мнению специалистов, постоянно увеличивается. Чаще болеют дети и пациенты в возрасте. Больные мужского и женского пола болеют в одинаковой мере.
Условия возникновения болезни
 Относительно условий появления болезни существует мнение, что возникает нарушение работы иммунитета и происходит сбой в системе (аутоиммунный процесс). Наш организм вырабатывает специфические тела, которые идут в атаку на сосудистое русло. Процесс воспаления потихоньку исключает из системы артерию или вену. На фоне нарушения питания проблемного участка ткани организма, происходят кровоизлияния, уменьшается ширина изменённого протока, начинается его распад. Клетки не получают питания и погибают.
Относительно условий появления болезни существует мнение, что возникает нарушение работы иммунитета и происходит сбой в системе (аутоиммунный процесс). Наш организм вырабатывает специфические тела, которые идут в атаку на сосудистое русло. Процесс воспаления потихоньку исключает из системы артерию или вену. На фоне нарушения питания проблемного участка ткани организма, происходят кровоизлияния, уменьшается ширина изменённого протока, начинается его распад. Клетки не получают питания и погибают.
Нарушение работы кровотока могут вызвать любые из перечисленных причин:
- Патогенная микрофлора . Известно умение бактериофагов руководить нашими клетками и их работой.
- Глистные инвазии, грибковые заболевания, проблемы иммунитета , не переносимые организмом лекарства, неконтролируемый приём витаминов, препараты для лечения туберкулёза, противозачаточные средства внутреннего приёма. Бытовая химия и химия из нефтепродуктов, препараты для уничтожения насекомых.
- При переохлаждении организма в крови человека образуется белок криоглобулин. Этот белок способен перекрывать стенку сосуда и способствовать развитию васкулита.
- При курении развивается повышенная чувствительность к составляющим ингредиентам табака. В результате злоупотребления курением развивается облитерирующий тромбангиит – один из видов васкулита.
- Генетическая предрасположенность к аутоиммунным заболеваниям.
Последние исследования показали, что ключом болезни являются грамположительные и грамотрицательные бактерии. Доказано присутствие в исследуемом материале специфических составляющих обследованных пациентов.
Располагающие факторы
Вероятность развития заболевания увеличивается в результате наличия следующих факторов:
 Снижение иммунитета. Это может произойти после длительных общих заболеваний, связанных с аутоиммунными заболеваниями.
Снижение иммунитета. Это может произойти после длительных общих заболеваний, связанных с аутоиммунными заболеваниями.- Возраст: чаще страдают дети и пожилые люди. Это объясняется несформировавшейся иммунной системой у детей или угасанием иммунитета в зрелом возрасте.
- Изменение обменных процессов.
- Влияние низких температур.
- Неконтролируемые солнечные процедуры.
- Повышенные психологические нагрузки.
- Длительное стояние на ногах нарушает отток лимфы и начинается лимфостаз.
- Предрасположенность к воздействию аллергенов.
- Онкологические заболевания.
- Вялотекущие заболевания ушей, горла, носа и воспаление придатков у женщин.
Виды васкулита
Основой систематизации заболевания выбраны: диаметр пораженного сосуда, вид изменённой ткани, выявление иммуноглобулинов.
Выделяют два основных вида васкулита:
- Первичный – самостоятельная болезнь, протекающая с разрушением стенок сосудов. Изменение артерий и вен, их некроз являются начальными знаками недуга. Проблемы, возникающие вокруг трансформированных артерий и вен, относятся к осложнениям, они вторичны.
- Вторичный – возникает как сопутствующий основному заболеванию, чаще инфекционному. Сывороточный васкулит развивается при высокочувствительном иммунитете. Онкология рождает паранеопластический васкулит.
Симптоматика процесса
Для васкулита характерны следующие симптомы:
 Для заболевания легкой степени типичны следующие признаки: незначительные высыпания и удовлетворительный статус больного.
Для заболевания легкой степени типичны следующие признаки: незначительные высыпания и удовлетворительный статус больного.- Васкулит средней тяжести характеризуется следующими симптомами: обильная, выраженная сыпь, суставные проблемы разного свойства, моча с кровью. Состояние пациента ухудшается, отказ от пищи, слабость.
- Тяжелый васкулит. Состояние пациента тяжелое. Множественная сыпь, органические перемены в мягких тканях, суставах, кровь в мокроте и стуле, отказ почек.
Самый первый признак васкулита – сыпь. Начальные элементы выступают на ногах ниже колена. Высыпания располагаются симметрично. Ткани, покрытые сыпью, могут отекать, омертветь и покрываться геморрагическими очагами. Поражает цветовое разнообразие элементов и их разнообразная форма. Высыпания всегда связаны с предыдущей инфекцией.
Следующий признак – состояние пациента ухудшается за счет интоксикации организма продуктами распада воспаленного сосудистого русла. Появляется ослабленность организма, отсутствует аппетит, появляется сонливость. Сильные головные боли являются следствием воздействия токсинов на центральную нервную систему. Пациент сильно худеет. Повышается температура, как реакция на токсины в крови. Характерны значительные колебания температуры тела на протяжении суток.
 Геморрагическая пурпура – следующий симптом васкулита. Артерия или вена повреждается и происходит их разрыв. Зарождается скопление крови на поверхности кожи. Возбуждение периферических нервных волокон и внутренние воспалительные изменения провоцируют боли на участках кожных изменений. Звездочки или пятна имеют разный цвет и размер, постепенно синеют. По мере рассасывания кровоизлияния окружающие ткани желтеют.
Геморрагическая пурпура – следующий симптом васкулита. Артерия или вена повреждается и происходит их разрыв. Зарождается скопление крови на поверхности кожи. Возбуждение периферических нервных волокон и внутренние воспалительные изменения провоцируют боли на участках кожных изменений. Звездочки или пятна имеют разный цвет и размер, постепенно синеют. По мере рассасывания кровоизлияния окружающие ткани желтеют.
Крапивница и Пузыри. Эти элементы образуются за счёт увеличения патологического свойства стенок артерий и вен пропускать лимфу и выводить её на поверхность. Возбуждение периферических нервных волокон провоцирует боль и жжение в области образования пузырей и высыпаний.
Нервная регуляция организма нарушается. Накапливающиеся в организме токсины вызывают разноуровневое внутреннее душевное состояние. Токсины изменяют ткани головного мозга и влияют на душевное состояние пациента. При запущенных состояниях у пациента может возникнуть угнетённое психическое состояние с переменами к резкому возбуждению. У пациента могут возникать бесконтрольно спазмы мышц или расслабление. Нарушается ощутительная и управляющая движением работа. Появляется мышечная слабость и парез.
Геморрагический инсульт, приступы удушья, заболевание органов дыхания, патология зрения, амавроз, отказ работы почек, процесс движения в суставах ограничен. Ограничена функция желудка и кишечника. Все эти заболевания являются вторичными проблемами организма. Первопричина всех изменений васкулит.
Действенное лечение васкулита
 Терапия может быть действенной только при своевременной и верной постановке диагноза. Начинать надо подавления защитной реакции организма, проведения консервативного лечения. Цитостатики дают возможность замедлить развитие защитной реакции организма.
Терапия может быть действенной только при своевременной и верной постановке диагноза. Начинать надо подавления защитной реакции организма, проведения консервативного лечения. Цитостатики дают возможность замедлить развитие защитной реакции организма.
Гормональные препараты не дают развиваться отёкам. За счет этого происходит действенная остановка процесса и восстанавливается кровоток. Применение гормональных средств может сделать здоровым весь кровоток. Препараты, останавливающие рост патологических клеток в организме, дают пациенту надежду на выздоровление. В комплексном лечении должны участвовать препараты, уменьшающие вязкость крови.
Из новых методов лечения васкулитов – гемокоррекция. Суть процедуры заключается в том, что у пациента берут кровь и очищают её от патогенных элементов. Процедура помогает восстановить процесс направленного движения всех жидкостей организма на уровне тканевых микросистем, ориентированных вокруг кровеносных и лимфатических микрососудов.
При лечении должны учитываться индивидуальные особенности больного. Терапия должна восстановить работу всех органов и систем, уменьшить количество осложнений.
Васкулит ног
Это единое заболевание соединительной ткани. Недуг поражает стенки кровеносных сосудов и окружающие ткани. Появляются высыпания на медиальной поверхности голени и стопы, склонные к отеку тканей. Существует первичный васкулит (нет зависимости от других патологий) и вторичный васкулит (осложнение основного заболевания).

Васкулит ног бывает двух видов:
- Геморрагический – проявляется в возрасте не старше 25–30 лет. В процесс вовлекаются внутренние ткани нижних конечностей и наружный кожный покров. Появляются высыпания в виде сыпи и узлов. Узлы могут наполняться кровью и возвышаться над уровнем кожи, зудят. Высыпания превращаются в плотные узелки на коже, а потом появляются маленькие пузырьки, наполненные прозрачной или кровянистой жидкостью. При засыхании и снятии корочки остаются пигментные пятна. Если не остановить процесс на этом этапе, он усугубляется и на коже появляются язвы. Смотри фото.
- Узловато-эритэматозный васкулит – вся голень покрывается высыпаниями разного размера красного цвета. Сыпь возвышаются над основной кожей, нажатие болезненное. Язвы не образуются. Курс лечения длится в основном 30 дней. Провоцирует развитие такого вида заболевания неконтролируемый приём медикаментозных средств и пищевых добавок, перенесенные инфекционные заболевания. Смотри фото.
Васкулит развивается на фоне респираторных заболеваний, невылеченных детских инфекций, вялотекущих затяжных болезней, передозировки витаминных препаратов, противомикробных препаратов, обезболивающих средств, состояние повышенного нервного напряжения, гипотермия, повышенная реактивность организма, генетическая предрасположенность, сложные травмы, снижение защитных сил организма.
Васкулит всегда идет как сопутствующее заболевание при артритах и тириоидитах.
На начальных стадиях дифференцировать заболевание очень сложно. Кожа пациента бледнеет, незначительное повышение температуры, астеничность, патологический зуд. Ноги покрываются симметрично расположенными высыпаниями. Появляется болезненная чувствительность в мышцах и суставах. Болеют молодые женщины и подростки женского пола.
Консервативное лечение: препараты, предупреждающие воспаление, гормоны, цитостатические препараты и противоаллергические средства. Также пациенты должны применять дезинфицирующие растворы и мази. Большое значение для выздоровления имеет лечебная гимнастика для ног и массаж. Комплексные витаминные препараты уменьшают проницаемость сосудов и их ломкость. Пациенту необходимо соблюдать режим питания. Помогут в комплексном лечении и народные средства. При геморрагическом васкулите нужно применять спиртовые настойки.
Профилактика васкулита ног: физические нагрузки по назначению физиотерапевта, здоровый сон, диетическое питание, исключить переохлаждение организма и заниматься закаливанием. Весной и осенью принимать витаминные препараты. Откажитесь от вредных привычек и избегайте стрессовых ситуаций. По возможности пройти санаторно-курортное лечение.
Васкулиты кожи
 Ещё одно название — ангииты кожи. Все ангииты имеют одинаковую клиническую картину и форму. В зависимости от глубины поражения васкулиты кожи бывают дермальные и гиподермальные. Развиваются ангииты в основном при наличии хронической инфекции в организме.
Ещё одно название — ангииты кожи. Все ангииты имеют одинаковую клиническую картину и форму. В зависимости от глубины поражения васкулиты кожи бывают дермальные и гиподермальные. Развиваются ангииты в основном при наличии хронической инфекции в организме.
Кожные высыпания имеют воспалительную основу. Они склонны к опуханию, истечению крови и омертвлению. Поражения имеют симметричный характер. Высыпания полиморфны, основное расположение – голень обеих ног. Ангеиты бывают остротекущие и хронические с периодическим обострением. Смотри фото.
Лечение
Обязательна диета и строгий постельный режим. Если при обследовании выявлена микробная составляющая, необходимы препараты противомикробного действия, общеукрепляющие препараты. При снижении уровня гемоглобина крови назначают препараты с железом. Тяжелые случаи предполагают назначение гормонов. Помогут в лечении иммунокорригирующие препараты.
Лечение, должно быть, и наружное. Назначаются обеззараживающие растворы и ранозаживляющие мази.
Уртикарный васкулит
 Это разновидность аллергического заболевания. Болезнь возникает нечасто. Признаки заболевания напоминают крапивницу.
Это разновидность аллергического заболевания. Болезнь возникает нечасто. Признаки заболевания напоминают крапивницу.
Виновна в развитии заболевания повышенная чувствительность организма пациента к внешним факторам. Симптомы заболевания нарастают быстро, а выздоровление идет медленно. Характерно хроническое течение.
Ключевой признак заболевания – появление сыпи, очень похожей на крапивницу. Держится высыпание больше 24 часов, максимально 3–4 суток. В области высыпания наблюдаются боль и жжение. Изменяется общее состояние больного, повышается температура. В период регенерации тканей на коже остаются пятна желтого и зелёного цветов. После полного выздоровления на коже остаются пятна коричневого цвета. При активном протекании процесса нарушается пищеварение, воспаляются суставы, начинаются проблемы с почками.
Соскоб с кожного покрова в области пораженных тканей – основное обследование для постановки диагноза. Остальные методы обследования являются дополнительными и несут информацию об общем состоянии организма.
Терапия идет по методам, общепринятым для аллергических васкулитов. Приём противоаллергических препаратов обязателен. Все дополнительные препараты назначаются в зависимости от результатов обследования. В тяжелых случаях назначают гормоны и цитостатики.
Если при наличии любого из видов васкулита своевременно обратиться к доктору, то болезнь вполне можно вылечить без серьезных последствий.
Н арушения кровообращения в тканях и органах считается одной из ключевых причин смерти людей всех возрастов, а также виновником тяжелых случаев инвалидности у пациентов работоспособных категорий.
Отклонения не всегда связаны со спонтанными причинами вроде эндокринных болезней или тромбоза. Возможны проблемы собственно в самом сосуде.
Болезнь васкулит — это обобщенное наименование группы патологических процессов, суть которых заключается в воспалении внутренней выстилки кровоснабжающих структур.
Поражаются как артерии, так и вены, капилляры, сосуды разных калибров независимо от вида и локализации. Возможны системные варианты заболевания, когда в расстройство вовлекается группы полых структур, это особенно опасно.
Единого мнения относительно происхождения патологического процесса в медицинской среде пока нет.
Предполагается, что основная причина в инфекционном поражении, гиперсенсибилизации организма, когда тело становится чувствительным к малейшим колебаниям внутреннего или внешнего положения и сбой иммунной системы, которая начинает по ошибке атаковать собственные ткани.
Лечение срочное, в стационаре. Потому как осложнения слишком тяжелы.
Механизм становления
В основе развития патологического процесса находятся два ключевых момента.
В каких сочетаниях они встречаются в каждом конкретном случае сказать трудно, однако необходимо это выяснить. От подобной информации зависит подход к терапии и диагностике.
Аутоиммунный
Первый встречается сравнительно редко, по крайней мере, в чистом, изолированном виде.
Суть заключается в повышении чувствительности организма к сторонним раздражителям, вплоть до воздействия незначительного количества аллергена, токсина бактерий.
Иммунитет принимает клетки эндотелия, внутренней выстилки сосуда, за опасные вещества и инициирует выработку антител, которые разрушают ткани.
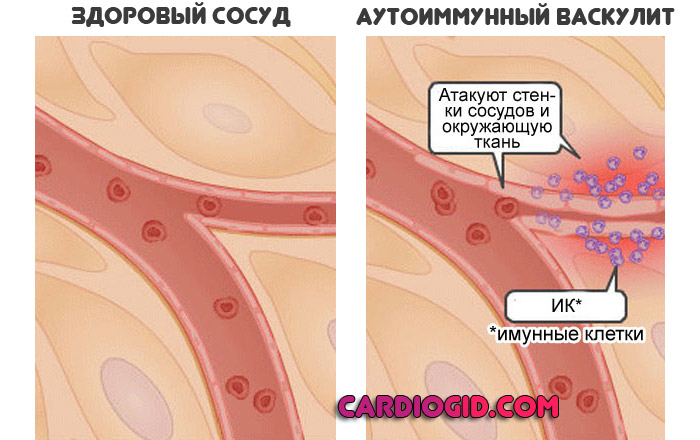
Возможно начало процесса без триггерного фактора, спонтанное. С точки зрения излечения этот механизм развития васкулита сложен, требуется применение иммунодепрессантов и группы поддерживающих, противовоспалительных препаратов.
Инфекционный
Играет большую роль. В основном он обуславливает вторичные формы васкулита. Причем очаг всегда находится вне сосуда.
Это может быть больное горло, туберкулез, локализованный в легких или выделительной системе, перенесенный сифилис без лечения, венерические инфекции, прочие многочисленные варианты.
Любой очаг рассматривается как потенциальный источник поражения.
Смешанные формы
Согласно профильным исследованиям, именно они в подавляющем большинстве случаев и встречаются.
Происходит это по сложной схеме: на начальной стадии инфекционные агенты, тем более длительно существующие в организме проникают в структуры сосудов, но не активизируются. Потому симптомов васкулита нет.
Однако именно они, продукты их жизнедеятельности вызывают иммунный ответ. В определенный момент защитные силы дают сбой и работают не так, как следовало бы.
Васкулит далее развивается по деструктивному сценарию: возникает воспаление сосудистой стенки.
Страдают как крупные структуры, так и более мелкие артериолы, вены, капилляры. Не всегда вместе. Возможны изолированные формы, когда вовлекается один сосуд или его фрагмент.
В результате воспаления и отека происходит сужение просвета, диаметра полой структуры, кровоток ослабевает. Начинается острая ишемия тканей, которые питаются от пораженного сосуда. Вероятны фатальные итоги.
При своевременном лечении есть шансы свести все осложнения на нет, но в большей части случаев остается след от перенесенного заболевания. В виде фибриновых тяжей — спаек в сосуде или же рубцевании стенок, наращивании соединительной ткани, которая выступает естественным механическим препятствием.
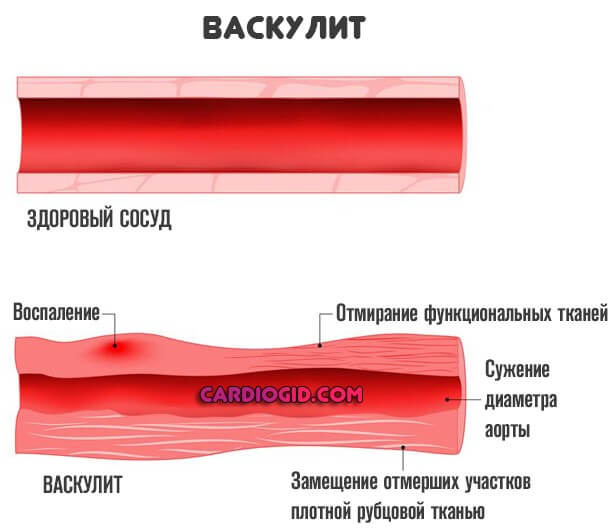
В обоих случаях речь идет о нарушении кровообращения, хроническом. Потому создается высокий риск инвалидности или смерти, зависит от того, какой сосуд поражен.
Классификация
Развитие васкулитов различается по локализации (расположению основного очага), количеству областей аномального изменения, тяжести расстройства, типу патологического процесса.
Критерии используются наравне, потому как от полученной информации, более точной оценки сути расстройства зависит схема воздействия, методы диагностики.
Используются эти данные и в рамках прогнозирования после проведенной терапии, при определении динамики заболевания.
Исходя из происхождения патологического процесса, называют:
- Первичный васкулит. Развивается стремительно. Причину понять удается далеко не сразу даже опытному врачу. Потому как выраженных объективных проявлений нет или они скудны.
Обычно момент становления болезни приходится на период после перенесенной инфекции или тяжелого эпизода аллергической реакции.
Также сказываются рецидивы аутоиммунных расстройств: волчанки, артрита, ревматизма.
- Вторичная форма. Встречается несколько чаще. Однако невозможно точно сказать, замешан или нет в конкретном предполагаемом септическом случае сторонний процесс.
Согласно профильным исследованиям, почти всегда это так и васкулит имеет смешанное, инфекционно-иммунное происхождение.
Причинами выступает течение вирусных, бактериальных заболеваний. От простого ОРВИ до сифилиса, туберкулеза.
Ко вторичным же формам относятся варианты патологии, обусловленные глистными инвазиями, распадом раковых опухолей. Хотя они и имеют аутоиммунное происхождение.
По локализации выделяют системные и изолированные формы. И тех, и других довольно много.
Среди первых называют:
- Гранулематоз Вегенера.
- Синдром Бехчета.
- Узелковый периартериит.
- Гигантоклеточный темпоральный артериит.
- Тромбангиит (болезнь Бюргера).
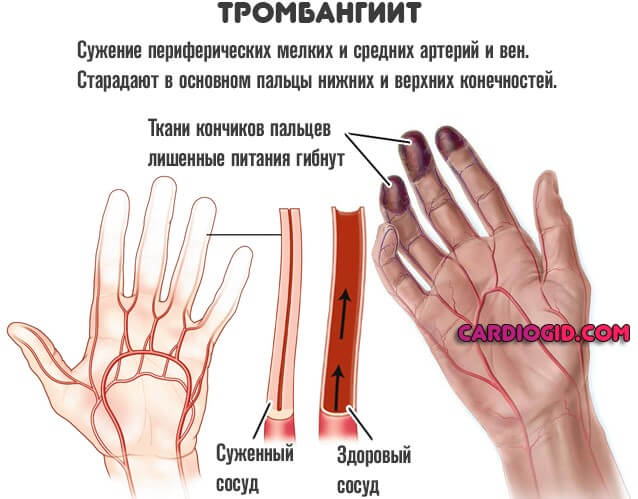
Что касается вторых, говорят о поражении сердца, головного мозга, сосудов конечностей, суставов (так называемый геморрагический васкулит), почек, печени.
Системный васкулит дает более тяжелые проявления, потому изначально прогноз по нему сложный.
Исходя из типа сосуда, выделяют еще несколько разновидностей расстройства:
- Артериит. Как и следует из названия, поражает самые крупные структуры, которые и питают органы и ткани. Протекают наиболее тяжело. При развитии осложнений стремительно приводят к инвалидизирующим итогам, связанным с ишемией и гипоксией.
- Флебит. Поражение вен. Сопровождается менее активным течением, но часто приводит к некрозу тканей, необходимости оперативного вмешательства.
В подавляющем большинстве моментов в процесс вовлекаются поверхностные вены нижних конечностей. Чуть реже верхних. Еще меньшее число случаев приходится на воспаление мозговых структур.
- Артериолит. Симптоматика смазанная, если нет системного течения.
- Капиллярит. Клиническая картина, несмотря на относительную безопасность состояния, мучительна для больного.
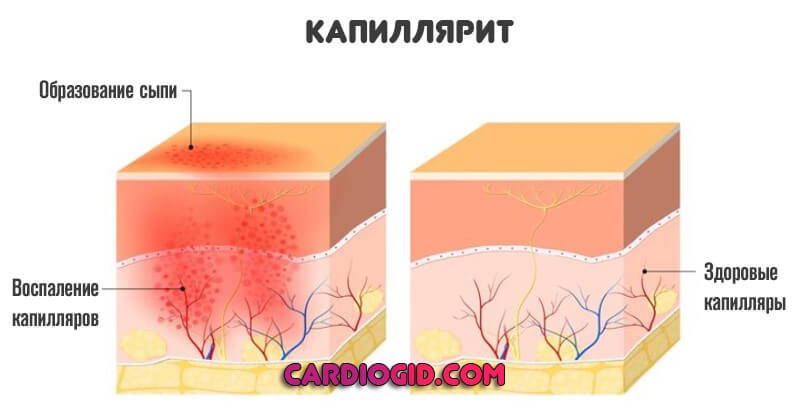
Наконец, классифицировать васкулит можно по тяжести расстройства.
- Легкая степень. Симптоматический комплекс минимален. Отмечается незначительный подъем температуры тела. Латентное течение также встречается.
- Средняя тяжесть. Выраженная клиника.
- Терминальная фаза. Несет большую опасность для здоровья и жизни. Часто заканчивается инвалидностью или смертью (примерно в 15-20% описанных случаев).
Симптомы
Клиника крайне неоднородна, потому как возможны самые разные сочетания рассмотренных выше видов процесса по группе критериев с учетом индивидуальных особенностей организма пациента.
Общие симптомы и фото патологии
Внешние проявления васкулита независимо от локализации — сыпь. Она может быть разной, единого варианта не существует.
Среди возможных типов:
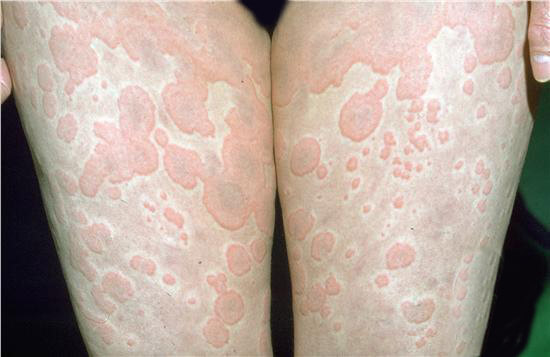
- Розовые пятна. Небольшие в диаметре, максимум достигают 0.5 см., множественные в месте поражения. Не проявляют себя никак.
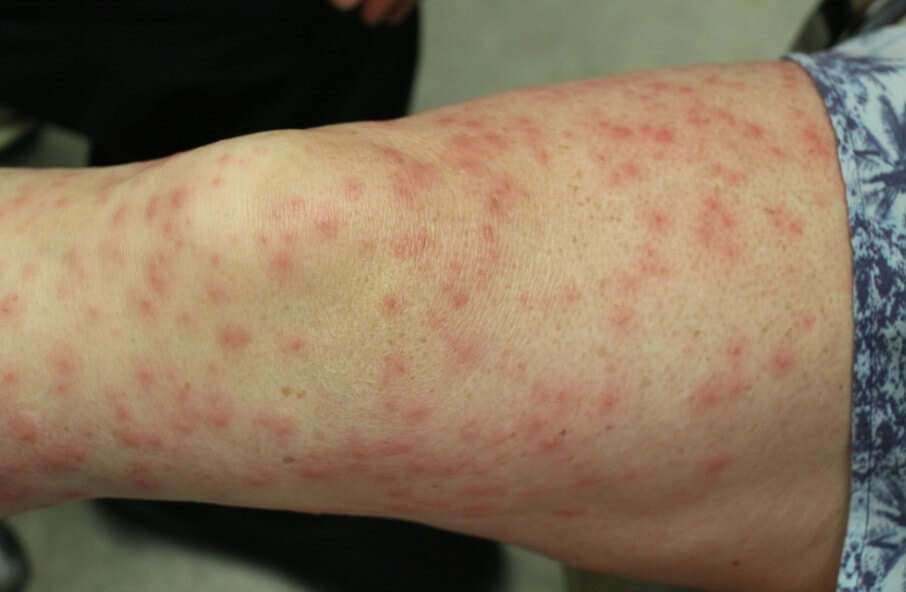
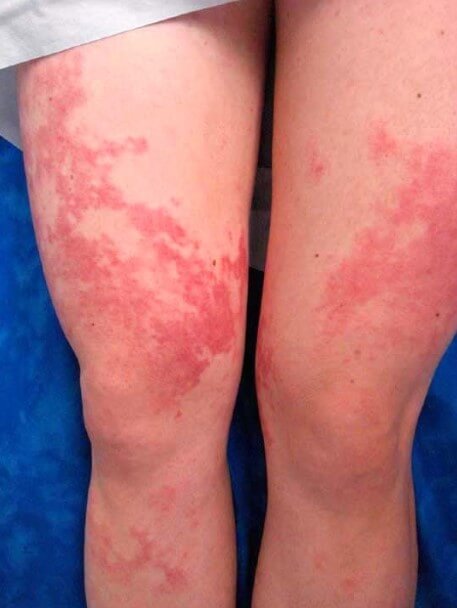
- Геморрагические высыпания. Выглядят как насыщенно красного или фиолетового цвета и неправильной формы пятна. Ложно принимаются за синяки, выглядят похоже.
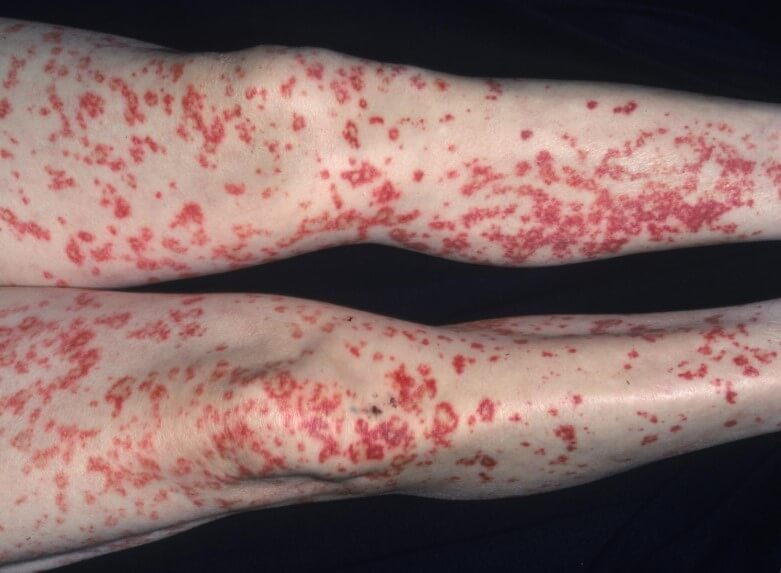
- Инфильтраты. Расположены под кожей. Пальпируются как мягкие образования, безболезненные.
- Крапивница. Зудящая розовая сыпь. Небольшие пятна, которые скоро сливаются в единый очаг и доставляют много дискомфорта пациенту (см. фото).
- Эрозии. Кратерообразные участки изъязвления тканей, как при расчесах после ветряной оспы.
- Папулы. Заполненные серозным экссудатом (прозрачной жидкостью) пузырьки. Размером не более 5 мм.
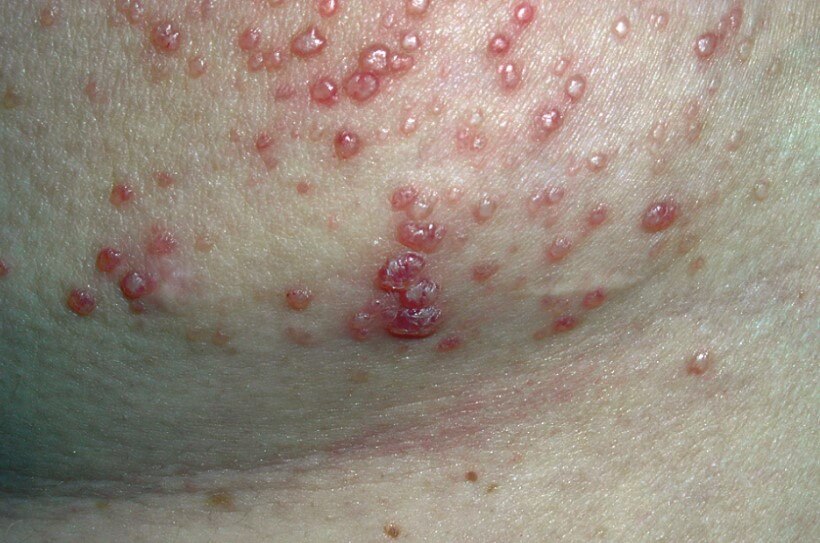
Вторая группа общих моментов — признаки интоксикации организма:
- Головная боль. Разной интенсивности. Чем тяжелее протекает болезнь, активнее симптом.
- Тошнота.
- Повышенная потливость, зябкость.
- Рост температуры тела до отметок от 37.5 до 40 градусов. Разброс большой, что обусловлено различными возможными формами патологического процесса.
- Сонливость, слабость, астенические проявления (недостаточное количество сил для работы, выполнения обязанностей в быту).
- Отказ от еды.
- Одышка.
Поражение сосудов, питающих пищеварительный тракт
Стандартные симптомы васкулита локализации в желудочно-кишечных структурах представлены клиникой острого живота:
- Сильные боли в брюшной полости. Разлитые, режущие или жгучие. Стреляющие.
- Частый стул, понос водой с вкраплениями алой свежей крови.
- Тошнота, рвота.
- Нарушения сознания, бледность кожных покровов, цианоз носогубного треугольника, рост, а затем стремительное падение артериального давления и частоты сокращений сердца, сонливость.
- Коллаптоидное состояние. Говорит о критическом сценарии развития патологического процесса.
Внимание:
Возможен разрыв кишечника. Если не провести своевременное лечение. В таком случае начнется перитонит.
Поражение почек
Васкулит почесных сосудов характеризуется проявлениями со стороны выделительной структуры, нарушением фильтрации:
- Сильные боли в пояснице. Блуждающие. Обычно в области пораженного сосуда, но возможно распространение за пределы.
- Снижение количества суточной мочи. Олигурия. При вовлечении в расстройство сразу двух органов, развивается анурия. Полное отсутствие выхода урины. Состояние критическое. Нужно транспортировать пациента в больницу.
- Отеки. По всему телу или только нижних конечностей на уровне лодыжек.
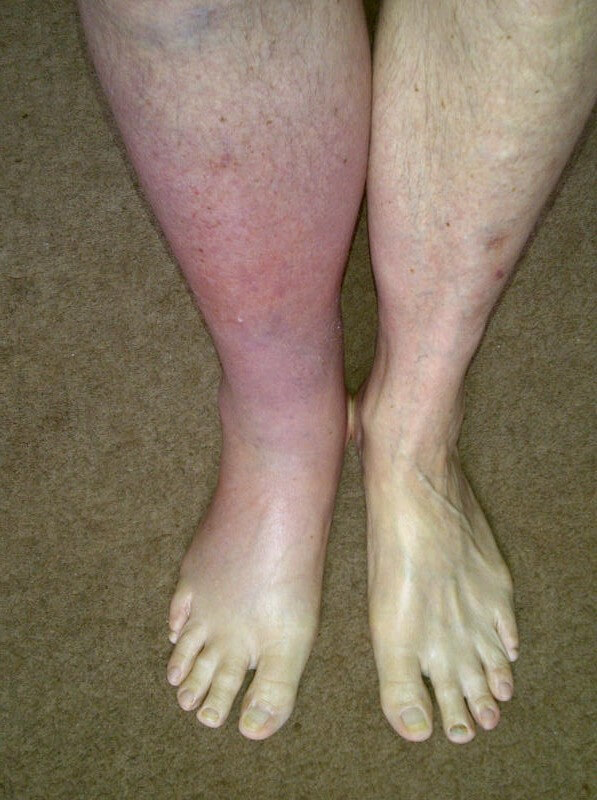
Поражение суставов
Геморрагический васкулит сопровождается симптомами, напоминающими таковой при периартрите или бурсите. В процесс вовлекается суставная сумка.
- Сильные стреляющие тупые боли в области поражения. Согласно наблюдениям специалистов, типичная локализация патологического процесса — крупные суставы: коленные, локтевые.
- Ощущение скованности, сдавливания.
- Нарушение двигательной активности. В том числе из-за сильного болевого синдрома.
Поражение сосудов сетчатки
Сопровождается снижением остроты зрения. Тумана в поле видимости.
Возможна монокулярная слепота (с одной стороны). При разрыве сосуда возникают плавающие красноватые пятна.
Большой объем выхода крови сопровождается отслоением сетчатки. Без медицинской помощи процесс заканчивается полной потерей зрения.
Поражение легких
Среди возможных симптомов встречается одышка, нарушение нормального ритма сердечной деятельности.
Кашель сначала непродуктивный, а затем с примесями крови. Помимо поражения собственно нижних дыхательных путей встречается и нарушение функционирования носоглотки.
Недостаток питания центральной нервной системы
Мозговые симптомы считаются одними из наиболее опасных в плане перспектив летального исхода.
- Головная боль. Выраженная. Стреляющая, тюкающая.
- Тошнота, рвота.
- Нарушения сознания.
- Снижение чувствительности тела, конечностей.
- Обмороки.
- Заторможенность, слабость, сонливость. Невозможность выполнять даже простейшие повседневные действия.
Неврологические очаговые проявления: параличи, парезы, головокружение, шаткость походки, зрительные дисфункции, снижение слуха, обоняния, осязания, мыслительной активности и прочие варианты.
Нарушения со стороны сердца
Проявления напоминают таковые при стенокардии . Соответственно сопровождается процесс дискомфортом жгучего или давящего характера в груди, аритмией, нарушениями сознания, одышкой.
Среди всех видов, нейроваскулит (поражающий головной мозг), а также кардиальная форма считаются самыми летальными.
Деструкция брюшных сосудов влечет гибель вдвое реже. Вовлечение конечностей редко заканчивается фатально, основное последствие — гангрена и ампутация.
Аутоиммунные формы сопровождаются менее активными симптомами, как правило. Но не всегда это так. Инфекционные типы агрессивнее и хуже в плане прогноза.
Причины
Факторы развития патологического процесса множественные. Среди таковых:
- Венерические заболевания. Особенно часто речь идет о сифилисе, запущенном, недостаточно пролеченном. Чуть реже имеет место герпетическое поражение.
- Туберкулез.
- Заболевания верхних, нижних дыхательных путей.
- Кариес, гингивит. Недостаточная гигиена ротовой полоти (как ни странно это звучит).
- Ревматизм в анамнезе.
- Аутоиммунные состояния прочих типов. От болезни Крона до системной красной волчанки и других.
Есть данные о некоей степени генетической предрасположенности к развитию процесса.
Диагностика
Проводится ревматологом, реже другими специалистами. Может потребоваться помощь сосудистого хирурга, за неимением такового — доктора общего профиля (в обычной поликлинике вероятность найти просто хирурга намного выше).
- Устный опрос больного, сбор анамнеза. Визуальная оценка тканей. Этих данных при должной квалификации достаточно для постановки первичного примерного диагноза.
- Ультразвуковое исследование (УЗИ) сосудов. В области локализации нарушения. Золотой стандарт диагностики.
- Ангиография для определения анатомических особенностей кровоснабжающих структур.
- Анализ крови общий (повышается уровень СОЭ, при инфекционных процессах присутствует лейкоцитоз), биохимия (высокий СРБ).
По мере необходимости проводится МРТ.
Терапия
Лечение васкулита предполагает применение консервативной или оперативной методики. К первой прибегают чаще.
Желательно госпитализировать человека в больницу, для тщательного всестороннего лечения. Чем интенсивнее симптоматика васкулита, тем активнее проводится терапия.
Среди назначаемых медикаментов:
- Противовоспалительные нестероидного происхождения. Купируют процесс выброса особых веществ-медиаторов, снимают боль, отечность. Действуют комплексно, но для продолжительного приема категорически не подходят. Вероятны опасные побочные эффекты. Кеторолак, Найз, Ибупрофен и прочие.
- Глюкокортикоидные препараты. Обладают более мощным противовоспалительным потенциалом, используются в высоких дозировках при поражении крупных сосудов (например аорты). Системно воздействуют на весь организм, но также не применяются длительно. Вероятны опасные побочные явления. Дексаметазон, Преднизолон.
- Антикоагулянты. Разжижают кровь. Аспирин, Гепарин.
- Сорбенты. Связывают вредные токсичные вещества и способствуют их естественному выведению. Подойдут Тиоверол и прочие.
- Цитостатики. В крайних случаях, если имеет место аутоиммунный васкулит. Для устранения острого состояния.
Оперативное лечение требуется в ограниченном числе ситуаций. В основном на фоне тотального рубцевания крупного сосуда, образования большого количества фибриновых тяжей (спаек).
Тогда проводится их иссечение или протезирование пораженного участка. При этом в зависимости от причины заболевания требуется еще и систематическое медикаментозное лечение.
Прогноз
Благоприятный, если терапия начата при первых симптомах и нет органических изменений в системах.
Когда же начались необратимые трансформации в печени, почках, сердце, головном мозге, конечностях исход намного хуже.
Данные лучше уточнить у ведущего специалиста. Потому как требуется учесть массу факторов. От пола и возраста до состояния здоровья, образа жизни, локализации поражения и многих других.
Возможные осложнения
Инсульт, инфаркт, сепсис, перитонит, гангрена конечностей, кишечника, и это не предел. Венчает картину летальный исход или тяжелая инвалидность.
Без грамотного лечения шансов на восстановление нет. Спонтанный регресс невозможен.
В заключение
Васкулиты — целая группа заболеваний сосудистого воспалительного плана. Несет колоссальную опасность для здоровья и жизни. Часто заканчивается инвалидностью и смертью пациентов.
Нельзя медлить с прохождением диагностики и проведением терапии в стационарных условиях.
При первых же признаках, хотя бы отдаленно напоминающих таковые при воспалении сосудов, нужно срочно обращаться к доктору (сначала к хирургу) или вызывать скорую.


