Железистая дисплазия шейки матки
Содержание
- 1 Виды дисплазии шейки матки
- 2 Причины дисплазии шейки матки
- 3 Симптомы
- 4 Диагностика
- 5 Лечение
- 6 Код по МКБ-10
- 7 Причины умеренной дисплазии шейки матки
- 8 Патогенез
- 9 Симптомы умеренной дисплазии шейки матки
- 10 Осложнения и последствия
- 11 Диагностика умеренной дисплазии шейки матки
- 12 Что такое дисплазия
- 13 Причины патологии
- 14 Тяжелая степень заболевания
- 15 Другие степени
- 16 Может ли перерасти в рак?
- 17 Существует ли 4 степень?
- 18 Методы диагностики
- 19 Возможно ли медикаментозное лечение?
- 20 Хирургическое вмешательство
- 21 Прогноз
- 22 Последствия
Дисплазия шейки матки — это патологические изменения в эпителиальном слое шейки матки, которые могут привести к образованию злокачественной опухоли. Аналоговые названия: шеечное внтуриэпитальное новообразование, цервикальная интраэпителиальная неоплазия — сокращенно ЦИН или CIN.
Дисплазия — это обратимая трансформация тканей шейки матки в аномальное состояние. Переход происходит постепенно и незаметно для женщины — в этом заключается главная опасность патологии.
Эпителиальный слой слизистой шейки матки представляет собой последовательность из базального, промежуточного и поверхностного слоев. В базальном происходит деление клеток, в промежуточном они дозревают, а поверхностный выполняет барьерную функцию. При дисплазии, среди нормальных клеток появляются атипичные: многоядерные, неправильной формы, размеров и аномально расположенных по отношению к базальной мембране. В результате развивается утолщение (гиперплазия) и разрастание клеток (пролиферация) в слоях эпителия. Из-за этого невозможно нормальное обновление, созревание, старение и отторжение клеток. До определенного момента дисплазия не опасна. Однако в запущенном состоянии она может привести к серьезным проблемам — развитию раковой опухоли. Поэтому своевременная диагностика и лечение дисплазии предотвращает развитие рака в шейке матки.
Виды дисплазии шейки матки
После проведения биопсии шейки матки специалист под микроскопом изучит гистологическое строение взятого материала. При наличии патологии будут обнаружены аномальные эпителиальные клетки со множеством мелких ядрышек или чрезмерно крупным бесформенным ядром с нечеткими границами. Далее необходимо определить степень глубины поражения и состояния клеток на соответствующих слоях.
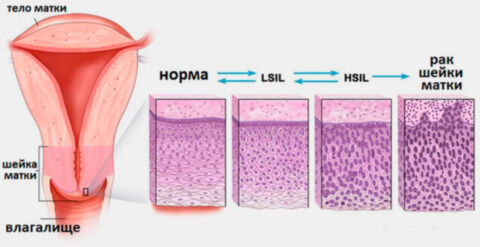
Стадии (степени тяжести) дисплазии шейки матки означают глубину распространения измененных клеток в шейке матки. Счет для определения толщины поражения эпителиального слоя органа ведется от базальной мембраны:
- I стадия — аномалия распространяется на 1/3 толщины эпителиального слоя. Только 10% пациенток с развитием дисплазии на первой стадии имеют предрасположенность к переходу патологии в умеренную или выраженную дисплазию в ближайшие 2-4 года. В большинстве случаев (90%) неоплазия первой степени проходит самостоятельно;
- II стадия — распространение атипичных клеток на протяжении 2/3 толщины. Предраковое состояние. На данном этапе необходимо деятельное лечение, выжидательная тактика неуместна: высок риск перехода патологии в тяжелую дисплазию и рак шейки матки;
- III стадия — более 2/3. Врачи используют в данном случае определение carcinoma in situ, CIS (карцинома ин ситу) или «рак на месте», неинвазивный рак. Так называется злокачественная опухоль на первых стадиях развития, которая отличается скоплением гистологически измененных клеток без прорастания в подлежащую ткань.
Легкая стадия довольно редко переходит в умеренную или тяжелую стадию: этому способствуют неправильный образ жизни, слабый иммунитет и отсутствие периодических осмотров у гинеколога. Время перехода в рак в глубокие ткани шейки матки:
- при легкой форме и предрасположенности — примерно 5 лет;
- при умеренной форме — 3 года;
- в случае тяжелой формы дисплазии — 1 год.
Причины дисплазии шейки матки
Основная причина образования атипичных клеток в шейке матки — онкогенные штаммы вируса папилломы человека (ВПЧ16 и ВПЧ18). Анализ на обнаружение этого вируса является положительным в 95-98% случаях дисплазии шейки матки. Поэтому ВПЧ принято считать пусковым механизмом в образовании и развитии заболевания.
Папилломавирус — это инфекционное заболевание, передающееся половым путем, поражающее кожные покровы. Наиболее частое его проявление: папилломы и бородавки.
При диагностике даже легкой формы неоплазии врач обращает внимание на следующие факторы:
- длительность существования вируса в организме (более года — основание для начала лечения);
- общее состояние организма и здоровья пациентки;
- образ жизни женщины, наличие вредных привычек и особенности половой жизни.
Причины возникновения дисплазии:
- эндогенные (внутренние) — патология вызвана гормональными нарушениями и/или сниженным иммунитетом;
- экзогенные (внешние) — к ним относится ВПЧ, другие вирусы и инфекции.
- женщины, чьи близкие родственники болели раком;
- пациентки, которые длительно принимали оральные контрацептивы — это приводит к изменениям в гормональном фоне;
- пациентки с хроническими инфекционно-воспалительными процессами в органах половой системы;
- женщины, рано начавшие половую жизнь;
- женщины, перенесшие много родов или абортов (шейка матки подвергается многократному травмированию).
Состояние иммунодефицита может привести к развитию дисплазии шейки матки и ее трансформации в раковую опухоль. Поэтому врачу нужно знать о частоте воспалительных процессов в организме человека, наличии хронических заболеваний. Также нужно рассказать лечащему доктору о характере питания, стрессах, лечении препаратами, которые снижают иммунитет.
Долгое время считалось, что дисплазия — «болезнь молодых», что ей подвержены девушки в возрасте 20-30 лет. Однако современные данные показывают, что трансформация клеток в эпителии шейки матки может начаться в любом возрасте, включая период после 70 лет.
Симптомы
Дисплазию невозможно диагностировать по конкретным симптомам или признакам за исключением редких случаев (см. ниже). Выявить патологию возможно только по результатам обследования врачом и сдачи анализов.
Но стоит обратиться за дополнительным обследованием к специалисту если имеют место быть:
Выраженной, но не очевидной симптоматикой обладает только третья степень неоплазии:
Признаки дисплазии шейки матки
О том, что шейка матки женщины поражена дисплазией, может узнать только гинеколог. Для постановки диагноза специалист будет руководствоваться показаниями лабораторных анализов и внешними проявлениями — поражение эпителия характеризуется специфическим изменением цвета клеток. Пораженные участки отличаются светлыми, часто желтоватыми оттенками.
При легкой форме ЦИН эпителий выглядит гладким, однородным по цвету;
При умеренной дисплазии ткани отличаются явными изменениями в структуре клеток, которые определяются визуально и пальпированием. Именно поэтому врачи часто называют дисплазию эрозией, чтобы пациентке было понятно, что с ее органом происходит и как он выглядит на данный момент. Но все-таки данные патологии имеют существенное отличие: эрозия — разъедание тканей, дисплазия — патологическая трансформация ткани.
Тяжелая ЦИН характеризуется поражением слизистой оболочки влагалищного отдела шейки матки. Кроме того, у женщин старше 40 лет, патологические процессы могут проходить и в канале шейки матки.
Диагностика
В целях профилактики дисплазии шейки матки необходимо периодически бывать на приеме гинеколога, проходить скрининговый осмотр и сдавать анализы на ВПЧ. Раз в три года рекомендуется проходить цитологический анализ, особенно если женщина находится в группе риска. Также превентивной мерой для девушек является вакцинация от вируса ВПЧ: ее можно проводить в возрасте от 11 до 26 лет (но не младше 9 лет и старше 26).
Методы диагностики дисплазии шейки матки
Инструментальные и клинические:
- осмотр в зеркалах — визуальная диагностика цветового изменения, гладкости поверхности шейки матки, пятен или разрастания эпителия и т.п.
- кольпоскопия — обследование при помощи оптического прибора, увеличивающего изображение в десятки раз.
- ПАП-тест или мазок по Папаниколау — сбор цитологического материала для его последующего исследования под микроскопом. Выявление аномальных клеток требует следующего обследования — биопсии.
- биопсия шейки матки — при осмотре кольпоскопом отщипывается немного материала от пораженного участка шейки матки, который далее исследуется в лаборатории. Биопсия позволяет выяснить толщину слоя и тяжесть поражения тканей.
- анализ на ВПЧ — представляет собой соскоб с поверхности шейки матки.
- иммуногистохимия с онкомаркерами — анализ, проводимый в случае подозрения на онкологию.
К каким специалистам нужно обратиться
Естественно, первым специалистом в данной области выступает гинеколог — только он может диагностировать дисплазию, провести необходимые анализы и осмотр. Однако ЦИН редко вызывается одним лишь вирусом папилломы. Поэтому необходимо пройти обследование и в случае необходимости — лечение у следующих врачей:
- эндокринолог — гормональные изменения могут существенно повлиять на развитие аномальных процессов в половых органах;
- инфекционист — кроме ВПЧ в организме могут находиться другие микроорганизмы, которые снижает сопротивляемость организма;
- иммунолог — иммунитет может снижаться из-за огромного количества факторов и различных заболеваний.
Лечение

Степень и глубина поражения, а также длительность течения заболевания определяют тактику лечения дисплазии шейки матки.
Можно выделить общие особенности для всех стадий ЦИН:
- эффективного медикаментозного лечения на данный момент не существует;
- все известные методы лечения основываются на удалении или деструкции пораженных областей ткани.
Способ лечения выбирается врачом на основании:
- степени заражения шейки матки;
- возраста пациентки;
- желании женщины иметь детей.
Методы лечения в зависимости от степени заражения
Легкая степень — используется выжидательная тактика и применяются общеукрепляющие препараты. На данном этапе требуется не допустить инфекционно-воспалительных заболеваний, а также регулярно появляться на осмотре у гинеколога.
Средняя степень — зависит от глубины поражения и скорости распространения: в 70% неглубокое проникновение излечивается самостоятельно, однако при выявлении ВПЧ лечение начинается незамедлительно.
Обычно на данном этапе требуется медикаментозное лечение:
- спринцевание, противовирусные свечи и тампоны;
- противовирусные препараты;
- иммуностимулирующие средства.
При неэффективности консервативного лечения, а также при упорном течении заболевания проводится хирургическое вмешательство:
- прижигание шейки матки солковагином;
- лазерная вапоризация или конизация;
- удаление патологически измененных участков радиоволнами (при помощи аппарата Сургитрон);
- криодеструкция (прижигание жидким азотом).
Тяжелая степень — лечение проходит теми же методами, что и при диагностировании умеренной дисплазии. При этой степени заболевания лечение необходимо осуществить в срочном порядке. Из хирургических методов, как правило, применяется конизация шейки матки.
Методы хирургического лечения
Ножевая конизация
Это старый и уже почти ушедший в прошлое метод удаления пораженных дисплазией тканей с помощью скальпеля. Фактически не используется из-за высокой эффективности и безопасности других методов.
Прижигание электротоком
Этот метод также известен как петлевая электроэксцизия, диатермокоагуляция. Механизм заключается в удалении трансформированных тканей посредством электротока. Способ эффективный, но не рекомендуется молодым и нерожавшим женщинам: после процедуры на шейке матки остаются рубцы, что может привести к бесплодию или преждевременным родам.
Прижигание проводится амбулаторно — не требуется ложиться в больницу. Процедура безболезненная, поскольку перед началом операции врач введет обезболивающий укол.
Лазерное удаление
Лазерное излучение безопаснее использования электротока, поскольку не оставляет на шейке матки рубцовых деформаций. Различают лазерную вапоризацию и лазерную конизацию шейки матки.
Лазерная вапоризация означает выпаривание зараженных участков без удаления здоровых тканей. Процедура безболезненна и безопасна для молодых нерожавших женщин, планирующих иметь детей. Операция занимает около получаса и проводится в амбулаторных условиях.
Лазерная конизация — способ отсечения пораженных тканей лазерным лучом. Этот метод используется в том числе для того, чтобы провести гистологическое исследование клеток, пораженных дисплазией. Процедура проводится под общей анестезией, поскольку требует точности в наведении луча, иначе могут пострадать здоровые участки шейки матки.
Радиоволновой метод
Один из самых популярных и доступных способ избавления от дисплазии, рекомендован молодым и нерожавшим пациенткам, считается безопасным и эффективным методом. В данном случае используется аппарат "Сургитрон".
Криодеструкция
Разрушение очагов дисплазии путем их замораживания жидким азотом. Метод безопасный, поскольку не затрагивает здоровые участки органа. Процедура проводится в амбулаторных условиях и не требует введения обезболивающих. После криодеструкции у пациентки могут начаться водянистые прозрачные выделения желтоватого оттенка.
Для исключения рецидива после лечения пациенткам необходим регулярный осмотр у гинеколога и пройти профилактическое обследование (мазок на цитологию, анализы на ВПЧ, кольпоскопия).
Лечение дисплазии при беременности
Дисплазия шейки матки не сказывается отрицательно на зачатии, вынашивании или развитии плода. Поэтому хирургическое вмешательство рекомендовано отложить на послеродовой период.
Также нужно помнить о риске преждевременных родов у женщин, которые прошли лечение дисплазии посредством конизации шейки матки.
Профилактика заболевания
Чтобы снизить риск развития патологии, а также исключить рецидивы дисплазии, необходимо соблюдать простые правила:
- соблюдение режима питания и включение всех необходимых витаминов и микроэлементов в рацион;
- своевременное лечение воспалительных процессов женской половой сферы;
- отказ от вредных привычек;
- использование барьерных методов контрацепции при частой смене половых партнеров
- регулярный осмотр врача-гинеколога.

Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.

Умеренная дисплазия шейки матки относится к разновидности интраэпителиальной неоплазии. Это весьма распространенное гинекологическое заболевание, для которого характерно возникновение нетипичных клеток в глубоких клеточных структурах маточной шейки. Главная опасность такой патологии заключается в большой вероятности развития рака при прогрессировании болезни и отсутствии лечения. По статистике развитию дисплазии чаще всего подвергаются женщины детородного возраста (с 25-ти лет).
Согласно классификации ВОЗ (1995 г.) в медицине выделяют три степени цервикальной интраэпителиальной неоплазии (CIN), которые различаются в зависимости от роста атипических клеток и имеют соответствующие обозначения:
- CIN I (слабая);
- CIN II (умеренная);
- CIN III (выраженная) – наиболее опасная степень тяжести.
«Умеренной» принято считать дисплазию II степени, при обнаружении которой наблюдаются поражения до 2/3 толщины плоского эпителия. При этом клеточные ядра увеличиваются в размерах, нарушается взаиморасположение клеток, существенно меняется ядерно-цитоплазматическое соотношение, возникают патологические митозы. Примерно в 40 % случаев заболевание регрессирует, однако при определенных неблагоприятных условиях и сниженном иммунитете болезнь переходит в последнюю (ІІІ) стадию. Прогрессирование процесса характеризуется обширным поражением многослойного эпителия шеечного канала, что указывает на развитие внутриэпителиального рака. По медицинской статистике вероятность диагностирования интраэпителиального рака у пациенток с выраженной дисплазией шейки матки примерно в 20 раз выше, нежели у женщин со здоровой (неповрежденной) шейкой.
Умеренная дисплазия шейки матки является довольно серьезным, но вполне излечимым заболеванием, если вовремя его выявить. Такая патология выражается в быстром размножении мутировавших клеток, находящихся в эпителиальных слоях шейки матки. Сегодня в медицине любую стадию между здоровым состоянием женского организма и раковым заболеванием принято называть термином «цервикальная интраэпителиальная неоплазия».
Диагноз «Умеренная дисплазия шейки матки» имеет код по мкб 10 N87.1 и относится к классу 14 ‒ «Болезни мочеполовой системы» в Международной классификации болезней 10-го пересмотра.
Степень дисплазии определяется на основании сложности заболевания, т. е. в зависимости от патологических изменений на каждом из слоев: поверхностном, промежуточном, базальном. При переходе патологии на базальный слой пациентке ставится самый опасный диагноз – «рак шейки матки». Из-за несвоевременной диагностики РШМ в мире ежегодно умирает около 4-5 тыс. на 100 тыс. женщин.
Понятие предраковых заболеваний шейки матки впервые появилось в 1947 г. и объединило патологии, которые характеризуются атипизмом эпителия маточной шейки без инвазии. Изучая влияние дисплазии любой степени тяжести на развитие рака шейки матки, Richart впервые ввел в медицинскую практику термин «cervical intraepithelial neoplasia» (в пер. «цервикальная интраэпителиальная неоплазия»). В исследовательских работах ученого было указано, что при легкой степени дисплазия вполне обратима и не требует интенсивной терапии. Однако в современной медицине «предраковым состоянием» принято считать дисплазию любой степени тяжести.
 [1], [2], [3], [4], [5], [6], [7], [8]
[1], [2], [3], [4], [5], [6], [7], [8]
Код по МКБ-10
Причины умеренной дисплазии шейки матки
Умеренная дисплазия шейки матки – это поражения структуры слизистой второй степени, которая является «промежуточной» между первой и третьей. Поэтому для положительных результатов лечения патологические изменения в шейке матки необходимо обнаружить как можно раньше. Терапия будет нацелена на подавление папилломавируса, а значит, и на предотвращение карциномы ‒ злокачественной опухоли, которая может развиться у женщины со ІІ степенью дисплазии в течение 3-х лет.
Каковы же основные причины умеренной дисплазии шейки матки? Принято считать, что данную патологию могут спровоцировать следующие факторы:
- экзогенные (внешние) – инфицирование организма женщины различными вирусами (герпеса, хламидиоза, папилломы, ВИЧ), а также развитие гонореи, трихомоноза, уреа- или микоплазмоза;
- эндогенные (внутренние) – иммунодефицит и различные нарушения гормонального фона;
- бактериальный вагиноз;
- слишком раннее начало половой жизни и частая смена сексуальных партнеров;
- наследственная предрасположенность;
- воспалительные заболевания органов малого таза (хронические);
- длительное использование противозачаточных средств;
- аборты и ранние роды (до 18-ти лет) с травмированием шейки матки;
- многодетность;
- наличие в анамнезе запущенной эрозии, дисплазии влагалища/вульвы;
- болезни желез внутренней секреции;
- злоупотребление алкоголем и курением;
- дефицит фолиевой кислоты;
- регулярное пренебрежение личной гигиеной.
Предположение о непосредственном воздействии вируса папилломы человека (HPV) на развитие рака шейки матки выдвинул Hausen в 1970-х гг. Главный путь передачи данного вируса ‒ половой. К онкогенным генотипам папилломавируса относятся: 16, 18 (вызывают 2/3 всех случаев развития карциномы), а также 31, 33, 45 и др.
Диагностирование умеренной дисплазии может проводиться только в условиях медучреждения, под контролем врача-гинеколога, с использованием специальных инструментов. Ранняя диагностика дисплазии ШМ основана на цитологическом исследовании мазков, разработанном Папаниколау. Такое исследование позволяет в точности определить расположение измененных участков слизистой шейки матки.
 [9], [10], [11], [12]
[9], [10], [11], [12]
Патогенез
Умеренная дисплазия шейки матки развивается вследствие гиперплазии (увеличения в размерах и активного размножения) базальных клеток плоского эпителия. Такой процесс приводит к нарушению созревания и атипии – неправильному строению клеток, в особенности ядер. На данной стадии поражается 1/2-1/3 часть толщины эпителия, на котором видны митозы. Пораженная часть представлена овальными, вытянутыми, видоизмененными клетками (имеющими крупные ядра с ядрышками и грубую структуру хроматина).
Патогенез умеренной дисплазии часто связан с инфицированием ВПЧ (преимущественно 16-м или 18-м штаммами). Можно говорить о двух основных стадиях развития ВПЧ: репродуктивной инфекции (данная стадия обратима) и интегративной инфекции (ДНК папилломавируса встраивается в геном инфицированных клеток, а это приводит к опухолевой трансформации). В связи с активной репродукцией ВПЧ в инфицированных клетках образуется «агрессивный» эстроген 16α-гидроксиэстрон, и создаются благоприятные условия для развития опухолевого процесса. Надежные критерии, по которым можно наиболее точно определить прогноз заболевания, на данный момент не изучены.
 [13], [14], [15], [16], [17], [18]
[13], [14], [15], [16], [17], [18]
Симптомы умеренной дисплазии шейки матки
Умеренная дисплазия шейки матки не имеет определенной симптоматики, и эта особенность значительно усугубляет течение патологического процесса. Приблизительно у 10 % женщин отмечается абсолютно скрытое течение болезни на всех стадиях, вплоть до ее злокачественного перерождения. Поэтому большая роль в своевременном обнаружении патологии отводится регулярному посещению врача-гинеколога и плановому проведению Рар тестов.
Симптомы умеренной дисплазии шейки матки смазаны и обычно сводятся к болевым ощущениям, возникающим во время сексуального контакта, появлению кровянистых выделений или белей после полового акта. Из симптоматики можно отметить также тянущую боль в пояснице и внизу живота. Температура тела при этом не повышается, за исключением случаев присоединения воспалительных процессов и вторичных инфекций.
При присоединении микробной инфекции на фоне умеренной дисплазии могут возникнуть следующие симптомы:
- зуд и раздражение слизистой;
- ощущение жжения во влагалище;
- кровяные (иногда ‒ гнойные) выделения с характерным запахом;
- обильные и продолжительные кровотечения при менструации;
- возникновение кровотечений вне менструации;
- тянущие болевые ощущения внизу живота.
Первые признаки
Умеренная дисплазия шейки матки протекает почти бессимптомно, клиническая картина смазана. Женщины с дисплазией в 90 % случаев даже не подозревают о таких проблемах со здоровьем.
Первые признаки дисплазии появляются лишь на более поздних стадиях развития заболевания. Чаще всего – это дискомфорт и тянущая боль внизу живота. При присоединении какой-либо инфекции могут наблюдаться симптомы в виде влагалищных кровянистых выделений после полового акта либо использования тампонов, что является, пожалуй, единственно явным признаком патологического процесса.
Иногда отмечаются жжение и зуд (особенно при микробной инфекции влагалища), схожие на симптомы кольпита/цервицита. У больной могут наблюдаться обильные выделения (бели) из половых путей разного цвета и запаха.
При вышеуказанных признаках или наличии дискомфорта внизу живота, появлении тянущих болей, жжения, зуда и т. п. женщине необходимо сразу же обследоваться у врача-гинеколога. Своевременное диагностирование дисплазии поможет врачу применить эффективные терапевтические методы для лечения коварного недуга и устранения его последствий.
 [19], [20], [21]
[19], [20], [21]
Осложнения и последствия
Поскольку умеренная дисплазия шейки матки относится к разновидности предраковых состояний, то последствия патологии предсказуемы: вторая степень заболевания может перейти в третью. Это означает, что самым опасным последствием дисплазии будет развитие злокачественной опухоли.
По медицинской статистике, в 43 % дисплазия II степени проходит самостоятельно после «освобождения» организма пациентки от ВПЧ. Примерно в 35 % случаев наблюдается продолжительное стабильное течение патологического процесса. У 70 % женщин выздоровление происходит примерно через 2 года с момента установки диагноза.
Своевременное диагностирование дисплазии, комплексное лечение в сочетании с исключением провоцирующих факторов приводит к положительным результатам. Неадекватное лечение либо полное отсутствие терапии может вызвать развитие грозных осложнений, т. е. трансформирование дисплазии в рак. При дисплазии II степени вероятность развития опухолевого процесса равна 5-7 %. Способствовать перерождению патологии в злокачественную опухоль могут вирусные инфекции (папиллома- или цитомегаловирусная, герпетическая и др.), воспалительные процессы хронического характера, а также иммунодефицитные состояния (например, ВИЧ-инфицирование).
Основная опасность перехода дисплазии в рак состоит в незаметном, практически бессимптомном протекании этого процесса. Возникая из атипичных, раковые клетки начинают многократно делиться и распространяться в глубокие слои слизистой шейки, а также на близлежащие участки ткани. Прогрессирование опухолевого процесса приводит к распространению раковых клеток через системный кровоток в костную ткань и внутренние органы. При таком процессе наблюдается появление отдаленных метастазов по всему организму.
Умеренная дисплазия шейки матки ‒ коварное заболевание, которое требует эффективных мер терапии, вплоть до применения самых радикальных методов, включая хирургические (на последних стадиях – удаление матки из-за высокого риска возникновения злокачественных клеток).
Осложнения данной патологии связаны, прежде всего, с возможностью перерождения второй стадии заболевания в третью, что чревато онкопроцессами. В результате неустраненности провоцирующих факторов возможен рецидив – т. е. повторное развитие дисплазии, которое чаще всего происходит на фоне вторичных патологий. В таком случае терапия должна быть более активной, нежели при первичном лечении дисплазии.
Инфекционные осложнения имеют место при хирургическом лечении дисплазии, вследствие чего снижаются местные защитные свойства слизистой. Для предотвращения инфекций женщине необходимо тщательно соблюдать правила личной гигиены, а также воздерживаться от половых контактов, как минимум, месяц после проведенного курса лечения.
После хирургического вмешательства встречается осложнение в виде кровотечения. Необходимо отметить возможность образования рубцов и последующие сложности при родах в результате плохой растяжимости рубцовой ткани. Из-за непроходимости цервикального канала на фоне восходящей инфекции (эндометрита или хронического сальпингита) могут наблюдаться гормональные проблемы (в частности, нарушения менструального цикла) и развитие бесплодия.
Осложнения встречаются при несвоевременном выявлении дисплазии, отсутствии комплексного лечения и ежегодных профилактических осмотров, а также при генетической предрасположенности женского организма к онкологии, совокупности ЗППП, выраженном иммунодефиците.
Современная гинекология располагает эффективными методами диагностирования и лечения дисплазии ІІ степени тяжести, благодаря которым удается вовремя выявить патологию и предотвратить перерождение заболевания в третью степень и рак.
 [22], [23], [24]
[22], [23], [24]
Диагностика умеренной дисплазии шейки матки
Умеренная дисплазия шейки матки ежегодно диагностируется у 10 млн. женщин во всем мире. При традиционном гинекологическом осмотре с использованием зеркал дисплазию II степени можно диагностировать лишь предварительно: визуально она проявляется в виде изменений окраса слизистой и своеобразных белых пятен на ней.
Точная диагностика умеренной дисплазии шейки матки осуществляется на основании гинекологического забора мазков для ПАП-теста и особого анализа клеток на онкоцитологию. Такие методы диагностики позволяют стопроцентно выявить т. наз. «атипичные» клетки – многоядерные, больших размеров и без четкой формы.
Из других методик диагностирования дисплазии можно выделить:
- кольпоскопию (позволяет лучше визуализировать ткани шейки, чтобы выявить аномальные зоны);
- забор мазка для определения наличия и типирования ВПЧ;
- биопсию с проведением гистологического исследования (считается наиболее эффективным методом диагностирования дисплазии).
Самым информативным можно считать гистологическое исследование образцов ткани в результате проведения конизации и биопсии ШМ с выскабливанием цервикального канала.
 [25], [26], [27], [28]
[25], [26], [27], [28]
Анализы
Установить диагноз «умеренная дисплазия шейки матки» можно только на основании результатов сданных анализов. Важно отметить, что при дисплазии существенных изменений в анализах крови и мочи не наблюдается. Поэтому более эффективными будут являться другие виды анализов, в частности, исследования, которые направлены на выявление ВПЧ.
Анализы для диагностирования умеренной дисплазии:
- ПАП-тест (цитологический мазок по Папаниколау) – считается «золотым» стандартом диагностики дисплазии; достоверность данного теста достигает 80 %;
- анализ с поверхностного слоя шейки матки на ВПЧ;
- иммуноферментный анализ (позволяет определить онкобелок Е7);
- дополнительные бактериологические исследования.
При подозрении на опухолевый процесс женщине могут назначить иммуногистохимию с онкомаркерами.
По результатам теста Рар в цитологическом материале выявляют интраэпителиальные изменения. Латинскими буквами обозначают явные отклонения от нормы: например, аббревиатура LSIL означает, что поражения эпителия незначительны, а показатель HSIL свидетельствует об умеренной степени CIN II и развитии карциномы в начальной стадии.
Более показательны медицинские исследования по гистологии (так называемой «цервикальной биопсии ткани») и конизации (биопсии конуса).
Доктор может назначить пациентке анализы с целью определения концентрации разных гормонов в крови (гормональный гомеостаз), поскольку одним из ключевых факторов, провоцирующих развитие дисплазии ШМ, является длительный прием противозачаточных таблеток. Некоторые из оральных контрацептивов вызывают гормональные нарушения и тем самым являются своеобразной предпосылкой развития предраковой патологии. Оценка гормонального дисбаланса проводится на основании сдачи анализа крови на выявление концентрации прогестерона, эстрогена и свободного тестостерона. Анализ экскреции (выведения гормонов через мочу) позволяет более конкретно оценить гормональные сбои в организме.
 [29], [30], [31], [32]
[29], [30], [31], [32]
Инструментальная диагностика
Чтобы поставить диагноз «умеренная дисплазия шейки матки» (ЦИН II), необходимо провести исследования, которые бы подтвердили распространение патологического процесса на 2/3 глубины слоя эпителия, т. е. помогли бы установить вторую степень тяжести заболевания.
Помимо сбора анамнеза, инструментальная диагностика является одним из первичных способов определения болезни. Общий осмотр пациентки (скрининговый метод) заключается в цитологическом обследовании шейки матки с использованием гинекологических зеркал (Пап-тест).
Если у пациентки выявлены подозрения на патологические изменения в структуре шейки, врач назначает дальнейшее наблюдение (углубленную диагностику). Дальнейший этап обследования предполагает проведение кольпоскопии совместно с прицельной биопсией шейки матки и биопсию эндоцервикса.
Кольпоскопия является визуальным методом, который в 80-90 % случаев с точностью определяет патологию. Из «плюсов» данного вида исследования можно отметить простоту применения, из «минусов» ‒ низкую специфичность, из-за чего нельзя спрогнозировать развитие процесса и тем самым снизить процент смертности от инвазивных форм РШМ.
Следует отметить, что с помощью гистологического метода исследования также невозможно спрогнозировать прогрессию дисплазии маточной шейки. Самый информативный метод – это гистология препарата, проведенная в результате конизации с выскабливанием цервикального канала.
 Тяжелая дисплазия или сильно выраженная – это опасная патология, которая может сигнализировать о начале развития онкологического процесса в шеечной области.
Тяжелая дисплазия или сильно выраженная – это опасная патология, которая может сигнализировать о начале развития онкологического процесса в шеечной области.
Коварство данного недуга еще и в том, что он зачастую не сопровождается клинической картиной, что приводит к позднему диагностированию патологии.
В большинстве случаев дисплазия диагностируется у женщин детородного возраста, однако не исключены случаи и более позднего развития патологии.
При данном заболевании количество слоев слизистой шейки увеличивается, структура клеток меняется, эпителий отторгается.
Что такое дисплазия
Дисплазия шейки матки имеет сходство с эрозией, но суть этих патологий разная, поэтому их стоит тщательно дифференцировать.
При эрозийном поражении слизистого слоя имеют место механические воздействия на ткани, а дисплазия сопровождается структурными клеточными изменениями, то есть наличием атипичных клеток.
Патология в большинстве случаев – это прогрессирующее заболевание, которое затрагивает не только поверхностные, но и глубокие слои эпителиальной ткани.
Согласно глубине распространения патологического процесса, медики различают три стадии дисплазии, самой опасной из которых безусловно является тяжелая (3 стадия).
Причины патологии
Подавляющее большинство медиков уверены, что причина дисплазии – это папилломавирус онкогенного штамма, который длительное время пребывает на слизистой шейки.
Кроме того, существует ряд провоцирующих факторов, которые в разы повышают риск развития этого недуга:
- многочисленные аборты;
- дисбаланс гормонов;
- хронические инфекции половых органов;
- ранняя половая жизнь;
- вредные привычки;
- недостаточное питание;
- наследственность;
- механические повреждения слизистой;
- частая смена половых партнеров;
- большое количество родов;
- наличие онкологии полового члена у партнера;
- ранние роды;
- снижением иммунитета;
- эрозия, эктопия;
- системные заболевания;
- длительный прием гормональных препаратов.

Тяжелая степень заболевания
При тяжелой форме дисплазии слизистая оболочка влагалищной части шейки поражается полностью.
Эту 3 степень дисплазии по-другому называют неинвазивным раком. В этом случае поражение затрагивает только эпителиальный слой, тогда как при инвазивном раке поражается и базальная мембрана, и более глубокие ткани в том числе.
Специфическими симптомами даже тяжелая степень дисплазии сопровождается редко, более того, их может не быть до тех пор, пока к процессу не присоединится другая патология – воспалительное заболевание или инфекция.
В этом случае признаки могут быть следующие:
- Выделения. Они становятся патологическими – изменяется их цвет, консистенция, запах. Часто выделений становится больше обычного, а также в них после полового акта могут наблюдаться кровяные прожилки.
- Боль. Боль может появляться во время интимной близости, а может наблюдаться постоянно.

Другие степени
В настоящее время специалисты выделяют три степени дисплазии:
- Легкая. Этот патологический процесс поражает клеточные структуры только нижней трети многослойной эпителиальной ткани, причем, изменения, которые при этом наблюдаются выражены довольно слабо.
- Умеренная. В этом случае нарушения наблюдаются не только в нижней, но и в средней части эпителия. Что касается изменений, они выражены более отчетливо.
- Тяжелая форма. Поражается вся толща эпителиальной ткани, однако, мышечная ткань, нервные окончания и кровеносные сосуды в патологический процесс не вовлекаются.

Может ли перерасти в рак?
Как уже было сказано выше, дисплазия – это и есть предраковое состояние, которое при наличии определенных условий может трансформироваться в злокачественную опухоль.
Если лечение не оказывается или оказывается неправильно, в 50% тяжелая форма дисплазии переходит в онкологию.
Процесс трансформации занимает, как правило, 10-15 лет, однако, при адекватном лечении подобного риска можно избежать.
Прогрессирование дисплазии с последующей трансформации в рак наблюдается в следующих случаях:
- вирус папилломы продолжает оставаться в организме пациентки;
- гормональные нарушения не корректируются;
- иммунная система продолжает функционировать на низком уровне;
- наблюдаются постоянные невылеченные воспалительные и инфекционные процессы;
- слизистая шейки матки продолжает травмироваться – при половых контактах, абортах, родах;
- пациентка не думает избавляться от алкогольной и никотиновой зависимости.
Существует ли 4 степень?
Современная медицина выделяет только 3 степени дисплазии шейки матки, которые были рассмотрены выше.
Что касается 4 степени, некоторые специалисты могут присваивать ее патологическому процессу, который представляет собой клеточную атипию.
Методы диагностики
Основными диагностическими мероприятиями, которые используются для обнаружения дисплазии являются ПАП-тест, ПЦР, кольпоскопия и биопсия.
Перед тем как провести кольпоскопичсекое исследование, шейка матки окрашивается раствором Люголя, далее при осмотре при помощи прибора, снабженного оптикой, можно увидеть неокрашенные участки слизистой. Это и есть очаг поражения.
ПАП-тест – это исследование мазка из шейки и влагалища на цитологию. Данное исследование проводят для выявления инфекционных возбудителей.
ПЦР анализ обязательно проводится для обнаружения вируса папилломы и определения его штамма.
Биопсия позволяет специалисту исследовать пораженную ткань и опередить наличие в ее структуре атипичных и онкологических клеток.

Возможно ли медикаментозное лечение?
К сожалению, вылечить тяжелую форму дисплазии медикаментами невозможно. Эффективным можно назвать только хирургическое лечение.
Перед операцией пациентка должна тщательно пролечить имеющиеся воспалительные и инфекционные процессы, а также принять курс лечения иммуностимуляторами (Интерферон и его аналоги). О лечении народными средствами, при тяжелой форме дисплазии, даже и говорить не стоит.
Хирургическое вмешательство
Для хирургического лечения тяжелой формы дисплазии обычно прибегают после двукратного подтверждения диагноза.
Хирургическое вмешательство назначается на 6-10 день цикла, кроме того, перед операцией необходимо убедиться в отсутствии беременности, воспалительных и инфекционных процессов в репродуктивной системе.
Дисплазию 3 степени лечат следующими методиками:
- Лазерная хирургия. В ходе данной процедуры на область поражения воздействуют пучком лазера низкого уровня интенсивности. Пораженные ткани нагреваются, что приводит к некротическим изменениям в них.
- Криодеструкция. Участок с атипичными клетками замораживается при помощи жидкого азота.
- Электрокоагуляция. Используется электрический ток, который прижигает патологический эпителий.
- Радиоволновой метод. На сегодняшний момент считается самым щадящим способом лечения дисплазии.
- Удаление поврежденных тканей скальпелем.
- Полноеудаление шейки.
- Полное удаление матки – гистероэктомия – назначается в тяжелых случаях недуга.
Не так давно, единственной и самой эффективной процедурой избавления от тяжелой степени дисплазии считалась конизация. При этом ткани иссекались при помощи электрического тока, лазера или скальпеля.
Это очень травматичная методика, при которой одновременно с поврежденными тканями удаляются и здоровые. Но на настоящий момент существуют более щадящие методики, которые не только являются менее травматичными, но и могут применяться по отношению к женщинам, планирующим рожать ребенка.
Удаление шейки матки полностью проводится в тех случаях, когда поражение слишком большое, а также при наличии в шеечной области злокачественного образования. Однако, согласно медицинской статистики, даже после такого лечения у женщины остается возможность иметь детей впоследствии.

Прогноз
Тяжелая степень дисплазии шейки матки при адекватном лечении имеет довольно хороший прогноз. Однако, даже после лечения патологии специалисты не могут дать высоких процентов гарантии, что рецидивов недуга не возникнет.
Как правило, заболевание рецидивирует, если пораженный участок был удален не полностью, а также если в организме пациентки остается вирус папилломы.
Что касается игнорирования данной патологии, в этом случае в 50% у женщины развивается инвазивный рак, который считается злокачественной опухолью и лечению поддается гораздо сложнее.
Последствия
Последствиями отсутствия адекватного лечения дисплазии являются:
- Онкологическое заболевание.
- Сильная интоксикация, которая возникает при регулярном отравлении организма продуктами жизнедеятельности клеток онкогенного характера.
- Голодание и измождение здоровых клеток. Поскольку обменные процессы у патологических клеток происходят быстрее, питательные вещества, поступающие в организм, поглощаются атипичными или злокачественными клеточными структурами.
- Вовлечение в патологический процесс здоровых эпителиальных клеток.


