Дерматит распространенный у детей
Содержание
Дерматит — это воспалительно-аллергическое заболевание кожных покровов. Родители больного малыша зачастую очень обеспокоены его состоянием, у них возникает множество вопросов: почему развивается эта патология, не опасно ли поражение кожи для здоровья и жизни и самое главное — как лечить дерматит у ребенка. Для назначения терапии обязательно нужно обратиться к педиатру или дерматологу. Специалист поставит правильный диагноз, от которого и будет зависеть назначение того или иного метода лечения. 
Разновидности дерматита
Дети, особенно в возрасте до года, наиболее часто страдают от этого заболевания. Все объясняется тем, что у них тонкая, нежная кожа. Ее состояние сильно зависит от негативных воздействий внешней среды. Патология классифицируется на несколько видов, отличающихся друг от друга причиной, симптоматикой и лечением.
Основные виды дерматитов у детей:
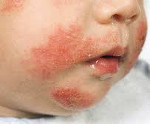
- Атопический — это аллергодерматоз, связанный с наследственной предрасположенностью к любым аллергическим проявлениям. Высыпания наблюдают на лице (обычно начинается со щек), на туловище, руках, ногах.
- Пеленочный — связан с недостаточным или неправильным уходом за ребенком. Сыпь обнаруживается в начале болезни на участках, закрытых подгузником.
- Контактный — развивается при воздействии на кожу ребенка разнообразных физических, химических и биологических негативных факторов. Повреждаются области, наиболее часто контактирующие с раздражителем.
- Себорейный — это дерматомикоз, развивающийся из-за избыточного размножения определенного условно-патогенного грибка при снижении иммунитета. Обычно поражается кожа волосистой части головы.
Несмотря на отличия по этиологическому фактору и клинической картине, среди симптомов разных форм дерматита есть общие:
- покраснение;
- отечность пораженных участков;
- зуд, шелушение кожи;
- ухудшение общего самочувствия: капризность, нарушение аппетита, сна.
Рекомендации
Лечение детского дерматита должно быть комплексным. Для облегчения самочувствия, устранения симптомов необходимы местные и системные препараты, специальная диета и правильный уход за ребенком.

Режим дня
Во время выраженных клинических проявлений кожного заболевания очень важно организовать правильный режим дня:
- Сон должен быть не менее 8 часов ночью (для грудничков — до 12 часов) и 2—3 часа днем.
- Ежедневно нужно гулять на свежем воздухе.
- Следует исключить подвижные игры при выраженной симптоматике.
- Во время обострений каждый день принимать все препараты и выполнять другие рекомендации врача.
- Из квартиры следует убрать все, что может спровоцировать развитие аллергической реакции. Устранить контакты с домашними животными, не пользоваться при ребенке дезодорантами, освежителем воздуха и другими аэрозолями, не курить в помещении.
Гигиена и уход
Обязательные условия, которые нужно соблюдать при лечении ребенка с дерматитом:
- Для проведения гигиенических процедур следует использовать только специальные детские средства с гипоаллергенным, натуральным составом (гели, пенки, шампуни, а также масла, кремы для кожи).

- Менять подгузник необходимо каждые 3—4 часа и после каждого акта дефекации. Длительный контакт с грязным подгузником усугубит состояние кожных покровов, а также может привести к осложнениям в виде вторичной гнойной инфекции.
- Желательно как можно дольше оставлять ребенка без подгузника. Воздушные ванны помогают быстрее вылечить воспаление, подсушить элементы сыпи на коже.
- Подмывать ребенка следует после каждого опорожнения кишечника.
- Купать малыша нужно ежедневно: лучше — принимать душ. Вода должна быть теплой. Частое использование мыла может привести к пересушиванию кожи и усилению шелушения и зуда при дерматите.
- Менять постельное и нательное белье рекомендуется ежедневно. Одежда ребенка должна быть из натуральных материалов (хлопок, лен), свободной, без давящих элементов (молнии, кнопки, пуговки).
- Остригать ногти ребенку во избежание расчесывания зудящих кожных покровов и занесения вторичной инфекции. Грудным детям рекомендуют надевать рукавички на руки из легкой натуральной ткани.
- Помещение следует часто проветривать и проводить там ежедневную влажную уборку.

Организация питания
При развитии симптомов дерматита у ребенка, находящегося на грудном вскармливании, убирают из рациона весь вновь введенный прикорм и оставляют только материнское молоко и уже привычные продукты. При этом мама должна соблюдать строгую гипоаллергенную диету.
Если ребенок кушает уже почти все, то врачу нужно внимательно изучить меню малыша и обязательно исключить то, что может вызвать аллергию, являющуюся причиной заболевания или усугубляющую его течение.
Основные принципы организации питания ребенка с дерматитом:
- Отказаться от всех продуктов, которые вызывают аллергическую реакцию: цитрусовые, красного цвета фрукты, овощи, морепродукты, рыба, сладости, мед, орехи.
- Исключить жареные, жирные, копченые, острые, соленые блюда для нормализации процессов пищеварения.
- Меню должно состоять из еды с большим содержанием белка: постное мясо (телятина, говядина), птица (курица, индейка), кисломолочные продукты с низкой жирностью.
- В рационе должно присутствовать большое количество злаков: каши из гречки, овсянки, пшена. Такие блюда содержат множество витаминов, микроэлементов, необходимых для быстрого заживления кожных покровов.

- Разрешается есть зеленые овощи (цветную капусту, брокколи, огурцы). Из картофеля и моркови готовят блюда, которые едят в небольших количествах при нормальной переносимости этих овощей.
- Из фруктов можно есть яблоки, груши. Желательно, чтобы они были выращены в своем огороде, чтобы быть уверенными в их качестве и отсутствии вредных для организма химикатов.
- Ребенок должен пить много жидкости: чистую негазированную воду, свежеприготовленные натуральные компоты из сухофруктов, ягод, которые не вызывают аллергических реакций. Употребление жидкости способствует выведению продуктов распада, токсинов, образованных вследствие воспалительных процессов в тканях кожных покровов.
Традиционные методы терапии
Лечение детского дерматита назначает специалист, учитывая причину заболевания и выраженность симптоматики.
Начинают обычно с простых наружных средств. Затем, по показаниям, добавляют таблетированные или инъекционные формы препаратов. В некоторых случаях требуется назначение физиотерапевтических методов.
Наружные препараты
Использование местных средств для лечения дерматита (мазей, гелей, кремов) способствует увлажнению кожи, восстановлению защитного слоя, устранению зуда, воспалительных процессов. Основные группы препаратов для локального лечебного воздействия:
- противовоспалительные (Циндол, Кетотифен, Тридерм);
- Депантенол;
- антигистаминные (Фенистил);
- гормональные средства (Адвантан, Элоком) назначаются при дерматите у детей только по строгим показаниям при неэффективности других лекарств и тяжелом течении заболевания;
- антибиотики — показаны для борьбы с вторичной инфекцией при ее присоединении.
Системное лечение
Такое воздействие позволяет скорее достичь положительного эффекта: быстрее проходят аллергические проявления (отек, зуд кожи), устраняется воспалительный процесс. Для системной терапии дерматита используются следующие фармакологические группы препаратов:
- Те же нестероидные, гормональные и противоаллергические средства, что назначались для местного воздействия, но в виде таблеток или инъекций (внутримышечных, внутривенных).

- Энтеросорбенты, связывающие и выводящие из организма токсины, ядовитые продукты метаболизма (Полисорб, Энтеросгель, Лактофильтрум).
- Ферментные лекарства, пробиотики, способствующие нормализации процессов пищеварения, улучшающие состояние микрофлоры кишечника. Это повышает иммунитет, мобилизует защитные силы организма в борьбе с кожными заболеваниями.
- Разнообразные витаминно-минеральные комплексы назначаются длительным курсом при диагностированных гипо- или авитаминозах, иммунодефицитах разной этиологии.
Физиотерапевтические методы
Для эффективного комплексного лечения дерматита у ребенка большую роль играют и физиопроцедуры, которые уменьшают выраженность воспаления, снимают отечность кожных покровов, ускоряют их регенерацию и заживление микроранок. Основные методы, применяемые в педиатрической практике:
- магнитотерапия;
- лечение ультразвуком;
- бальнеолечение;
- индуктотермия;
- светотерапия.

Курс лечения от дерматита полезно проводить в санаторно-курортных условиях на морском побережье, так как климат в таких местах полезен для больных с дерматологическими проблемами.
Народные средства
Наряду с традиционными способами лечения, врачи часто рекомендуют некоторые нетрадиционные. Народные методы подразумевают использование разнообразных целебных трав при доказанном отсутствии аллергических реакций у ребенка на них:
- Сок чистотела. Для приготовления лечебного средства несколько стеблей растения промывают и измельчают, используя мясорубку. Из полученной травяной кашицы выдавливают сок. Его разводят водой (1:3) и смазывают пораженные участки.
- Из чистотела готовят отвар: заливают 2 столовые ложки 0,5 л воды и варят на медленном огне или водяной бане примерно 10 минут. Полученную жидкость тщательно процеживают и добавляют в ванночку с водой, в которой купают ребенка.

- Для приготовления ванночек также используют отвары или настои других лечебных трав: ромашки, череды, календулы. Способ приготовления аналогичен описанному выше.
- Дегтярное мыло. Обладает противовоспалительным воздействием, ускоряет регенерацию поврежденных кожных покровов.
- Эфирное масло чайного дерева. Это вещество — эффективный антисептик, препятствующий размножению патогенных микроорганизмов на поверхности кожи, развитию воспалительных процессов.
Перед тем как начать лечить каким-либо средством, нужно проконсультироваться с педиатром или дерматологом.
Лечение дерматита у ребенка требует комплексного подхода для воздействия на этиологический фактор, все звенья патогенеза и симптоматику. Ни в коем случае нельзя заниматься самолечением. Необходимо при любых проявлениях кожного заболевания обратиться за медицинской помощью во избежание развития осложнений.

- Беспокойность
- Боль в пораженной области
- Высыпания на коже
- Жжение кожи
- Кожные эрозии
- Кожный зуд
- Мокнутие
- Отечность в пораженном месте
- Покраснение кожи
- Появление волдырей
- Появление папул
- Складчатость ладоней
- Складчатость стоп
- Сухость кожи
- Утолщение кожи на локтях
- Утолщение кожи на плечах
- Утолщение кожи на предплечьях
- Чешуйки в волосах
- Шелушение кожи
Дерматит у ребёнка – в детской дерматологии и педиатрии диагностируется у каждого второго пациента с заболеваниями кожного покрова. Такая болезнь воспалительно-аллергического характера встречается в равной степени у мальчиков и у девочек. Причины формирования подобной патологии будут несколько отличаться в зависимости от варианта её протекания. Зачастую в качестве предрасполагающего фактора выступают неправильный уход за малышом, влияние болезнетворных бактерий, а также влияние на кожу чрезмерно высоких или сильно низких температур.
Главным клиническим проявлением всех типов дерматитов выступают высыпания, но их характеристики зависят от варианта протекания патологического процесса. Также отмечается присутствие сильного кожного зуда и покраснения кожи.
Широкий спектр диагностических мероприятий направлен на то, чтобы провести дифференциацию между различными типами течения недуга. Помимо этого, очень важное место занимает тщательный физикальный осмотр.
Лечение дерматита у ребёнка подразумевает использование консервативных методик, а именно применение местных лекарственных препаратов и обработка кожного покрова различными лечебными растворами.
Этиология
Повлиять на формирование болезни могут биологические, физические или химические факторы, а также их совокупность. В подавляющем большинстве случаев манифестация наблюдается на первом году жизни – дети дошкольной и школьной возрастной категории подвергаются такому расстройству довольно редко.
Атопический дерматит у детей – одна из наиболее распространённых разновидностей заболевания, которая развивается на фоне:
- генетической предрасположенности;
- бронхиальной астмы;
- аллергии на продукты питания, шерсть, пыль или пыльцу;
- искусственного вскармливания;
- бесконтрольного применения лекарственных препаратов;
- различных инфекционно-вирусных недугов;
- заболеваний органов пищеварительной системы – сюда стоит отнести дисбактериоз кишечника, гастродуоденит и аскаридоз;
- любых иммунодефицитных состояний;
- ношения одежды из шерсти и синтетики;
- неблагоприятных экологических или климактерических условий;
- пассивного курения;
- психоэмоциональных стрессов.
Причины возникновения пелёночного дерматита представлены:
- недостаточно частым купанием младенца;
- редкой сменой одежды или подгузников;
- длительным контактом кожи ребёнка с синтетическими тканями;
- продолжительного нахождения в помещении с высоким уровнем влажности;
- прямым контактированием с химическими веществами, например, аммиаком, желчными кислотами или пищеварительными ферментами;
- влиянием патогенных бактерий или дрожжевых грибков из семейства кандида.
Основную группу риска составляют младенцы, появившиеся на свет раньше положенного срока, а также дети, страдающие от гипотрофии, рахита, дисбактериоза кишечника, частой и обильной диареи.
Себорейный дерматит у детей развивается из-за влияния такого болезнетворного агента, как Malassezia furfur. Такая бактерия живёт на коже здорового человека, однако при снижении сопротивляемости иммунной системы приводит к появлению такой разновидности болезни.
Формирование контактного дерматита обуславливается:
- длительным влиянием на кожный покров ребёнка чрезмерно низких или высоких температур;
- продолжительным контактом с прямыми солнечными лучами;
- частым ультрафиолетовым или рентгеновским облучением;
- постоянной обработкой кожи средствами дезинфекции – сюда стоит отнести спирт, эфир и йод;
- аллергией на средства личной гигиены, стиральные порошки, детские кремы и присыпки;
- контакт с насекомыми и некоторыми разновидностями растений, в частности примулой, лютиком, арникой и борщевиком.
При любых дерматитах усугубить проблему могут:
- наличие лишней массы тела;
- климато-географические условия;
- метеорологические факторы;
- малокровие;
- вакцинации;
- стрессовые ситуации;
- ОРВИ;
- бытовые условия.

Классификация
В зависимости этиологического фактора заболевание делится на:
- инфекционный дерматит у детей;
- контактный;
- вирусный;
- солнечный;
- бактериальный;
- аллергический;
- медикаментозный;
- семейный дерматит.
В качестве отдельной формы стоит выделить атипичный дерматит у детей, который относится к категории мультифокальных недугов. Его отличительной чертой является то, что клиническая картина представлена появлением довольно больших пузырьков, наполненных жидкостью.
По возрастной категории, в которой появились первые клинические проявления недуга, он бывает:
- младенческий – формируется у малышей от 2 месяцев до 2 лет;
- детский – развивается от 2 до 13 лет;
- взрослый — является таковым, если возникает от 13 лет и старше. Такая разновидность считается наиболее редкой.
В зависимости от распространённости патологического процесса дерматиты у ребёнка могут быть:
- ограниченными – при этом очаг высыпаний находится в определённой области;
- распространёнными – характеризуется поражением нескольких зон тела, например, головы и нижних конечностей;
- диффузными – в таких ситуациях происходит распространение высыпаний наблюдается на большей части кожи.
Классификация недуга по тяжести протекания:
- лёгкая степень;
- среднетяжелая степень;
- тяжёлая степень.
Помимо этого, болезнь может быть острой и хронической.
Симптоматика
Особенность такой патологии заключается в том, что она обладает широким разнообразием симптомов, что напрямую диктуется разновидностью протекания болезни.
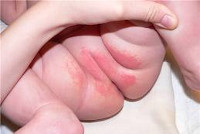
Основные клинические признаки аллергического или атопического дерматита у детей:
- переходящая или стойкая гиперемия;
- сухость и шелушение кожи;
- симметричное поражение кожного покрова лица, верхних и нижних конечностей, а также сгибательных поверхностей;
- кожный зуд различной степени выраженности;
- складчатость ладоней и стоп;
- утолщение кожи на локтях, предплечьях и плечах;
- формирование ранок, появляющихся из-за расчесывания высыпаний;
- повышенная пигментация век;
- сыпь по типу крапивницы;
- кератоконус;
- конъюнктивит;
- отёчность кожного покрова в местах поражения.

Для себорейного дерматита характерно:
- возникновение в первые 3 месяца жизни младенца и полное прекращение к 3 годам;
- появление в волосистой части головы сероватых чешуек, которые могут сливаться между собой и формировать сплошную корку;
- распространение высыпаний на область лба и бровей, зону за ушами и в естественных складках тела или конечностей;
- незначительная выраженность зуда;
- отсутствие выделения экссудата.
Симптоматика пелёночного дерматита представлена:
- поражением кожи в области ягодиц и промежности, на внутренней поверхности бёдер, а также поясницы и живота;
- усиливающейся гиперемией;
- мацерацией и мокнутием;
- образованием папул и пустул;
- появление эрозий из-за вскрытия пузырьков;
- повышенным беспокойством малыша;
- сильнейшим кожным зудом;
- болью и дискомфортом при прикосновении к больным участкам.
Для контактного дерматита свойственно возникновение:
- отёчности и гиперемии кожи в области её соприкосновения с раздражителем;
- сильного зуда и жжения;
- ярко выраженного болевого синдрома;
- волдырей, вскрытие которых становится причиной появления обширных мокнущих эрозивных участков.

Стоит отметить, что наиболее часто обострение симптоматики наблюдается в тёплое время года и только для атопического дерматита свойственно интенсивное выражение признаков зимой.
Диагностика
Возникновение на коже ребёнка высыпаний любого характера – это повод для родителей обратиться за квалифицированной помощью. Провести адекватную диагностику, установить виды дерматита и составить эффективное лечение может:
- детский дерматолог;
- педиатр;
- детский инфекционист;
- аллерголог-иммунолог.
Первый этап диагностирования подразумевает работу клинициста с пациентом и предполагает:
- изучение истории болезни и жизненного анамнеза маленького пациента – это нужно для того, чтобы установить причину возникновения недуга;
- тщательный физикальный осмотр, который в первую очередь направлен на оценивание состояния кожи и определение характера высыпаний;
- детальный опрос больного или его родителей – для выяснения степени выраженности клинических признаков и составления полной симптоматической картины.
Дерматит на лице у ребёнка или любой иной локализации требует проведения таких лабораторных исследований:
- общеклинический анализ крови;
- биохимия крови;
- серологические тесты;
- бактериальный посев мазков жидкости, выделяемой из пузырьков и папул;
- микроскопическое изучение соскоба с поражённого участка кожи;
- копрограмма;
- анализ каловых масс на дисбактериоз и яйца гельминтов.
Инструментальная диагностика ограничивается проведением:
- УЗИ брюшины;
- биопсии кожного покрова.

В процессе диагностики дерматиты вирусной и аллергической природы нужно дифференцировать с:
Лечение
В независимости от причины возникновения и разновидности патологии, тактика, чем лечить дерматит, всегда будет консервативной.
Основу терапевтических мероприятий составляет применение местных лекарственных веществ – сюда стоит отнести мази и кремы от дерматита, которые обладают антигистаминным, противовоспалительным и заживляющим эффектом. Наиболее эффективными будут те средства, которые включают в себя гормоны и глюкокортикоиды.
Комплексная терапия при дерматите также должна включать в себя:
- пероральный приём медикаментов, а именно НПВС, ферментных лекарств, энтеросорбентов и антигистаминных препаратов, а также витаминных комплексов и иммуномодуляторов;
- физиотерапевтические процедуры – сюда стоит отнести рефлексотерапию, гипербарическую оксигенацию, индуктотерапию, магнитотерапию, светотерапию и фотолечение;
- диету, которой должны придерживаться кормящие матеря грудного ребёнка. Необходим отказ от жирной и острой пищи, цитрусовых и копчёностей, морепродуктов и консервы, клубники и малины, яиц и икры, молочной продукции и кофе, а также от экзотических фруктов и напитков;
- применение средств народной медицины, но только после одобрения лечащего врача.
Профилактика и прогноз
Для снижения вероятности развития подобного недуга родителям малышей необходимо:
- осуществлять правильный уход за кожей младенца;
- регулярно выполнять гигиенические мероприятия;
- своевременно увлажнять кожный покров;
- обеспечивать правильное и полноценное питание;
- не допускать перегрева или переохлаждения организма;
- избегать контакта с аллергеном;
- ранее выявление и полноценное лечение патологий вирусного и инфекционного характера;
- покупать одежду из натуральных тканей;
- использовать подгузники, соответствующие возрастной категории ребёнка;
- регулярно показывать малыша педиатру.
Зачастую дерматит у детей обладает благоприятным прогнозом – это возможно лишь при условии раннего обращения за квалифицированной помощью. Однако при игнорировании симптомов или в случаях несоблюдения рекомендаций лечащего врача велика вероятность развития осложнений. К основным последствиям стоит отнести присоединение вторичного инфекционного, грибкового или вирусного процесса. В таких случаях избавиться от болезни будет намного тяжелее, а также не исключён её переход в хроническую форму и возникновение следов на поражённых участках кожи после выздоровления.
Дерматит у детей – комплекс воспалительно-аллергических реакций кожи, возникающих в ответ на воздействие различных раздражителей. Дерматит у детей проявляется эритемой различных участков кожи, зудом, наличием сыпи или чешуек, изменением чувствительности воспаленных участков кожи, ухудшением общего самочувствия. Диагностика дерматита у детей и его формы основана на данных визуального осмотра, анализов соскоба с пораженной поверхности кожи, иммунологического и биохимического обследования. Лечение дерматита у детей предусматривает устранение контакта с вызвавшим реакцию раздражителем, обработку пораженных участков кожи, прием антигистаминных, иммуномодулирующих, седативных средств.
Общие сведения
Дерматит у детей – локальное или распространенное воспаление кожных покровов ребенка, развивающееся вследствие прямого или опосредованного воздействия факторов биологической, физической или химической природы. В детской дерматологии и педиатрии дерматиты составляют 25-57% случаев всех заболеваний кожи. У детей чаще всего встречаются атопический, себорейный, контактный и пеленочный дерматиты. Как правило, дерматиты у детей манифестируют на первом году жизни, а в дошкольном и школьном возрасте впервые развиваются относительно редко. Начавшись в раннем детстве, дерматит может приобрести рецидивирующее течение и привести к снижению социальной адаптации ребенка.

Причины дерматита
Атопический дерматит у детей является типичным аллергодерматозом, в основе развития которого лежит наследственная предрасположенность, аллергенные и неаллергенные причинные факторы. Для обозначения атопического дерматита у детей дерматологи и педиатры иногда используют термины «детская экзема», «экссудативный диатез», «аллергический диатез» и др.
У детей с атопическим дерматитом чаще всего имеется отягощенный семейный анамнез по аллергическим заболеваниям (бронхиальной астме, пищевой аллергии, поллинозу и др.). К атопическому дерматиту склонные дети, находящиеся на искусственном вскармливании, страдающие пищевой, лекарственной, пыльцевой или бытовой аллергией, частыми инфекционно-вирусными заболеваниями, патологией ЖКТ (гастродуоденитом, аскаридозом, дисбактериозом и др.), иммунодефицитом.
Пеленочный дерматит у детей связан с плохим или неправильным уходом за ребенком: недостаточно частой сменой подгузников и одежды, редкими купаниями и т. д. Пеленочный дерматит у детей может возникать при длительном контакте кожи с механическими (тканью пеленки или подгузника), физическими (влажностью и температурой), химическими (аммиаком, солями желчных кислот, пищеварительными ферментами) и микробными (условно-патогенными и патогенными бактериями, дрожжевыми грибками рода кандида) факторами.
К развитию пеленочного дерматита предрасполагает недостаточная морфофункциональная зрелость кожных покровов у детей грудного возраста, обусловленная слабостью соединительнотканного компонента дермы, хрупкостью базальных мембран, тонкостью и ранимостью эпидермиса, слабой увлажненностью кожи, несовершенством терморегуляторной и иммунной функции кожи. К группе риска по возникновению пеленочного дерматита относятся недоношенные дети, страдающие гипотрофией, рахитом, дисбактериозом кишечника, частыми поносами.
Этиологическим агентом себорейного дерматита у детей выступает грибок Malassezia furfu, являющийся представителем нормобиоты здоровой кожи человека. При хорошей иммунной реактивности грибок ведет себя спокойно, однако при различного рода нарушениях гомеостаза может вызывать перхоть, фолликулит и себорейный дерматит у детей.
Контактный дерматит у детей может возникать при чрезмерном воздействии на кожу низких или высоких температур, солнечных лучей, УФО, рентгеновских лучей; частой обработке кожи дезинфицирующими средствами (спиртом, эфиром, йодом); применении средств гигиены и косметики (стиральных порошков, кремов, присыпок), контакте с некоторыми видами растений (борщевик, молочай, лютик, примула, арника) и насекомых.
Усугубить течение различных видов дерматита у детей могут климато-географические и метеорологические факторы, бытовые условия, ОРВИ, анемии, ожирение, психологические стрессы, вакцинация.
Симптомы дерматита у детей
Симптомы атопического дерматита
Обычно манифестирует в первом полугодии жизни; реже развивается в дошкольном, школьном или подростковом возрасте. Кожные высыпания при атопическом дерматите у детей могут быть представлены стойкой гиперемией или преходящей эритемой, сухостью и шелушением кожи либо мокнущей папулезно-везикулезной сыпью на эритематозном фоне. К характерным признакам атопического дерматита у детей относятся симметричность поражения кожи на лице, конечностях, сгибательных поверхностях суставов; зуд различной интенсивности. Довольно часто при атопическом дерматите у детей обнаруживается складчатость (гиперлинеарность) ладоней и подошв; фолликулярный гиперкератоз локтей, предплечий, плеч; белый дермографизм, расчесы кожи, пиодермии, гиперпигментация век («аллергическое сияние»), хейлит, крапивница, кератоконус, рецидивирующий конъюнктивит и др.
Естественным ходом прогрессирования атопического дерматита у детей при отсутствии надлежащего лечения может стать так называемый «атопический марш» или атопическая болезнь, характеризующаяся присоединением других аллергических заболеваний: аллергического конъюнктивита, аллергического ринита, бронхиальной астмы.
Симптомы себорейного дерматита
Данный вид дерматита встречается примерно у 10% детей первых 3 месяцев жизни и полностью прекращается к 2-4 годам. Первые проявления себорейного дерматита у ребенка могут появиться уже на 2-3 неделе жизни. При этом на волосистых участках головы образуются сероватые отрубевидные чешуйки (гнейс), которые, сливаясь, превращаются в сплошную сальную корку. Гнейс может распространяться на кожу лба, бровей, заушной области; иногда пятнисто-папулезные высыпания, покрытые чешуйками на периферии, обнаруживаются в естественных складках туловища и конечностей.
Отличительными особенностями себорейного дерматита у детей служит минимальная выраженность зуда, отсутствие экссудации (чешуйки сальные, но сухие). При насильственном снятии корочек обнажается ярко гиперемированная кожа; в этом случае она может мокнуть и легко инфицироваться.
Симптомы пеленочного дерматита
Пеленочный дерматит характеризуется раздражением кожных покровов ягодичной области, внутренней поверхности бедер, промежности, поясницы, живота, т. е. участков кожи, соприкасающихся с мокрыми и загрязненными подгузниками, пеленками, ползунками. Пеленочный дерматит встречается у 35-50% грудничков, чаще развивается у девочек в возрасте от 6 до 12 месяцев.
По степени выраженности клинических проявлений выделяют 3 степени пеленочного дерматита. При легких проявлениях дерматита у детей возникает умеренная гиперемия кожи, неярко выраженная сыпь и мацерация кожи в местах типичной локализации. Пеленочный дерматит средней степени тяжести характеризуется образованием папул, пустул и инфильтратов на раздраженных участках кожных покровов. Тяжелый пеленочный дерматит у детей протекает с вскрытием пузырьков, образованием участков мокнутия и эрозий, обширных сливных инфильтратов.
Развитие пеленочного дерматита влияет на общее самочувствие детей: они становятся беспокойными, часто плачут, плохо спят, поскольку воспаленные участки кожи сильно зудят, а прикосновения к ним причиняют дискомфорт и боль. У девочек пеленочный дерматит может приводить к развитию вульвита.
Симптомы контактного дерматита у детей
Проявления возникают непосредственно на том участке кожи, с которым соприкасался какой-либо раздражитель. Основные признаки контактного дерматита у детей включают отечную гиперемию кожи с резкими границами, сильный зуд, жжение, болезненность, образование волдырей, вскрытие которых приводит к формированию мокнущих эрозивных участков.
Контактный дерматит у детей может принимать острое или хроническое течение. Острая фаза наступает сразу после контакта с раздражителем и прекращается вскоре после завершения воздействия. Хроническое течение дерматит у детей приобретает после частого повторного воздействия агрессивного фактора.
Диагностика
Появление любых высыпаний на коже ребенка требует внимательной оценки со стороны педиатра, детского дерматолога, детского аллерголога-иммунолога, иногда – детского инфекциониста. При подозрении на дерматит у детей проводится тщательный сбор анамнеза, осмотр кожных покровов, клинико-лабораторное обследование.
В диагностике атопического дерматита у детей важную роль играет выявление в крови эозинофилии, повышенного уровня общего IgE, аллергенспецифических IgE и IgG методами ИФА, RAST, RIST, MAST; наличие положительных кожных или провокационных тестов с аллергенами.
При наличии вторичной инфекции проводится бактериологическое исследование мазков; для обнаружения патогенных грибков изучается соскоб с гладкой кожи. В рамках обследования детей с дерматитом важно исследование копрограммы, кала на дисбактериоз и яйца гельминтов, проведение УЗИ органов брюшной полости. Иногда с целью дифференциальной диагностики выполняется биопсия кожи.
В процессе обследования важно уточнить причины и форму дерматита у детей, а также исключить наличие иммунодефицитных заболеваний (синдрома Вискотта-Олдрича, гипериммуноглобулинемии Е), розового лишая, микробной экземы, чесотки, ихтиоза, псориаза, лимфомы кожи.
Лечение дерматита у детей
Реализация комплексного подхода к терапии атопического дерматита у детей включает снижение или исключение контакта с аллергеном, правильный подбор диеты, медикаментозную терапию, аллерген-специфическую иммунотерапию. Системная фармакотерапия предусматривает прием антигистаминных препаратов, НПВС, энтеросорбентов, ферментов, витаминных препаратов; при тяжелом течении дерматита у детей – глюкокортикоидов. Для купирования обострений атопического дерматита у детей используется плазмаферез или гемосорбция.
Топическая терапия направлена на устранение воспаления и сухости кожи, восстановление барьерных свойств кожи и профилактику вторичной инфекции. Она включает наружное применение кортикостероидных мазей, нестероидных гидролипидных кремов, дезинфицирующих жидкостей, примочек, влажно-высыхающих повязок. При атопическом дерматите у детей хорошо себя зарекомендовали нефармакологические методы лечения: рефлексотерапия, гипербарическая оксигенация, индуктотермия, магнитотерапия, светотерапия. При резистентных к традиционной терапии формах атопического дерматита у детей может применяться ПУВА-терапия.
Основу лечения себорейного дерматита составляет правильно организация ухода за пораженной кожей с помощью специальных противогрибковых шампуней и кремов. Детям назначается мытье головы дерматологическими шампунями с кетоконазолом циклопироксом, дегтем и др.), обладающими фунгистатическим, фунгицидным, кераторегулирующим и противовоспалительным и действием. После этого на кожу головы наносится минеральное или оливковое масло. Для очищения участков себореи на гладкой коже используются специальные гели, после чего кожа смазывается дерматологическим кремом. В среднем курс терапии себорейного дерматита у детей длится около 6 недель.
В лечении пеленочного дерматита у детей главная роль отводится организации правильного гигиенического ухода: частой смене пеленок и подгузников, подмыванию ребенка после каждого акта мочеиспускания и дефекации, принятию воздушных и травяных ванн. Пораженные участки кожи ребенка должны тщательно высушиваться, обрабатываться присыпками и лечебными средствами гигиены, содержащими пантенол, декспантенол, пироктона оламин и т. п.). Следует избегать назначения топических кортикостероидов при лечении пеленочного дерматита у детей. Терапия контактного дерматита предполагает исключение воздействия на кожу агрессивных веществ. Для снятия воспаления применяются пасты на основе цинка, мази на основе ланолина, присыпки, отвары трав.
Профилактика
При любых формах дерматита у детей важны общие мероприятия: закаливающие процедуры, правильный уход за детской кожей, использование высококачественной детской косметики и гипоаллергенных средств гигиены, ношение одежды из натуральных материалов и т. д. Необходима смена подгузников каждые 4 часа (или сразу после дефекации), недопущение длительного контакта кожи с выделениями. Важное значение имеет коррекция рациона питания, нормализация деятельности ЖКТ.
При атопическом дерматите у детей следует избегать контакта с бытовыми и пищевыми аллергенами. Продлению ремиссии способствуют длительные курсы климатотерапии.


