Заболевание яичек варикоцеле
Содержание
- 1 Содержание
- 2 Классификация варикоцеле [ править | править код ]
- 3 Симптомы и клинические проявления [ править | править код ]
- 4 Диагностика [ править | править код ]
- 5 Лечение [ править | править код ]
- 6 Варикоцеле и армия [ править | править код ]
- 7 Варикоцеле и бесплодие
- 8 Классификация
- 9 Эпидемиология
- 10 Причины возникновения
- 11 Признаки варикоцеле
- 12 Диагностика
- 13 Лечение варикоцеле
- 14 Определение болезни. Причины заболевания
- 15 Симптомы варикоцеля
- 16 Патогенез варикоцеля
- 17 Классификация и стадии развития варикоцеля
- 18 Осложнения варикоцеля
- 19 Диагностика варикоцеля
- 20 Лечение варикоцеля
- 21 Прогноз. Профилактика
| Состояние | отпатрулирована |
| Варикоцеле | |
|---|---|
 Лозовидное венозное сплетение (plexus pampiniformis) в норме |
|
| МКБ-10 | I 86.1 86.1 |
| МКБ-10-КМ | I86.1 |
| МКБ-9 | 456.4 456.4 |
| МКБ-9-КМ | 456.4 [1] [2] |
| DiseasesDB | 13731 |
| MedlinePlus | 001284 |
| eMedicine | radio/739 |
| MeSH | D014646 |

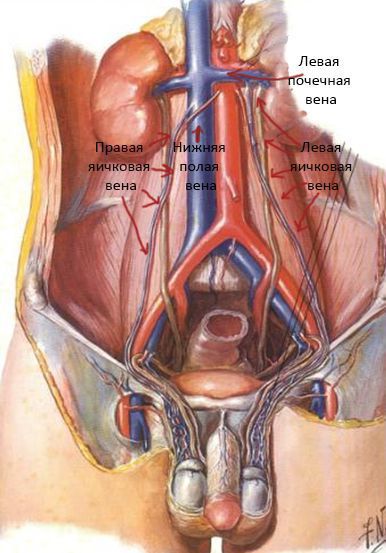
Варикоце́ле (новолат. varicocele ; лат. varix, varicis — вздутие на венах, др.-греч. kēlē — опухоль) — расширение вен гроздьевидного сплетения семенного канатика. Часто имеются и другие признаки поражения венозной системы — расширение вен нижних конечностей, геморрой. Варикоцеле обычно проявляется с левой стороны (очень редко проявляется как двустороннее или правостороннее), что объясняется впадением семенной вены слева под прямым углом в почечную вену. В положении лёжа вены спадаются [3] .
Различают идиопатическое (первичное) и симптоматическое (вторичное) варикоцеле. Симптоматическое варикоцеле может наблюдаться при изменении геометрии нижней полой вены — например, вследствие прорастания новообразования правой почки. Такое варикоцеле находится справа и степень наполнения вен не зависит от положения больного [3] .
Содержание
Классификация варикоцеле [ править | править код ]
Классификация Лопаткина Н. А. (1978 год), в основном применяется в настоящее время) — является более упрощённой и учитывает степень выраженности варикоцеле и изменения трофики яичка:
- I степень — варикоз вен выявляется только пальпаторно при натуживании больного в вертикальном положении тела;
- II степень — визуально определяются расширенные вены, размеры и консистенция яичка не изменены;
- III степень — выраженная дилатация вен гроздевидного сплетения, уменьшение яичка и изменение его консистенции [4] .
Классификация Исакова Ю. Ф. (1977 год) — прочно укрепилась в детской хирургической практике; помимо выраженности варикоцеле оценивает его влияние на трофику яичка.
- I степень — варикоцеле незаметно визуально, но чётко определяется пальпаторно, особенно при напряжении;
- II степень — варикозные узлы явно определяются визуально, но размеры и консистенция яичка не изменены;
- III степень — на фоне выраженного варикозного расширения вен отмечаются уменьшение и тестоватость яичка [4] .
Классификация B.L. Coolsaet (1980 год) — содержит гемодинамические критерии расширения вен семенного канатика.
- 1 тип — рефлюкс из почечной вены в яичковую;
- 2 тип — рефлюкс из подвздошной вены в яичковую;
- 3 тип — комбинация первых двух типов [4] .
Классификация L.Dubin и R.Amelar (1978 год) — варикоцеле подразделяется на три степени:
- I степень — варикозные вены определяются только при проведении пробы Вальсальвы;
- II степень — вены не видны при внешнем осмотре мошонки, но пальпируются без проведения нагрузочной пробы;
- III степень — варикозные вены видны при осмотре.
- I степень: расширенные вены в мошонке не видны и не пальпируются, за исключением их расширения при пробе Вальсальвы;
- II степень: расширенные вены в мошонке не видны, но легко пальпируются;
- III степень: расширенные венные сплетения выпячиваются сквозь кожу мошонки и легко пальпируются [4] .
Симптомы и клинические проявления [ править | править код ]
Варикоцеле может как вызывать, так и не вызывать субъективные ощущения у больных. Чаще они выражаются как различные болевые ощущения, может наступить атрофия яичка [3] .
Длительный застой венозной крови ведёт к ишемии, развитию склеротических изменений в яичке и нарушению дифференцировки сперматогенного эпителия, повреждается гематотестикулярный барьер. Развивается аутоиммунная агрессия, что в дальнейшем может проявиться снижением общего сперматогенеза и развитием бесплодия [5] .
Диагностика [ править | править код ]
Установление диагноза не представляет трудностей. Определяется расширение вен обычно на основании клинической картины, УЗИ или доплерографии (лёжа и стоя), пальпации гроздьевидного (лозовидного) сплетения, пробы Вальсальвы. Также проводят исследование уровня половых гормонов в крови. Прежде чем приступить к лечению, врач на основе спермограммы определяет степень выраженности заболевания.
Лечение [ править | править код ]
При операции Иваниссевича проводится перевязка и пересечение варикозно расширенной вены (или вен) семенного канатика. После чего обратный отток венозной крови вниз по яичковой вене прекращается. Операция проводится под общей анестезией. Операция заключается в следующем действии. В подвздошной области (обычно слева) чуть выше и параллельно паховому каналу делается разрез около 5 см. Послойно рассекаются кожа, подкожная клетчатка и фасции. Далее разрезается апоневроз — стенка пахового канала. В паховом канале у мужчин проходит семенной канатик, среди элементов которого — и вены лозовидного сплетения. Эти вены перевязываются и пересекаются. Далее все ткани послойно ушиваются.
Микрохирургическая операция Мармара
Метод операции схож с операцией Иваниссевича, но является менее инвазивным, так как длина разреза составляет всего 2 см и поэтому травмируется значительно меньше тканей. Сроки реабилитации и количество осложнений значительно меньше по сравнению с вышеописанным методом. Количество рецидивов составляет всего 2-5%. Разрез производится в паховой области. Семенной канатик извлекается наружу, и каждая расширенная венка аккуратно отделяется и пресекается. На кожу накладываются саморассасывающиеся швы.
Варикоцеле и армия [ править | править код ]
Возможность призыва в армию при диагнозе варикоцеле определяется исходя из степени заболевания и наличия функциональных нарушений. Категория годности к военной службе утверждается на основании 45 статьи Расписания болезней (Приложения к положению о военно-врачебной экспертизе) [6] . В соответствии с документом призывники с однократным проявлением варикоцеле II степени признаются годными к службе в армии с категорией «Б-3».
От призыва освобождаются граждане, имеющие:
- рецидивное расширением вен семенного канатика II степени (категория годности "В" выставляется при отказе юноши от лечения);
- варикозное расширение вен семенного канатика III степени.
Категория годности к военной службе утверждается по итогам медицинского освидетельствования и подтверждения диагноза при помощи дополнительного обследования.

Варикоцеле — ненормальное расширение вен лозовидного (гроздьевидного) сплетения семенного канатика в пределах мошонки. Причины возникновения и развития заболевания в настоящее время остаются неизвестными, при этом специалисты отмечают множество факторов, влияющих на его возникновение: повышение температуры яичек, увеличение венозного давления, повреждение клеток во время окисления, гипоксия и гормональный дисбаланс.
Варикоцеле распространено среди мужчин в возрасте от 15 до 25 лет и в подавляющем количестве случаев встречается с левой стороны. Заболевание является наиболее частой причиной мужского бесплодия, затрагивая приблизительно 40% мужчин с первичным бесплодием и 80% мужчин со вторичным бесплодием. Расширение вен в мошонке редко причиняет какой-либо дискомфорт и остается незамеченными на протяжении длительного времени, только врач в процессе обследования и при помощи аппаратных методов исследования может поставить диагноз.
Варикоцеле и бесплодие
Бесплодие затрагивает около 15% пар репродуктивного возраста и является одной из главных проблем современного здравоохранения. По статистике в 40-50% случаев неспособность пары в детородном возрасте зачать ребенка является результатом мужского типа заболевания. Идиопатическое бесплодие, при котором сперма обладает аномальными параметрами без определенных на то причин, является наиболее распространенным фактором заболевания. Другой частой причиной мужского бесплодия является варикоцеле, которое согласно исследованию среди европейского населения мужского пола встречается в 16,6% случаев.
Первые исследования о наличии варикоцеле в яичках у мужчин описал греческий врач Цельс, который отметил: «вздутые вены и заметные скручивания на яичке, которое становится меньше вследствие отсутствия питания». Первое упоминание о влияние варикоцеле на фертильность было сделано в начале XX века , когда пациентам для улучшения качества спермы было рекомендовано хирургическое вмешательство. В 1952 году доктор Таллох впервые сообщил, что после перевязки расширенных вен у пациента с азоспермией (отсутствие сперматозоидов в сперме) произошло увеличение концентрации сперматозоидов до 27×10 / мл. С тех пор многие исследования были сосредоточены на диагностике и лечении варикоцеле в целях увеличения рождаемости, но ни одно из них не дало четкого ответа относительно взаимосвязи между варикоцеле и бесплодием.
Классификация

Эпидемиология
Большинство ранних эпидемиологических исследований варикоцеле среди лиц мужского пола (военных новобранцев, подростков и школьников) показали, что распространенность заболевания составляет около 15%. Кроме того, специалистам не удалось подтвердить, что определяющим фактором расширения вен гроздьевидного сплетения является возраст.
Последующие эпидемиологические исследования показали, что варикоцеле развиваются в период взросления и физиологических изменений в организме юношей. Доктор Остер в медицинском журнале «Acta Paediatrica» 1970 года выпуска опубликовал исследование, в ходе которого не смог выявить никаких заболеваний яичек среди 188 мальчиков в возрасте от 6 до 9 лет. Но обнаружил тенденцию к развитию варикоцеле у мальчиков в возрасте от 10 до 14 лет, что убедительно доказывает фактор развития заболевания в период полового созревания.
В 2000 году доктор Акбай в соавторстве с другими специалистами из Университета Мерсин (Турция) оценили распространенность варикоцеле среди 4052 мальчиков в возрасте от 2 до 19 лет. Согласно их данным, распространенность заболевания составила меньше 1% у мальчиков в возрасте 2-10 лет, 7,8% у мальчиков в возрасте 11-14 лет и 14,1% у мальчиков в возрасте 15-19 лет. Эти эпидемиологические наблюдения указывают на то, что венозная недостаточность, присущая варикоцеле, в первую очередь проявляется во время развития яичек.
Более поздние исследования показывают, что распространенность варикоцеле у взрослых мужчин связанна с возрастом. Доктор Левингер из Медицинского центра им. Рабина в 2007 году оценил возрастную распространенность варикоцеле у мужчин в возрасте старше 30 лет. Из 504 мужчин у 34,7% в ходе медицинского осмотра было обнаружено заболевание. При дальнейшем анализе специалисты обнаружили, что распространенность варикоцеле увеличивается примерно на 10% в течение каждых десяти лет жизни. Распространенность составила 18% случаев в возрасте 30-39, 24% в возрасте 40-49 лет, 33% в возрасте 50-59 лет, 42% в возрасте 60-69, 53% в возрасте 70-79 и 75% в возрасте 80-89.
Распространенность варикоцеле у мужчин, имеющих проблемы с репродуктивной системой находится в диапазоне от 25 до 35%. В 1992 году Всемирная организация здравоохранения (ВОЗ) провела обширное исследование, в ходе которого специалисты 34 медицинских центров по всему миру в общей сложности обследовали более 9000 мужчин. Итог: 25,4% мужчин с аномальной морфология сперматозоидов имели варикоцеле, при этом 11,7% мужчин обладали нормальной спермограммой.
Причины возникновения
Этиология заболевания полностью не выяснена. В данный момент выделяют три основные причины развития варикоцеле у мужчин:
#1. Различия семенных вен.
Расширение вен гроздьевидного сплетения происходит вследствие анатомических различий между правой и левой яичковой (семенной) веной. Впадение левой семенной вены в почечную происходит под углом 90 градусов, в то время как правая семенная вена впадает в нижнюю полую вену под углом менее 90 градусов. Специалисты считают, что такое неравенство приводит к увеличению гидростатического давления левой семенной вены, которое затем передается на венозное сплетение семенного канатика и вызывает его расширение.
#2. Недостаток функциональных клапанов.
Второе предположение основано на наблюдении, что на внутренней стороне семенных вен присутствуют в небольшом количестве или вовсе отсутствуют клапаны, которые пропускают кровь в нужном направлении. Данная патология может привести к регрессу крови, что в свою очередь ведет к развитию варикоцеле.
#3. Частичная непроходимость левой семенной вены.
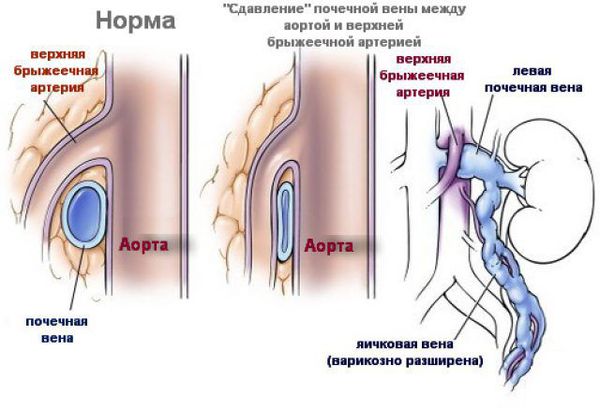
По мнению врачей, третьей причиной развития варикоцеле может являться частичная непроходимость левой семенной вены вследствие сжатия левой почечной вены в аорто-брыжеечном угле («Синдром Щелкунчика»).
Базовые факторы здорового образа жизни: физическая активность, соблюдение диеты, умеренное употребление алкоголя и отказ от курения также могут влиять на частоту возникновения и тяжесть симптомов варикоцеле.
Признаки варикоцеле
Многие мужчины на протяжении длительного времени не испытывают никаких симптомов варикоцеле. И только во время планового медицинского обследования или после обращения к доктору с проблемой зачатия ребенка болезнь может быть обнаружена.
В некоторых случаях признаком варикоцеле является чувство тяжести в яичке или тупая боль, которая нарастает в течение дня, особенно при жаркой погоде или после физических нагрузок. Кроме того, частым симптомом заболевания является расширенные вены или припухлость на мошонке, а также уменьшение яичка.
Основные симптомы:
- бесплодие;
- припухлость в мошонке;
- повторяющиеся боли в яичках;
- заметно увеличенные или скрученные жилы в мошонке;
- уменьшение объема яичек (в редких случаях).

Диагностика
Физическая осмотр является важным диагностическим инструментом при оценке варикоцеле у мужчин. Однако относительно недавнее внедрение рентгенологических исследований позволило улучшить диагностику и методы лечения заболевания.
Физический осмотр
Для обеспечения спокойствия мошонки и отсутствия каких-либо раздражений, диагностика варикоцеле должна производится в тихом и спокойном помещении при комфортной температуре. Врач производит пальпацию с помощью и без маневра Вальсальвы у пациента в положении стоя.
Последующее обследование повторяется в положении лежа на спине для оценки декомпрессии расширенных вен. В дополнении к пальпации специалист должен отметить увеличение вен гроздьевидного сплетения, а также размеры яичек. Классификация производится согласно методу докторов L. Dubin и R. Amelar.
Однако не всегда даже опытный врач-андролог способен определить заболевание, особенно на его ранней стадии развития. Именно поэтому в последние несколько лет специалисты все больше склонны доверять инструментальным методам диагностики.
Флебография
На ранних этапах применения ретроградной флебографии удалость диагностировать характер механизма клапанной некомпетентности. Чрескожная пункция при обследовании обычно осуществляется через правую бедренную или подколенную вену с последующим продвижением до семенной вены для заполнения контрастным веществом. Флебография считается наиболее точным тестом, поскольку у почти 100% мужчин с клинически пальпируемым варикоцеле наблюдается рефлюкс семенной вены (обратный ток крови).
Термография
Данный вид исследования был разработан в качестве неинвазивной альтернативы флебографии. Термография — метод с использованием термографической пластины с содержанием чувствительных к нагреванию жидких кристаллов, которые обнаруживают изменения температуры в мошонке. Диагностика варикоцеле при обследовании была основана на обнаружении гипертермии (накоплении избыточного тепла) в области лозовидного сплетения или семенников.
Более современное экспериментальное исследование для оценки диагностических критериев заболевания выявляет разницу температур порядка 0,5-3 градусов Цельсия между левым и правым лозовидным сплетением. Однако и другие патологии, такие рак яичка или инфекции также могут привести к разнице температур, уменьшая достоверность данных при выявлении варикоцеле.
УЗИ мошонки является наиболее авторитетным и широко используемым методом для изучения варикоцеле. С появлением высокочастотных датчиков в аппаратах и допплеровских технологий, данный вид исследования становится все более легким для выполнения. Кроме того, высокое качество изображений позволяет докторам без проблем оценить кровяной поток в пределах сосудистых семенников и соседних структурах.
Ультразвуковое исследование мошонки проводится с пациентом в положении лежа на спине. При этом орган поддерживается с помощью полотенца, а на его поверхность наносится специальный гель. Результатом обнаружения варикоцеле является расширение вен лозовидного сплетения более 2 мм.
Доплеровское ультразвуковое исследование представляет собой метод измерения скорости, при которой кровь течет в сосуде. Ультразвуковой аппарат, оснащенный доплеровским режимом показывает обратное направление крови при маневре Вальсальвы, что указывает на варикоцеле.
Магнитно-резонансная томография (МРТ)
Использование магнитно-резонансной томографии (МРТ) для диагностики и визуализации варикоцеле встречается крайне редко и применяется в исключительных случаях. Преимуществом МРТ по сравнению с другими существующими методами визуализации является высокая степень детализации анатомии забрюшинного пространства. Заведующий отделением детской нефрологии в Университете Башкент доктор Kaan Gulleroglu в недавнем своем исследовании предложил использовать МР-ангиографию для обнаружения варикоцеле, причиной которого является «Синдромом Щелкунчика».

Лечение варикоцеле
Открытое иссечение вен семенного канатика в мошонке
Первый открытый хирургический метод лечения больных с варикоцеле был проведен в начале 1900-х годов. В то время специалисты применили метод открытого иссечения вен семенного канатика в мошонке, предусматривающий массовое наложение специальных нитей на кровеносные сосуды. Однако хирургическое вмешательство через скротальный доступ не было широко распространено из-за проблем сохранения артериального кровоснабжения яичка, которые впоследствии могли привести к атрофии яичек и ухудшению фертильности.
Открытая ингуинальная варикоцелэктомия
В 1949 году доктор Паломо провел операцию, в ходе которой сделал разрез выше пахового канала, там, где семенная вена, как правило, уже выходит из сплетения и перевязал вместе с семенной веной семенную артерию. Преимуществом такой техники является легкость выполнения операции, поскольку перевязка проходит на высоком уровне, где обычно располагаются 2-3 вены. Минусом данной техники является невозможность оценить состояние коллатеральных вен, которые разветвляются от нижнего пучка к операционной области. Именно поэтому техника Паломо имеет высокую частоту рецидивов заболевания.
Операция Иваниссевича
Макроскопический паховый подход (метод Ивансевича) заключается в наложении специальных нитей для перевязки семенной вены на уровне забрюшинного отдела. Преимуществом данного метода является то, что хирург способен перевязать коллатеральные вены, а также внешние семенные вены. Для обнаружения артерий и лимфатических сосудов была разработана модификация метода, в ходе которой специалист использует инъекции контрастного вещества в лимфатические сосуды.
Использование инновационных технологий в ходе операции позволяет перевязывать все вены кроме сосудистой, оставляя нетронутыми артерии яичка и лимфатические сосуды, что приводит к уменьшению частоты рецидивов и последующих осложнений. Частота рецидивов микрохирургической варикоцелэктомии составляет 1-2%, что ниже открытого подхода лечения заболевания. В настоящее время метод Ивансевича считается общепризнанным способом хирургического лечения варикоцеле.
Лапароскопическая варикоцелэктомия
Лапароскопия также может быть использована при лечении варикоцеле. Перевязка вен на высоком уровне во время операции помогает добиться сохранения семенной артерии и лимфатических сосудов. Однако из-за необходимости в общей анестезии, присутствия опытного врача-хирурга, инвазивности метода и более высокой частоты осложнений — лапароскопия крайне редко используется в лечении варикоцеле.
Эмболизация
Эмболизация — метод лечения варикоцеле без операции, который заключается в ведении катетера через бедренную вену для выполнения контрастного исследования семенной вены и последующей ее закупорки с помощью специальной спирали. По сравнению с другими методами лечения, данный подход является менее инвазимным, пациент находится в сознании под местной анестезией. Однако из-за высокой стоимости и как следствие высокой интенсивности отказов пациентов от эмболизации, данный метод считается альтернативным вариантом лечения, когда хирургическое вмешательство не дало результатов.
Как вести себя после операции варикоцеле?
Что такое варикоцеле? Причины возникновения, диагностику и методы лечения разберем в статье доктора Рыжков А. И., андролога со стажем в 12 лет.

Определение болезни. Причины заболевания
Варикоцеле представляет собой варикозное расширение вен в мошонке, по которым кровь должна оттекать от яичка. В 96% случаев этот процесс наблюдается в левой половине мошонки, значительно реже — с обеих сторон, и очень редко — в правой половине. [1] Изменения вен яичка аналогичны происходящим при варикозном расширении вен на ногах — вены увеличиваются в диаметре, приобретают характерную извитость.
Варикоцеле — весьма распространённое состояние, наблюдается у 11,7% взрослых мужчин. [2] Предпосылки для развития варикоцеле закладываются с рождения, но появляется оно в подростковом возрасте, именно в этот период яички увеличиваются в размере и начинают активно функционировать.
Причина варикоцеле заключается во врождённых особенностях строения сосудистой системы организма, приводящих к высокому давлению в венозных сосудах, собирающих кровь от яичка. Именно поэтому варикоцеле чаще возникает слева, так как вена левого яичка впадает в левую почечную вену под прямым углом, способствуя созданию неблагоприятных условий для оттока венозной крови от яичка. Вена правого яичка впадает под острым углом в нижнюю полую вену, что значительно реже нарушает ток венозной крови.
Чаще всего (76% случаев) повышается давление в левой почечной вене, так как она сдавливается между аортой и артерией, отходящей от аорты к кишечнику. Данное состояние называется аорто-мезентериальный пинцет. Эта аномалия часто наблюдается у высоких и худых мужчин, что объясняет более частое наличие у них варикоцеле. [3]
Значительно реже (в 17% случаев) варикоцеле возникает, когда повышается давление в левой общей подвздошной вене вследствие её сдавления между правой общей подвздошной артерией и позвоночником. Данное состояние называется синдром Мейя-Тернера.
Ещё одна причина возникновения варикоцеле — врождённая слабость сосудистой стенки, даже когда отсутствует высокое давление в крупных венозных сосудах, происходит прогрессирующее нарушение венозного оттока от яичка. Тогда варикоцеле часто сочетается с другими заболеваниями вен: варикозная болезнь ног, геморрой.
Изредка варикоцеле бывает вторичным, т.е. возникает не в пубертатном, а в более зрелом возрасте (чаще после 40 лет). В этом случае нужно исключать опухолевые заболевания почки, которые могут сопровождаться формированием опухолевого тромба, нарушающего отток венозной крови в почечной или нижней полой вене и за счёт этого приводящие к формированию варикоцеле. В 9% случаев наблюдается сочетание двух этих механизмов формирования варикоцеле.
Определенную роль в возникновении данных сосудистых аномалий играет наследственность. Варикоцеле у отца повышает вероятность наличия этого заболевания у сына в 4-8 раз. [4]
Симптомы варикоцеля
Как правило, варикоцеле протекает бессимптомно и выявляется случайно при обследовании у уролога.
Болевые ощущения в мошонке наблюдаются у 2-11% мужчин с варикоцеле. [5]
Боль при варикоцеле может иметь различную интенсивность: от лёгкого дискомфорта до сильной боли. Характерно, что боль возникает или усиливается на фоне физической нагрузки, особенно продолжительной. Это связано с дополнительным обратным сбросом венозной крови в вены мошонки при повышении давления в брюшной полости. Как правило, боль снижается и проходит, если пациент принимает горизонтальное положение.
При варикоцеле размеры мошонки могут увеличиваться, заболевание может приводить к деформации ее контура, что может стать существенным косметическим дефектом для молодых мужчин.
Патогенез варикоцеля
Увеличение сопротивления венозному оттоку приводит к тому, что яичковые вены расширяются, разрушается клапанный аппарат и происходит обратный ток венозной крови по ним. В этой ситуации сосудистая система яичка и семенного канатика переполняется венозной кровью, приводя к снижению артериального притока к яичку и нарушению его кровоснабжения. При значительном нарушении кровотока яичко уменьшается в размерах (гипотрофия), менее значимые изменения нарушают его функцию: первоначально это нарушение продукции сперматозоидов, а в последующем снижается выработка половых гормонов.
Важным моментом является то, что на фоне скопления в мошонке тёплой венозной крови происходит повышение её температуры. Общеизвестно, что яички у мужчин неслучайно вынесены наружу, это необходимо для адекватного протекания сперматогенеза. Мошонка в данном случае выполняет функцию термостата, приближая и отдаляя яички от тела, она поддерживает их температуру на оптимальном уровне 34-35℃. Многочисленными исследованиями с использованием теплометрии было доказано, что температура мошонки на фоне варикоцеле поднимается до 36-37℃, что негативно сказывается на сперматогенезе.
Многие пациенты задаются вопросом, почему при варикоцеле, выявленном с одной стороны (преимущественно слева), страдают оба яичка. Это объясняется тем, что из-за варикоцеле происходит повышение температуры всей мошонки, при этом нарушается сперматогенез в соседнем яичке.
Еще один механизм негативного влияния варикоцеле на яички связан со сбросом в яичко большого количества гормонов надпочечников, концентрация которых в почечной вене велика за счёт впадения в нее надпочечниковых вен. Гормоны надпочечников обладают негативным влиянием на сперматогенез, а их высокая концентрация в венах яичка при варикоцеле была доказана в ряде исследований.
Классификация и стадии развития варикоцеля
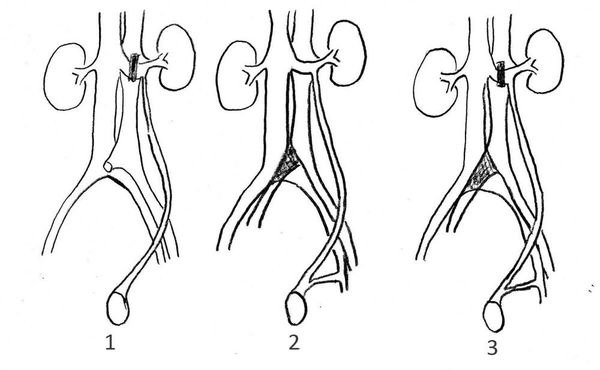
Сегодня используется классификация Всемирной Организации Здравоохранения, предложенная в 1997 г. и включающая 4 степени:
- III степень – расширенные венозные сплетения выпячиваются сквозь кожу мошонки и легко прощупываются;
- II степень – расширенные вены в мошонке не видны, но легко прощупываются;
- I степень – расширенные вены не видны и не прощупываются, за исключением их расширения при ман`вре Вальсальвы (проба с натуживанием, приводящая к повышению давления внутри брюшной полости и сбросу венозной крови в мошонку);
- Субклиническая степень – нет признаков варикоцеле при осмотре, но оно выявляется при ультразвуковом исследовании в допплеровском режиме.
Кроме этого, варикоцеле подразделяют на три гемодинамических типа, согласно рассмотренным ранее причинам:
- Реносперматический тип – отмечается обратный ток венозной крови из почечной вены в вены яичка;
- Илеосперматический тип – имеется обратный ток венозной крови из подвздошных сосудов в вены яичка;
- Смешанный тип (комбинация реносперматического и илеосперматического типа варикоцеле).
Осложнения варикоцеля
Возможные осложнения варикоцеле включают в себя:
Под бесплодием понимают отсутствие беременности на протяжении более 1 года у пары, регулярно живущей половой жизнью без использования средств контрацепции. Бесплодие — самое частое патологическое состояние, наблюдаемое у мужчин с варикоцеле, а в структуре причин мужского бесплодия варикоцеле находится на первом месте.
Наибольшую информацию о степени влияния варикоцеле на способность к зачатию даёт исследование спермы (спермограмма). Изменения спермограммы при варикоцеле варьируют в широких пределах: от полного отсутствия сперматозоидов (азооспермия), наблюдаемого в редких случаях, до умеренных нарушений подвижности сперматозоидов (астенозооспермии). Кроме этого, варикоцеле может быть причиной положительного MAR-теста (тест на иммунное бесплодие). Многочисленные исследования продемонстрировали, что излечение варикоцеле приводит к значительному увеличению шансов на зачатие, что подтверждает роль варикоцеле в возникновении бесплодия.
О гипотрофии яичка говорят в тех случаях, когда яичко уменьшено в объёме более чем на 10% по сравнению с противоположным. Данные о частоте этого состояния у мужчин с варикоцеле варьируют в широких пределах от 10 до 77%. [6] [7] Причиной гипотрофии является нарушение кровоснабжения яичка на фоне варикоцеле. В большинстве, хотя и не во всех случаях, излечение варикоцеле приводит к восстановлению нормального объёма яичка.
Мужской гипогонадизм представляет собой снижение уровня мужских половых гормонов, в первую очередь тестостерона, до уровня ниже нормальных значений. Симптомы данного состояния весьма разнообразны. Это и сексуальные расстройства в виде нарушений эрекции, утраты сексуального желания, и психоэмоциональные изменения в виде снижения работоспособности, концентрации, а также уменьшение количества мышечной массы, увеличение количества жировой ткани и др.
В норме у мужчин тестостерон начинает снижаться примерно с 30 лет по 1-2% в год. При наличии варикоцеле, как было показано в ряде исследований, этот процесс может протекать значительно быстрее, и, в целом, мужчины с варикоцеле имеют более низкий уровень тестостерона по отношению к здоровым мужчинам. Причина этого состояния, с большой вероятностью, также связана с нарушением кровоснабжения в яичке в результате варикоцеле, что приводит к снижению активности ферментов, участвующих в синтезе тестостерона, и закономерно снижает его концентрацию. Излечение варикоцеле позволяет надеяться на повышение концентрации тестостерона в крови.
Диагностика варикоцеля
Постановка диагноза варикоцеле производится на основании осмотра пациента, но диагноз должен обязательно подтверждаться ультразвуковым исследованием с допплерографией сосудов мошонки.
Ультразвуковое исследование позволяет определить наличие варикозных вен лозовидного сплетения мошонки и оценить их диаметр. Расширение вен лозовидного сплетения на ширину 2,5 мм или более позволяет поставить пациенту диагноз варикоцеле. Кроме этого, при УЗИ обязательно оценивают состояние яичка и его размеры, чтобы установить возможность гипотрофии.
Ультразвуковое исследование нужно дополнять допплерографией. Этот режим позволяет оценить направление тока крови по венам. В норме кровь по венам должна оттекать от яичка, если же имеет место обратный ток крови к яичку в покое или во время пробы Вальсальвы, можно констатировать наличие у пациента варикоцеле.
Лечение варикоцеля
Лечение варикоцеле только оперативное, никакие другие методы лечения, включая коррекцию образа жизни и приём лекарственных препаратов, не являются эффективными.
Хирургическое лечение варикоцеле показано при наличии:
- боли в мошонке;
- гипотрофии яичка;
- мужском бесплодии.
За всю историю лечения варикоцеле было предложено более 300 различных оперативных пособий.
Сегодня используются четыре вида операций:
- операция Иваниссевича;
- лапароскопическая венэктомия;
- рентгенэндоваскулярная окклюзия яичковой вены.
- микрохирургическая субингвинальная варикоцелэктомия
Все представленные методы лечения направлены на блокирование обратного тока венозной крови за счёт максимально эффективного пересечения яичковых вен на разных уровнях.
Операция Иваниссевича — наиболее простой и наименее эффективный способ лечения варикоцеле. Выполняется разрез в подвздошной области слева, в забрюшинном пространстве находится яичковая вена, представленная одним или двумя-тремя стволами, перевязывается и пересекается. Преимущества операции — в простоте исполнения; недостатки — высокая травматичность, плохой косметический результат (разрез 5-7 см) и очень большая частота осложнений, например, рецидив варикоцеле (повторное возникновение варикоцеле) — 29% и гидроцеле (водянка, скопление большого количества жидкости между оболочками мошонки, увеличивающее её объём и требующее оперативного лечения) — 5-10%. [8]
Лапароскопическая венэктомия отличается от операции Иваниссевича тем, что для доступа к яичковой вене используется эндоскопическая техника. На передней поверхности живота делаются небольшие разрезы (3 по 1,5 см), через которые в брюшную полость вводится камера и эндоскопические инструменты, с помощью которых находится, выделяется, клипируется и пересекается яичковая вена. К преимуществам данной методики следует отнести лучший по отношению к операции Иваниссевича косметический эффект. К недостаткам — достаточно высокий риск развития рецидива (7%) и гидроцеле (5,8%), а также возможность развития тяжёлых осложнений, связанных с проникновением в брюшную полость (травма кишечника, крупных сосудов и нервов, лёгочная эмболия, перитонит, послеоперационная боль в правом плече (из-за диафрагмального растяжения во время пневмоперитонеума). [8]
Эндоваскулярная эмболизация яичковой вены — операция, выполняемая не урологами, а сосудистыми хирургами. Под местной анестезией выполняется небольшой разрез на бедре, осуществляется доступ в венозную систему. После чего в вену вводится катетер и проводится сначала в почечную, а затем в яичковую вену. На всём протяжении яичковой вены расставляются препятствия току крову в виде спиралей. Преимущества данной методики заключаются в малой травматичности, выполнении процедуры под местной анестезией и отсутствии риска такого осложнения, как гидроцеле. Дело в том, что причиной гидроцеле является случайная перевязка лимфатических сосудов, по которым движется межтканевая жидкость. Данная операция выполняется из просвета вены, что исключает повреждение лимфатических сосудов и, соответственно, развитие гидроцеле. К недостаткам следует отнести лучевую нагрузку (операция выполняется под рентгенологическим контролем), большую частоту неудачных интервенций — 9-27%, т.е. ситуаций, когда хирургу в силу анатомических особенностей не удаеёся дойти до яичковой вены, высокую частоту рецидивов — 10% и других осложнений — 11% (гематомы, перфорации, кровотечения). Сегодня эта методика не используется как метод первичного лечения варикоцеле, она может применяться при рецидиве, когда другие операции не принесли результата.
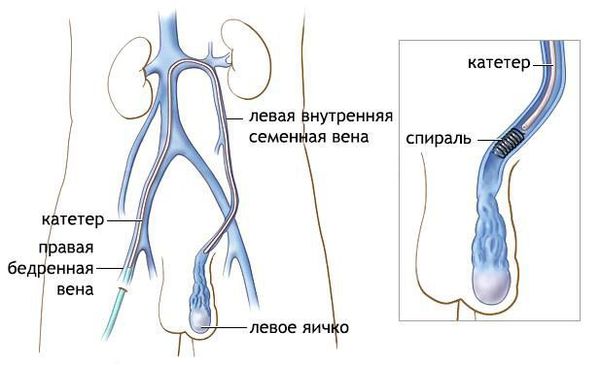
Микрохирургическая субингвинальная варикоцелэктомия (операция Мармара) — «золотой стандарт» хирургического лечения варикоцеле. При данной методике разрез 2-2,5 см делается на уровне чуть выше основания полового члена. Осуществляется доступ к семенному канатику, который выделяется из окружающих тканей и выводится в рану. Далее под оптическим увеличением вскрывается семенной канатник и разделяются его сосуды, при этом вены перевязываются, а артерия и лимфатические сосуды должны быть сохранены.
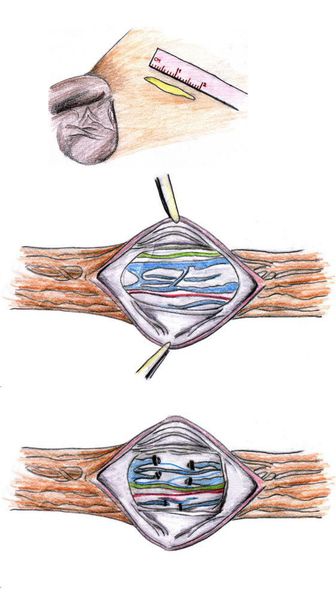
К преимуществам методики относится малая травматичность, хороший косметический результат, низкая вероятность рецидива — 1% и гидроцеле — 0,4%. К недостаткам — сложность выполнения, требующая длительного обучения, и зависимость результата от опыта хирурга (требуется выполнять не менее 100 таких операций в год для обеспечения оптимального результата), а также нарушение артериального кровоснабжения яичка в случае повреждения яичковой артерии, что наблюдается крайне редко (менее 0,01% случаев). [8]
Прогноз. Профилактика
Большинство врачей придерживаются мнения, согласно которому варикоцеле является прогрессирующим заболеванием, постепенно всё более значимо нарушающим функционирование яичек. Этим, в частности, можно объяснить высокую частоту вторичного бесплодия у мужчин с варикцоцеле. В таком случае мужчина с варикоцеле добивается беременности у партнерши в молодом возрасте (до 25 лет), а в последующем, когда пара планирует второго ребенка, возникают трудности, что, вероятно, связано с прогрессирующим нарушением сперматогенеза на фоне варикоцеле. В более позднем возрасте, после 40 лет, варикоцеле распространяет свое влияние на продукцию яичком мужских половых гормонов — функцию гораздо менее чувствительную к негативным факторам, чем сперматогенез. Это может приводить к снижению уровня тестостерона в крови.
Варикоцеле, в подавляющем большинстве случаев, — состояние, предопределённое с рождения, поэтому у нас нет эффективных методов его профилактики. А единственный метод предотвращения прогрессирования заболевания — это его хирургическое устранение.


